Hjkrun sjklinga me vandaml fr ndunarfrum Gurn Jnsdttir













































- Slides: 54

Hjúkrun sjúklinga með vandamál frá öndunarfærum Guðrún Jónsdóttir, hjúkrunarfræðingur Gjörgæsludeild 12 -B LSH Bráða- og gjörgæsluhjúkrun Hjúkrunarfræðideild HÍ

Lesefni n n Morton, Fontaine, Hudak & Gallo (2005) Critical Care Nursing. A Holistic Approach. Kaflar 23, 24, 25, 26 og 27. Couchman, Wetzig, Coyer & Wheeler (2007) Nursing care of the mechanically ventilated patient: What does the evidence say? Part one. Intensive and Critical Care Nursing 23, bls 414. Coyer, Wheeler, Wetzig & Couchman, (2007) Nursing care of the mechanically ventilated patient: What does the evidence say? Part two. Intensive and Critical Care Nursing. 23, bls 7180. Johnson, St John & Moyle (2006) Long-term mechanical ventilation in a critical care unit: existing in an uneveryday world. Journal of Advanced Nursing, 53(5)551 -558.

Öndunarfæravandamál Öndunarbilun n ARDS n Lungnabólga n Blóðtappi í lunga n Asthma n Loftbrjóst n Skurðaðgerð á lunga n

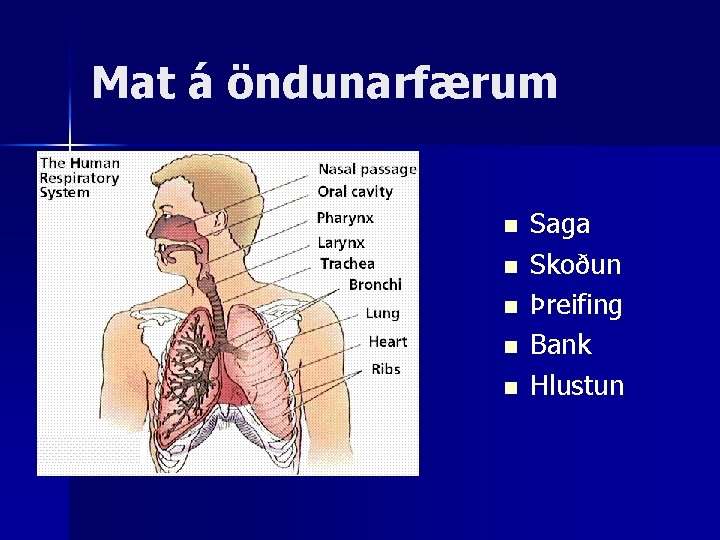
Mat á öndunarfærum n n n Saga Skoðun Þreifing Bank Hlustun

Saga n n n Aldur Sjúkdómsástand Hósti Uppgangur Andþyngsli Verkir Næringarástand Meðvitundarástand Undirliggjandi sjúkdómar Reykingar Lyf

Skoðun - Lögun brjóstkassa / samhverfa Húð, varir, slímhúðir (blámi/cyanosis) Öndunartíðni, dýpt, mynstur Öndunarörðugleikar Notkun hjálparvöðva Húðlitur/húðhiti Púls Meðvitundarástand

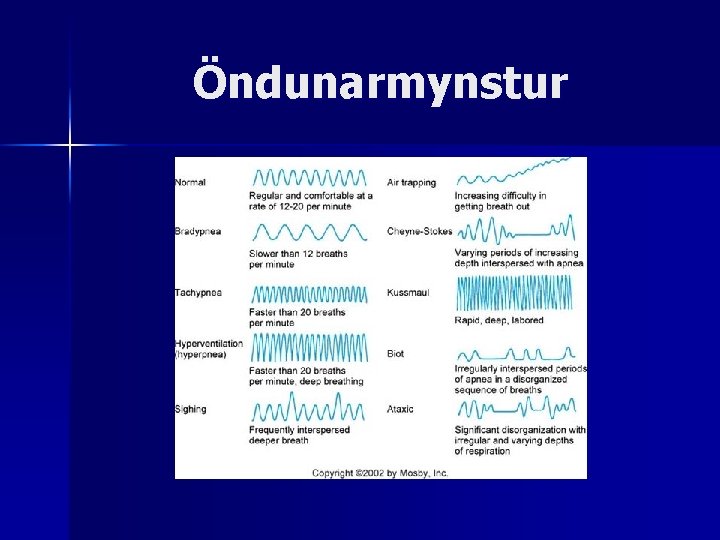
Öndunarmynstur

Þreyfing/Bank - Staðsetning trachea Crepitus Þangeta brjóstkassans Bankað yfir öllu lungnasvæðinu

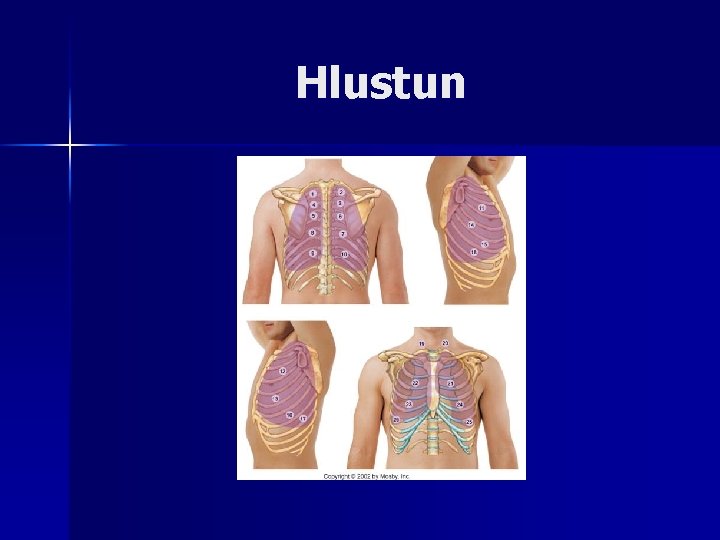
Hlustun

Öndunarhljóð Eðlileg n n n Bronchial Bronchovesicular Vesicular Óeðlileg n n n Brakhljóð Slímhljóð Önghljóð Núningshljóð Engin

Hjúkrunarvandamál Ófullnægjandi loftskipti n Ófullnægjandi hreinsun öndunarfæra n Breyting á öndunarmynstri n Andþyngsli n

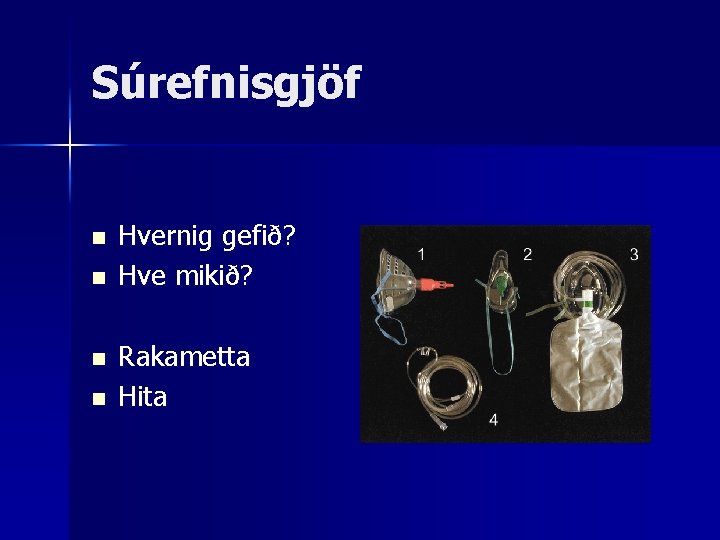
Súrefnisgjöf n n Hvernig gefið? Hve mikið? Rakametta Hita

Mat á súrefnisgjöf Sa. O 2 n ÖT n Húðlitur/húðhiti n Meðvitundarástand n Lífsmörk n Blóðgös n

Súrefnismettun n n Sp. O 2 Viðmið 96% Óróleiki Húð

Blóðgös Mat á truflunum á sýru/basa jafnvægi n Hvort truflanir séu af respiratoriskum eða metaboliskum orsökum n Getu líkamans til að flytja súrefni frá lungum til blóðrásar n Árangur meðferðar n

Normal gildi PH = 7. 35 -7, 45 p. O² =80 -100 mm. Hg p. CO² = 35 -45 mm. Hg HCO³ = 22 -26 m. Eq/L Sa. O² = 95 -97 % BE = +2 - -2

Túlkun blóðgasmælinga 1. Þrep Hvað er p. H < 7, 35 acidosa p. H >7, 45 alkalosa

2. Þrep Hvað er p. CO² ? Breytingar á p. CO² respiratoriskar truflanir p. CO² fer í öfuga átt við p. H

3. Þrep Hvað er HCO³ ? Breytingar á HCO³ metaboliskar truflanir HCO³ fer í sömu átt og p. H

4. Þrep Hvað ef það séu breytingar bæði á p. CO² og HCO³ ? Geta verið um truflanir á báðum kerfum Sést t. d. hjá sjúklingum með fjöllíffærabilanir

5. Þrep Hefur líkaminn aðlagast þessum breytingum ? Við aðlögun (compensation) þá gerist hið andstæða við fyrrgreinda reglu

6. Þrep Hvað með p. O² og Sa. O² ? Gefa til kynna getu líkamans til að flytja súrefni frá lungum til blóðrásar Gefur til kynna þörf sjúkling fyrir súrefnisgjöf

Hvað er þetta? p. H 7, 21 n p. O² 81, 5 n p. CO² 62, 4 n SO² 94, 6 n HCO³ 21, 5 n

“Slímlosandi hjúkrunarmeðferðir” n n n n Snúa sjúklingi reglulega Vökvavægi Verkjalyf Öndunaræfingar Sjúkraþjálfun Banka Soga Lyf

Aðrar hjúkrunarmeðferðir Hvíld n Hitastilling n Vökvagjöf n Næring n Fræðsla n Aðstandendur n

Staða/stelling “góða lungað niður” n Snúningar n Hálega n Postural drenage n

Rtg mynd

Sogun Tilgangur: n Fjarlægja slím úr loftvegum n Auðvelda/bæta loftskipti n Ná sýni til greiningar n Fyrirbyggja sýkingar

Ábendingar Slímhljóð við öndun n Slímhljóð við hlustun n Breyting á meðvitundarástandi n Húðlitur n Öndunartíðni/öndunarmynstur n Púls: tíðni og mynstur n

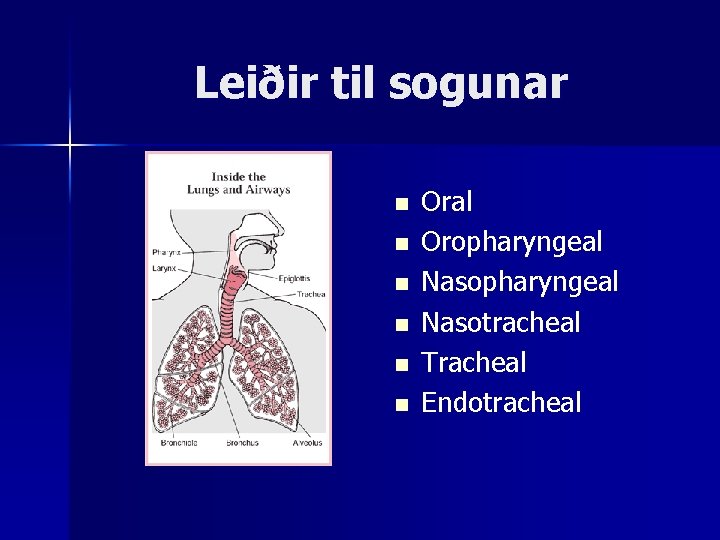
Leiðir til sogunar n n n Oral Oropharyngeal Nasotracheal Tracheal Endotracheal

Sogun n n Undirbúningur: - Sog í vegg 120 mm. Hg - Ath. að sog virki - Sogleggir í viðeigandi stærð - Bleyta/smyrja sogleggi Fræðsla Hagræða sjúklingi Sýkingavarnir Hyperventilation/Hyperoxygenation

Sogun í nef 1. n n Fræðsla Undirbúa sjúkling - semi-fowler - hyperextenderað höfuð Sogleggur nr 10 -12 - Bleyta/smyrja soglegg (Na. Cl/Xylacain) Þræða soglegg varlega inn - ekki nota sog - ef mótstaða – prófa hina nösina - hlusta

Sogun í nef 2. n Soga á meðan dregur soglegg varlega út Snúa soglegg á meðan dregin út Sogtími 5 sekúndur n Ath. með nefrennu n n

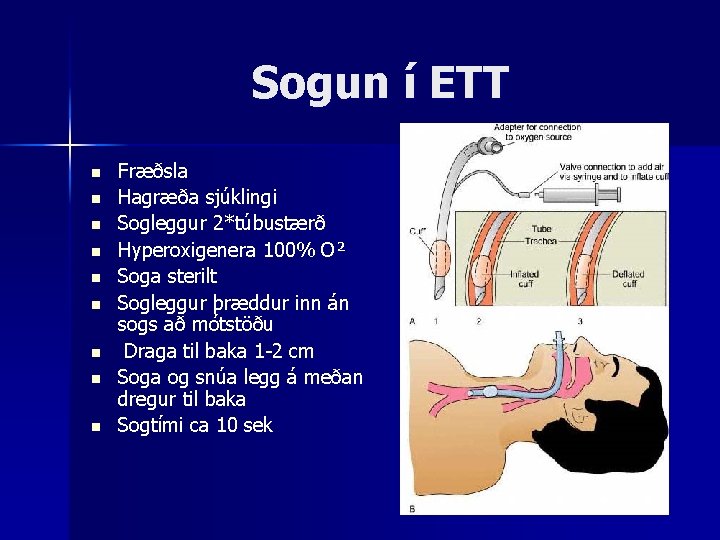
Sogun í ETT n n n n n Fræðsla Hagræða sjúklingi Sogleggur 2*túbustærð Hyperoxigenera 100% O² Soga sterilt Sogleggur þræddur inn án sogs að mótstöðu Draga til baka 1 -2 cm Soga og snúa legg á meðan dregur til baka Sogtími ca 10 sek

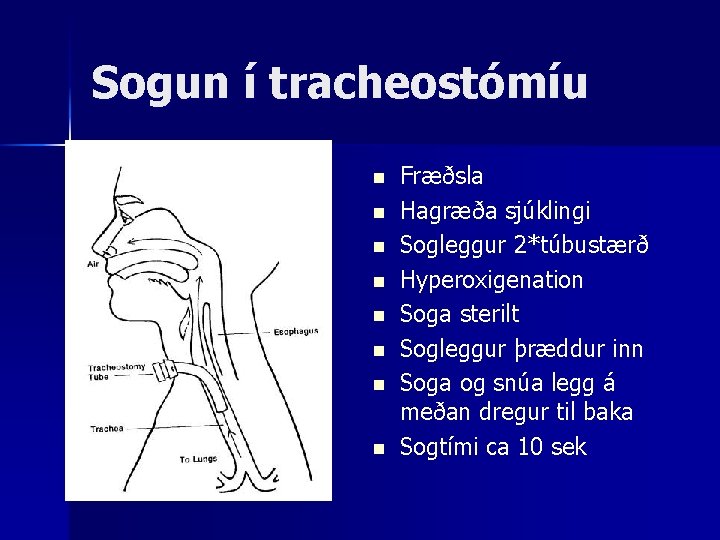
Sogun í tracheostómíu n n n n Fræðsla Hagræða sjúklingi Sogleggur 2*túbustærð Hyperoxigenation Soga sterilt Sogleggur þræddur inn Soga og snúa legg á meðan dregur til baka Sogtími ca 10 sek

Mat á öndunarfærum eftir sogun Áhrif sogunar á: n Tíðni, dýpt og mynstur öndunar n Öndunarhljóð n Húðlitur n Lífsmörk n Magn, litur, þykkt á slími

Við sogun er hætta á: Hypoxemiu n Bradycardiu n ↑/↓ Blóðþrýstingur n Ventricular aukaslögum n Sýkingu n Áverka – blæðingu n Pneumothorax n

Merki um yfirvofandi öndunarstopp Aukin öndunartíðni Breyting á lífsmörkum Erfiðleikar við öndun Breyting á meðvitundarástandi Cyanosis

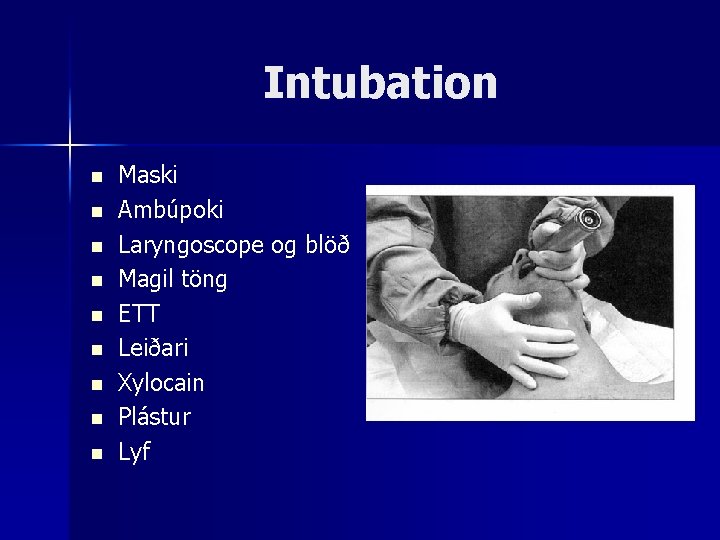
Intubation n n n n Maski Ambúpoki Laryngoscope og blöð Magil töng ETT Leiðari Xylocain Plástur Lyf

Öndunaraðstoð Invasiv öndunarvélameðferð Hefðbundin Hátíðni öndunarvélameðferð n Non-invasiv öndunarvélameðferð Bi. PAP CPAP n

Öndunarvélameðferð Stillingar: n Magnstýrð n Þrýstingsstudd ---------n TV n ÖT n Fi. O² n Þrýstingar

Mat á öndunarvélameðferð Stillingar - aflestur n Lífsmörk n Líkamsmat n Líðan sjúklings n Blóðgös n Sogun n Öryggi

Líðan sjúklinga í öndunarvél Erfiðleikar við tjáningu n Svefnörðugleikar n Einangrun/einmanaleiki n Kvíði/hræðsla n

Fylgikvillar öndunarvélameðferðar Aspiration n Barotrauma n Öndunarvélatengd – lungnabólga n Óþægindi n Erfiðleikar við að tjá sig n

Öndunarvélatengd lungnabólga (ÖL) n n Lungnabólga hjá sjúklingi í öndunarvél sem var ekki til staðar þegar sjúklingur var intuberaður Snemmkomin (3 -4 dagar) Hemophilus Influensa, Streptococcus Pneumonia, Staphylococcus Aureus n Síðkomin (> 4 dagar) Gram neg bakt. Pseudomonas Aeruginosa, Acinetobacter species n Dánartíðni 24 -76%

Fyrirbyggjandi aðgerðir (1) 1. 2. 3. 4. 5. 6. Lega sjúklings Mat á meðvitundarástandi Magasáravörn Djúpsegavörn Handþvottur Sogun í barkarennu

Fyrirbyggjandi aðgerðir (2) 7. 8. 9. 10. 11. 12. Öndunarvélaslöngur og rakanef Cuffþrýstingur Munnhirða Magasondur og næringargjafir Blóðsykurstjórnun Óplanaðar extubationir

Bi. PAP - CPAP Ábendingar: Öndunarbilun Frábendingar: Meðvitundarleysi, óstöðug lífsmörk, hjartsláttartruflanir, áverki/bruni á höfði/hálsi, mikill uppgangur, ásvelgingarhætta n Nef/andlitsmaski

Bi. PAP - CPAP Vöktun: n Líðan sjúklings n Hreyfing á brjóstkassa n Notkun hjálparvöðva n Hjartsláttartíðni n Öndunartíðni n Meðvitund n Sa. O² n Blóðgös

Að venja úr öndunarvél 1. Er sjúklingur tilbúinn? n Stabíll hemodynamiskt n Fi. O 2 ≤ 40%, Sa. O 2 >92%, PEEP ≤ 5 cm H 20 n Rtg pulm viðunandi n Metabolic indicators (blóðgös og elektrolytar) n Hitastig

Að venja úr öndunarvél 2. Ef sjúklingur er tilbúinn: n Minnka stuðning á öndunarvél n ÖT n Studd öndun (PS – CPAP) n Þrýstingur ≤ 10 cm H 20

Að venja úr öndunarvél 3. Hætta ef sjúklingur sýnir eftirfarandi merki: n ÖT > 35/mín n Sa. O 2 < 90% n TV < 5 ml/kg n Merki um örðugleika s. s. breyting á öndunarmynstri, vanlíðan, sviti, tachycardia, hyper/hypotension

Að venja úr öndunarvél 4. Extubera ef sjúklingur þolir og: Vel vakandi – fylgir fyrirmælum n Góður hóstakraftur n Hreyfir loft meðfram túbu n

“Gullmoli” n There is no monitoring or alarm system that can replace a vigilant caregiver. Frequently observe, auscultate and touch the patient. The information gathered from these methods is far more important to an optimal patient outcome than all the technology in the world.