Od dijalize do transplantacije ta je vano znati

















































- Slides: 54

Od dijalize do transplantacije, šta je važno znati Dr Neven Vavić Klinika za nefrologiju, Centar za transplantaciju organa VMA

ŠTA JE TRANSPLANTACIJA ? • zamena nefunkcionalnog organa drugim organom iste vrste • Ksenotransplantacija- zamena nefunkcionalnog organa drugim organom druge vrste

ZNAČAJ TRANSPLANTACIJE • Produžetak funcije organa (za većinu organa i produžetak života) • Manji morbiditet i mortalitet u odnosu na dijalizu • Bolji kvalitet života i rehabilitacije • Transplantacija bubrega je jeftinijija

VRSTE TRANSPLANTACIJE - organi • BUBREG • JETRA • SRCE • PLUĆA • CREVA - terapija održavanja - dijaliza Nema održavajuće terapije !

VRSTE TRANSPLANTACIJE - donori • ŽIVA SRODNA • ŽIVA NESRODNA • KADAVERIČNA

Važni datumi u transplantaciji (1) • 1912 Carell – kreiranje vaskularne anastomoze • 1945 Medawar-principi imunološkog prepoznavanja • 1954 prva uspešna transplantacija bubrega kod jednojajčanih blizanaca (Merrill i Murray, Boston, bez IS) • 1958 opisani prvi HLA antigeni i MHC • 1962 Starzl- klinička primena Azathioprina i steroida (jednogodišnje preživljavanje grafta >50%) • 1964 Terasaki-MLCT test (detekcija citotoks. At, kros-meč) • 1972 hemodijaliza priznata kao standardni metod lečenja ESRD

Važni datumi u transplantaciji (2) • Sredina 1970 -tih – zakonska regulativa o moždanoj smrti • 1981 – monoklonska antitela u lečenju AR • 1983 – klinička primena Ciklosporina (jedn. prež. grafta 80%) • Kraj 1980 -tih – prezervišuće tečnosti (Un. of Wisconsin) • Sredina 1990 -tih – novi IS lekovi (MMF, TAC) • 2000 -te – minimizacija i individualizacija IS protokola - niskotoksični IS protokoli - tolerancija v 17 Nobelovih nagrada je, od 1960 -te godine, dodeljeno za neki od otkrića i doprinosa na polju transplantacije organa

TRANSPLANTACIONI CENTRI U SRBIJI 1. KLINIČKI CENTAR SRBIJE - Beograd 2. UNIVERZITETSKA DEČJA KLINIKA – Beograd 3. VOJNOMEDICINSKA AKADEMIJA - Beograd 4. KLINIČKI CENTAR VOJVODINE - Novi Sad 5. KLINIČKI CENTAR – Niš

GODIŠNJE POTREBE ZA TRANSPLANTACIJOM POJEDINIH ORGANA U SRBIJI • BUBREG. . . 300 - 400 • JETRA. . . . 100 - 150 • SRCE. . . . 20 - 30

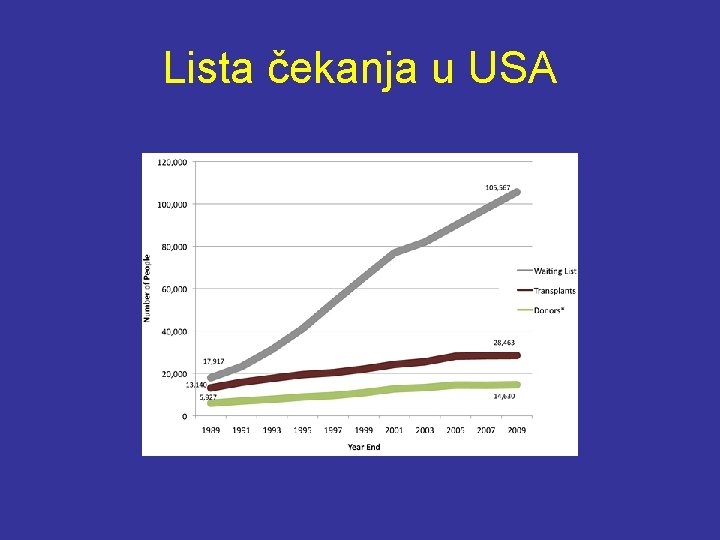
U svetu takodje postoje velike potrebe za organima • U Evropi na transplantaciju čeka 50 000, u SAD preko 76 000 bolesnika • U Zapadnoj Evropi 25 -35% bolesnika neće dočekati transplantaciju • U SAD se transplantira se svaki peti pacijent sa liste za transplantaciju jetre

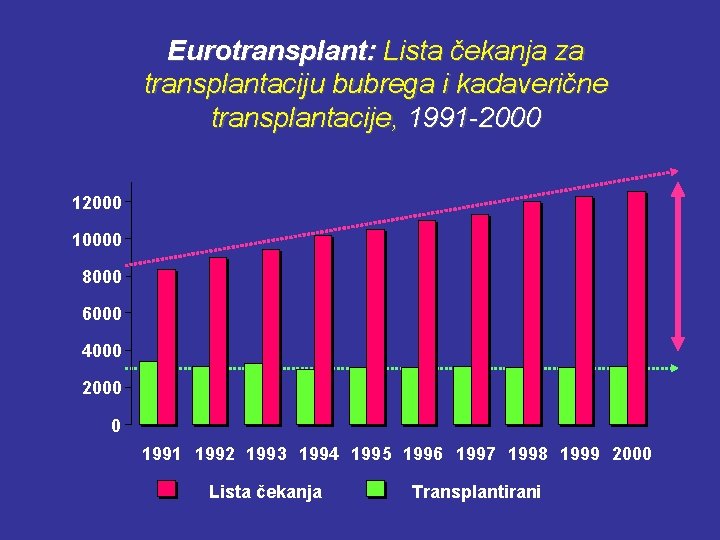
Eurotransplant: Lista čekanja za transplantaciju bubrega i kadaverične transplantacije, 1991 -2000 10000 8000 6000 4000 2000 0 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 Lista čekanja Transplantirani

Lista čekanja u USA

• U čitavom svetu postoji nesrazmera između rastućih potreba za organima i broja organa • Razvijene zemlje pokušavaju organizacionim zahvatima unutar zdravstvenog sistema, kao i širokom javnom propagandom i obaveštavanjem stanovništva, tj. stvaranjem afirmativne klime, da povećaju broj kadaverskih transplantacija

Transplantacija vs Dijaliza Vrsta lečenja TRANSPLANTACIJA • Bolji kvalitet života • Bolje preživljavanje Mt na Tx je 50% manji • • Svi pac. na dijalizi Dijal. pac. na listi Kadaver. Tx Od živog donora Risk Ratio 1. 00 0. 48 0. 32 0. 21 • Jeftinija Meier-Kriesche, J Am Soc Nephrol 2001 U. S. Renal Data System: USRDS 1997 Annual Report. NIDDK, NIH, 1997.

Hronična bubrežna insuficijencija Dijaliza Transplantacija

Aktuelno preživljavanje grafta • Jednogodišnje živi donor kadaverski donor • Petogodišnje živi donor kadaverski donor 95% 90% 76% 65%

Problemi u transplantaciji bubrega • Nezadovoljavajuće dugoročno preživljavanje grafta • Maligniteti posle transplantacije • Neprekidna primena IS lekova i komplijansa • Nedovoljan broj kadaverskih bubrega

TRANSPLANTACIJA ORGANA TEHNIČKI ASPEKT

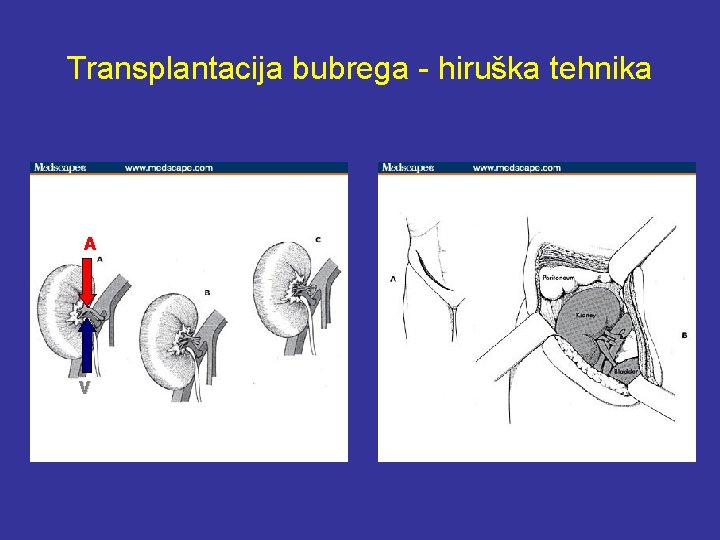
Šta je neophodno za uspešnu transplantaciju ? • Hiruška tehnika √ • Tkivna podudarnost √ • Imunosupresivni lekovi √

Transplantacija bubrega - hiruška tehnika A V

Procena tkivne podudarnosti • AB 0 krvne grupe - ista, kompatibilna, različita (? ) • HLA status • PRA (Panel Reactive Antibody) • Ukrštena reakcija (Cross-Matching)

Imunosupresija, principi • Transplantacija ne može uspeti bez suprimiranja imunskog odgovora primaoca organa • Imunosupresija se mora sprovodi sve dok je transplantirani organ prisutan

Imunosupresija, principi • Mora se primeniti “dovoljno puno” da se spreči oštećenje grafta imunim odgovorom • Mora se primeniti “dovoljno malo” da se očuva odgovor na infekcije i imunološki nadzor nad promenjenim ćelijama

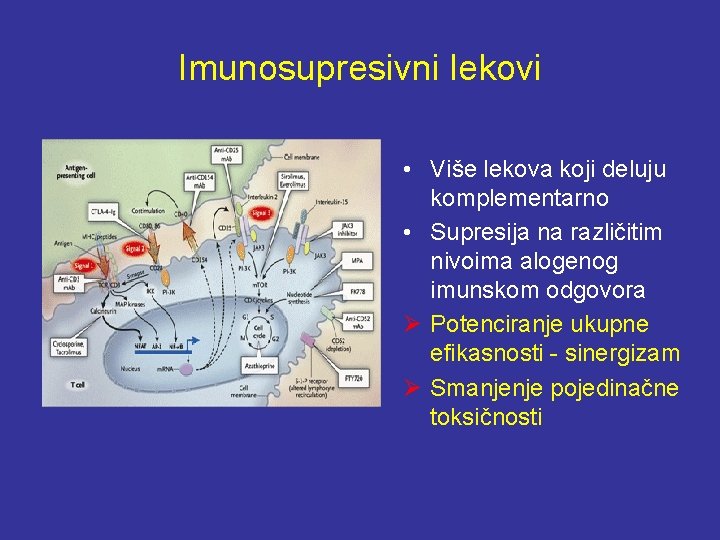
Imunosupresivni lekovi • Više lekova koji deluju komplementarno • Supresija na različitim nivoima alogenog imunskom odgovora Ø Potenciranje ukupne efikasnosti - sinergizam Ø Smanjenje pojedinačne toksičnosti

Optimalan izbor imunosupresivnog leka zasniva se na kliničkim podatcima • Efikasnost u prevenciji akutnog odbacivanja • Efikasnost u prevenciji hronične alograft nefropatije • Održavanja optimalne funkcije grafta (odsustvo nefrotoksičnosti) • Povoljnog bezbednosnog profila, posebno, uticaj na kardiovaskularne faktore rizika

Specifična priprema parova kod žive Tx Recipijent • Pelvična angiografija • Evaluacija bešike (MCUG) Donor • Renovazografija • Intravenska urografija

Krajnje perspektive u transplantaciji organa za sada su samo fikcija ! • Tolerancija – transplantacija bez hronične imunosupresije • Ksenotransplantacija – transplantacija organa druge vrste- prevazilaženje problema nedostatka organa • Transplantacija ćelija – supstitucija funkcije organa bez potrebe za velikom hiruškom intervencijom

TRANSPLANTACIJA ORGANIZACIJA

ELEMENTI USPEŠNE ORGANIZACIJE TRANSPLANTACIJE 1. OBEZBEDJENJE ORGANA 2. ORGANIZACIJA RADA 3. OPREMA I STRUČNI TIMOVI

OBEZBEDJENJE ORGANA • Osnovni cilj jedne bolničke ustanove je da bolesniku pruži svo potrebno lečenje za ozdravljenje • Ako je pak došlo do moždane smrti, tada je isto tako potrebno učiniti sve pripreme kako bi se organi mogli upotrebiti

U kojim se uslovima posle smrti organi i tkiva mogu iskoristiti? • Smrt mora nastupiti u bolnici, jer se samo u jedinicama intenzivne nege organi mogu održati pogodnim za transplantaciju • Uzimanje organa se obavlja u sterilnim uslovima, u operacionoj sali, od strane visoko kvalifikovanog tima (hirurga)

“PROBLEM” MOŽDANE SMRTI • Moždana smrt je apsolutna, konačna i definitivna dijagnoza ! • Dijagnoza se postavlja sa apsolutnom sigurnošću (greške su isključene !)

DONACIJA ORGANA činjenice

Šta je donacija organa? • Darovanje organa je znak altruizma i plemenitosti • Svaka osoba je potencijalni davalac, ali je veća verovatnoća da bude potencijalni primalac !

Šta se mora učiniti da bi neko postao donor? • Kad neko odluči da posle smrti bude donor organa, osnovno je da tu svoju odluku javno izrazi • Donorska kartica je samo dokaz donesene odluke

Modeli dobijanja saglasnosti za doniranje organa • Prethodno ispoljena želja za donacijom donorske kartice • Pretpostavljena saglasnost • Traženje dozvole od porodice

Koji su razlozi za odbijanje donacije organa? § Jak emocionalni osećaj prema umrlom § Nerazumevanje moždane smrti § Sumnje u moždanu smrt § Nepoznavanje želje umrlog § Odbijanje narušavanja integriteta tela

Donorske kartice • Služe da bi se registrovali potencijalni davaoci, ali i kao sredstvo za infromisanje i stvaranje pozitivne klime u javnosti • Ona pomaže i omogućuje prevladavanje jedne od izbegavajućih tema – razgovora o smrti


Nova donorska kartica Ministarstva Zdravlja

DONACIJA ORGANA mitovi

• Mit 1: “Bubrezi se prodaju na crnom tržištu” • Stvarnost: Ovakve stvari spadaju u pojedinačna kriminalna dešavanja

• Mit 2: Poznati i bogati ljudi se postavljaju na vrh liste čekanja, nema šansi za “obične” ljude • Stvarnost: Distribucija i određivanje primaoca (zbog tehničkih razloga) ne može biti povezana sa materijalnim stanjem ili društvenim statusom

• Mit 3: “Ako se dogodi nesreća i u bolnici znaju da želim donirati organe, medicinsko osoblje se neće truditi da mi spasu život” • Stvarnost: Zdrastveni radnici su fokusirani na spašavanje života pacijenta, a osoblje koje se bavi transplantacijom se obaveštava tek kada se svi napori za spašavanje života pokažu neuspešnim i kada se ustanovi moždana smrt

• Mit 4. “ Možda će mi uzeti organe, a imao sam šanse da preživim” • Stvarnost: Strogo utvrđen postupak utvrđivanja moždane smrti isključuje mogućnost greške

• Mit 5: “Doniranje organa je protiv moje religije i veroispovesti” • Stvarnost: Donacija organa je podržana od većine religija i smatra se ličnim izborom

• Mit 6: “Doniranje organa predstavlja narušavanje integriteta tela” • Stvarnost: Odstranjivanje organa se obavlja kao kod svake hirurške intervencije

• Mit 7: “Ja sam prestar da budem donor” • Stvarnost: Ne postoji apsolutna starosna granica za uzimanje organa

• Mit 8: “Ja nisam zdrav, pa ne mogu biti donor” • Stvarnost: Medicinsko osoblje procenjuje da li su (i koji su) organi zdravi u trenutki moždane smrti

• Mit 9: “Ne želim da moja porodica ima bilo kakve dodatne troškove”. • Stvarnost: Porodica nije opterećena bilo kakvim troškovima.

• Mit 10: “Želim da prodam bubreg i ostvarim finansijsku korist” • Stvarnost: Živa donacija je moguća, uz dozvolu etičkog komiteta i isključivanje mogućnosti finansijske dobiti, samo u ovim okolnostima : – Srodnik, do 3. kolena – Emocionalna donacija (supružnička, očuh, tašta. . . )

OBLIKOVANJE JAVNOG MNENJA - ULOGA MEDIJA • Transplantaciona medicina je jedino polje medicinske prakse koje zahteva podršku i obaveštenost javnosti, što je bez medija nemoguće. • Porodica koja je obaveštena daje saglasnost u skoro 90%, a neinformisana u manje od 50% slučajeva.

ZAKLJUČAK • Transplantacija je najbolji, a najčešče i jedini, način lečenja nefunkcionalnih organa • Donacija organa se zasniva na principima humanosti, dobrovoljnosti, solidarnosti i reciprociteta • To je proces koji izlazi iz čisto medicinskih krugova jer zahteva animaciju i podršku čitave društvene zajednice

HVALA NA PAŽNJI !