Helseberedskap i kommunene Legevakt Hygienisk beredskap Miljretta helsevern

Helseberedskap i kommunene • Legevakt • Hygienisk beredskap – Miljøretta helsevern – Smittevern • Kommunikasjonsberedskap – Nødmeldetjeneste (AMK og LV-sentraler) • Katastrofeberedskap • Krigs- og terrorberedskap 1
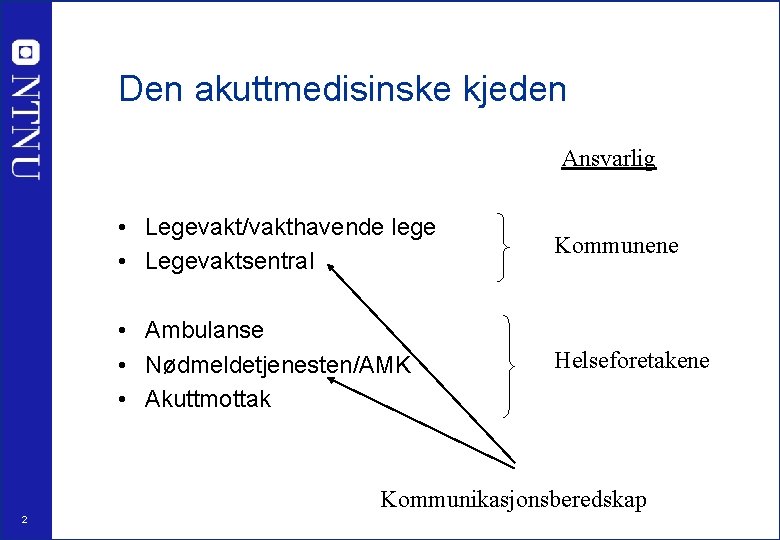
Den akuttmedisinske kjeden Ansvarlig • Legevakt/vakthavende lege • Legevaktsentral Kommunene • Ambulanse • Nødmeldetjenesten/AMK • Akuttmottak Helseforetakene Kommunikasjonsberedskap 2

Den akuttmedisinske kjeden – gjeldende regelverk • • • Lov om helse- og omsorgstjenester Lov om spesialisthelsetjenesten m. m. Lov om pasientrettigheter Lov om helsepersonell m. v Lov om helsemessig og sosial beredskap • Forskrift om medisinsk nødmeldetjeneste • Forskrift om tekniske funksjonskrav til kommunikasjonsteknisk utstyr som inngår i helsetjenestens kommunikasjonsberedskap • Forskrift om øyeblikkelig hjelp i det psykiske helsevernet • Forskrift om krav til akuttmedisinske tjenester utenfor sykehus 3

Kommunal legevakt § 3 -5. Kommunens ansvar for øyeblikkelig hjelp 4 • Kommunen skal straks tilby eller yte helse- og omsorgstjenester til den enkelte når det må antas at den hjelp kommunen kan gi er påtrengende nødvendig. Kommunens ansvar for øyeblikkelig hjelp etter første punktum gjelder undersøkelse, behandling eller annen hjelp som det er forsvarlig at kommunen yter. • Plikten til å yte øyeblikkelig hjelp etter første ledd inntrer ikke dersom kommunen vet at nødvendig hjelp vil bli gitt av andre som etter forholdene er nærmere til å gi den i tide. • [Kommunen skal sørge for tilbud om døgnopphold for helse- og omsorgstjenester til pasienter og brukere med behov for øyeblikkelig hjelp. Plikten gjelder kun for de pasienter og brukere som kommunen har mulighet til å utrede, behandle eller yte omsorg til. ]1 • Kongen i statsråd kan i forskrift fastsette nærmere bestemmelser om innholdet i plikten etter første til tredje ledd, herunder hvilke pasient- og brukergrupper som skal omfattes av tilbudet.

Organisering av legevakt • Daglegevakt • Allmennlegevakt – Én lege med hjemmevakt uten hjelpepersonell – LV-sentral ved sykehjem, vanlig (eget) legekontor • Legevaktssamarbeid – Allmennlegevakt som dekker 2 -3 nabokommuner • Felles (interkommunal) legevaktssentral – Sykepleierbemannet LV-sentral som dekker mange kommuner • Felles (interkommunal) legevaktsordning (min 10 leger) – Felles legevaktsentral og bemannet med en allmennlege – Mottak av pasienter, bakvakt i kommunene • Stasjonær legevakt – Legevaktsmottak i storbyer 5

Finansiering av akuttmedisinsk kjede Kommunen Vakthavende lege Vaktgodt-gjørelse 1 6 Trygden Foretak (staten) Pasienten Helsehjelp Frikort Følge med ambulanse Egenandel Bemanning Personell ved LVsentral AMK personell Kommunikasjon Utstyr, tellerskritt, linjer AMK-sentral, Utstyr til ambulanse Transport Legebil Syketransport Skyssgodtgjørelse (25% i 2005) Ambulanse Syketransport Drift Medisinsk utstyr Legemidler Medisinsk utstyr Forbruksmateriell (refusjonsber. ) Forbruksmateriell Legekontor Legemidler Lokalt døgntilbud Akuttmottak 1 Avhengig av vaktklasse og vaktordning Egen bil Egenbetaling
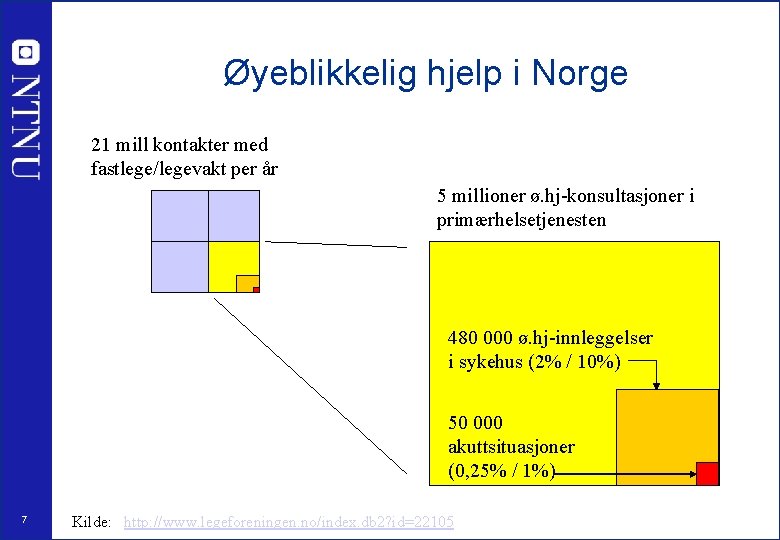
Øyeblikkelig hjelp i Norge 21 mill kontakter med fastlege/legevakt per år 5 millioner ø. hj-konsultasjoner i primærhelsetjenesten 480 000 ø. hj-innleggelser i sykehus (2% / 10%) 50 000 akuttsituasjoner (0, 25% / 1%) 7 Kilde: http: //www. legeforeningen. no/index. db 2? id=22105

Øyeblikkelig hjelp Nødvendig helsehjelp + hastegrad ”akutt” Plikten til å yte øyeblikkelig hjelp inntrer når dette er "påtrengende nødvendig. " Øyeblikkelig hjelp plikten omfatter situasjoner det oppstår et akutt behov for undersøkelse og eventuelt behandling for å : • gjenopprette og / eller vedlikeholde de vitale funksjoner, • forhindre og / eller begrense alvorlig funksjonsnedsettelse som følge av skade eller sykdom, • gi adekvat smertebehandling ved svære smertetilstander av kortvarig art. 8

Øyeblikkelig hjelp i psykiatrien Tilstander som utløser plikt til å yte øyeblikkelig hjelp omfatter i hovedsak: • Psykotiske tilstander preget av svær uro eller voldsomhet som medfører alvorlig fare for pasientens eller andres liv eller helse. • Psykotiske og andre tilstander preget av svær angst eller depresjon der faren for at pasienten kan søke å ta sitt eget liv eller skade seg selv eller andre er betydelig. • Deliriøse tilstander hvor avrusing ikke er en hovedsak. • Tilstander hos barn og ungdom som omsorgspersonene ikke kan mestre og der hjelp fra det psykiske helsevernet er absolutt påkrevet. 9

Hyppighet av hastegraden ”akutt” eller ”øyeblikkelig hjelp” Beregnet hyppighet av akuttmedisinske tilstander tidsfaktoren er avgjørende, etter størrelsen på vaktdistriktet: • én hendelse hver andre måned i vaktdistrikt med mindre enn 2. 000 innbyggere • én hendelse hver måned i vaktdistrikt med 2. 000 -5. 000 innbyggere • to hendelser hver måned i vaktdistrikt med 5. 000 -10. 000 innbyggere • fire hendelser hver måned i vaktdistrikt med 10. 000 -20. 000 innbyggere. 10

Hastegrad på legevakt Forekomst i vanlig legevaktsordning • Akutt nødssituasjon – rød respons – Manifest eller truende svikt i livsviktige organfunksjoner (åndedrett, kretsløp, hjernens funksjon– bevissthet sentralnervesystem) – Fare for sikkerheten på stedet • Nødssituasjon haster – gul respons <1% <10% – Tilfeller med behov for lege/ambulanse uten ventetid: – Pasientens tilstand synes stabil, ingen fare for sikkerheten på stedet • Vanlig nødssituasjon – grønn respons – Henvendelser der innringer aksepterer at problemet best kan håndteres med råd for å avhjelpe situasjonen, og at pasienten kan vente til neste virkedag for å konsultere egen lege. 11 90%
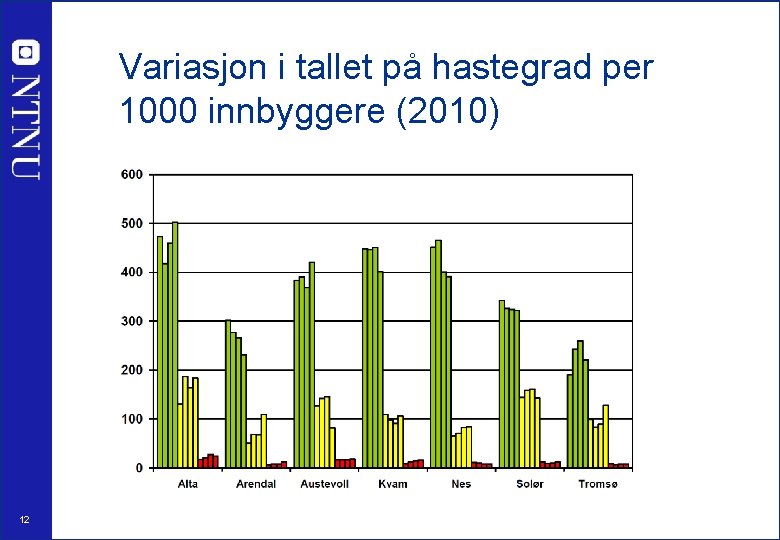
Variasjon i tallet på hastegrad per 1000 innbyggere (2010) 12
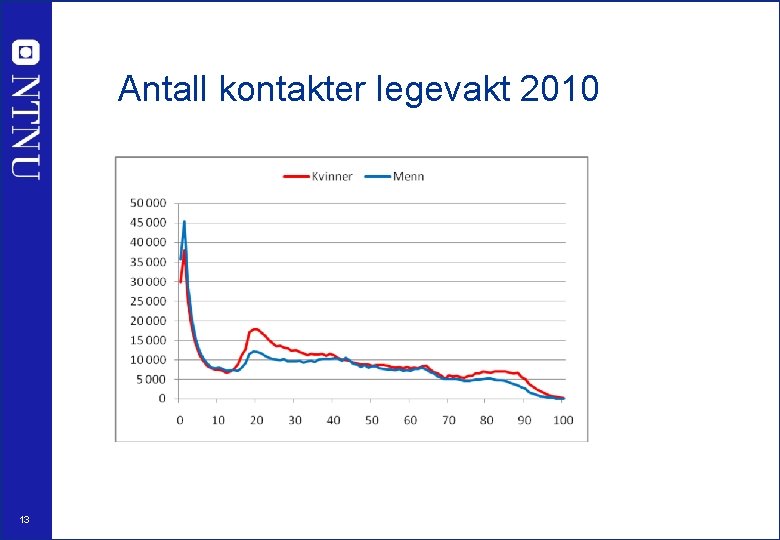
Antall kontakter legevakt 2010 13
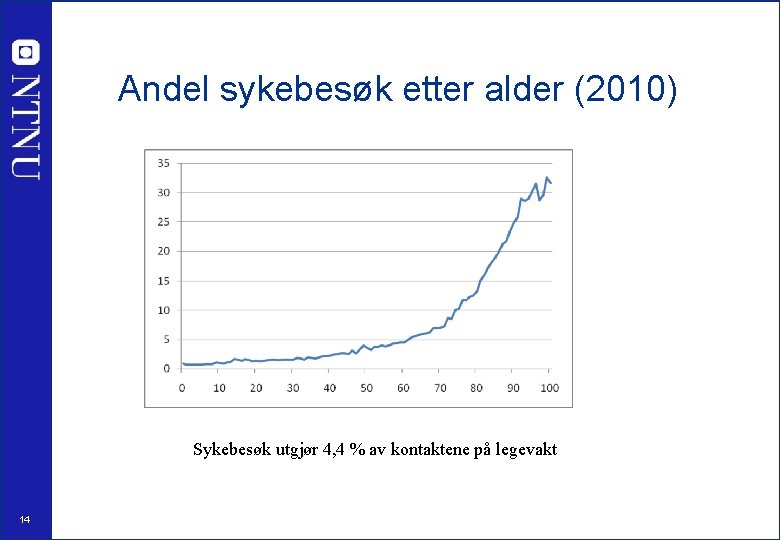
Andel sykebesøk etter alder (2010) Sykebesøk utgjør 4, 4 % av kontaktene på legevakt 14

Innleggelsesdiagnose 15 Pr 100. 000 innb. pr år 1. Brystsmerter 721 2. Magesmerter 519 3. Lungebetennelse 364 4. Hjerneslag/hjernedrypp 362 5. Lårhalsbrudd 263 6. Hjertesvikt 197 7. Tungpusten 167 8. Astma 162 9. Hjernerystelse 160 10. Hjerteinfarkt 149 11. Blindtarmbetennelse 145 12. Besvimelse 136 13. Truende hjerteinfarkt 136 14. Feber 131 15. Blodpropp i leggen 111 16. Forgiftning 101 17. Overflyttning av behandlet pasient 99 18. Diagnose ikke angitt 94 19. Skader og ulykker 93 20. Nedsatt allmenntilstand 93 De 20 hyppigste innleggelsesdiagnosene fra primærlege (N=32. 606)

Brystsmerter 816 000 innbyggere (AMK Haugesund, Stavanger og Innlandet) 5180 henvendelser rød respons 1104 med brystsmerter (21 % eller 5, 4 per 1000 innbyggere per år) 267 ingen innleggelse (2/3 akutt poliklinikk, 1/3 ingen legekontakt) 825 innlegges i sykehus (76 %) 163 vurdert som livstruende syk (26 %), 87 (9 %) ingen sykdom 16
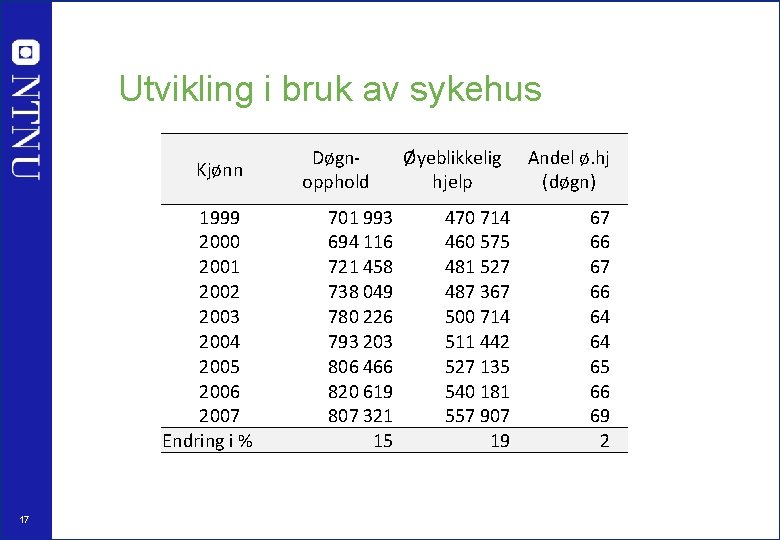
Utvikling i bruk av sykehus Kjønn 1999 2000 2001 2002 2003 2004 2005 2006 2007 Endring i % 17 Døgnopphold 701 993 694 116 721 458 738 049 780 226 793 203 806 466 820 619 807 321 15 Øyeblikkelig hjelp 470 714 460 575 481 527 487 367 500 714 511 442 527 135 540 181 557 907 19 Andel ø. hj (døgn) 67 66 64 64 65 66 69 2

Ø. hjelp innleggelser – unødvendig? • 550 000 øh. j innleggelser • 50 000 ( 10 %) akuttsituasjoner (”rød respons”/AMK) • 220 000 (40%) hastetilfeller (”gul respons”) • Resten (50%) – tilgjengelig for alternativer? • «Unødvendige» innleggelser: Fra 0 til 30% • 1/2 skyldes mangelfulle primærhelsetjenester (hjemmesykepleie, etc) • 1/3 skyldes mangel på informasjon (epikrise, etc) 18
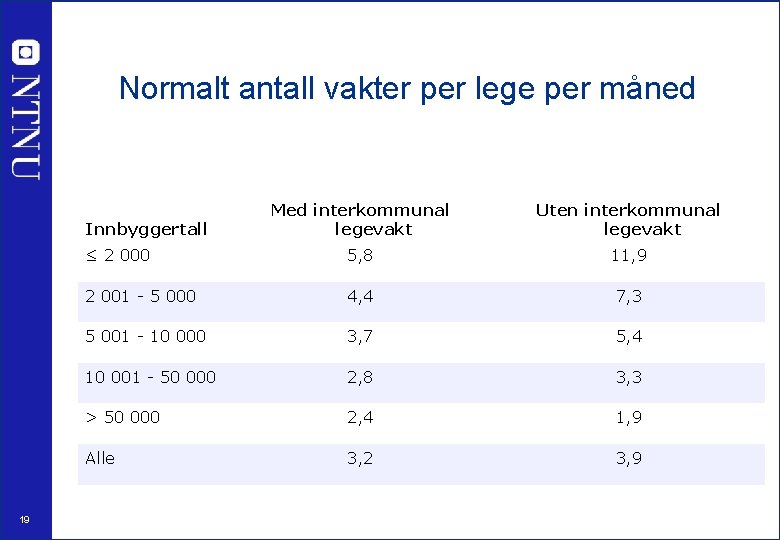
Normalt antall vakter per lege per måned Med interkommunal legevakt Uten interkommunal legevakt ≤ 2 000 5, 8 11, 9 2 001 - 5 000 4, 4 7, 3 5 001 - 10 000 3, 7 5, 4 10 001 - 50 000 2, 8 3, 3 > 50 000 2, 4 1, 9 Alle 3, 2 3, 9 Innbyggertall 19

Fastlegenes deltagelse i legevakt Sandvik, H et al. Tidskr Nor Lægeforen 2007 • Bare halvparten av fastlegene deltar fullt i legevakt • Eldre og kvinnelige leger i sentrale kommuner deltar minst • Svært få leger ønsker å fortsette med legevakt etter 55 år • Interkommunale vaktordninger øker ikke vaktdeltakelsen 20

Ordninger på legevakt – rekruttering til allmennpraksis – to sider av samme sak • Legebemannede legevaktsentraler i større vaktdistrikt. • Opprette felles akuttmottak (FAM) der det er mulig. • Slå sammen vaktdistrikt til større bakvaktdistrikt om natten. • Tiltak for å begrense unødig bruk av legevakttjenesten – god opplæring av sykepleiere ved LV-sentralene. • Mer aktivt bruk av ambulanser/ambulansepersonell - opplæring. • Endring i takstene: Økt beredskapslønn, økt telefontakst. • Splitte opp vaktene og helgevaktene. • Utskrift av legevaktsnotat til pasientens faste lege. 21

Nasjonal Helseplan om legevakt • Kommunens ansvar for øyeblikkelig hjelp kan tydeliggjøres – Innføring av ø. hj døgntilbud i kommunene – Bedre akutt tilbud i kommunene innen rus og psykiatri – Skal avtalefestes i samarbeidssavtalen med helseforetaket • Innføre ett felles telefonnummer til kommunale legevaktsentraler for hele landet. • Følge opp anbefalingene fra Nasjonalt senter for legevaktsmedisin • Forskriftsfeste fritak fra legevakt (nå avtalefestet) • Forskriftsfeste tilgangen til fastlege ved behov for ø. hj. 22

Anbefalinger fra Nasjonalt senter for legevaktsmedisin • Landet bør organiserast i mellom 60 og 80 legevaktdistrikt, – typisk med mellom 30 000 og 100 000 innbyggarar • Legevaktdistriktet skal ha: – legevaktstasjon i eigne lokale med legar i tilstade saman med anna helsepersonell – minstenorm skal vere to legar på vakt, ingen skal arbeide åleine – legevaktsbil medisinsk utstyr og sjåfør for sjukebesøk • Krav til grunnkompetanse for legar og anna helsepersonell som arbeider i legevakt • Krav til IKT utrusting – journalsystem, lokalisasjonssystem, kjernejournal, ressurs- og prosedyreoversikter, beslutningsstøttesystem 23

Nasjonalt senter for legevaktsmedisin Hovedoppgaver: • Bidra til nasjonal og internasjonal faglig utvikling innen fagfeltet • Etablere nødvendige nasjonale faglige standarder • Bidra til, og delta i, forskning innen fagfeltet • Etablere og kvalitetssikre registre innen fagfeltet • Sikre nasjonal kompetansebygging og spredning av kompetanse • Gi råd og faglig støtte til andre • Delta i undervisning, både i grunn-, etter- og videreutdanning 24
25

“. . . , the acute care paradigm is no longer adequate for the changing health problems in today’s world. Unfortunately, but perhaps because of its success, the acute care model now permeates the thinking of patients, providers, organizations, and governments. It is pervasive across all levels of the health care system…. ” “Innovative Care for Chronic Conditions” WHO 2002 26
- Slides: 26