Fentanyl intranasal lurgence Juste pour le trip MariePierre












- Slides: 14

Fentanyl intranasal à l’urgence… Juste pour le “trip”? Marie-Pierre Chabot MD, MSc inf R 1, UMF Notre-Dame 27 mai 2016

Introduction http: //www. provencedream. com/fracture-de-la-chevillepronostic-de-retablissement/ 2

Méthode • PICO et autres critères • Pubmed • Sites web connexes • Études incluses 3

Fentanyl IN Morphine IV 5 mg = Fentanyl IN 100 mcg FIN 1 -2 mcg/kg, max 100 mcg (50 mcg/ml) = 1 ml/narine Corrigan et al. (2015) http: //www. urgencehsj. ca/protocoles/fentanyl-intranasal-2/ Rx Vigilance 4

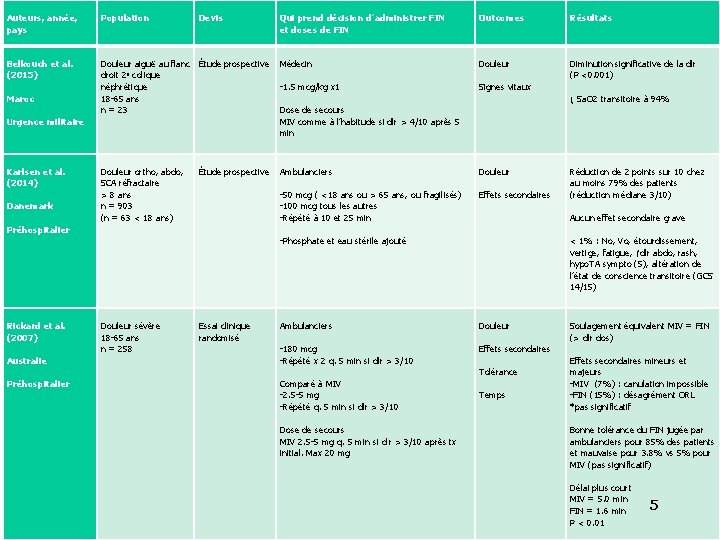
Auteurs, année, pays Population Belkouch et al. (2015) Maroc Devis Qui prend décision d’administrer FIN et doses de FIN Outcomes Résultats Douleur aiguë au flanc Étude prospective droit 2 e colique néphrétique 18 -65 ans n = 23 Médecin Douleur Diminution significative de la dlr (P <0. 001) -1. 5 mcg/kg x 1 Signes vitaux Douleur ortho, abdo, SCA réfractaire > 8 ans n = 903 (n = 63 < 18 ans) Ambulanciers Douleur -50 mcg ( <18 ans ou > 65 ans, ou fragilisés) -100 mcg tous les autres -Répété à 10 et 25 min Effets secondaires Urgence militaire Karlsen et al. (2014) Danemark Étude prospective ↓ Sa. O 2 transitoire à 94% Dose de secours MIV comme à l’habitude si dlr > 4/10 après 5 min Réduction de 2 points sur 10 chez au moins 79% des patients (réduction médiane 3/10) Aucun effet secondaire grave Préhospitalier -Phosphate et eau stérile ajouté Rickard et al. (2007) Australie Douleur sévère 18 -65 ans n = 258 Essai clinique randomisé < 1% : No, Vo, étourdissement, vertige, fatigue, ↑dlr abdo, rash, hypo. TA sympto (5), altération de l’état de conscience transitoire (GCS 14/15) Ambulanciers Douleur -180 mcg -Répété x 2 q. 5 min si dlr > 3/10 Effets secondaires Tolérance Préhospitalier Comparé à MIV -2. 5 -5 mg -Répété q. 5 min si dlr > 3/10 Dose de secours MIV 2. 5 -5 mg q. 5 min si dlr > 3/10 après tx initial. Max 20 mg Temps Soulagement équivalent MIV = FIN (> dlr dos) Effets secondaires mineurs et majeurs -MIV (7%) : canulation impossible -FIN (15%) : désagrément ORL *pas significatif Bonne tolérance du FIN jugée par ambulanciers pour 85% des patients et mauvaise pour 3. 8% vs 5% pour MIV (pas significatif) Délai plus court MIV = 5. 0 min FIN = 1. 6 min P < 0. 01 5

Discussion • Différences – Pays – Doses – Additifs – Types de douleur • Similitudes – Soulagement – Peu d’effets indésirables graves – Rapide 6

Comparaison à Murphy et al (2014) • Résultats idem en pédiatrie – FIN efficace et bien toléré – Impossible de se prononcer • Supériorité? • Non-infériorité? • Équivalence? 7

Discussion (suite) • Facteurs limitants au soulagement – Organisation des soins – Évaluation – Risque d’abus • Gestion de la douleur = complexe 8

Conclusion • Fentanyl intranasal – Sécuritaire – Efficace – Bien toléré – Rapide – Pas de preuve : supériorité, noninfériorité, équivalence 9

Références Belkouch, A. , Saad, Z. , Rafai, M, Chouaib, N, Sirbou, R et al. (2015). Does intranasal fentanyl provide efficient analgesia for renal colic in adults? Pan African Medical Journal, 20 (407). Carley, S. D. (2010). Towards evidence based emergency medicine : best BETs from the Manchester Royal Infirmary. Emergency medical journal, 27 (9), pp. 715. Chabot, M. -P. (2009). Priorités déterminées par des experts infirmiers et médecins pour une formation interprofessionnelle visant la gestion de la douleur à l’unité de soins intensifs. Mémoire de maîtrise, Université de Sherbrooke. Document téléaccessible à l’URL : http: //www. collectionscanada. gc. ca/obj/thesescanada/vol 2/002/MR 64343. PDF Corrigan, M. , Wilson, S. and Hampton, J. (2015). Safety and efficacy of intranasally administred medications in the emergency department and prehospital settings. American journal of health-System pharmacy, 72, pp. 1544 -1554. Gélinas, C. , Rémy, J. , Gagné, L. , Desjardins, S. , Chabot, M. -P. , et al. (2015). Le CPOT : Évaluer la douleur de patients adultes inconscients. Perspectives infirmières, 12 (2), 10 pp. 48 -52.

Références (suite) Grover, C. A. , Elder, J. W. , Close, R. F. H. and Curry, S. M. (2011). How frequeltly are “classic” drug-seeking behaviors used by drug-seeking patients in the emergency department? Western journal of emergency medicine, 13 (5), pp. 416 -421. Hansen, M. S. et Dahl, J. B. (2013). Limited evidence for intranasal fentanyl in the emergency department and the prehospital setting : a systematic review. Danish medical journal, 60 (1), pp. 1 -6. Hoffe, J. Bailey, B. , Thibault, M. et Trottier, E. D. (2016). Fentanyl intranasal. Protocole interne. Document téléacccessible à l’URL suivant : http: //www. urgencehsj. ca/protocoles/fentanyl-intranasal-2/ Johnston, S. Wilkes, G. J. , Thompson, J. A. , Ziman, M. et Brightwell, R. (2011). Inhaled methoxyflurane and intranasal fentanyl for prehospital management of visceral pain in an Australian ambulance service. Emergency medical journal, 22, pp. 57 -63. Karlsen, A. P. H. , Pedersen, D. M. B, Trautner, S. Dahl, J. B et Hansen, M. S. (2014). Safety of intranasal fentanyl in the out-of-hospital setting : a prospective observational study. Annals of emergency medicine, 63 (6), pp. 699 -703. 11

Références (suite) Middleton, P. M. , Simpson, P. M, Sinclair, G. Dobbins, T. A. , Math, B. et Bendall, J. C. (2010). Effectiveness of morphine, fentanyl, and methoxyflurane in the prehospital setting. Prehospital emergency care, 14 (4), pp. 439 -447. Rickard, C. , O’Meara, P. , Mc. Grail, M. , Garner, D, Mc. Lean, A. et Le Lievre, P. (2007). A randomized controlled trial of intranasal fentanyl vs intravenous morphine for analgesia in the prehospital setting. The American journal of emergency medicine, 25, pp. 911 -917. Murphy, A. , O’Sullivan, R. , Wakai, A. , Grant, T. S. , Barett, M. J. , et al. (2014). Intranasal fentanyl for the management of acute pain in children (Review). The Cochrane Library, 10. 12

Remerciements • UMF Notre-Dame – Dr. Danny Castonguay – Dr. Charles Pless – Dr. Philippe Karazivan 13

Période de questions 14