ZAKAENIA WRODZONE Dr hab n med Ewa MajdaStaniswska

ZAKAŻENIA WRODZONE Dr hab. n med. Ewa Majda-Stanisłąwska

MIKROORGANIZMY POWODUJĄCE ZAKAŻENIA WRODZONE TORCH � Toksoplazmoza � Różyczka � Cytomegalia � Herpes simplex wirus typ 2 Parvowrus B 19 Wirus Zachodniego Nilu HIV Adenowirusy Enterowirusy

INFEKCJA WEWNĄTRZMACICZNA – OBJAWY Przedwczesny poród lub poronienie Niska urodzeniowa masa ciała Małogłowie Głuchota lub niedosłuch Zapalenie siatkówki i naczyniówki oka Hepatosplenomegalia, żółtaczka Trombocytopenia Opóźnienie rozwoju umysłowego Objawy neurologiczne ------------------------------------ Wady układów: sercowo-naczyniowego, nerek, trzustki Wrodzone zapalenie: płuc, wątroby, nerek

TOKSOPLAZMOZA Spowodowana przez pierwotniaka Toxoplasma gondii Ostatecznym żywicielem jest kot domowy Do zarażenia człowieka dochodzi przez spożycie oocyst (mięso, produkty zanieczyszczone ziemią i kałem kota, prace w ogrodzie) Wysoka częstość występowania w krajach Europy (Francja, Grecja) Ostra infekcja u osoby immunokompetentnej jest zwykle bezobjawowa

TOXOPLASMA GONDII – CYKL ROZWOJOWY Żywiciel ostateczny – kot �W nabłonku jelitowym kota zachodzi cykl płciowy i wytworzenia oocysty � Oocysty wydalane z odchodami kota dojrzewają w glebie i zachowują zakaźność przez 12 -18 miesięcy Spożycie oocysty przez zwierzę lub człowieka – uwolnienie tachyzoitów i rozsiew do � OUN � Oka � Mięśni szkieletowych � Mięśnia sercowego � Łożyska
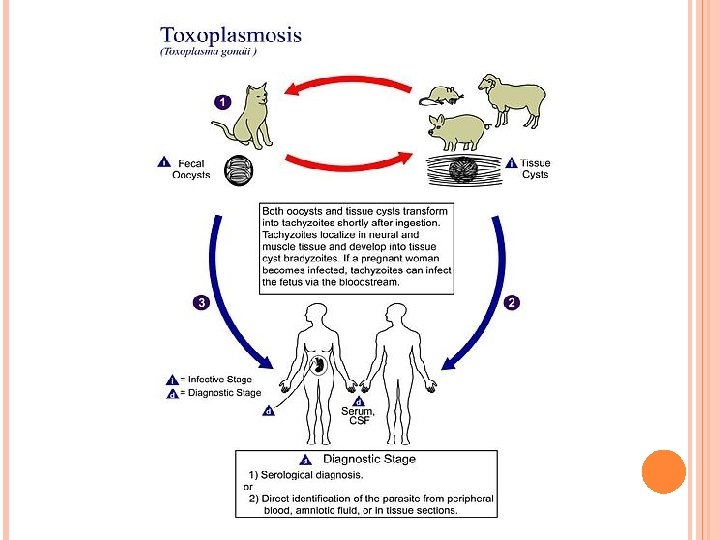

ZARAŻENIE T. GONDII W CIĄŻY Kobieta – � po spożyciu niedogotowanego mięsa wieprzowego, jagnięcego, wołowego (cysty tkankowe) � Po spożyciu wody, warzyw, owoców zanieczyszczonych ziemią z kocimi odchodami (oocysty) Droga wertykalna (krwiopochodna) od matki do płodu Zagrożone są jedynie płody matek z pierwotnym zarażeniem w czasie ciąży

RYZYKO TRANSMISJI PIERWOTNIAKA Z MATKI NA PŁÓD Przy zarażeniu w I trymestrze ciąży – 10% Przy zarażeniu w II trymestrze ciąży – 40% Przy zarażeniu w III trymestrze ciąży – 65 % W ostatnich 14 dniach ciąży - 100% Ciężkość objawów toksoplazmozy wrodzonej jest odwrotnie proporcjonalna do ryzyka zarażenia

OBJAWY KLINICZNE Większość przypadków toksoplazmozy wrodzonej 90%) jest bezobjawowych po urodzeniu Klasyczna triada objawów (70 - Zapalenie siatkówki i błony naczyniowej oka � Wodogłowie � Zwapnienia wewnątrzczaszkowe � Inne objawy to gorączka, wysypka, małogłowie , drgawki, żółtaczka, małopłytkowość, powiększenie węzłów chłonnych Dzieci, u których początkowo nie ma objawów wykazują ryzyko rozwoju nieprawidłowości, szczególnie zapalenia siatkówki i naczyniówki oka.

CHARAKTER OBJAWÓW TOKSOPLAZMOZY WRODONEJ W I trymestrze ciąży – poronienie lub obumarcie płodu W II trymestrze ciąży w okresie organogenezy (10 -24 hbd) ciężkie uszkodzenie płodu, widoczne zaraz o urodzeniu: � � � Triada Sabina-Pinkertona (chorioretinitis, wodogłowie, zwapnienia wewnątrzczaszkowe) Hipotrofia wewnątrzmaciczna Przedłużająca się i nasilona żółtaczka Hepatosplenomegalia Wybroczyny skórne Zaburzenia napięcia mięśniowego W III trymestrze ciąży – infekcja wewnątrzmaciczna bezobjawowa po urodzeniu

ROZPOZNANIE Wykazanie przeciwciał u matki (Ig. M, Ig. G) wskazuje na przebytą infekcję (awidność Ig. G tym wyższa mim dawniej doszło do zarażenia) Może być izolowany z łożyska, krwi pępowinowej, surowicy noworodka Obecność przeciwciał klasy Ig. M i Ig. A z surowicy noworodka
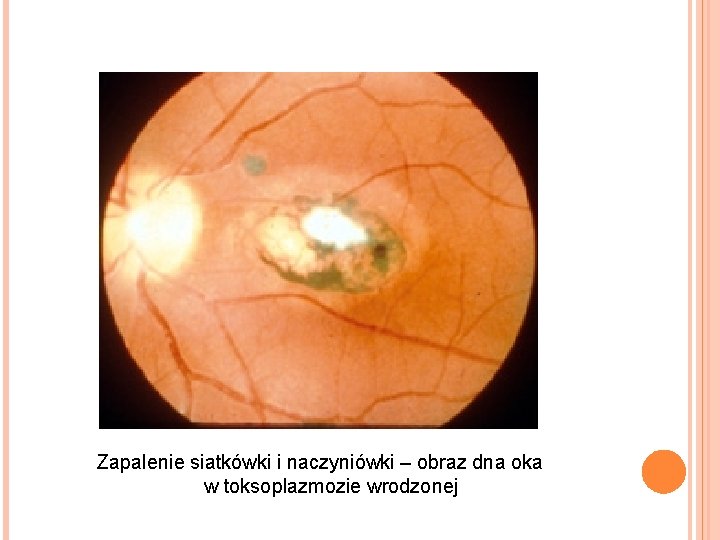
Zapalenie siatkówki i naczyniówki – obraz dna oka w toksoplazmozie wrodzonej
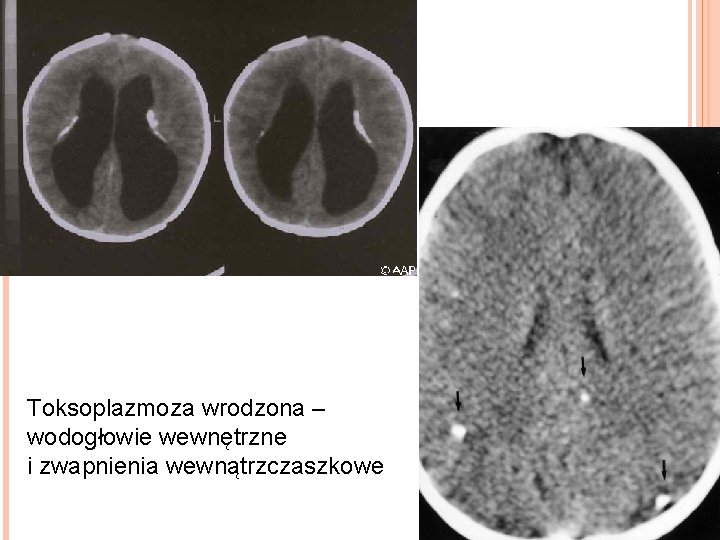
Toksoplazmoza wrodzona – wodogłowie wewnętrzne i zwapnienia wewnątrzczaszkowe

TOKSOPLAZMOZA WRODZONA BEZOBJAWOWA PO URODZENIU Odległe następstwa, zwykle ujawniające się do 10 roku życia Narząd wzroku � Zez, jaskra, zaburzenia ostrości wzroku Zaburzenia czynności OUN � Opóźnienie rozwoju psychoruchowego � Drgawki � Zaburzenia mowy � Trudności w nauce KONIECZNE LECZENIE PRZECIWPASOŻYTNICZE W PIERWSZYM ROKU ŻYCIA

DIAGNOSTYKA TOKSOPLAZMOZY WRODZONEJ Testy serologiczne u ciężarnej wykrywanie serokonwersji (przy ujemnych wynikach powinny być powtarzane) - określanie przeciwciał klas Ig. G, Ig. M i Ig. A � Awidność przeciwciał (wysoka awidność świadczy o dawno nabytym zakażeniu) � Testy serologiczne u noworodka wykrycie swoistych Ig. M i Ig. A zawsze świadczy o toksoplazmozie wrodzonej (nie przechodzą przez łożysko) � Narastająca awidność w klasie Ig. G potwierdza rozpoznanie toksoplazmozy wrodzonej � Immunoblotting Ig. G (porównanie profilu antygenowego swoistych Ig. G u matki i u dziecka) Technika PCR, wykrywa 35 -nukleotydowy fragment T. gondii określany jako gen B 1 (w surowicy, łożysku, PMR)

ZAPOBIEGANIE I LECZENIE TOKSOPLAZMOZY WRODZONEJ – POSTĘPOWANIE W TRAKCIE CIĄŻY U ciężarnej – przy wysokim ryzyku zarażenia płodu spiramycyna 3 g/dobę w 2 -3 tygodniowych kursach powtarzanych co 2 -3 tygodnie do końca ciąży Poszukiwanie DNA Toxoplasma gondii metodą PCR w płynie owodniowym po 18 hbd. W przypadku wyniku dodatniego – leczenie przeciwpasożytnicze ciężarnej (pirymetamina, sulfadiazyna, Fansidar) do końca ciąży

ZAPOBIEGANIE I LECZENIE TOKSOPLAZMOZY WRODZONEJ – POSTĘPOWANIE Z NOWORODKIEM Swoiste Ig. M i Ig. A u noworodka są bardzo rzadko wykrywane Badania awidności Ig. G, metodą Immunoblottingu Ig. G oraz PCR Leczenie w pierwszym roku życia: � Pirymetmina i sulfadiazyna oraz kwas folinowy (neutralizuje działanie toksyczne w/w leków na szpik kostny) przez 12 miesięcy � W szczególnych przypadkach – dodatkowo glikokortykosterydy

RÓŻYCZKA Wirus RNA o pojedynczej nici Choroba, której można zapobiegać poprzez szczepienia Łagodna, samoograniczająca się choroba wysypkowa wieku dziecięcego i młodych dorosłych Im wcześniej dochodzi do zakażenia w czasie ciąży, tym większe prawdopodobieństwo uszkodzenia płodu

ZESPÓŁ RÓŻYCZKI WRODZONEJ Działanie wirusa na płód jest zależne od okresu ciąży, w którym doszło do zakażenia � W czasie pierwszych dwóch tygodni ciąży – zakażenie 65% o 85% płodów, wady wielonarządowe � W trzecim miesiącu ciąży – prawdopodobieństwo zakażenia płodu wynosi od 30% do 35%, zwykle dochodzi do powstania pojedynczej wady wrodzonej np. głuchota lub wada serca � W czwartym miesiącu ciąży – 10% ryzyko powstania pojedynczej wady wrodzonej u płodu � Okazjonalnie, przy zakażeniu wirusem różyczki u matki do 20 tygodnia ciąży dojść może u płodu do uszkodzenia słuchu

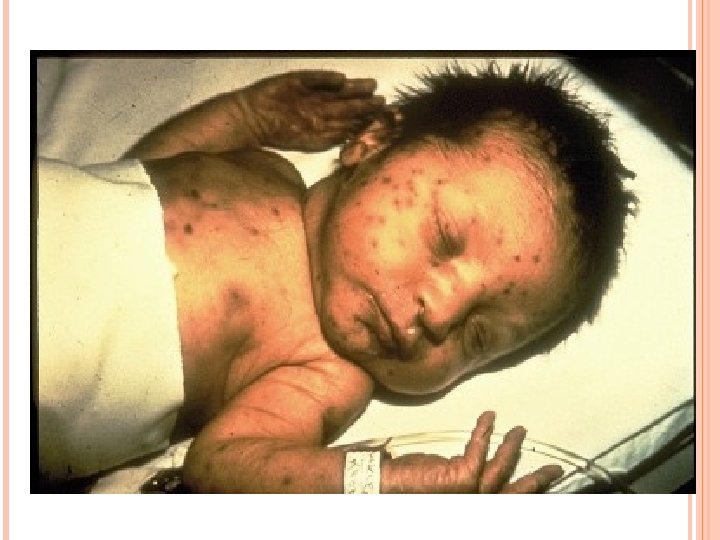
OBJAWY KLINICZNE RÓŻYCZKI WRODZONEJ Utrata słuchu (50 -75%) Jaskra i zaćma (20 -50%) Wrodzone wady serca (20 -50%) Objawy neurologiczne (10 -20%) Inne w tym opóźnienie rozwoju, wady kości, małopłytkowość, zmiany skórne typu “blueberry muffin”

OBJAWY KLINICZNE RÓŻYCZKI WRODZONEJ 90% jest bezobjawowych po urodzeniu � Do 15% rozwinie objawy później, szczególnie utratę słuchu Zakażenie objawowe � Wybroczyny skórne, żółtaczka, zapalenie siatkówki i naczyniówki, zwapnienia okołokomorowe, deficyty neurologiczne, hepatosplenomegalia, opóźnienie wzrostu � >80% rozwinie trwałe uszkodzenia Utrata wzroku, słuchu, opóźnienie rozwoju umysłowego
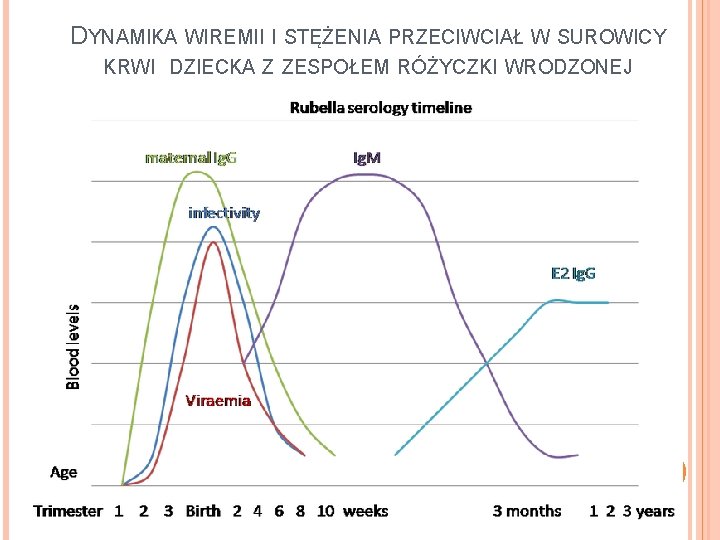
DYNAMIKA WIREMII I STĘŻENIA PRZECIWCIAŁ W SUROWICY KRWI DZIECKA Z ZESPOŁEM RÓŻYCZKI WRODZONEJ

NAJCZĘSTSZE WADY OBSERWOWANE PO URODZENIU DZIECI Z ZESPOŁEM RÓŻYCZKI WRODZONEJ Hipotrofia wewnątrzmaciczna Małogłowie Plamica krwotoczna (blueberry muffin baby) Hepatosplenomegalia Wady układu kostnego Zapalenie mózgu i opon m-rdz Uszkodzenie słuchu Zaćma, małoocze, retinopatia Przetrwały przewód tętniczy, stenoza płucna

ZABURZENIA NEUROLOGICZNE I PSYCHICZNE UJAWNIAJĄCE SIĘ W MIARĘ WZRASTANIA DZIECI Z ZESPOŁEM RÓŻYCZKI WRODZONEJ Zaburzenia zachowania, Trudności w nauce Opóźnienie rozwoju umysłowego, Autyzm, Schizofrenia, Opóźnienie rozwoju mowy, Porażenie spastyczne dwukończynowe
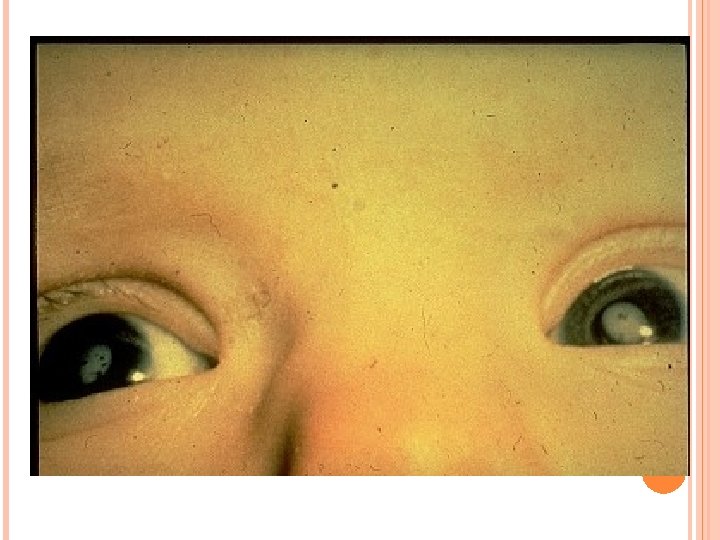
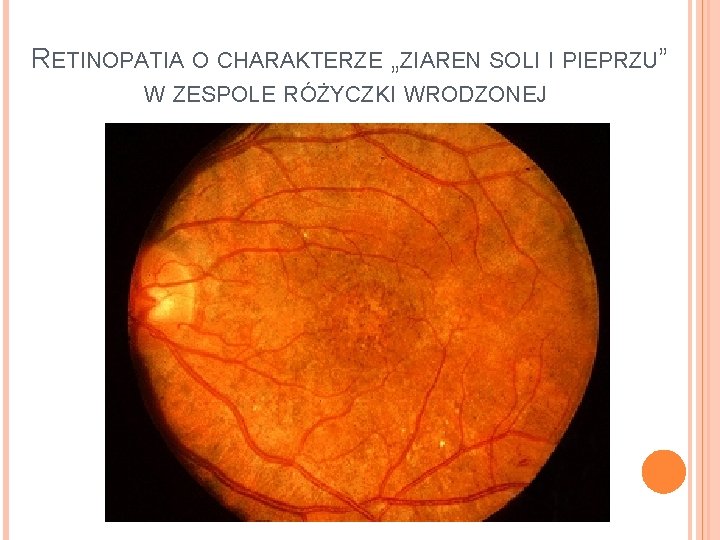
RETINOPATIA O CHARAKTERZE „ZIAREN SOLI I PIEPRZU” W ZESPOLE RÓŻYCZKI WRODZONEJ
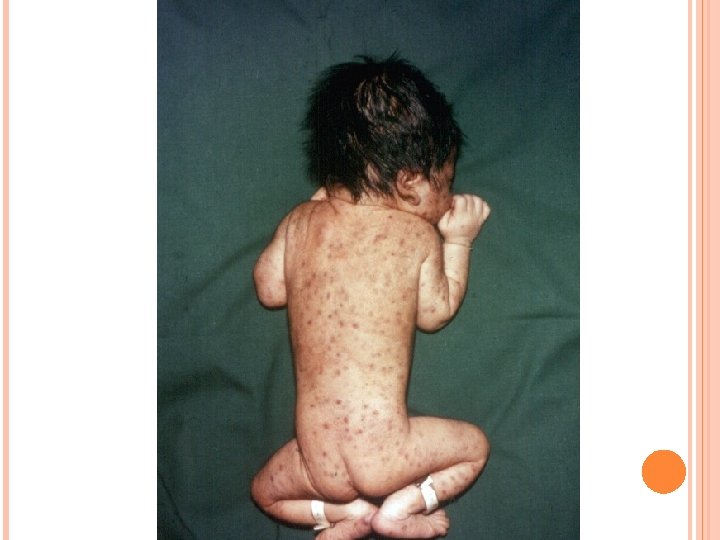

ZESPÓŁ RÓŻYCZKI WRODZONEJ U dzieci z zespołem różyczki wrodzonej pięćdziesięciokrotnie częściej niż u pozostałych notuje się rozwój cukrzycy typu I

OSPA WIETRZNA WRODZONA Występuje u 2% dzieci, których matki chorują na ospę wietrzną w pierwszych 20 tygodniach ciąży
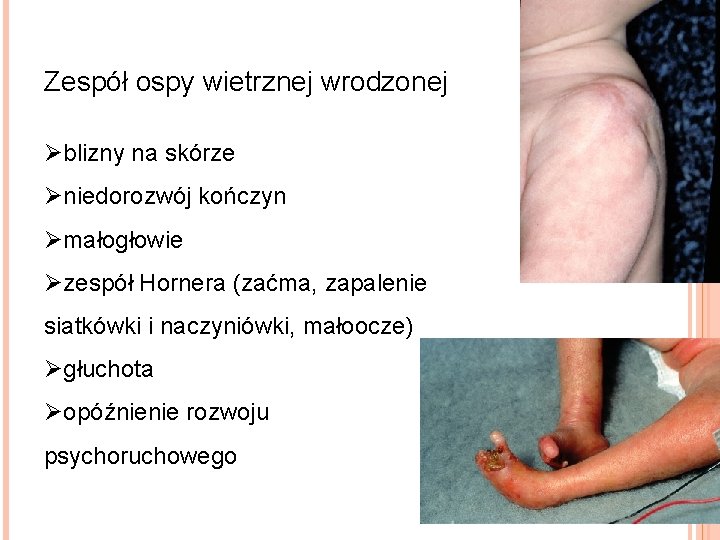
Zespół ospy wietrznej wrodzonej Øblizny na skórze Øniedorozwój kończyn Ømałogłowie Øzespół Hornera (zaćma, zapalenie siatkówki i naczyniówki, małoocze) Øgłuchota Øopóźnienie rozwoju psychoruchowego
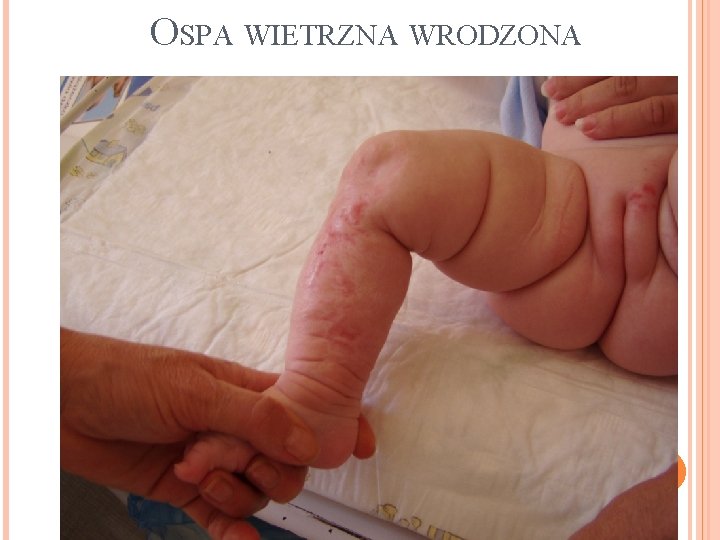
OSPA WIETRZNA WRODZONA
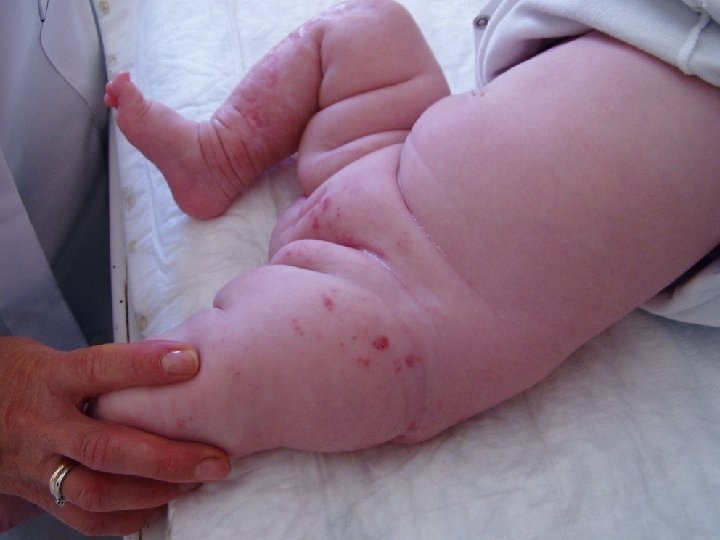
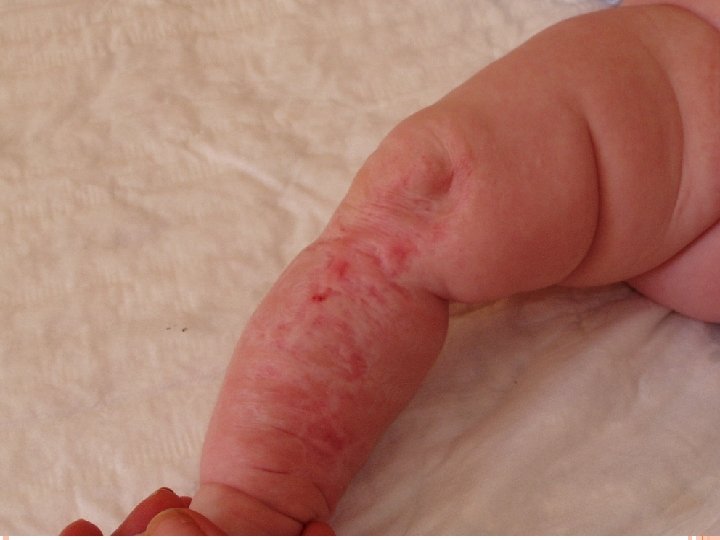

OSPA WIETRZNA WRODZONA - ZALECENIA � Podatna na ospę wietrzną kobieta powinna być zaszczepiona szczepionką VARILRIX na co najmniej 3 miesiące przed zajściem w ciążę � Podatna na ospę wietrzną ciężarna powinna po kontakcie z chorym na wiatrówkę otrzymać swoistą immunoglobinę � Nie ma badań dotyczących bezpieczeństwa stosowania acyklowiru u ciężarnych

ZAKAŻENIE CMV W CIĄŻY U ciężarnej pierwotna cytomegalia jest bezobjawowa lub prezentuje objawy zespołu mononukleozowego Około 50% noworodków matek, które przebyły pierwotne zakażenie CMV w ciąży ulegnie zakażeniu wewnątrzmacicznemu Choroba może ujawnić się tuż po urodzeniu Lub w ciągu pierwszych dwóch lat życia (u 5 do 10% dzieci) � Opóźnienie rozwoju psychoruchowego oraz postępująca utrata wzroku i/lub słuchu � Dzieci z cytomegalią wrodzoną wymagają regularnych kontroli okulistycznych oraz badania słuchu

OBJAWY WRODZONEJ CYTOMEGALII Wybroczyny skórne (blueberry muffin syndrome), małopłytkowość Żółtaczka (wzrost stężenia bilirubiny związanej) Hepatosplenomegalia (podwyższona aktywność (ALT i AST) Uszkodzenie CUN: � Małogłowie � Obniżone napięcie mięśniowe � Drgawki � Adynamia � Uszkodzenie słuchu

ROZPOZNANIE WRODZONEGO ZAKAŻENIA CMV Matczyne Izolacja Ig. G wykazuje jedynie przebytą infekcję wirusa z moczu lub ze śliny w pierwszych trzech tygodniach życia � Po tym okresie może oznaczać zakażenie poporodowe Wiremia (badanie jakościowe) i liczba kopii wirusa mogą być oznaczona za pomocą PCR

LECZENIE WRODZONEJ CYTOMEGALII Leczenie dożylne gancyklowirem (Cymevene 5 mg/kg co 12 godzin) przez 6 tygodni zmniejsza częstość postępującej utraty słuchu u dzieci z wrodzoną cytomegalią Poważne działania uboczne leczenia (neutropenia)

ROZPOZNAWANIE WRODZONEJ CYTOMEGALII U NOWORODKA Wykrycie wirusa CMV w ślinie, moczu , surowicy noworodka w pierwszym tygodniu życia Nie można potwierdzić wrodzonej cytomegalii, jeżeli diagnostyka jest prowadzona u noworodka powyżej pierwszego tygodnia życia
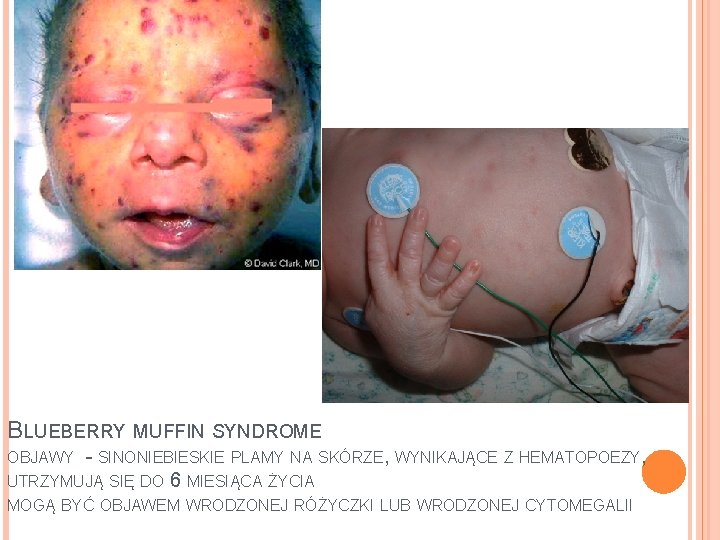
BLUEBERRY MUFFIN SYNDROME - SINONIEBIESKIE PLAMY NA SKÓRZE, WYNIKAJĄCE Z HEMATOPOEZY, UTRZYMUJĄ SIĘ DO 6 MIESIĄCA ŻYCIA OBJAWY MOGĄ BYĆ OBJAWEM WRODZONEJ RÓŻYCZKI LUB WRODZONEJ CYTOMEGALII
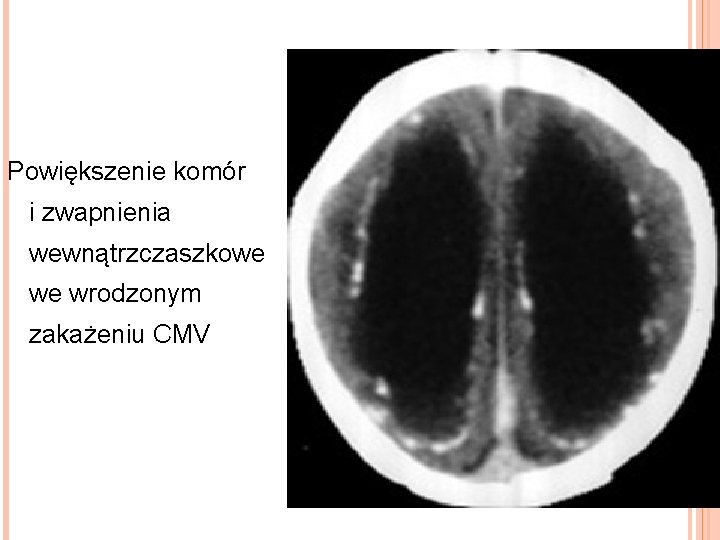
Powiększenie komór i zwapnienia wewnątrzczaszkowe we wrodzonym zakażeniu CMV

NOWORODKOWE ZAKAŻENIE WIRUSEM OPRYSZCZKI TYPU 2 (HSV-2, GENITAL HERPES SIMPLEX VIRUS) Zagrożenie zakażeniem noworodka: � ciężarna rozwija pierwotne zakażenie wirusem opryszczki typu 2 w trzecim trymestrze ciąży - 33% � objawowe opryszczki nawrotowej w okresie okołoporodowym (swędzące, pęcherzykowe zmiany narządów płciowych i szyjki macicy) – 3% Około 20% ciężarnych wykazuje przeciwciała dla HSV-2 w trzecim trymestrze ciąży, tylko 5% zgłasza objawy

OPRYSZCZKA NOWORODKÓW Zwykle HSV-2, ale od 15 do 30% HSV-1 Opryszczka wrodzona – poród przedwczesny, niska urodzeniowa masa ciała, może nie być zmian opryszczkowych na skórze � Postać zlokalizowana: małogłowie, wodogłowie wewnętrzne, zapalenie siatkówki i naczyniówki oka � Postać uogólniona z zajęciem wszystkich narządów (poza OUN zajęcie płuc, nadnerczy, wątroby, skóry) Opryszczka nabyta w okresie okołoporodowym � Zapalenie mózgu i opon mózgowo-rdzeniowych
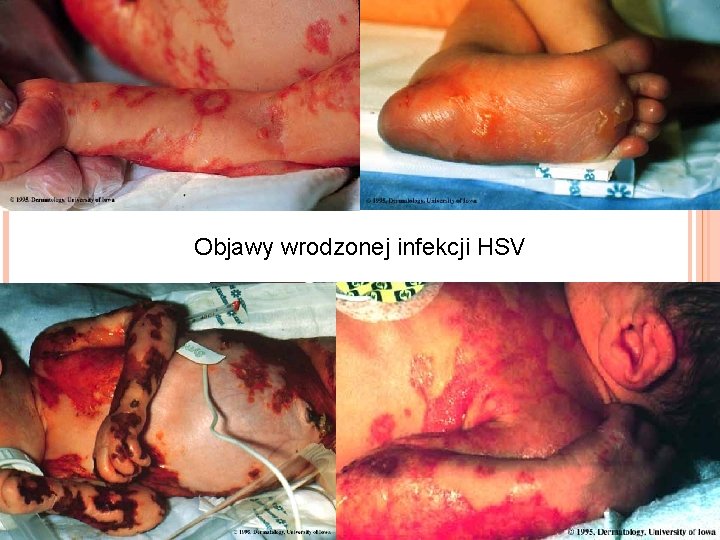
Objawy wrodzonej infekcji HSV

ROZPOZNANIE Hodowla Materiał wirusa ze zmian skórnych u matki do hodowli wirusa u dziecka � Zmiany skórne, wymaz z nosogardła, wymaz ze spojówek oka, krew, wymaz z odbytu, PMR HSV DNA metodą PCR z płynu mózgowo- rdzeniowego Serologia nie jest przydatna ze względu na powszechne występowanie HSV w populacji

LECZENIE I PROFILAKTYKA OPRYSZCZKI NOWORODKÓW Zakażenie dziecka zwykle w trakcie porodu Rozwiązanie drogą cięcia cesarskiego Leczenie dożylne acyklowirem matki, u której stwierdza się pierwotną opryszczkę narządów płciowych po 36 tygodniu ciąży Leczenie dożylne acyklowirem noworodka – dawka 20 mg /kg/dawkę co 8 godzin, konieczne dobre nawodnienie, czas trwania leczenia - 21 dni

LECZENIE Duże dawki acyklowiru (60 mg/kg/dzień) w dawkach podzielonych co 8 godzin przez 21 dni w rozsianym zakażeniu CUN przez 14 dni w SEM �W przypadku zajęcia oka konieczne także leczenie miejscowe acyklowirem

PARVOWIRUS B 19 U dzieci powoduje chorobę wysypkową - rumień nagły (piąta choroba, "Slapped cheek disease") Do 15 roku życia 50% nastolatków ma wykrywalne przeciwciała w klasie Ig. G Przenoszenie wirusa drogą kropelkową Większość zakażeń w wieku dorosłym jest bezobjawowa lub łagodna z niewielką wysypką i bólami stawów

PARVOWIRUS B 19 Zakażenie ciężarnej powoduje poronienie lub rozwój obrzęku płodu Masywne obrzęki i przestrzenie płynowe w osierdziu, opłucnej i otrzewnej charakteryzuje stan nazywany „hydrops fetalis” Obumarci płodu następuje w mechanizmie niewydolności krążenia spowodowanej głęboką niedokrwistością wynikającą z zahamowania wytwarzania krwinek czerwonych przez wirusa.

PARVOWIRUS B 19 Ryzyko przeniesienia wirusa na płód wynosi około 30%, ryzyko poronienia 9%, szczególnie w drugim trymestrze ciąży Przewlekła choroba i następstwa zakażenia u dziecka są bardzo rzadkie Wykazanie zakażenia wirusem B 19 – wykrycie wirusowego DNA w płynie owodniowym, krwi lub tkankach płodu
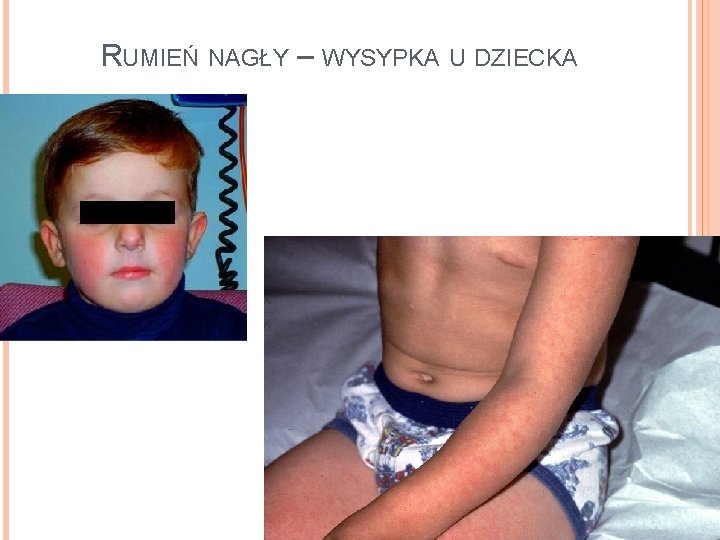
RUMIEŃ NAGŁY – WYSYPKA U DZIECKA
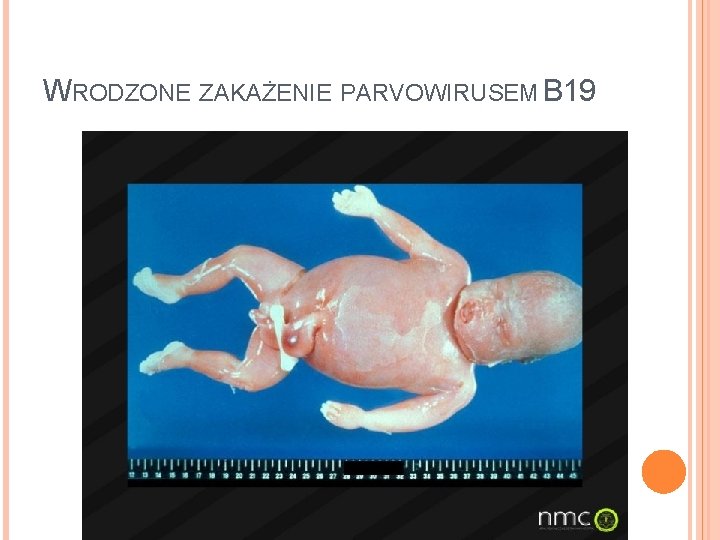
WRODZONE ZAKAŻENIE PARVOWIRUSEM B 19

PROFILAKTYKA ZAKAŻEŃ TORCH PRZED I W CZASIE CIĄŻY U kobiet podatnych na zakażenie – szczepienia (VZV, różyczka) co najmniej na trzy miesiące przed zajściem w ciążę Oznaczenie przeciwciał dla CMV, Toxoplasma gondii, Parvowirus B 19, anty-HBs (jeśli wynik ujemny – HBs. Ag) Unikanie w ciąży spożywania surowego mięsa, prac ogrodniczych, kontaktu z kotami

PODSUMOWANIE Podejrzenie zakażenia TORCH matki w czasie ciąży wymaga opieki specjalisty chorób zakaźnych (zastosowanie profilaktyki w ciąży) Do rozważenia jest rozwiązanie drogą cięcia cesarskiego Noworodki z podejrzeniem infekcji wrodzonej wymagają natychmiastowej hospitalizacji w oddziale chorób zakaźnych (konsultacje: okulista, neurolog, kardiolog, badania obrazowe, serologia) W przypadku podejrzenia infekcji wrodzonej badania będą powtarzane kilka razy w roku nawet do 10 roku życia dziecka Koniecznie uwzględnić bezpieczeństwo karmienia piersią
- Slides: 58