Zakaenia szpitalne Dr n med Witold Woniak I





















































- Slides: 55

Zakażenia szpitalne Dr n. med. Witold Woźniak I Katedra i Klinika Chirurgii II Wydziału Lekarskiego AM w Warszawie

Definicje Zakażenie szpitalne (nozokomialne) to takie, które nie występowało, ani nie znajdowało się w okresie wylęgania wówczas, gdy chory był przyjmowany do szpitala a nastąpiło podczas pobytu w szpitalu.

Czas pojawienia się zakażenia szpitalnego: § podczas hospitalizacji § po wypisaniu chorego Umownie przyjęto, że zakażenia występujące po 48 h od przyjęcia są zakażeniami szpitalnymi. Wyjątki: • Legionella ok. 2 tygodnie • HBV, HCV ok. 6 miesięcy • HIV wiele lat


Rezerwuar drobnoustrojów to naturalne środowisko dla danego mikroorganizmu, które umożliwia mu metabolizm i rozmnażanie (człowiek, zwierzę, roślina, martwa natura). Źródło zakażenia miejsce, z którego czynnik chorobotwórczy zostaje przeniesiony na osobę wrażliwą. Kolonizacja(zasiedlenie) obecność drobnoustrojów, bez jakichkolwiek objawów klinicznych.

Epidemiologia • Zakażenia szpitalne są przyczyną bezpośrednią ok. 3% zgonów chorych, zaś pośrednią 8, 3%. • Według WHO zakażenia szpitalne występują u 9% chorych hospitalizowanych. • W Polsce dopiero od 1983 jest obowiązek rejestracji zakażeń szpitalnych, brak danych o rozmiarach tego zjawiska!

Etiologia • Wirusy: RSV, grypy, paragrypy, ECHO, coxackie, varicella-zoster, rotawirusy, odra, różyczka, świnka, HBV, HCV, HDV, HGV, CMV, HIV • Bakterie: Staphylococcus aureus i epidermidis, Enterococcus faecalis, Escherichia coli, Proteus, Klebsiella, Serratia marcescens, Pseudomnas aeruginosa, Bacteroides, Clostridium difficile • Grzyby: Candida albicans

Wielooporne szczepy: üStaphylococcus aureus metycylinooporny (MRSA) üStaphylococcus metycylinooporny koagulazoujemny(MRCNS) üEnterococcus faecalis üPseudomonas aeurginosa üKlebsiella pneumoniae

Źródła zakażenia • miejsca suche – pościel, opatrunki (gronkowce, paciorkowce) • miejsca wilgotne – zlewy, ręczniki, inhalatory, baseny, nawilżacze, zbiorniki moczu, żywność, woda (Klebsiella, Pseudomonas aeruginosa, Serratia, Salmonella, E. coli, Enterobacter) • źle wyjałowiony sprzęt medyczny po krwi (HBV, HCV, HDV, HGV, HIV) • przetoczenie krwi (j. w. + CMV) • ręce personelu( gronkowce, Pseudomonas, Serratia, Klebsiella) • sprzęt anestezjologiczny (Pseudomonas)

Drogi szerzenia • powietrzno-pyłowa (zakażenia układu oddechowego) • kontaktowa (rany pooperacyjne St. aureus) • pokarmowa (Klebsiella, Salmonella) • poprzez źle wyjałowiony sprzęt medyczny i krew

Czynniki ryzyka zakażenia szpitalnego • Biologiczny stan chorego (niedobory immunologiczne związane z podeszłym wiekiem, chorobami: cukrzyca, nowotwory, urazy wielonarządowe, oparzenia, odleżyny, niewydolność nerek i wątroby, alkoholizm, przeszczepy narządów. . . ) • Metody diagnostyczno – lecznicze (operacje, antybiotykoterapia, immunosupresja, cewnikowanie naczyń i pęcherza, intubacja, hemodializa, dializa otrzewnowa, wentylacja płuc. . . )

Często u jednego chorego występuje więcej niż jeden czynnik, przez co zwiększa się ryzyko zakażenia szpitalnego. Wydłużenie czasu hospitalizacji zwiększa ryzyko zakażenia szpitalnego.

Częstość zakażeń na poszczególnych oddziałach • • • OIOM 19% Neurochirurgia 11% Geriatria 9, 3% Chirurgia gastroenterologiczna 7% Interna 5, 3% Ortopedia 4, 4% Chirurgia urazowa 3, 6% Urologia 2, 3% Położnictwo 2% Onkologia 1, 6% Transplantologia 1, 3%

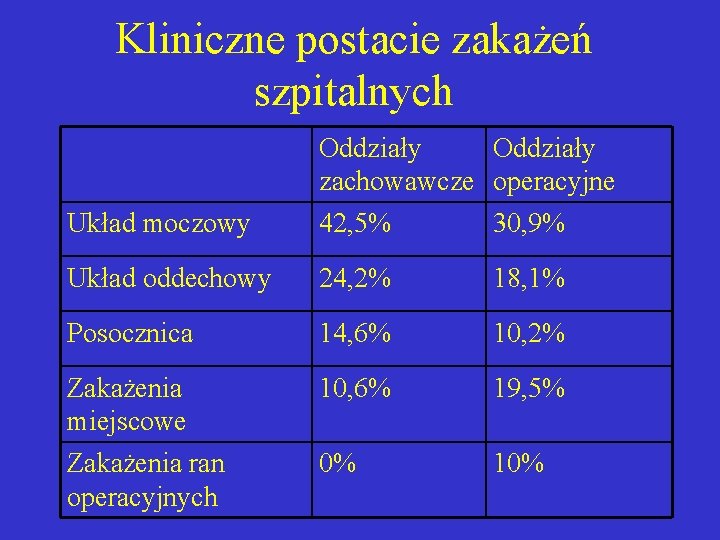
Kliniczne postacie zakażeń szpitalnych Układ moczowy Oddziały zachowawcze operacyjne 42, 5% 30, 9% Układ oddechowy 24, 2% 18, 1% Posocznica 14, 6% 10, 2% Zakażenia miejscowe 10, 6% 19, 5% Zakażenia ran operacyjnych 0% 10%

Najczęstsze postacie zakażeń szpitalnych • Dróg moczowych • Układu oddechowego • Posocznice • Zakażenia ran operacyjnych

Zakażenia dróg moczowych • Najczęstsze spośród zakażeń szpitalnych • W 70% przyczyną jest cewnikowanie pęcherza moczowego. • Jednorazowe cewnikowanie jest obarczone 6% ryzykiem zakażenia. • Drogą wtargnięcia jest przechodzenie drobnoustrojów ze skóry krocza wzdłuż zewnętrznej powierzchni cewnika. • Objawy: gorączka, dyzuria, leukocyturia • Badania: mocz badanie ogólne (ropomocz), posiew (bakteriuria 100. 000 bakterii/ml)

Zakażenie dróg oddechowych • Zwykle zapalenia płuc na drodze aspiracji soku żołądkowego, rozsiewu krwią z innego ogniska, podczas intubacji, tracheostomii, mechanicznej wentylacji. • U osób starszych jest jedną z najczęstszych przyczyn zgonów (35%)! • Zazwyczaj poprzedza je kolonizacja. • Objawy: gorączka, ropna plwocina, zmiany osłuchowe • Badania: rtg kl. piersiowej – nacieki zapalne

Posocznica – wstrząs septyczny • Wskutek rozsiewu z innych ognisk (dróg moczowych i oddechowych, ran operacyjnych, skóry) oraz w wyniku zakażenia cewników naczyniowych. • Ponad 50% czynnikiem etiologicznym jest Staphylococcus epidermidis i St. aureus, które wywołują zespół wstrząsu toksycznego poprzez działanie toksyny gronkowcowej. • Ryzyko zakażenia znacznie wzrasta, gdy cewnik jest utrzymywany powyżej 48 h! • Duże ryzyko poprzez cewniki do naczyń centralnych (żywienie pozajelitowe).

Zakażenie ran operacyjnych • Najczulszy wskaźnik jakości techniki operacyjnej w odniesieniu do ran czystych! • Objawy: wydzielina ropna z rany, gorączka. Rodzaj rany a zakażenie Rany czyste skażone Rany brudne Odsetek 2% 9% 17% 40%

Czynniki ryzyka zakażenia ran operacyjnych • • Zaawansowany wiek chorego. Przedłużona hospitalizacja przed operacją. Otyłość, cukrzyca. Niedożywienie. Zaburzenia odporności. Golenie włosów przez operacją. Niewłaściwa technika operacyjna: brutalne postępowanie z tkankami, niedokładna hemostaza, pozostawianie ciał obcych i tkanek martwiczych, zbyt ścisłe zakładanie szwów, które prowadzi do niedokrwienia.

Pozostałe postacie zakażeń szpitalnych

Zakażenie Clostridium difficile • Daje zespół choroby określany jako rzekomobłoniaste zapalenie jelit. Objawy: wodnista biegunka, zwykle bez śluzu i krwi. • Jest związane z antybiotykoterapią, może być bezpośrednio po leczeniu albo później (nawet do 4 tygodni). • Antybiotyki niszczą florę jelitową i dochodzi do kolonizacji bakteriami patogennymi. • Najlepszą metodą diagnostyczną jest oznaczanie toksyny A w kale.

Zakażenie wirusami hepatotropowymi • 60% zakażeń HBV, HCV, HDV w Polsce jest pochodzenia nozokomialnego! • Częstość zakażeń HCV i HBV jest zbliżona. • Szczególne narażenie na zakażenie jest u chorych wymagających hemodializy, dializy otrzewnowej i przetoczenia krwi

Odleżyny • Niewłaściwe ułożenie chorego (ucisk nad strukturami kostnymi) • Brak ruchu z powodu ciężkiej choroby • Błędy pielęgnacyjne • Niedożywienie – wycieńczenie • Niedokrwistość • Skrajna otyłość

Inne postacie zakażeń szpitalnych • Zakażenia związane z obecnością biomateriałów (protezy naczyniowe, stawowe itp. ) • Zakażenie opon mózgowo-rdzeniowych po operacjach neurochirurgicznych • Zakażenie ran oparzeniowych • Zakażenia pokarmowe

Walka z zakażeniami szpitalnymi • • • Rejestracja zakażeń Właściwa polityka antybiotykowa Współpraca z mikrobiologiem szpitalnym Szczepienia przed przyjęciem do szpitala Wysoki poziom higieny szpitalnej

Rejestracja zakażeń szpitalnych czynna szpitalnych bierna tzw. prospektywna retrospektywna • Ciągła obserwacja • W oparciu o raporty nakierowana na pielęgniarek i lekarzy zdefiniowane • Mało efektywna zakażenia szpitalne • Niska czułość metody • Wymaga rozwiązań systemowych • Wysoka skuteczność i czułość

Właściwa polityka antybiotykami 1. Ścisła kontrola racjonalności antybiotykoterapii poprzez stworzenie tzw. zespołów terapeutycznych działających w porozumieniu z mikrobiologiem i apteką. 2. Stworzenie podstawowej listy ok. 20 antybiotyków. Ich dostępność użytkową powinno się określić na trzy poziomy: • I dostępny dla wszystkich lekarzy oddziału • II stosowany po konsultacji z ordynatorem • III stosowany po konsultacji z mikrobiologiem

W Polsce wydatki na antybiotyki stanowią ogromną pozycję w budżecie ochrony zdrowia, gdyż wynoszą 22% udziału wartościowego!!!

Szczepionki i immunoglobuliny • Szczepionka przeciw WZW B • Szczepionka przeciw grypie • Anatoksyna przeciwbłonicza i przeciwtężcowa • Surowica przeciwtężcowa • Immunoglobulina przeciw Varicella-zoster, CMV, Pseudomonas, anty. HBs

Zadania mikrobiologia szpitalnego • Opracowanie szczegółowych zasad pobierania próbek i dostarczania materiału do pracowni mikrobiologicznej • Dozór nad badaniem materiału mikrobiologicznego • Szkolenie personelu dotyczące zakażeń szpitalnych • Gromadzenie danych o czynnikach etiologicznych i ich interpretacja • Konsultacje w zakresie doboru antybiotyku

Elementy higieny szpitalnej • • Aseptyka Antyseptyka Dezynfekcja Sterylizacja Sprzątanie i i utrzymanie porządku Postępowanie z brudną bielizną Usuwanie i utylizacja odpadów

Aseptyka To model postępowania polegający na niedopuszczeniu do kontaktu z drobnoustrojami, a przez to ogranicza rozprzestrzenianie się zakażeń szpitalnych

Antyseptyka • Niszczenie drobnoustrojów na skórze, błonach śluzowych i ranach przy użyciu środków chemicznych. • Ojcem antyseptyki jest Joseph Lister, który w 1867 wprowadził przemywanie ran i narzędzi roztworem karbolu.

Rodzaje flory bakteryjnej na skórze • Flora przejściowa to bakterie bytujące na powierzchni skóry. Jest ja łatwo usunąć podczas mycia. • Flora osiadła (stała) to drobnoustroje bytujące w głębi skóry w jej porach. Częściowo usuwa je mycie chirurgiczne. Aby zmniejszyć prawdopodobieństwo skażenia nią rany stosuje się środki chemiczne tzw. dwufazowe.

Mycie rąk Jest najskuteczniejszym sposobem zapobiegania przenoszeniu mikroorganizmów między personelem a pacjentem w obrębie szpitala. Rodzaje mycia rąk: • Zwykłe mycie rąk • Higieniczne mycie rąk • Chirurgiczne mycie rąk

Zwykłe mycie rąk Z użyciem mydła płynnego z dozownika i wody, usuwa 65% flory przejściowej ze średnio zabrudzonej skóry. Powinno trwać minimum 10 sek. , po czym spłukanie strumieniem bieżącej wody i osuszenie jednorazowym ręcznikiem papierowym. Nie wolno używać ręczników wielorazowych!

Zwykłe mycie rąk • Przed przygotowywaniem i podaniem żywności • Przed jedzeniem • Przy zabrudzeniu rąk

Higieniczne mycie rak Do tego rodzaju mycia używa się detergentu antyseptycznego lub oddzielnie mydła i środka antyseptycznego (70% etanol lub izopropyl). Niszczy całą florę przejściową. Powinno trwać 10 -30 sek, spłukanie i osuszenie jak przy myciu zwykłym.

Higieniczne mycie rąk • Przed rozpoczęciem pracy • Przed i po każdym zabiegu pielęgnacyjnym, lekarskim i inwazyjnym (niezależnie od używania rękawiczek) • Po korzystaniu z toalety • Po kontakcie z wydzielinami i wydalinami chorego i materiałami zawierającymi drobnoustroje

Chirurgiczne mycie rąk Usuwa florę przejściową i obniża koncentrację flory stałej. Celem zabiegu jest zmniejszenie ryzyka zanieczyszczenia rany przy uszkodzeniu rękawiczek. Trwa ok. 25 minut, dodatkowo obejmuje przeguby i przedramiona. Do osuszania jałowe ręczniki.

Chirurgiczne mycie rąk Przed wszystkimi operacjami.

Używanie rękawiczek nie zastępuje mycia rąk!!! Przed założeniem i po zdjęciu rękawiczek obwiązuje higieniczne mycie rąk.

Dezynfekcja Niszczenie obecnych w środowisku drobnoustrojów w celu zapobieżenia zakażeniom egzogennym ze sprzętu i otoczenia. Rodzaje: ü chemiczna, ü termiczna ü promieniowanie nadfioletowe

Dezynfekcja – postępowanie wstępne Bezpośrednio po użyciu sprzęt jest na krótko dezynfekowany przez namoczenie w środku chemicznym, następnie mycie zimną wodą (nie koaguluje białek, pozwalając na ich spłukanie). Po zimnej kąpieli odbywa się mycie w ciepłej wodzie, a po osuszeniu płukanie w wodzie destylowanej lub dejonizowanej.

Dezynfekcja – właściwy proces • W przypadku sprzętu termolabilnego dezynfekcja chemiczna poprzez moczenie w odpowiednim czasie w środku chemicznym według instrukcji (Aldesan, Cidex) • W przypadku sprzętu termostabilnego gotowanie w wodzie 100 o C przez 35 minut • Dezynfekcja dużych powierzchni poprzez naświetlanie promieniowaniem nadfioletowym.

Dezynfekcja – metody nowoczesne Cały proces mycia wstępnego oraz właściwej dezynfekcji odbywa się w specjalnych myjniach-dezynfektorach, które wykorzystują metodę chemiczną i termiczną.

Sterylizacja Niszczenie zarówno form wegetatywnych, jak i przetrwalnikowych drobnoustrojów. Rodzaje sterylizacji: • Chemiczna • Termiczna • Promieniowaniem jonizującym

Sterylizacja – postępowanie wstępne Metodyka jak w przypadku dezynfekcji.

Sterylizacja termiczna • Sterylizacja parowa (autoklawy)– metoda skuteczna, szybka, nietoksyczna i tania. Wymaga odpowiednich warunków temperatury i ciśnienia: 121 o. C (1 atm) lub 134 o. C (2 atm) • Sterylizacja suchym powietrzem długotrwała, ograniczona skuteczność, nieekonomiczna. Sterylizuje się pudry, wazeliny, oleje, szkło.

Sterylizacja chemiczna • Sterylizacja gazowa przy użyciu tlenku etylenu. TE jest toksyczny i mutagenny. Po procesie sterylizacji trzeba przeprowadzać tzw. degazację w celu wypłukania toksycznego związku ( w tzw. dopalaczach – rozkład do CO 2 i wody). Sterylizacja zarezerwowana dla sprzętu termolabilnego. • Sterylizacja parowa formaldehydem w Polsce rzadko wykorzystywana, zastosowana jak parowa tlenkiem etylu.

Kontrola procesu sterylizacji • Wskaźniki fizyczne – termometry, manometry, kontrolki świetlne w urządzeniach sterylizujących. • Wskaźniki biologiczne – posiewy mikrobiologiczne • Wskaźniki chemiczne – związki chemiczne, które po osiągnięciu wymaganych parametrów procesu zmieniają barwę.

Sprzątanie i utrzymywanie czystości • Gruntowne czyszczenie pomieszczeń personelu, kuchni, toalet i sal chorych 1 x dziennie • Sale operacyjne i zabiegowe muszą być czyszczone po każdym zabiegu • Do dezynfekcji nie wolno używać środków antyseptycznych! • Ograniczyć do minimum zastosowanie odkurzaczy (w przypadku użycia musi on posiadać filtr) • Sprzęt do mycia musi być po każdym zastosowaniu umyty, zdezynfekowany i wysuszony przed kolejnym użyciem • Osobny sprzęt do czyszczenia kuchni, toalet, sal chorych i sal zabiegowych

Postępowanie z brudną bielizną • Bieliznę bezpośrednio po zdjęciu umieszczać w specjalnych workach (najlepiej, gdy worki te ulegają rozpuszczeniu w gorącej wodzie) • Bielizna od chorych ze szczególnie niebezpiecznym zakażeniem w workach podwójnych • Usuwanie worków 1 x dziennie • Pranie w temp. 90 o. C przez 20 minut • W pralni dwa pomieszczenia dla czystej i brudnej bielizny • Drogi transportu brudnej i czystej bielizny nie mogą się krzyżować • Bielizna czysta musi być transportowana w specjalnych szczelnych pojemnikach

Usuwanie i utylizacja odpadów • Ekstrementy i płyny przez system ściekowy + oczyszczanie przez szpitalną oczyszczalnię ścieków • Odpady gospodarcze (papier, plastik) pakowanie do plastikowych worków i usuwanie z oddziału 4 x dziennie • Odpady żywnościowe w pojemnikach w osobnym pomieszczeniu • Odpady kliniczne: opatrunki, strzykawki, butelki po kroplówkach, tkanki w workach usuwanych 4 x dziennie. Potem likwidacja w spalarniach śmieci • Odpady ostre (igły, skalpele) w specjalnych pojemnikach o twardych, nieprzekłuwalnych ściankach. Likwidacja w spalarniach.