YEN BALAYANLAR N MEKANK VENTLASYON Dr Il KSE

YENİ BAŞLAYANLAR İÇİN MEKANİK VENTİLASYON Dr. Işıl KÖSE Yaşlılık ve Yoğun Bakım Kursu Mekanik Ventilasyon
IRON LUNG Polio salgını 1953 California

IRON LUNG

DEMİR AKCİĞER
IRON LUNG

NPV (Negatif Basınçlı Ventilasyon) Göğüs duvarının dışına subatmosferik basınç uygular (-) basınç ile göğüs duvarının ekspansiyonu sağlanır (inspiryum) (-) basınç ortadan kalkınca ekspiryum gerçekleşir

ÇİFT FAZLI ZIRH VENTİLASYON (Biphasic cuirass ventilation)BCV) • Demir Akciğerin modern şekli • Çok yaygın değil • Bazı kas hastalıklarında evde kullanım için geliştirilmiştir. • (-) basınç kavramı ?

BCV

BCV
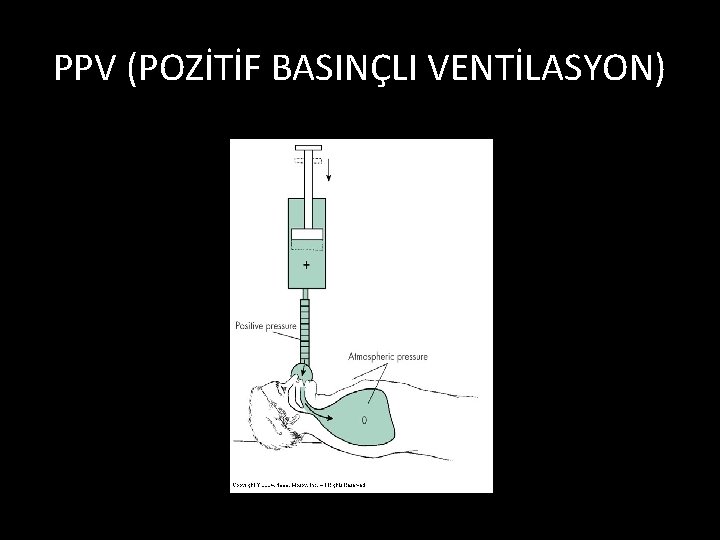
PPV (POZİTİF BASINÇLI VENTİLASYON)

PPV ÇALIŞMA PRENSİBİ • Inspirasyon tetiklemesi (F, P, t) • Belirlenen düzeyde hava (+) basınçla hava yollarına ve alveollere iletilir • Inspirasyonun sonlanması (F, V, P, t) • (+) basınçlı hava kesilir • Ekspiryum pasiftir. (t)

MV TEMEL ENDİKASYONLARI • • VENTİLASYONDA BOZUKLUK OKSİJENİZASYONDA BOZUKLUK HAVAYOLUNU KORUYAMAYAN HASTA SEDASYON VE KAS GEVŞEMESİ GEREKEN DURUMLAR

KLİNİSYEN SORUMLULUĞU • Mekanik ventilasyon kararı • Mekanik ventilatör uygun ayarları • Ayarların klinik gidişe göre sürekli yeniden düzenlenmesi, monitorizasyon • Analjezi, sedasyon, beslenme • Komplikasyonların önlenmesi • Ventilatörden ayırma • HASTANIN i. Yi. LEŞMESi

MV KARARI • • Klinik ve labaratuar Deneyim, öngörü, erken karar Noninvaziv ? İnvaziv ? (entübasyon…)

KLİNİK • • • Apne Stridor Mental durumda belirgin bozulma Yelken göğüs Sekresyonları atmada yetersizlik Mandibula, larinks, trachea yaralanmaları

LAB (Refrakter Hipoksemi) • Pa. O 2/Fi. O 2 < 200 (N. >350) • P(A-a)O 2 (%100 O 2) >350 (N. 25 -65) • Pa. O 2 < 55 mm. Hg / Sp. O 2 <%90 (O 2 uygulamasına rağmen)

LAB (Solunum Yetmezliği/ Rezervde Azalma) • • • RR > 35/dk veya <5/dk Pa. CO 2 >55 -60 mm. Hg, p. H<7. 20 Tidal volum < 5 ml/kg Vital kapasite < 10 ml/kg Dakika ventilasyonu < 10 L/dk

MV FİZYOLOJİK AMAÇLARI • Pulmoner gaz değişimini desteklemek • Solunum işini azaltmak

MV KLİNİK AMAÇLARI • • Solunum sıkıntısını azaltmak Hipoksemiyi düzeltmek Hiperkapniyi (solunumsal asidozu) düzeltmek Atelektaziyi önlemek/gidermek Solunum kas yorgunluğunu gidermek Oksijen tüketimini azaltmak Kafa içi basıncı azaltmak Göğüs duvar stabilizasyonu sağlamak

UYGULAMADA BİLİNMESİ GEREKENLER • • Solunum fizyolojisi, mekanikleri Mekanik ventilatör çalışma prensipleri Solunum yetmezliği patofizyolojisi Eşlik eden hastalıkların tedavisi Komplikasyonlar Sedasyon, analjezi, beslenme protokolleri MV’den ayırma

OKSİJENİZASYON İLE İLGİLİ KAVRAMLAR • • Fi. O 2 / PAO 2 Pa. O 2 PEEP t ins (inspirasyon süresi)

VENTİLASYON İLE İLGİLİ KAVRAMLAR • • • VE (dakika ventilasyonu) ml/dk VA (alveolar ventilasyon) ml/dk VE=RR X TV (solunum sayısı x tidal volüm) VE=VA + VD (ölü boşluk ventilasyonu) VD/VT=0. 30

POZİTİF BASINÇLI MEKANİK VENTİLATÖRLER • Modern ventilatörler pek çok farklı mod seçeneği sunar

İDEAL MOD • Spontan solunum ile uyumlu • Düşük hava yolu basıncı • Akciğer mekaniklerindeki değişimlere hızlı yanıt • Minimal solunum işi • En düşük basınçta yeterli tidal volüm oluşturmalı

SOLUNUM MODLARI • Sürekli spontan solunum • Aralıklı zorunlu solunum • Sürekli zorunlu solunum

SÜREKLİ SPONTAN SOLUNUM (CSV) • MV zorunlu solunum uygulamaz • Spontan solunumlar desteklenir ya da desteklenmez

ARALIKLI ZORUNLU SOLUNUM (IMV) • Spontan solunuma izin verilir • Zorunlu soluklar hasta eforu ile senkronize • Hastanın solunum sayısı ayarlanandan az ise eksik kalan solunumlar makine kontrollü tamamlanır. • VE istenen düzeye ulaşmazsa spontan solunumlar belli bir V veya P’a dek desteklenir

SÜREKLİ ZORUNLU SOLUNUM (CMV) • Her solunum çabası ayarlanan düzeyde desteklenir.

SOLUNUM MODLARI • Volüm kontrolü • Basınç kontrolü • Her ikisinin kontrolü

VOLÜM KONTROLÜ (VC) • • Her solukta belli bir volüm Basınç değişken Volüm garantisinin avantajları Değişken basınç dezavantajları

BASINÇ KONTROLÜ (PC) • • Basıncı kontrol eder Volüm değişken Basınç kontrolü avantajları Değişken volüm dezavantajları

DUAL KONTROL • Gelişmiş ventilatörlerde • Garanti volüm avantajları • Basınç kontrolü avantajları

SOLUNUM MODLARI • • VC-CMV VC-IMV PC-CMV PC-IMV PC-CSV DC-CMV DC-IMV DC-CSV

MV BAŞLANGIÇ AYARLARI • • Fi. O 2 PEEP Tidal Volüm Frekans PS I: E Tetik Duyarlılığı

Fi. O 2 • Fi. O 2 mümkün olan en kısa sürede Pa. O 2 >60 mm. Hg, Sa. O 2>%93 şartını sağlaması durumunda %60’ın altına düşürülmelidir. • O 2 ilişkili akciğer hasarı !!

PEEP 5 ile başlanır. Oksijenizasyon düzelene dek Fi. O 2 < % 50 - 60 olana dek artırılır. 10 cm. H 2 O’dan büyük değerler dikkatle uygulanmalı • CO azalması. Barotravma. ICP artışı • •

YÜKSEK PEEP DÜŞÜK FİO 2 PROTOKOLÜ (ARDSnet) Fi. O 2 0. 3 0. 4 0. 5 -0. 8 0. 9 1. 0 PEEP 5 8 10 12 14 14 16 16 18 20 22 22 22 24

DÜŞÜK PEEP YÜKSEK FİO 2 PROTOKOLÜ (ARDSnet) Fi. O 2 0. 3 0. 4 0. 5 0. 6 0. 7 0. 8 0. 9 1. 0 PEEP 5 5 8 8 10 10 10 12 14 14 14 16 18 18 -24

TİDAL VOLUM • • Vt hesaplaması IBW ile IBW Kadın: 45. 5 + 0. 9 (boy cm– 152) IBW Erkek: 50 kg + 0. 9 (boy cm– 152) ARDS’de < 6 ml/kg düşük mortalite ilişkili

TİDAL VOLUM (ARDSnet) • • • 8 ml/kg ile başla Istenen Pa. CO 2 düzeyine göre ayarla 2 saatte bir 1 ml/kg azalt 6 ml/kg olana dek VE=RR X TV !!! Nadiren >10 ml/kg gerekir. Yüksek Pplat ve yüksek Vt “Ventilatör İlişkili Akciğer Hasarı”

Vt AYARINDA Pplt HEDEFİ (ARDSnet) • Pplat ≤ 30 cm H 2 O • Pplat (inspiratory pause), en azından 4 saatte bir ya da her PEEP ve Vt değişikliğinde kontrol et. • Pplat >30 cm. H 2 O: Vt’yi en az 4 ml/kg olacak şekilde 1 er ml/kg azalt

Vt AYARINDA Pplt HEDEFİ (ARDSnet) • Pplat < 25 cm H 2 O ve Vt< 6 ml/kg ise Vt’yi 1 er ml/kg artır • Pplat < 30 ve ventilatörle çakışma veya uyumsuzluk varsa: Pplat < 30 kalacak şekilde Vt 1 ml/kg artışlarla 7 -8 ml/kg’a artırılabilir.

Vt Ayarında p. H Hedefi • 7. 30 -7. 45 • p. H < 7. 30 ü p. H 7. 15 -7. 30: p. H > 7. 30 ya da Pa. CO 2 < 25 olana dek SS artır. (Maximum SS= 35) ü p. H < 7. 15: SS 35’e çık. Ø p. H < 7. 15 kalırsa Vt her seferinde 1 ml/kg olacak şekilde p. H > 7. 15 olana dek artırılır. (Pplat 30 değeri aşılabilir). • Na. HCO 3 ? • p. H > 7. 45: SS azalt

BASINÇ DESTEĞİ (PS) • 20 cm H 2 O ile başla ve tidal volum 5 -6 ml/kg olacak şekilde ayarla. • Yüksek PS ile başlamak kapanmış akciğer ünitelerinin açılmasına yardım eder.

BASINÇ DESTEĞİ (PS) • Kompliyansa bak. ü Kompliyans azalıyorsa (Vt azalıyorsa) : PS artır. ü Kompliyans artıyorsa (Vt > 6 cm. H 2 O) : PS azalt. • Basınç dalga formuna bak. ü Optimal ayarlar için inspiratuar akımı düzenle.

I: E • 1: 2 • KOAH, Astım: 1: 3 -1: 5 ü Oran değişirken dikkat! Yetersiz Vt • Refrakter Hipoksemi: >1: 2 ü ! CO 2 artışı, hava hapsi ü Zor tolere edilir

TETİK DUYARLILIĞI • F veya P tetik • F daha hızlı yanıt verir • Duyarlılık ne kadar yüksekse hasta uyumu o kadar iyi ü ! oto tetikleme • F tetikleme: 2 L/dk • P tetikleme: -1_-3 cm. H 2 O
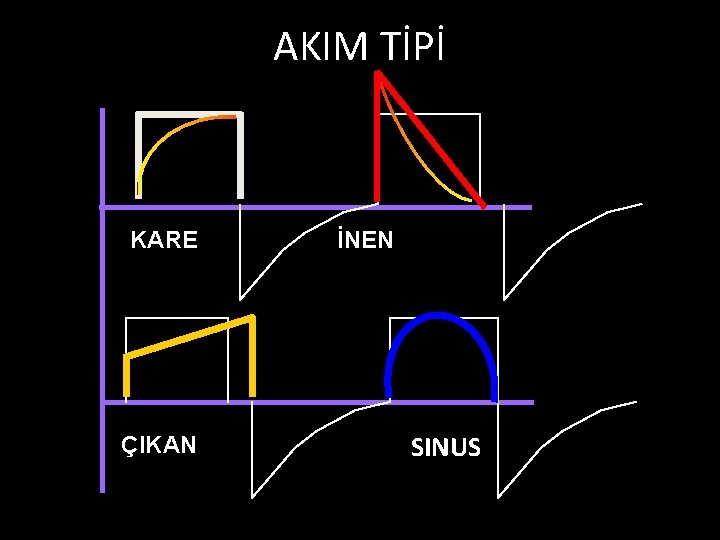
AKIM TİPİ KARE ÇIKAN İNEN SINUS

PİK AKIM HIZI Ventilatörün sağladığı max akım hızı 60 -80 L/dk veya daha fazla Düşük akım hızı: dispne, düşük Vt Yüksek akım hızları: Ppik artar. Oksijenizasyon bozulabilir. • KOAH: 80 -100 L/dk (tinsp kısalır). CO 2 düşer. Asidoz düzelir. • •

OKSİJENİZASYON DÜZELTİLMESİ • Fi. O 2 • PEEP • I: E

O 2 ZARARLARI • Trakeobronşit (üst solunum yollarında enflamasyon) • Absorbsiyon atelektazisi • Hiperkarbi • Diffüz alveolar hasar

Fi. O 2’Yİ AZALTMAK İÇİN STRATEJİLER • PEEP’i 10 cm H 2 O’ya yükselt • PC modlarda pik inspiratuar basıncı artır. • Yüksek inflasyon basınçlarına dikkat (<35 cm. H 2 O). • !!!!!! Barotravma

İLERİ STRATEJİLER • • Ciddi hipoksemide PEEP 20 cm. H 2 O’ya dek artırılabilir. Birlikte düşük Vt uygulanır (6 -8 ml/kg) Hipovolemik ve inotrop alan hastalarda TA düşer.

İLERİ STRATEJİLER • • I: E oranını tersine çevirmek Normalde 1: 2 1: 1 1: 2 Hasta konforu kötü Derin sedasyon gerekir CO 2 artabilir. !! Solunumsal asidoz / KİB artış

İLERİ STRATEJİLER • • Yüzüstü pozisyon V/Q uyumsuzluğunu düzeltebilir Monitorizasyon!!! Resüsitasyon!!!!

OKSİJENİZASYON HEDEFİ • • • Pa. O 2 > 60 mm. Hg, Sp. O 2 > 90 Optimal Pa. O 2 hastadan hastaya değişir. İskemik kalp hastalığı daha yüksek Kr hipoksemi (KOAH) daha düşük ARDS Pa. O 2 55 -80 mm. Hg ve Sp. O 2 88 -95 kabul edilebilir (yüksek plato basınçlarından korunabilmek için)

VENTİLASYONUN DÜZELTİLMESİ • RR • Vt ? • I: E

OPTİMAL CO 2 • • KOAH p. H KİBAS Kompanzasyon (metabolik asidoz)

MOD SEÇİMİ • Klinisyenin seçimi ve alışkanlıklara bağlıdır.

DESTEK DÜZEYİ • Solunum işinin ne kadarının ventilatör tarafından karşılandığını gösterir. • Gereğinden az destek: ü Solunum kas yorgunluğu, solunum işi artması, gaz değişiminin düzelmemesi, weaningde uzama • Gereğinden fazla destek: ü Solunum kas atrofisi, solunumsal alkaloz ve buna ait komplikasyonlar, weaningde uzama

DESTEK DÜZEYİ • CMV (Sürekli Zorunlu Solunum) modları en fazla desteği sağlar • IMV (Aralıklı Zorunlu Solunum) modları orta derecede destek sağlar • CSV (Sürekli Spontan Solunum) modları en az destek sağlar.

SORUNLAR/ASENKRONİ • Hasta-ventilatör uyumsuzluğu ü Dispne ü WOB artışı ü MV süresinde uzama • Tanı ü Hastanın izlenmesi ü Dalga formlarının değerlendirilmesi

ASENKRONİ/ TETİKLEME ASENKRONİSİ • Hasta eforu yeterli Vt oluşturamaz • En sık görülen hasta-ventilatör uyumsuzluğu nedenidir.

TETİKLEME ASENKRONİSİ • PEEPi (yetersiz ekspiryum süresi) • Solunum dürtüsü azalması (sedasyon / PS yüksek düzeyleri) • Tetikleme türü ve hassasiyeti (F tetik yüksek hassasiyet seç/ ! Oto tetik) • Ek direnç (ETT, HME, devrede su birikimi) • Hava kaçağı
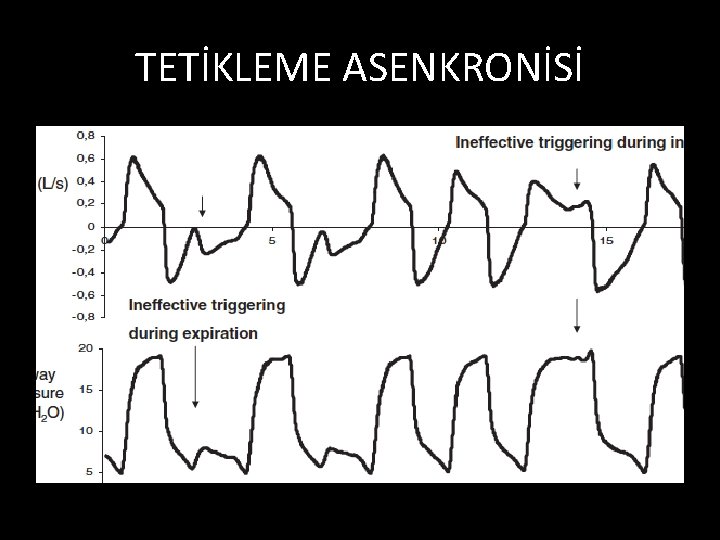
TETİKLEME ASENKRONİSİ

ASENKRONİ/ ÇİFT TETİKLEME • Bu olduğunda MV hızlı ardışık iki solunum yaptırır. • Tetikleme duyarlılığının yüksek olması yüzünden olabilir (düşük düzey) • Tins kısa olduğu için olabilir (hasta gereksinimi karşılanamaz)
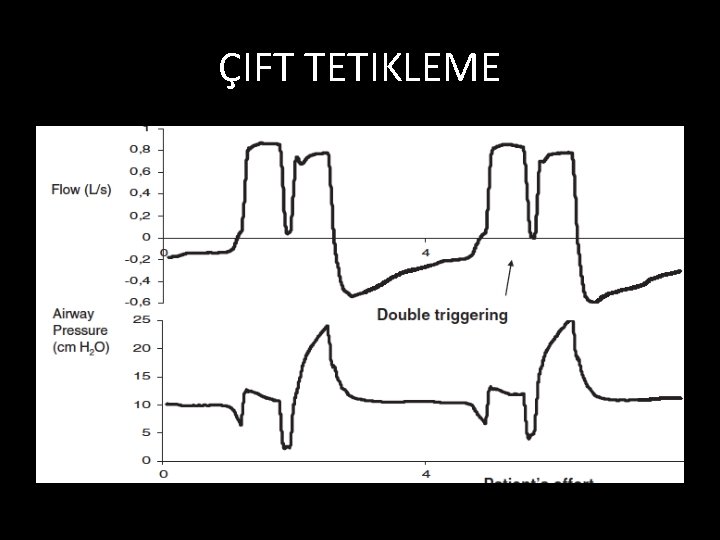
ÇIFT TETIKLEME

OTO TETİKLEME • Tetik duyarlılığının çok yüksek (düzey düşük) ayarlanması ile olabilir. • Kalp osilasyonları bile mekanik soluğu tetikleyebilir.

WEANİNG • Hastada MV desteğini azaltarak MV’den ayırma sürecidir.

WEANİNG • Altta yatan hastalık iyileşiyor • Solunum fonksiyonları ü RR<35/dk ü Fi. O 2<0. 5, Sa. O 2>%90, PEEP<10 cm. H 2 O ü Vt> 5 ml/kg / VC>10 ml/kg / VE<10 L/dk • Enfeksiyon/ateş yok • Optimal sıvı-elektrolit, hemodinamik stabilite

WEANİNG • Rezidüel NMB etkisi olmamalı • Sedasyon ! (uyanık, koopere)

Weaning yöntemler • SBT • PS • IMV u. Günde 1 kez SBT PSV den daha iyi (düzey 2 B) u. Günde 1 kez SBT IMV den daha iyi (düzey 1 A) u. Tüp çapı < 7 mm ise düşük düzey PS daha iyi

SBT • • T-parçası <8 mm. Hg PS <5 cm. H 2 O CPAP ATC (otomatik tüp kompansasyonu

SBT • 30 dk SBT; karar vermek için yeterli • İlk deneme başarısız ise ikinci deneme 120 dk olsun • SBT başarılı ise ekstübasyon düşün • SBT başarısız ise MV’a dön

PS-IMV • SBT tolere etmeyen hastalar için PS düzeylerinin giderek düşürülmesi uygun (2 -4 cm. H 2 O/gün) • Tek başına IMV önerilmiyor (düzey 1 B)

WEANING • Başarısız olursa nedenini sorgula, düzelt • Her gün sedasyon veriliyorsa kesilmesi ve hastanın weaning için değerlendirilmesi öneriliyor. • Günde birkaç kez yapılan SBT değil günde birkez SBT öneriliyor (düzey 2 B)

MV PULMONER ETKİLERİ • Barotravma • VALI (ventilatörün neden olduğu akciğer hasarı) • Oto-PEEP • Heterojen Ventilasyon • Fizyolojik Ölüboşluk / Şant • Solunum kas atrofisi • Mukosilyer aktivitede azalma

HEMODİNAMİK ETKİLER • Venöz dönüş azalır • RV output azalır • LV output azalır

GİS • >48 sa. MV stres ülser kanaması • Splanknik kan akımı azalır, KCFT artabilir (özellikle yüksek PEEP) • Eroziv özofajit, hipomotilite, diare….

RENAL • ABY? • Multifaktoriyel • Mediatör salınımı, RBF azalma, sempatik tonusde artış

DİĞER • ICP artar (venöz geri dönüş) • Muskuler atrofi • Enflamasyon (mediatör salınımı) trakeadan kana bakteri translokasyonu (yüksek Vt) • Tromboemboli riski • Insülin rezistansı • Eklem kontraktilitesi • Bası yarası

TEŞEKKÜRLER
- Slides: 82