XXV CONGRESSO NAZIONALE Sanit Pubblica Bene Comune Milano

XXV CONGRESSO NAZIONALE ʺSanità Pubblica Bene Comuneʺ Milano Marittima 24 -27 Settembre 2015 III SESSIONE - LE SFIDE II L’esperienza lombarda dei CRe. G A. Aronica

L’epidemia della cronicità NEL MONDO IN ITALIA § 38, 6% dei residenti dichiara di essere affetto da almeno una delle principali patologie croniche § 20, 1% ha almeno due patologie Le patologie croniche sono responsabili del 60% della mortalità nel mondo ( Bloom 2011) croniche e tra gli over 75 la percentuale tocca il 68, 2% dei “grandi vecchi” ISTAT 2011 - Annuario Statistico Italiano 2011 LE PATOLOGIE CRONICHE: QUANTO INCIDONO SUL PIL? § Si stima che il costo delle patologie croniche e dei loro fattori di (Oxford Health Alliance, Economic consequences of chronic diseases and the economic rationale for public and private intervention 2005) § Si ritiene che nei prossimi vent’anni il costo delle patologie croniche supererà i 38 trilioni di dollari (48% del PIL globale nel 2010) (World Economic Forum and Harvard School of Public Health, The Global Economic Burden of Non– communicable Diseases 2011)
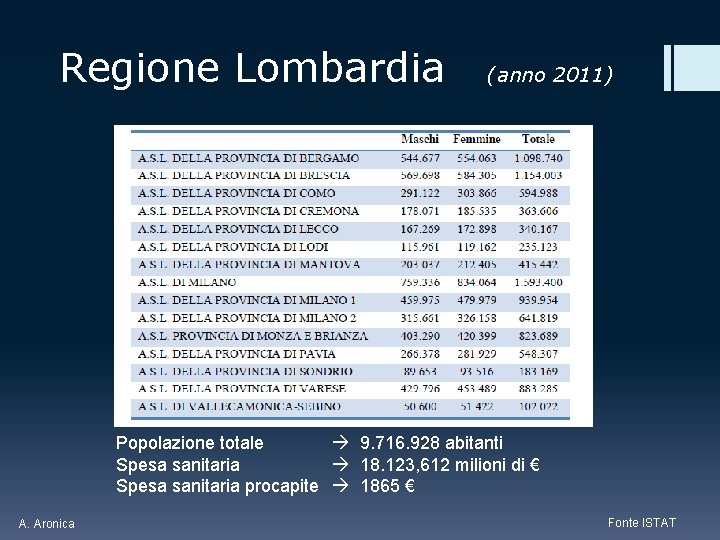
Regione Lombardia (anno 2011) Popolazione totale 9. 716. 928 abitanti Spesa sanitaria 18. 123, 612 milioni di € Spesa sanitaria procapite 1865 € A. Aronica Fonte ISTAT
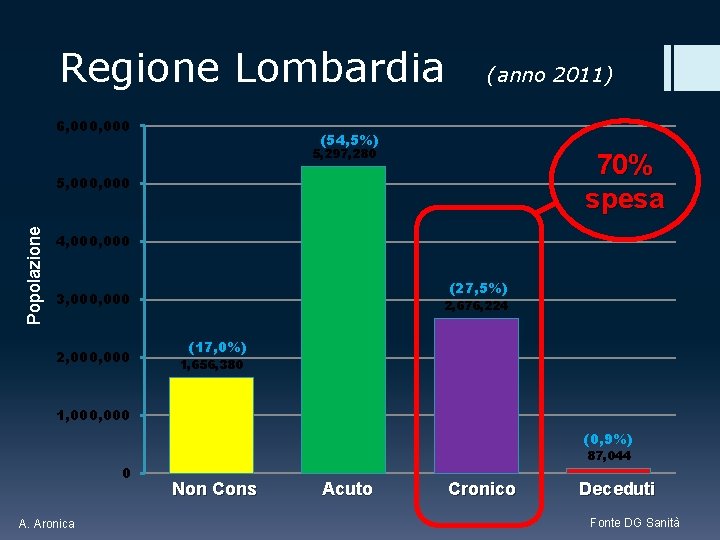
Regione Lombardia 6, 000 (anno 2011) (54, 5%) 5, 297, 280 70% spesa Popolazione 5, 000 4, 000 (27, 5%) 3, 000, 000 2, 676, 224 (17, 0%) 1, 656, 380 1, 000 (0, 9%) 0 A. Aronica 87, 044 Non Cons Acuto Cronico Deceduti Fonte DG Sanità
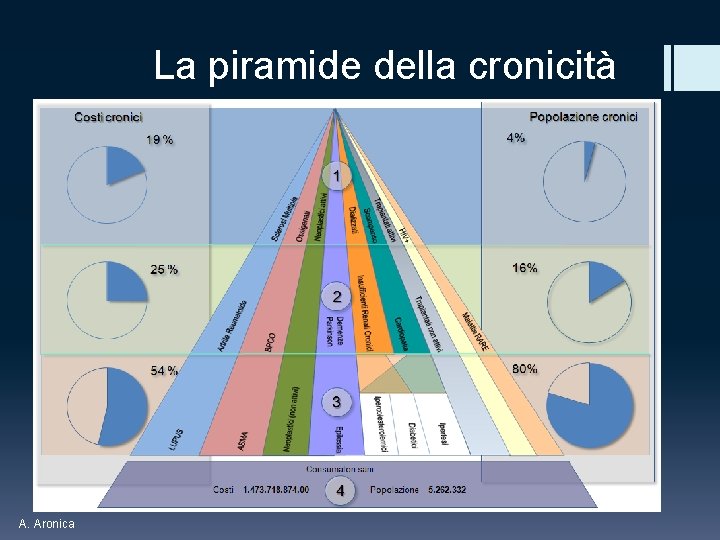
La piramide della cronicità A. Aronica
La competenza assistenziale

La cronicità § Il paziente cronico è meglio gestito sul territorio § Prest. amb, farmaci, ausili, ADI, …con l’obiettivo di § "mantenere cronica la cronicità" § ritardare le conseguenze (danno d’organo, invalidità, disabilità) § Patologia cronica : § Consente la programmabilità del percorso terapeutico § Non ha solo esigenze cliniche, ma organizzative e di integrazione § Non richiede alta specializzazione per la gestione corrente A. Aronica

La cronicità § L’evoluzione della malattia cronica: § § richiede piani di cura individualizzati (PAI) modellati a partire da PDTA condivisi continuità delle cure (. . la grande criticità ) vuoto assistenziale quando ci sono molteplici interlocutori § Conseguenze: § inefficienza e inefficacia della cura - per il paziente - per il sistema § difficoltà di adesione ai PDTA A. Aronica
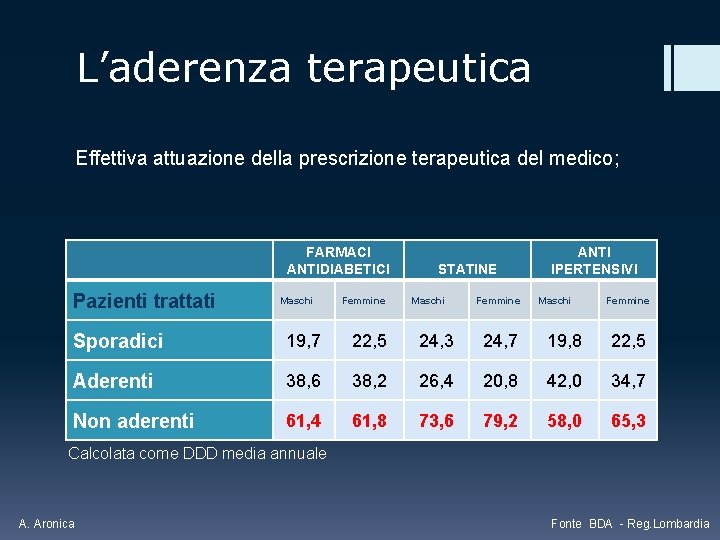
L’aderenza terapeutica Effettiva attuazione della prescrizione terapeutica del medico; FARMACI ANTIDIABETICI Pazienti trattati Maschi Femmine STATINE Maschi Femmine ANTI IPERTENSIVI Maschi Femmine Sporadici 19, 7 22, 5 24, 3 24, 7 19, 8 22, 5 Aderenti 38, 6 38, 2 26, 4 20, 8 42, 0 34, 7 Non aderenti 61, 4 61, 8 73, 6 79, 2 58, 0 65, 3 Calcolata come DDD media annuale A. Aronica Fonte BDA - Reg. Lombardia

OBIETTIVO: garantire una reale presa in carico complessiva dei pazienti cronici al di fuori dell’ospedale IL DATO DI FATTO: l’attuale organizzazione delle cure primarie manca delle premesse contrattuali e delle competenze organizzative, gestionali ed amministrative LA STRATEGIA: favorire la crescita, al di fuori dall’ospedale, di un soggetto che sia in grado di sostenere il confronto con l’ospedale A. Aronica SPERIMENTAZIONE CRe. G

Il vero aspetto innovativo del CRe. G, è quindi rappresentato dalla individuazione del “soggetto” che garantisca la continuità del percorso e la presa in carico dei pazienti, interagendo con tutti gli attori coinvolti nella gestione della patologia garantendo le necessarie competenze di tipo organizzativo, amministrativo e gestionale”. Il “soggetto” che garantisce la continuità del percorso e della presa in carico dei pazienti, interagendo con tutti gli attori coinvolti è il PROVIDER A. Aronica

Il provider 1 - Il singolo MMG avrebbe potuto proporsi come soggetto in grado di adempiere alla totalità ed alla complessità dei compiti organizzativi previsti dal progetto ? 2 - Quali altri soggetti avrebbero potuto farlo - soggetti pubblici: ASL / distretti, ospedali ? - soggetti privati accreditati, fondazioni, fornitori di servizi di telemedicina e/o di servizi domiciliari 3 - Il governo clinico (tra cui è ricompresa l’appropriatezza delle prestazioni) gestito dagli erogatori stessi non sarebbe stato causa di conflitto di interessi ? 4 - Rinunciando ad affrontare questa difficile sfida, quale futuro avrebbe potuto avere la medicina generale ? A. Aronica

A. Aronica http: //www. irer. it/ricerche/sociale/salute/2009 B 038/

Nel periodo 2008 - 2010 l’IRER ha svolto una Ricerca per individuare ed analizzare nuovi modelli di assistenza primaria Titolo della Ricerca Obiettivi q “Analisi delle esperienze in corso a livello nazionale per lo sviluppo di nuovi modelli finalizzati al miglioramento del servizio sanitario, attraverso il potenziamento dell’accessibilità e fruibilità delle prestazioni dei MMG” q Mappare, valutare e verificare la possibilità di sviluppo di soluzioni mirate ad aumentare la fruibilità del MMG q Analisi desk per identificare i trend in corso a livello nazionale e internazionale § Mappatura delle principali esperienze in Italia Attività svolte § Identificazione dei casi più rilevanti realizzati in alcuni Paesi esteri q Interviste di approfondimento ai responsabili di alcuni progetti esaminati q Individuazione delle best practices q Definizione della reale fattibilità delle soluzioni ipotizzate q Sviluppo di un’ipotesi di nuovo modello gestionale su base regionale 14
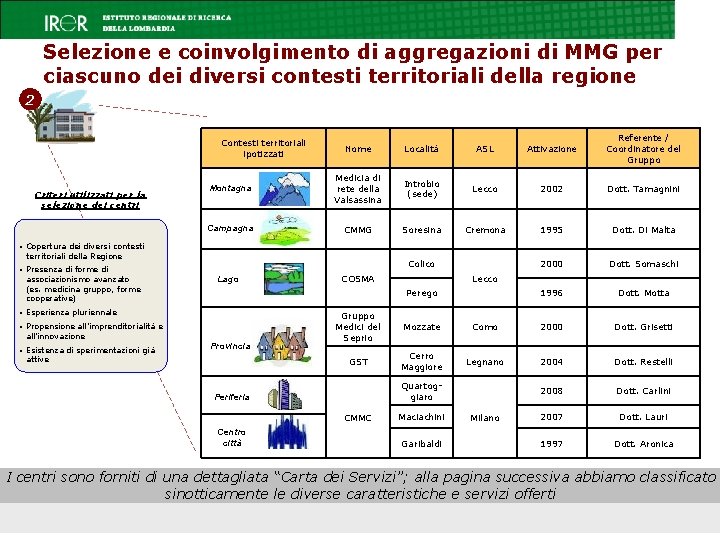
Selezione e coinvolgimento di aggregazioni di MMG per ciascuno dei diversi contesti territoriali della regione 2 Nome Località ASL Attivazione Referente / Coordinatore del Gruppo Montagna Medicia di rete della Valsassina Introbio (sede) Lecco 2002 Dott. Tamagnini Campagna CMMG Soresina Cremona 1995 Dott. Di Malta 2000 Dott. Somaschi 1996 Dott. Motta Contesti territoriali ipotizzati Criteri utilizzati per la selezione dei centri § Copertura dei diversi contesti territoriali della Regione Colico § Presenza di forme di associazionismo avanzato (es. medicina gruppo, forme cooperative) Lago Lecco Perego § Esperienza pluriennale § Propensione all’imprenditorialità e all’innovazione § Esistenza di sperimentazioni già COSMA Provincia attive Gruppo Medici del Seprio Mozzate Como 2000 Dott. Grisetti GST Cerro Maggiore Legnano 2004 Dott. Restelli 2008 Dott. Carlini 2007 Dott. Lauri 1997 Dott. Aronica Quartoggiaro Periferia CMMC Centro città Maciachini Garibaldi Milano I centri sono forniti di una dettagliata “Carta dei Servizi”; alla pagina successiva abbiamo classificato sinotticamente le diverse caratteristiche e servizi offerti 15
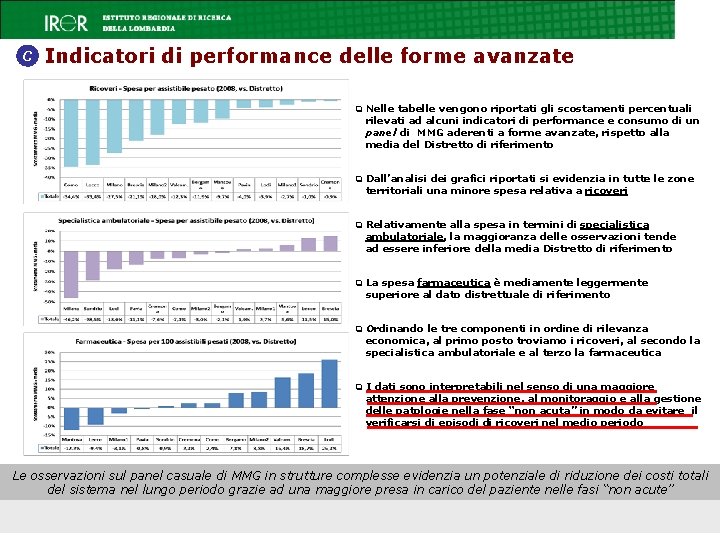
C Indicatori di performance delle forme avanzate q Nelle tabelle vengono riportati gli scostamenti percentuali rilevati ad alcuni indicatori di performance e consumo di un panel di MMG aderenti a forme avanzate, rispetto alla media del Distretto di riferimento q Dall’analisi dei grafici riportati si evidenzia in tutte le zone territoriali una minore spesa relativa a ricoveri q Relativamente alla spesa in termini di specialistica ambulatoriale, la maggioranza delle osservazioni tende ad essere inferiore della media Distretto di riferimento q La spesa farmaceutica è mediamente leggermente superiore al dato distrettuale di riferimento q Ordinando le tre componenti in ordine di rilevanza economica, al primo posto troviamo i ricoveri, al secondo la specialistica ambulatoriale e al terzo la farmaceutica q I dati sono interpretabili nel senso di una maggiore attenzione alla prevenzione, al monitoraggio e alla gestione delle patologie nella fase “non acuta” in modo da evitare il verificarsi di episodi di ricoveri nel medio periodo Le osservazioni sul panel casuale di MMG in strutture complesse evidenzia un potenziale di riduzione dei costi totali del sistema nel lungo periodo grazie ad una maggiore presa in carico del paziente nelle fasi “non acute”

Il provider ideale… Il MMG con la sua cooperativa di servizio § SUPPORTO GESTIONALE strumenti e servizi necessari per l’esercizio della professione in forma associata (sedi, personale, strumenti) § SUPPORTO AMMINISTRATIVO strumenti e servizi per la gestione “contabile” del CRe. G e dei rapporti contrattuali con gli altri sub-fornitori § SUPPORTO TECNOLOGICO per la messa in rete dei singoli MMG tra di loro e per l’interazione con i sistemi informativi delle istituzioni (SISS - ASL) A. Aronica
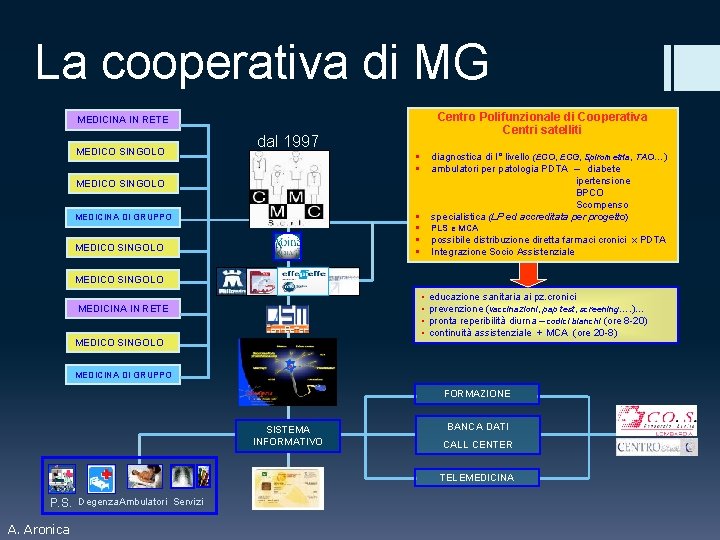
La cooperativa di MG Centro Polifunzionale di Cooperativa Centri satelliti MEDICINA IN RETE MEDICO SINGOLO dal 1997 § diagnostica di I° livello (ECO, ECG, Spirometria, TAO…) § ambulatori per patologia PDTA – diabete ipertensione BPCO Scompenso § specialistica (LP ed accreditata per progetto) MEDICO SINGOLO MEDICINA DI GRUPPO § PLS e MCA § possibile distribuzione diretta farmaci cronici x PDTA § Integrazione Socio Assistenziale MEDICO SINGOLO • • MEDICINA IN RETE MEDICO SINGOLO educazione sanitaria ai pz. cronici prevenzione (vaccinazioni, pap test, screening…. )… pronta reperibilità diurna – codici bianchi (ore 8 -20) continuità assistenziale + MCA (ore 20 -8) MEDICINA DI GRUPPO FORMAZIONE SISTEMA INFORMATIVO BANCA DATI CALL CENTER TELEMEDICINA P. S. Degenza Ambulatori Servizi A. Aronica

A. Aronica

CRe. G - basi tecniche gestionali TARIFFA PAI (Percorsi Assistenziali Individuali): BDA (Banca Dati Assistito): sistema informativo in grado di individuare i soggetti cronici e monitorarne le fasi evolutive A. Aronica processi necessari alla gestione clinica terapeutica di ogni singolo paziente cronico Abbinata ad ogni gruppo omogeneo di patologia che comprende i consumi extra -ospedalieri La tariffa comprende la gestione clinica, la compilazione del PAI, il debito informativo, il rilascio dell’esenzione, la spesa ambulatoriale, la fornitura di farmaci, l’ossigeno la protesica minore, il follow up e l’eventuale trasporto dei dializzati La tariffa NON comprendeva i costi per strutture, personale, ricoveri per acuti, sub acuti o per attività di riabilitazione, ne la quota capitaria del MMG

Individuazione pazienti Individuazione e stadiazione della malattia § chi sono i soggetti cronici, quale patologia (polipatologia), quale gravità, … § pazienti lievi e gravi: adeguata assegnazione delle risorse § la BDA (Banca Dati Assistito) come strumento - dal 2004 in tutta la Regione - registra tutte le attività sanitarie ricondotte al singolo soggetto § banca dati esenzioni per patologia § algoritmi di classificazione A. Aronica Fonte BDA - Reg. Lombardia
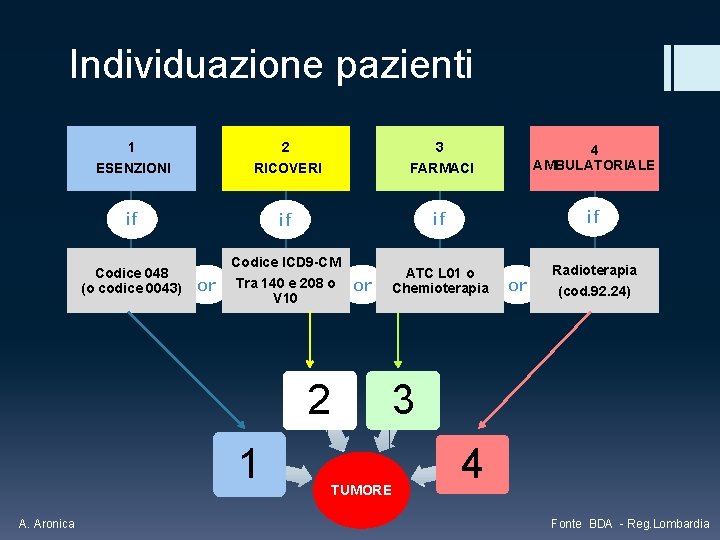
Individuazione pazienti 1 2 3 ESENZIONI RICOVERI FARMACI 4 AMBULATORIALE if if ATC L 01 o Chemioterapia Radioterapia (cod. 92. 24) Codice 048 (o codice 0043) Codice ICD 9 -CM or Tra 140 e 208 o V 10 or 2 1 A. Aronica or 3 TUMORE 4 Fonte BDA - Reg. Lombardia

La tariffa CRe. G § Identificazione dei costi tipici § confronto con il profilo teorico (PDTA) § facile per monopatologie, più complesso per polipatologie § ricerca di anomalie § confronto con esperti § CRe. G fondato su coppie di patologie: come considerare le patologie aggiuntive? § un po’ di statistica + qualche verifica § marcata linearità del costo medio al crescere delle patologie (oltre la coppia), specifico per CRe. G § scelta: una tariffa di base, più un incremento proporzionale alle patologie aggiuntive A. Aronica
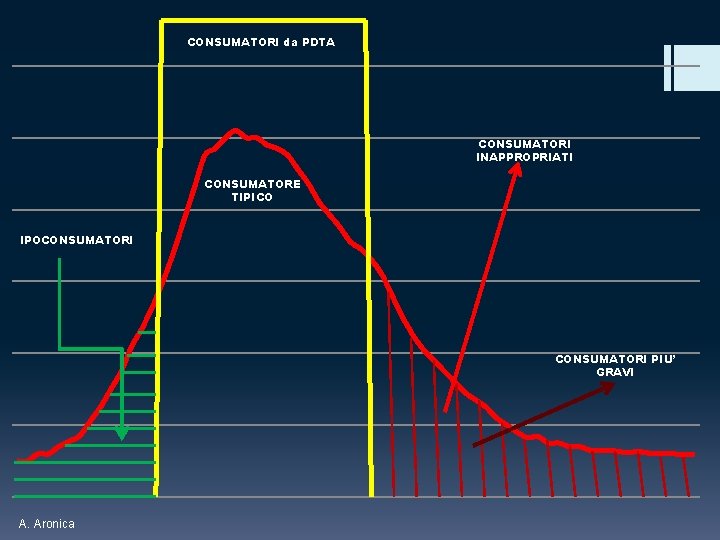
CONSUMATORI da PDTA CONSUMATORI INAPPROPRIATI CONSUMATORE TIPICO IPOCONSUMATORI PIU’ GRAVI A. Aronica
Ipertesi A. Aronica CREG Medianaa
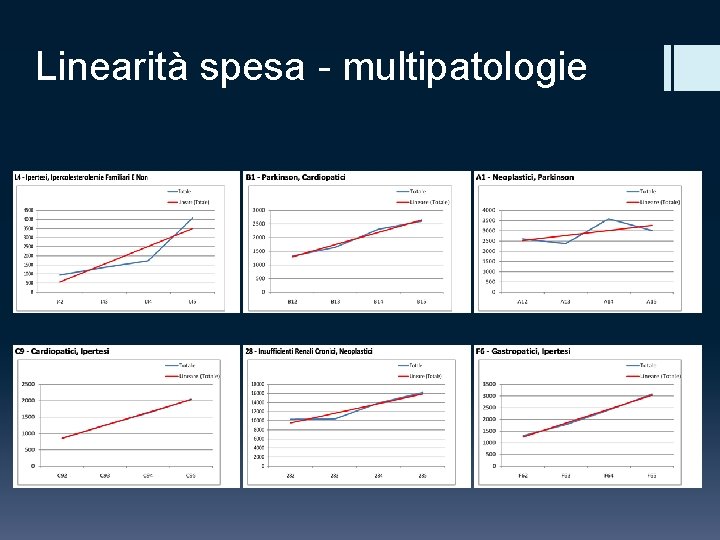
Linearità spesa - multipatologie
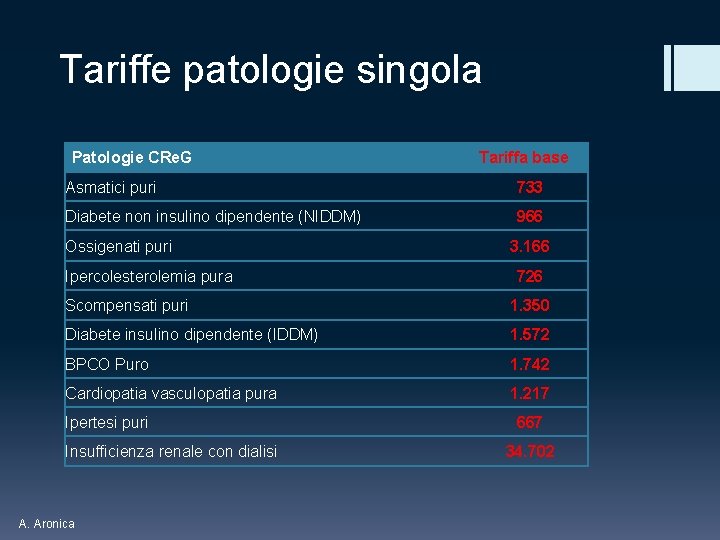
Tariffe patologie singola Patologie CRe. G Tariffa base Asmatici puri 733 Diabete non insulino dipendente (NIDDM) 966 Ossigenati puri Ipercolesterolemia pura 3. 166 726 Scompensati puri 1. 350 Diabete insulino dipendente (IDDM) 1. 572 BPCO Puro 1. 742 Cardiopatia vasculopatia pura 1. 217 Ipertesi puri Insufficienza renale con dialisi A. Aronica 667 34. 702
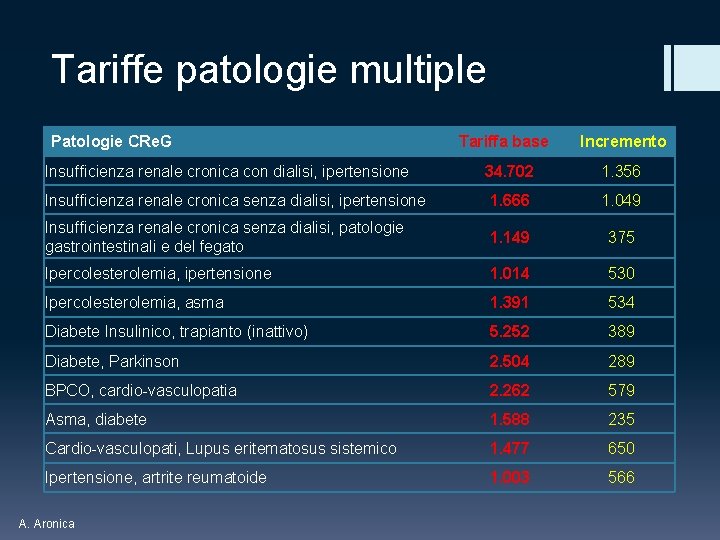
Tariffe patologie multiple Patologie CRe. G Tariffa base Incremento Insufficienza renale cronica con dialisi, ipertensione 34. 702 1. 356 Insufficienza renale cronica senza dialisi, ipertensione 1. 666 1. 049 Insufficienza renale cronica senza dialisi, patologie gastrointestinali e del fegato 1. 149 375 Ipercolesterolemia, ipertensione 1. 014 530 Ipercolesterolemia, asma 1. 391 534 Diabete Insulinico, trapianto (inattivo) 5. 252 389 Diabete, Parkinson 2. 504 289 BPCO, cardio-vasculopatia 2. 262 579 Asma, diabete 1. 588 235 Cardio-vasculopati, Lupus eritematosus sistemico 1. 477 650 Ipertensione, artrite reumatoide 1. 003 566 A. Aronica
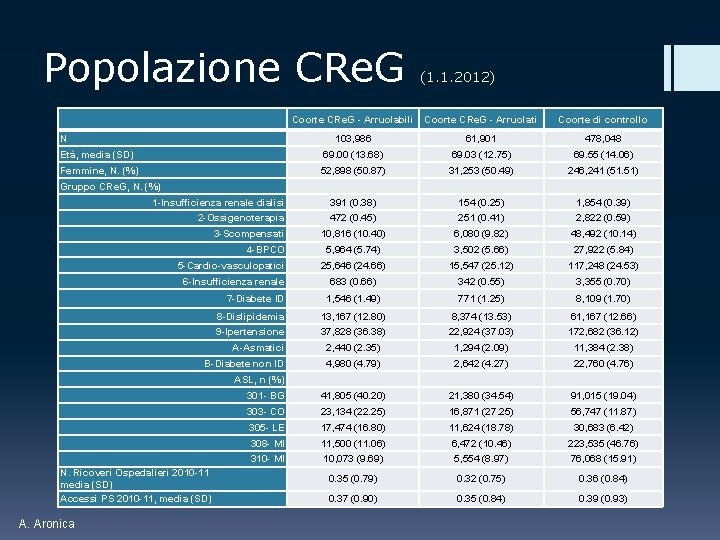
Popolazione CRe. G (1. 1. 2012) Coorte CRe. G - Arruolabili Coorte CRe. G - Arruolati Coorte di controllo 103, 986 61, 901 478, 048 Età, media (SD) 69. 00 (13. 68) 69. 03 (12. 75) 69. 55 (14. 06) Femmine, N. (%) 52, 898 (50. 87) 31, 253 (50. 49) 246, 241 (51. 51) N Gruppo CRe. G, N. (%) 1 -Insufficienza renale dialisi 391 (0. 38) 154 (0. 25) 1, 854 (0. 39) 2 -Ossigenoterapia 472 (0. 45) 251 (0. 41) 2, 822 (0. 59) 10, 816 (10. 40) 6, 080 (9. 82) 48, 492 (10. 14) 5, 964 (5. 74) 3, 502 (5. 66) 27, 922 (5. 84) 5 -Cardio-vasculopatici 25, 646 (24. 66) 15, 547 (25. 12) 117, 248 (24. 53) 6 -Insufficienza renale 683 (0. 66) 342 (0. 55) 3, 355 (0. 70) 1, 546 (1. 49) 771 (1. 25) 8, 109 (1. 70) 8 -Dislipidemia 13, 167 (12. 80) 8, 374 (13. 53) 61, 167 (12. 66) 9 -Ipertensione 37, 828 (36. 38) 22, 924 (37. 03) 172, 682 (36. 12) A-Asmatici 2, 440 (2. 35) 1, 294 (2. 09) 11, 384 (2. 38) B-Diabete non ID 4, 980 (4. 79) 2, 642 (4. 27) 22, 760 (4. 76) 3 -Scompensati 4 -BPCO 7 -Diabete ID ASL, n (%) N. Ricoveri Ospedalieri 2010 -11 media (SD) Accessi PS 2010 -11, media (SD) A. Aronica 301 - BG 41, 805 (40. 20) 21, 380 (34. 54) 91, 015 (19. 04) 303 - CO 23, 134 (22. 25) 16, 871 (27. 25) 56, 747 (11. 87) 305 - LE 17, 474 (16. 80) 11, 624 (18. 78) 30, 683 (6. 42) 308 - MI 11, 500 (11. 06) 6, 472 (10. 46) 223, 535 (46. 76) 310 - MI 10, 073 (9. 69) 5, 554 (8. 97) 76, 068 (15. 91) 0. 35 (0. 79) 0. 32 (0. 75) 0. 36 (0. 84) 0. 37 (0. 90) 0. 35 (0. 84) 0. 39 (0. 93)

Providers CRe. G Coop IML Iniziativa Medica Lombarda CRe. G MMG 54 30 28 9 36 + 9 190 329 MMG con pazienti totali ʺelegibiliʺ per il progetto -> 103. 986 A. Aronica
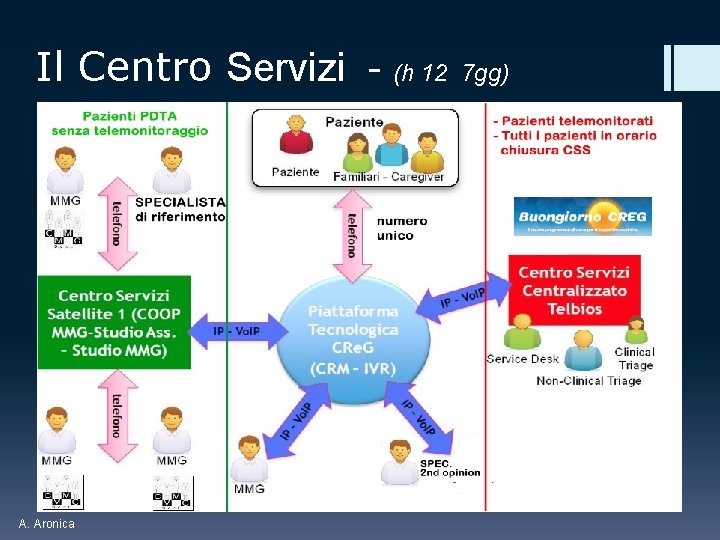
Il Centro Servizi - (h 12 A. Aronica 7 gg)

PDTA condivisi
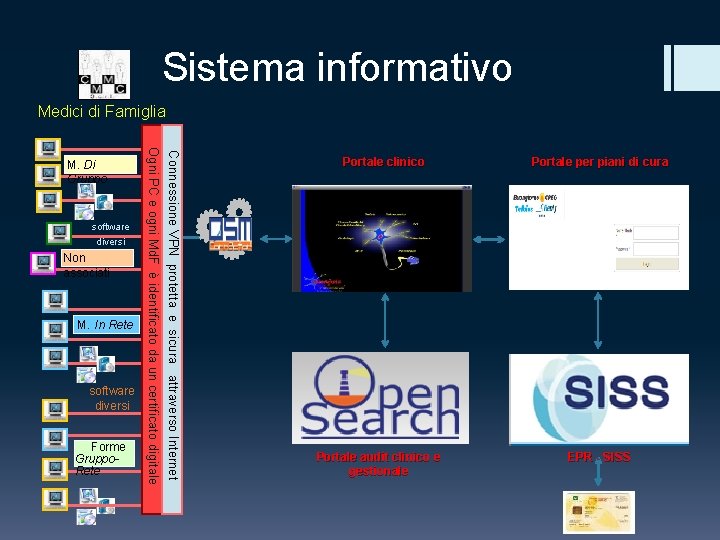
Sistema informativo Medici di Famiglia Non associati M. In Rete software diversi Forme Gruppo. Rete Connessione VPN protetta e sicura attraverso Internet software diversi Ogni PC e ogni Md. F è identificato da un certificato digitale M. Di Gruppo Portale clinico Portale audit clinico e gestionale Portale per piani di cura EPR - SISS
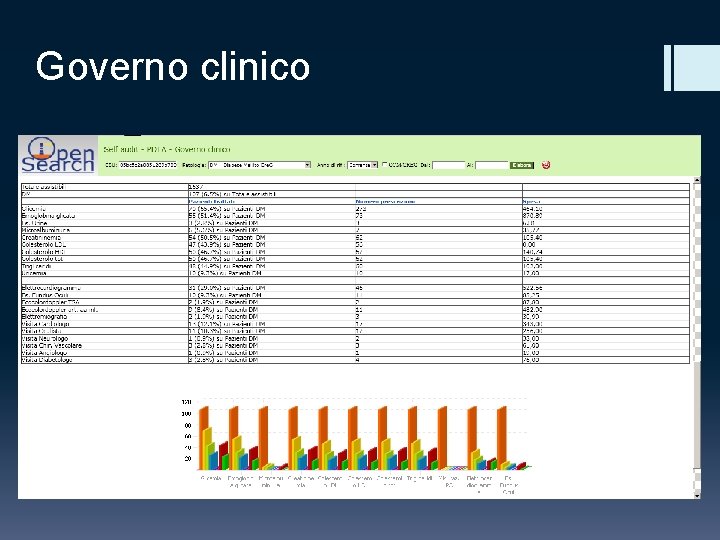
Governo clinico
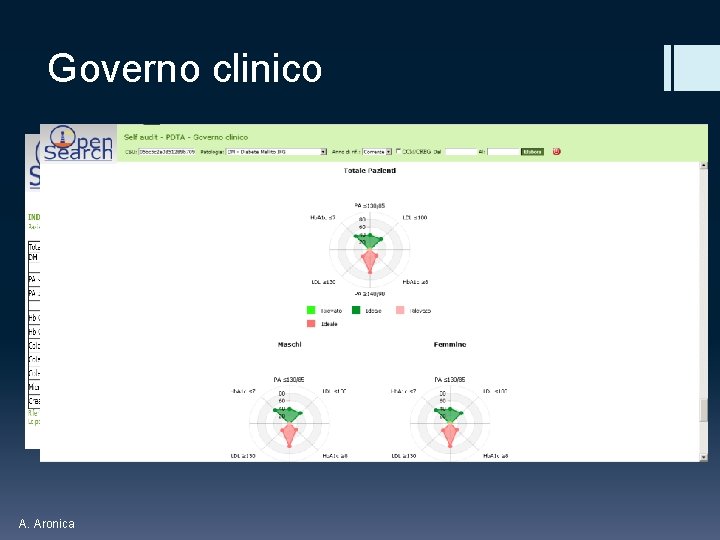
Governo clinico A. Aronica

Percorso operativo § Selezione pazienti coerenti con la diagnosi BDA § Arruolamento informatico (SW RL) dei pz. i individuati § Convocazione, coinvolgimento e procedure per privacy § Firma del “patto di cura” da parte pz. arruolati § Baseline assessment ed assegnazione del PAI personalizzato (secondo PDTA condivisi tra i MMG !!) § Compilazione piano di cura e invio a SW ASL per EPR § Visite cliniche programmate periodiche, accertamenti § Registrazione SW esiti referti e visite § Richiamo e verifica esecuzione PAI e aderenza terapia § Couseling e educazione sanitaria su popolazione CRe. G A. Aronica

Il piano di cura
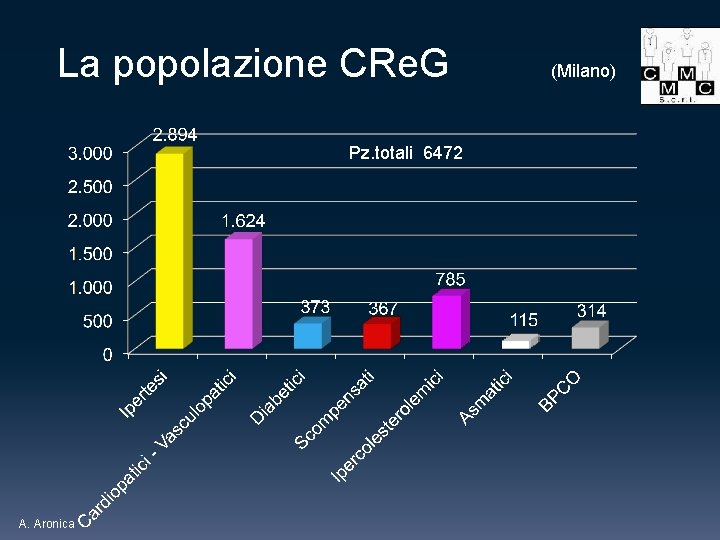
La popolazione CRe. G (Milano) Pz. totali 6472 A. Aronica
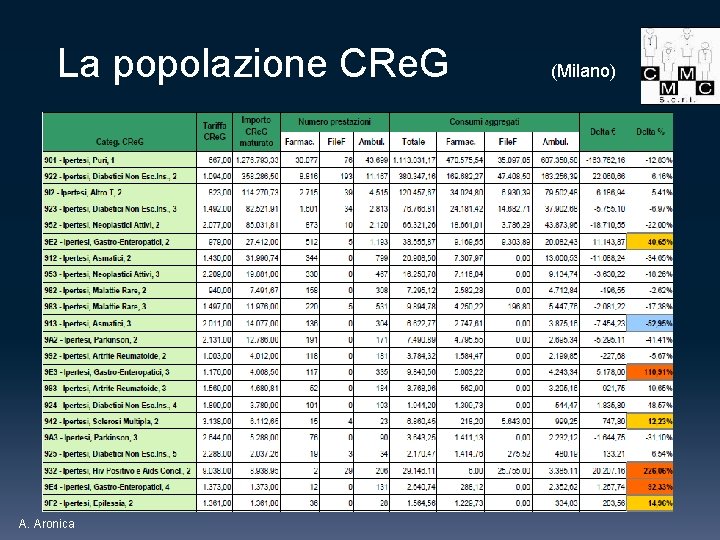
La popolazione CRe. G (Milano) A. Aronica
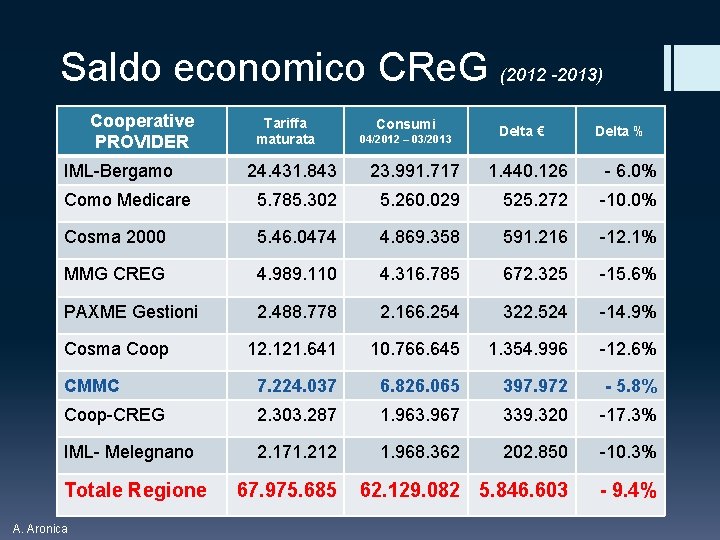
Saldo economico CRe. G (2012 -2013) Cooperative PROVIDER IML-Bergamo Tariffa maturata Consumi 04/2012 – 03/2013 Delta € Delta % 24. 431. 843 23. 991. 717 1. 440. 126 - 6. 0% Como Medicare 5. 785. 302 5. 260. 029 525. 272 -10. 0% Cosma 2000 5. 46. 0474 4. 869. 358 591. 216 -12. 1% MMG CREG 4. 989. 110 4. 316. 785 672. 325 -15. 6% PAXME Gestioni 2. 488. 778 2. 166. 254 322. 524 -14. 9% 12. 121. 641 10. 766. 645 1. 354. 996 -12. 6% CMMC 7. 224. 037 6. 826. 065 397. 972 - 5. 8% Coop-CREG 2. 303. 287 1. 963. 967 339. 320 -17. 3% IML- Melegnano 2. 171. 212 1. 968. 362 202. 850 -10. 3% 62. 129. 082 5. 846. 603 - 9. 4% Cosma Coop Totale Regione A. Aronica 67. 975. 685

Ricoveri ospedalieri Tassi di ricovero ospedaliero 2012 -2013 nelle coorti in studio anni persona Tasso di incidenza (1000*PY) Coorte di controllo 935783. 8 200 Coorte CRe. G - Arruolabili 205014. 2 191 Coorte CRe. G - Arruolati 122426. 6 174 Stime del Rischio di ricovero ospedaliero 2012 -2013 nella coorte CRe. G rispetto alla coorte di controllo Incident Rate Ratio* 95%CI p value Reference - - Coorte CRe. G - Arruolabili 0. 94 0. 93, 0. 95 <0. 001 Coorte CRe. G - Arruolati 0. 88 0. 87, 0. 90 <0. 001 Coorte di controllo * aggiustato per sesso, età, ASL, CRe. G (1), N ricoveri 2010 -2011, accessi PS 2010 -2011 A. Aronica Fonte DG Sanità

Accessi al PS Tassi di accesso al Pronto Soccorso 2012 -2013 nelle coorti in studio anni persona Tasso di incidenza (1, 000*PY) Coorte di controllo 935, 783. 8 381 Coorte CRe. G - Arruolabili 205, 014. 2 354 Coorte CRe. G - Arruolati 122, 426. 6 333 Stime del Rischio di accesso a Pronto Soccorso 2012 -2013 nella coorte CRe. G rispetto alla coorte di controllo Incident Rate Ratio* 95%CI p value reference - - Coorte CRe. G - Arruolabili 0. 93 0. 92, 0. 94 <0. 001 Coorte CRe. G - Arruolati 0. 92 0. 91, 0. 94 <0. 001 Coorte di controllo * aggiustato per sesso, età, ASL, CRe. G (1), N ricoveri 2010 -2011, accessi PS 2010 -2011 A. Aronica Fonte DG Sanità
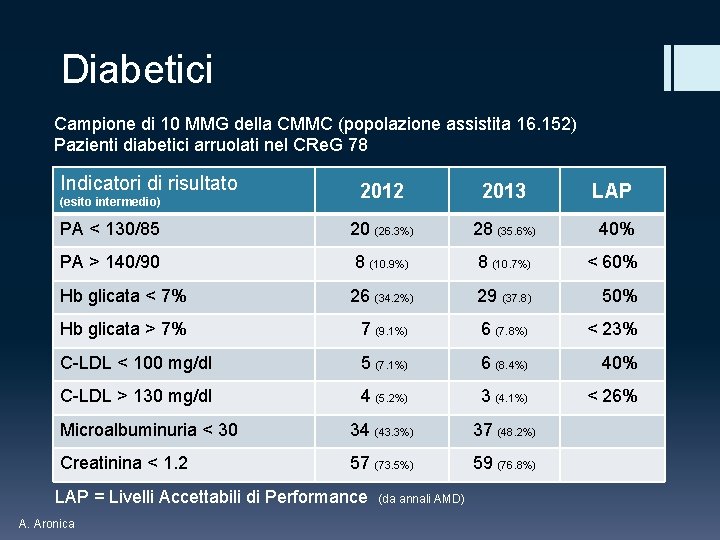
Diabetici Campione di 10 MMG della CMMC (popolazione assistita 16. 152) Pazienti diabetici arruolati nel CRe. G 78 Indicatori di risultato 2012 2013 LAP PA < 130/85 20 (26. 3%) 28 (35. 6%) 40% PA > 140/90 8 (10. 9%) 8 (10. 7%) < 60% Hb glicata < 7% 26 (34. 2%) 29 (37. 8) 50% Hb glicata > 7% 7 (9. 1%) 6 (7. 8%) < 23% C-LDL < 100 mg/dl 5 (7. 1%) 6 (8. 4%) 40% C-LDL > 130 mg/dl 4 (5. 2%) 3 (4. 1%) < 26% Microalbuminuria < 30 34 (43. 3%) 37 (48. 2%) Creatinina < 1. 2 57 (73. 5%) 59 (76. 8%) (esito intermedio) LAP = Livelli Accettabili di Performance (da annali AMD) A. Aronica

Criticità del progetto § § § § § A. Aronica Iniziale tentativo di estromissione dei MMG Mancato coinvolgimento dei MMG nella progettazione Inadeguatezza della Banca Dati Assistito (BDA) “Ridondanza„ e complessità dei passaggi informatici Assenza di investimenti iniziali sull’organizzazione Condizionamenti “politici” nella scelta dei subfornitori Molteplicità di erogatori non governabili …(MI, BG) Mancanza di indicatori di processo ed esito Finalità prevalente di risparmio economico Modifica di accordi e condizioni in itinere……. .
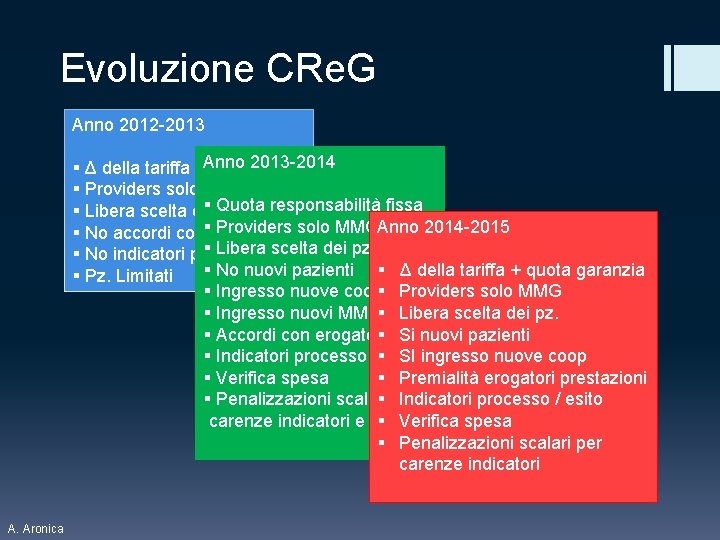
Evoluzione CRe. G Anno 2012 -2013 § Δ della tariffa Anno 2013 -2014 § Providers solo MMG § Quota responsabilità fissa § Libera scelta dei pz. § Providers solo MMGAnno 2014 -2015 § No accordi con erogatori § Libera scelta dei pz. § No indicatori processo/esito § No nuovi pazienti § Δ della tariffa + quota garanzia § Pz. Limitati § Ingresso nuove coop§ Providers solo MMG § Ingresso nuovi MMG§ Libera scelta dei pz. § Si nuovi pazienti § Accordi con erogatori § SI ingresso nuove coop § Indicatori processo / esito § Premialità erogatori prestazioni § Verifica spesa § Indicatori processo / esito § Penalizzazioni scalari per § Verifica spesa carenze indicatori e spesa § Penalizzazioni scalari per carenze indicatori A. Aronica

Grazie per l’attenzione http: //www. Cos. it http: //coslombardia. cos. it/cmmc/
- Slides: 46