X Curso Nacional de Atualizao da SBPT Importncia

X Curso Nacional de Atualização da SBPT Importância da tuberculose monoresistente Antonio Carlos M. Lemos Doutor em Medicina Professor Associado da FMB/UFBA

DEFINIÇÃO DE CASO DE TB RESISTENTE Monoresistência- Caso de TB comprovada Resistência in vitro à pelo menos uma droga, especialmente de primeira linha

DEFINIÇÃO DE CASO DE TB RESISTENTE Poliresistência- Caso de TB comprovada Resistência in vitro à Rifampicina OU Isoniazida e a outro fármaco

DEFINIÇÃO DE CASO DE TB RESISTENTE TRMDR- Caso de TB com diagnóstico confirmado por cultura e identificação de M. tuberculosis, e TS com resistência a (rifampicina e isoniazida)

DEFINIÇÃO DE CASO DE TB RESISTENTE TB XDR- Caso de TB comprovada Resistência simultânea in vitro à Rifampicina e Isoniazida + resistência a fluoroquinolona e aminiglicosídeo ou polipeptídio (capreomicina)




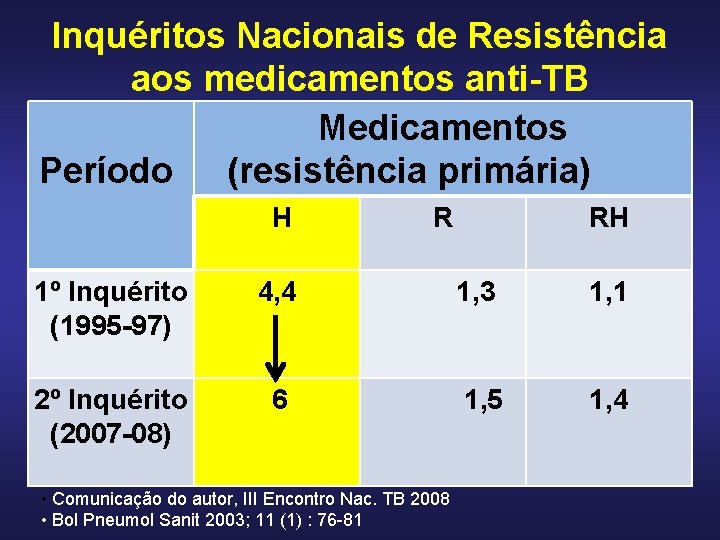
Inquéritos Nacionais de Resistência aos medicamentos anti-TB Medicamentos Período (resistência primária) H R RH 1º Inquérito (1995 -97) 4, 4 1, 3 1, 1 2º Inquérito (2007 -08) 6 1, 5 1, 4 • Comunicação do autor, III Encontro Nac. TB 2008 • Bol Pneumol Sanit 2003; 11 (1) : 76 -81

RELACIONAMENTO ENTRE PREVALÊNCIA DE TB-MR PRIMÁRIA, FALÊNCIAS TO W. H. O. ESQUEMA I E CONSECUTIVO USO DE ESQUEMA II dangerous relations
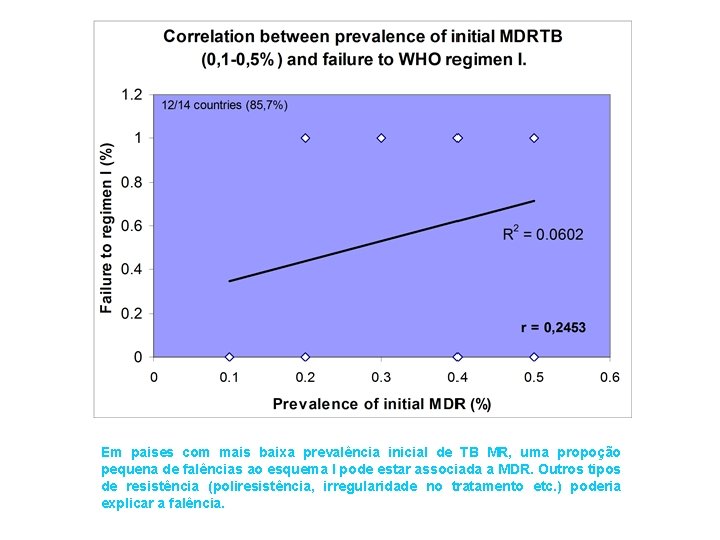
Em paises com mais baixa prevalência inicial de TB MR, uma propoção pequena de falências ao esquema I pode estar associada a MDR. Outros tipos de resistência (poliresistência, irregularidade no tratamento etc. ) poderia explicar a falência.
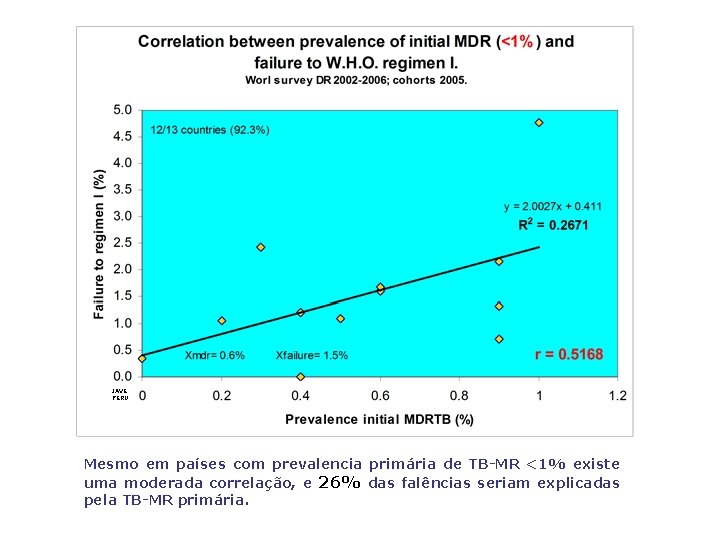
JAVE PERU Mesmo em países com prevalencia primária de TB-MR <1% existe uma moderada correlação, e 26% das falências seriam explicadas pela TB-MR primária.
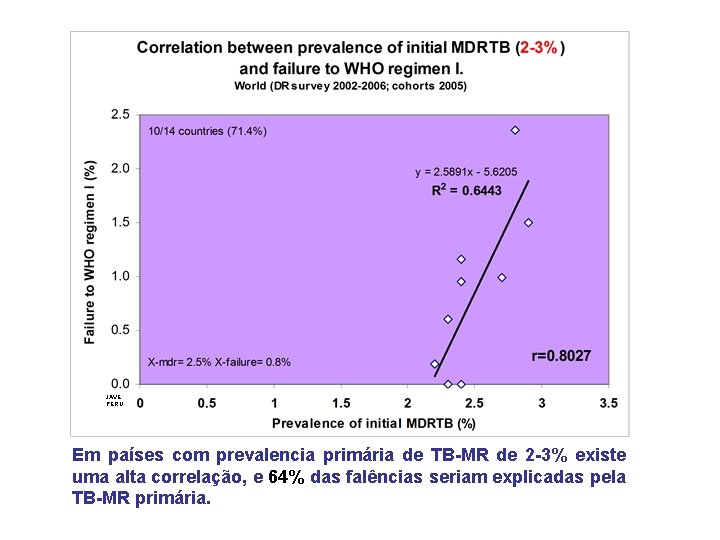
JAVE PERU Em países com prevalencia primária de TB-MR de 2 -3% existe uma alta correlação, e 64% das falências seriam explicadas pela TB-MR primária.
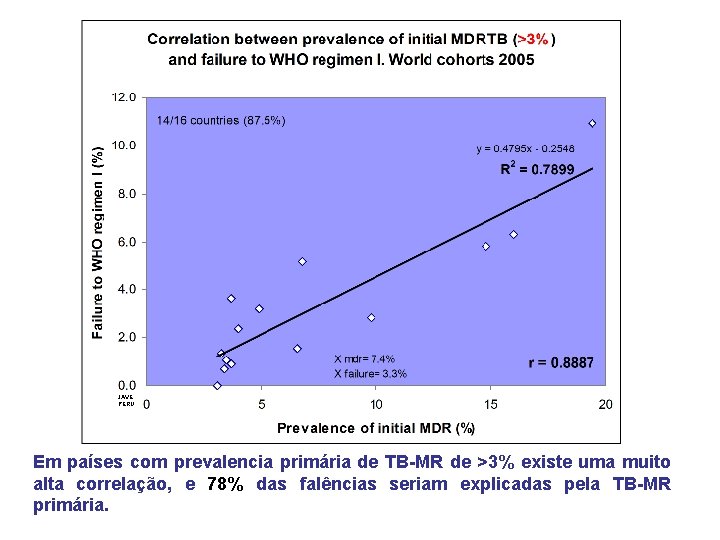
JAVE PERU Em países com prevalencia primária de TB-MR de >3% existe uma muito alta correlação, e 78% das falências seriam explicadas pela TB-MR primária.
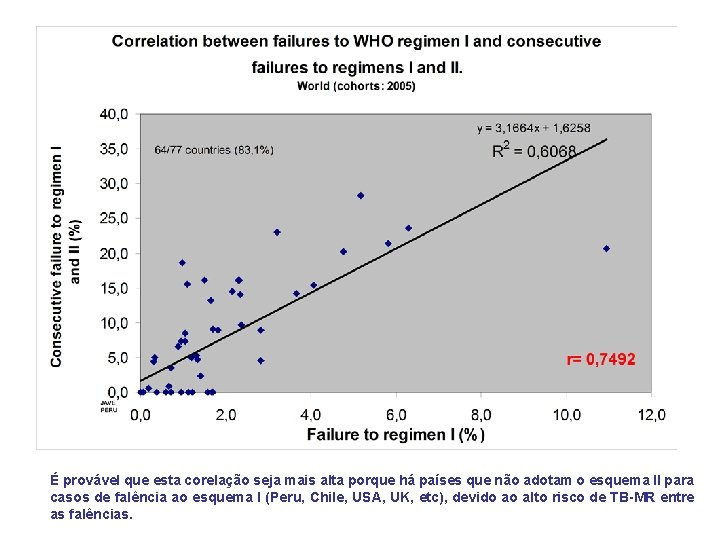
É provável que esta corelação seja mais alta porque há países que não adotam o esquema II para casos de falência ao esquema I (Peru, Chile, USA, UK, etc), devido ao alto risco de TB-MR entre as falências.
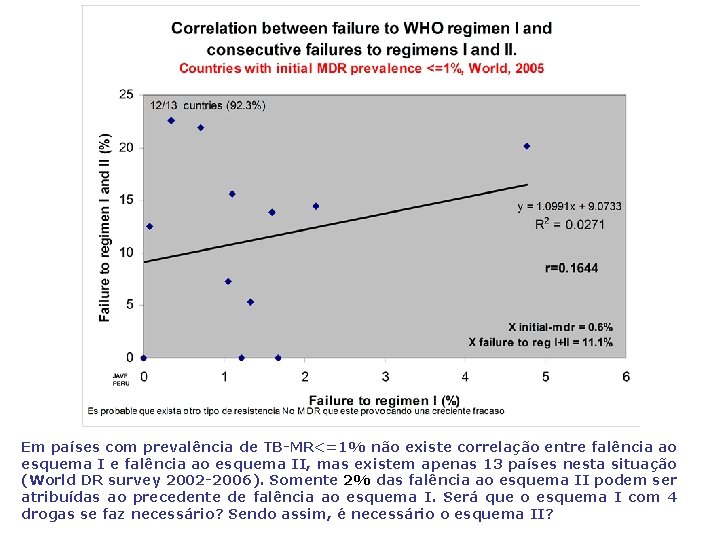
Em países com prevalência de TB-MR<=1% não existe correlação entre falência ao esquema II, mas existem apenas 13 países nesta situação (World DR survey 2002 -2006). Somente 2% das falência ao esquema II podem ser atribuídas ao precedente de falência ao esquema I. Será que o esquema I com 4 drogas se faz necessário? Sendo assim, é necessário o esquema II?
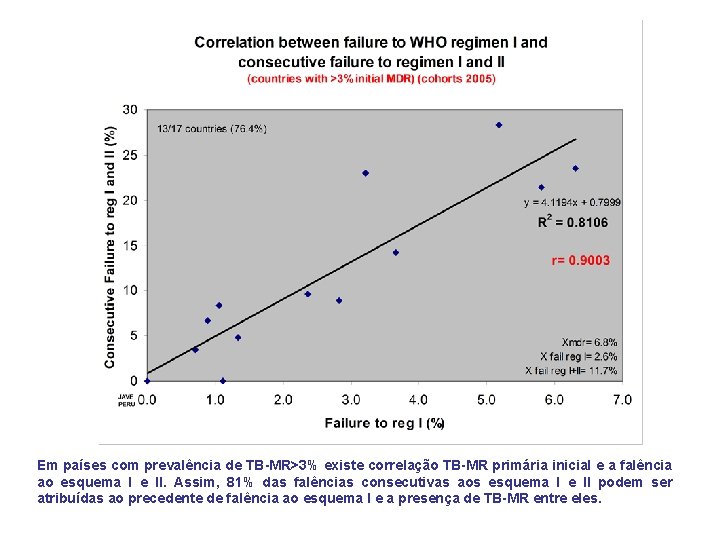
Em países com prevalência de TB-MR>3% existe correlação TB-MR primária inicial e a falência ao esquema I e II. Assim, 81% das falências consecutivas aos esquema I e II podem ser atribuídas ao precedente de falência ao esquema I e a presença de TB-MR entre eles.
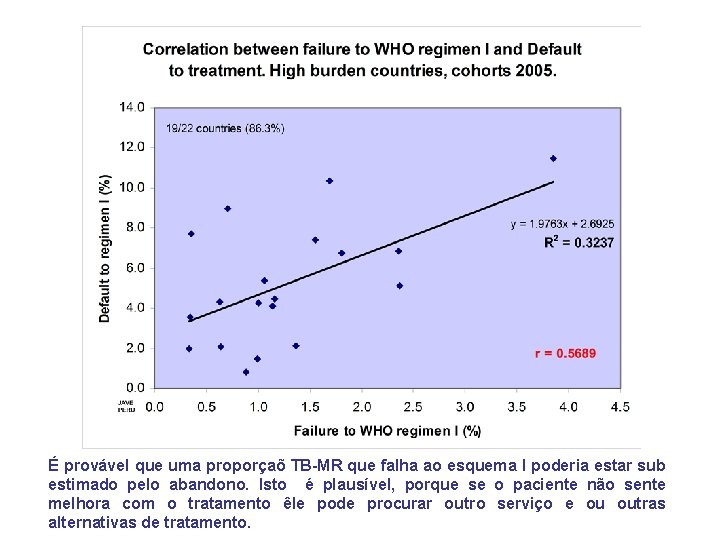
É provável que uma proporçaõ TB-MR que falha ao esquema I poderia estar sub estimado pelo abandono. Isto é plausível, porque se o paciente não sente melhora com o tratamento êle pode procurar outro serviço e ou outras alternativas de tratamento.

COMENTÁRIOS • Existe clara associação entre prevalência de TBMR primária e risco de falência ao esquema I e consecutiva falência esquema II. Estes pacientes, quando em uso de esquema II, provavelmente estão fazendo monoterapia. • Limitações: uso de dados secundários, heterogeneidade de definições de resultados, apparente inconsistência, etc.

Quando pensar na TB resistente • Tratamento prévio, principalmente se auto administrado; • Recidiva ou falência • TB infecção em áreas com alta frequêcia de resistência; • Paciente HIV+; • Formas graves com necessidade de internamento; • Múltiplos cursos de fluorquinolonas para tratamento de PAC.

Grupos alvo de TB-resistente • BAAR+ no final de Esquema II • Contato de TB-MR • Falência ao esquema I • BAAR no mês 2 e ou 3 • Recidiva e retorno após abandono • Exposição institucional • Maior freqência TB-MR, acima de 80% • Alta frequência TB-MR • % varia c/ DOTS ou não • % TB-MR varia muito • Maioria n/TB-MR. Precoce recidiva >% TB-MR • Abrigo, morador de rua, prisão, trabalhador de saúde etc.

Grupos alvo de TB-resistente • Residir em área com alta prev TB-MR • Uso de drogas de qualidade ruin ou desconhecida • Tratar em programa de baixa qualidade • Condições associada a mal absorção intestinal • Pacites HIV+ • Tuberculose Dx em hospitais • TSD em todos casos novos • Desconhecido % TB-MR, mas é considerável • N/DOTS, falta medicamentos e ou mal sistema de distribuição • Baixo nível drogas pode ocorrer em HIV+ ou não • Dados limitados e variável • Dados nacionais


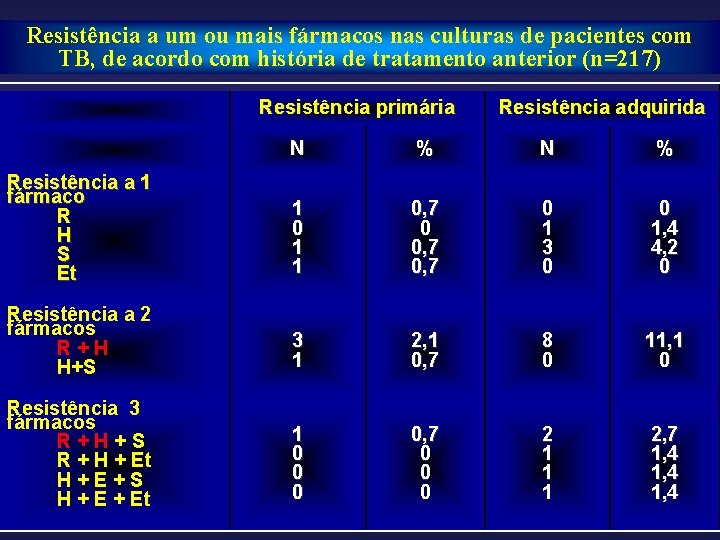
Resistência a um ou mais fármacos nas culturas de pacientes com TB, de acordo com história de tratamento anterior (n=217) Resistência primária Resistência adquirida N % Resistência a 1 fármaco R H S Et 1 0 1 1 0, 7 0 1 3 0 0 1, 4 4, 2 0 Resistência a 2 fármacos R+H H+S 3 1 2, 1 0, 7 8 0 11, 1 0 Resistência 3 fármacos R+H+S R + H + Et H+E+S H + Et 1 0 0, 7 0 0 0 2 1 1 1 2, 7 1, 4
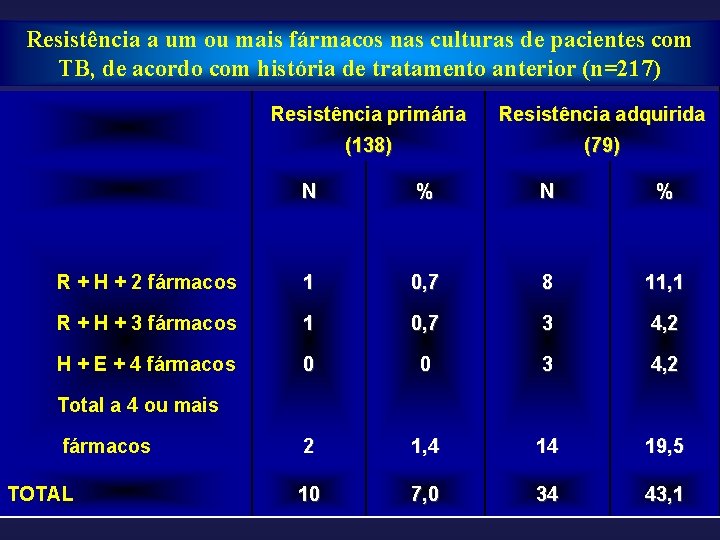
Resistência a um ou mais fármacos nas culturas de pacientes com TB, de acordo com história de tratamento anterior (n=217) Resistência primária Resistência adquirida (138) (79) N % R + H + 2 fármacos 1 0, 7 8 11, 1 R + H + 3 fármacos 1 0, 7 3 4, 2 H + E + 4 fármacos 0 0 3 4, 2 2 1, 4 14 19, 5 10 7, 0 34 43, 1 Total a 4 ou mais fármacos TOTAL
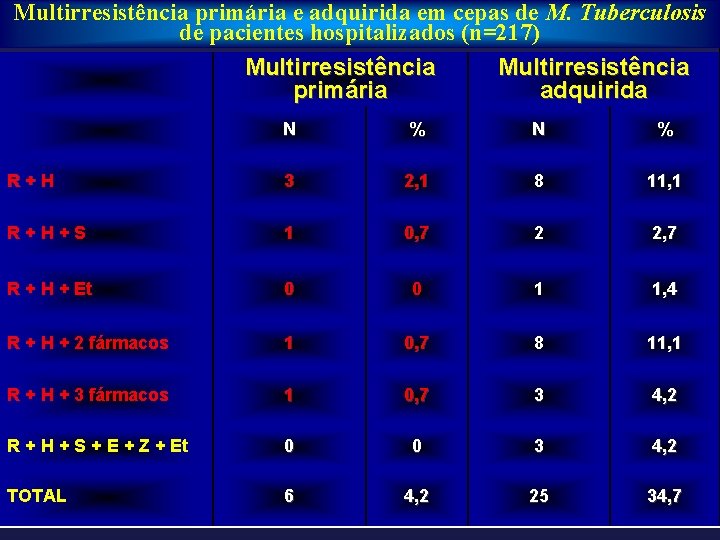
Multirresistência primária e adquirida em cepas de M. Tuberculosis de pacientes hospitalizados (n=217) Multirresistência primária adquirida N % R+H 3 2, 1 8 11, 1 R+H+S 1 0, 7 2 2, 7 R + H + Et 0 0 1 1, 4 R + H + 2 fármacos 1 0, 7 8 11, 1 R + H + 3 fármacos 1 0, 7 3 4, 2 R + H + S + E + Z + Et 0 0 3 4, 2 TOTAL 6 4, 2 25 34, 7
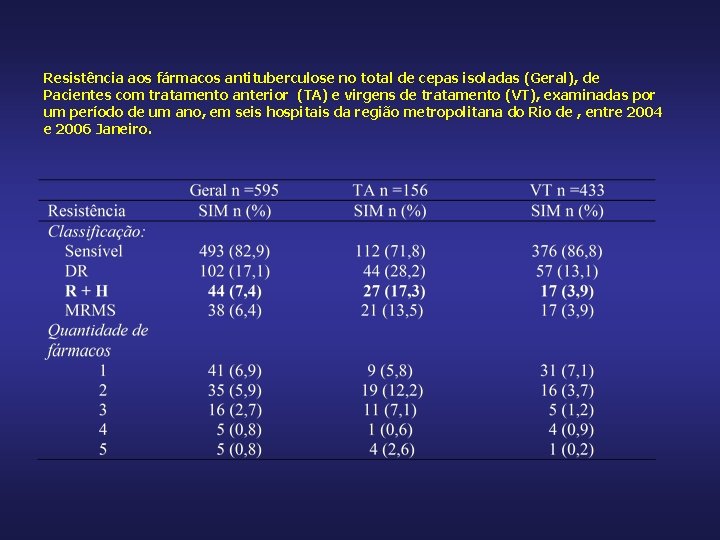
Resistência aos fármacos antituberculose no total de cepas isoladas (Geral), de Pacientes com tratamento anterior (TA) e virgens de tratamento (VT), examinadas por um período de um ano, em seis hospitais da região metropolitana do Rio de , entre 2004 e 2006 Janeiro.
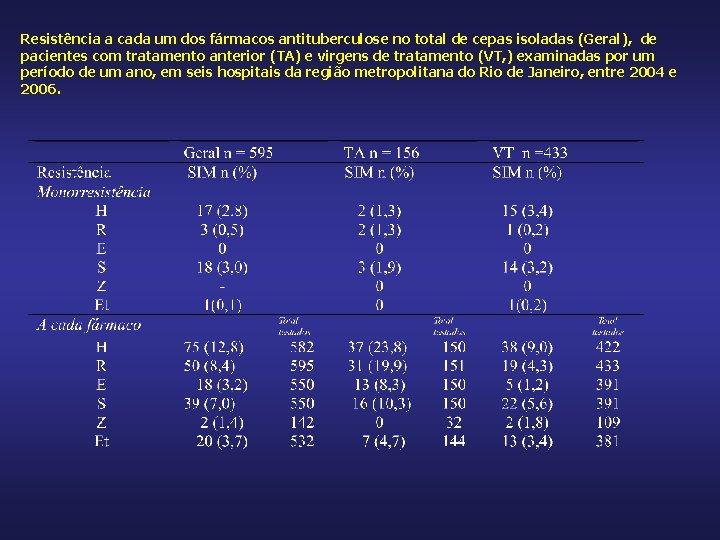
Resistência a cada um dos fármacos antituberculose no total de cepas isoladas (Geral), de pacientes com tratamento anterior (TA) e virgens de tratamento (VT, ) examinadas por um período de um ano, em seis hospitais da região metropolitana do Rio de Janeiro, entre 2004 e 2006.
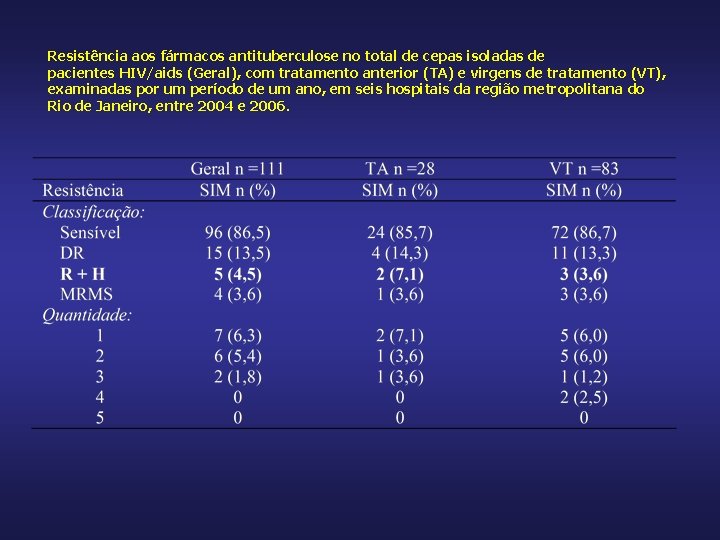
Resistência aos fármacos antituberculose no total de cepas isoladas de pacientes HIV/aids (Geral), com tratamento anterior (TA) e virgens de tratamento (VT), examinadas por um período de um ano, em seis hospitais da região metropolitana do Rio de Janeiro, entre 2004 e 2006.

Estratégia para rastreamento de TB resistente • Pacientes em risco devem fazer TSD; • Em indivíduos HIV+ é recomendável fazer TSD no início tratamento; • Métodos rápidos de TSD deve ser preferido; • Pts em risco para TB-XDR o TSD deve incluir INH, RMP, injetáveis de II linha e fluoroquinolona

Diagnóstico da TB resistente • Cultura e teste de sensibilidade prévio ao início do tratamento • Testes rápidos - MTBDR plus é o mais promissor e o mais importante: A-Detecta mutações em 3 genes -RPO B(resistência a R) -Kat G e INH A (resistência a I) B-Sensibilidade e especificidade>99% D-Resultado em 01 a 02 dias E-Pode ser realizado em casos BAAR negativo ou e em cultivos contaminados F-Deverá revolucionar o controle da TB MDR

Tratamento da TB monoresistente • Isoniazida: 1 -Trials feitos em pts HIV-; 2 -Cura em >95%; 3 -Usar R, Z e E por 6 a 9 meses ou por 4 meses após a conversão do cultivo; 4 -Alguns experts consideram manter I se o nível de resistência for pequeno, 0, 2 mcg/ml, mas sensível a 2, 0 mcg/ml; 5 -A adição de moxifloxacina seria razoávelcultura negativa em 8 semanas, mxf 60 X 55 I.

Tratamento da TB monoresistente • Rifampicina: 1 -Incomun, mais frequente em pts HIV+ com, CD 4 < 100 cels e história de tratamento intermitente; 2 -S, I e Z por nove meses. Se cultivo não negativar no segundo mês prolongar por 12 meses; 3 -I, Z, E e podendo adicionar S ou fluorquinolona, por 12 meses;

Tratamento da TB monoresistente Rifampicina: 4 -Das 14 mutações que confere resistência a R, 09 confere também a rifabutina; 5 -Apenas 25% dos isolados resistentes a R são sensíveis a rifabutina. Outros agentes: E, S e outros de segunda linha tem pouco significância clínica e não requer alterar o tratamento.

Esquemas Especiais (EE) para monorresistência à R ou H
Mycobacterium tuberculosis Características relevantes para a quimioterapia: • Aerobiose • Multiplicação lenta • Alta proporção de mutantes resistentes

Campanha Nacional 2007

- Slides: 43