Wybrane choroby wysypkowe Dr hab n med Ewa

Wybrane choroby wysypkowe Dr hab. n med. Ewa Majda-Stanisławska Klinika Chorób Zakaźnych i Hepatologii UM w Łodzi

Odra - morbilli · Czynnik etiologiczny – Morbillivirus – Rodzina – Paramyksoviridae · Droga zakażenia - kropelkowa · Okres wylęgania – 9 -11 dni · Zakaźność – okres nieżytowy i 3 dni po wystąpieniu wysypki
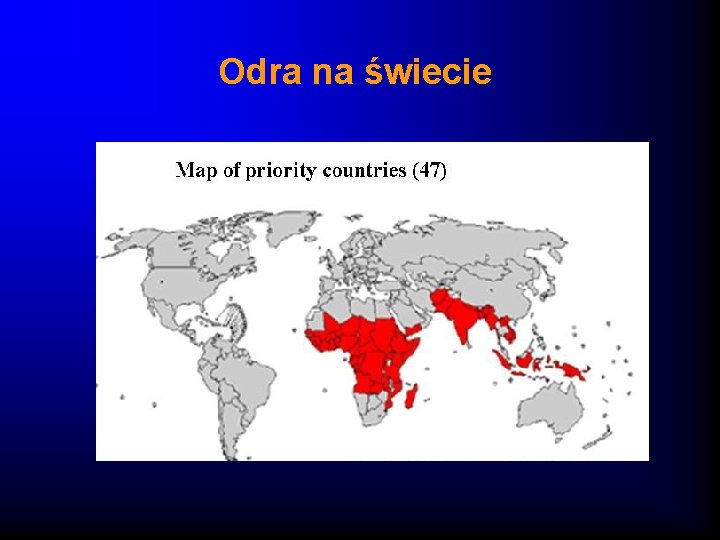
Odra na świecie
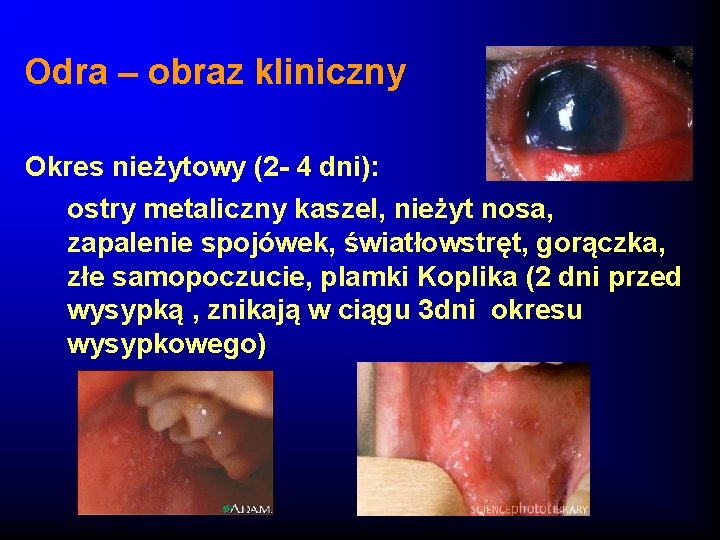
Odra – obraz kliniczny Okres nieżytowy (2 - 4 dni): ostry metaliczny kaszel, nieżyt nosa, zapalenie spojówek, światłowstręt, gorączka, złe samopoczucie, plamki Koplika (2 dni przed wysypką , znikają w ciągu 3 dni okresu wysypkowego)

Odra - obraz kliniczny Okres wysypkowy (3 -5 dni) · Wysyka grubo-plamisto-grudkowa · Nie swędząca · Ma charakter zstępujący · Pozostawia po sobie skórę lamparcią i drobnootrębiaste łuszczenie naskórka Inne objawy: zapalenie gardła, zapalenie węzłów chłonnych szyjnych, wymioty, biegunka
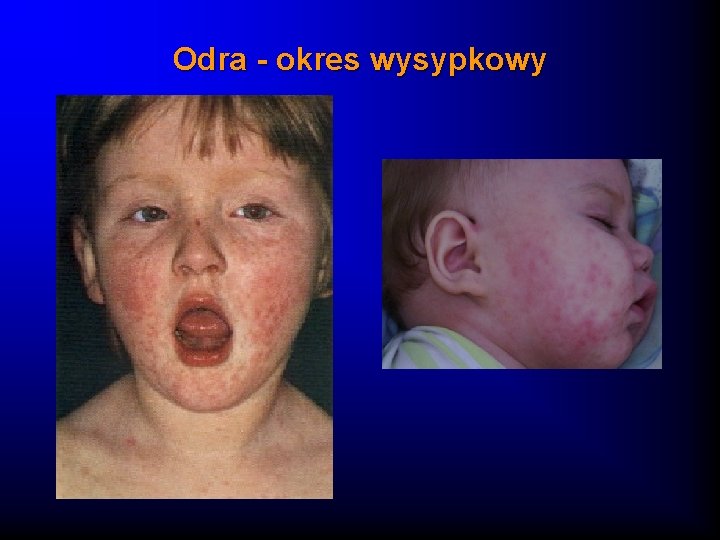
Odra - okres wysypkowy
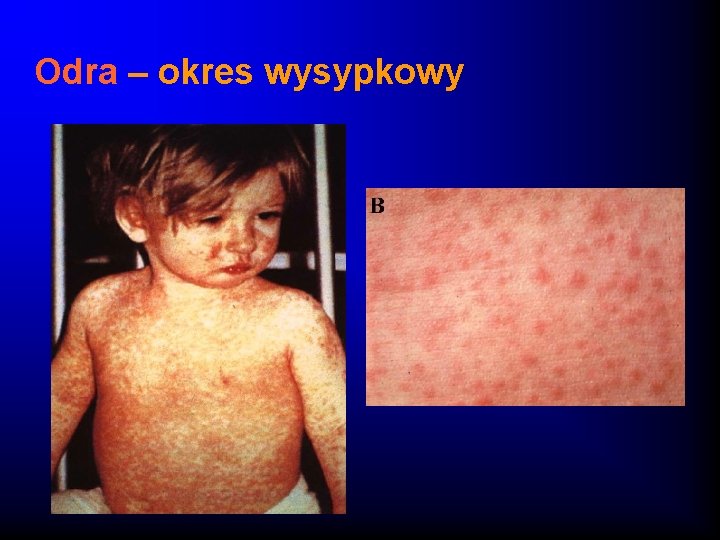
Odra – okres wysypkowy
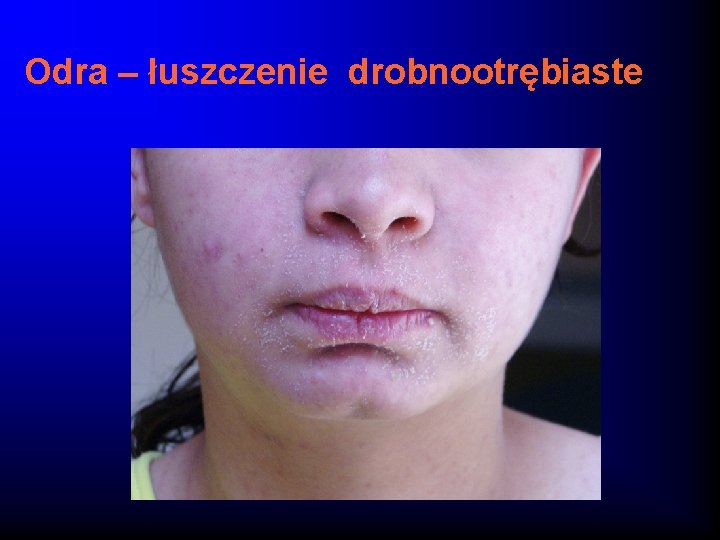
Odra – łuszczenie drobnootrębiaste

Następstwa odry - wczesne 1. 2. 3. 4. Zapalenie płuc – pierwotne, wtórne Zapalenia ucha środkowego Podgłośniowe zapalenie krtani z suchym, szczekającym kaszlem Zapalenie mózgu, zapalenie opon m-rdz, poprzeczne zapalenie rdzenia

Następstwa odry - późne · Powolne stwardniające zapalenie istoty białej mózgu - SSPE · Stwardnienie rozsiane

Odra - profilaktyka Profilaktyka czynna Dwukrotne szczepienie Profilaktyka bierna – Hyperimmunizowana, poliwalentna – W 2 roku życia MMR immunoglobulina – W 10 roku życia MMR podana do 72 godz od kontaktu z osobą chorującą
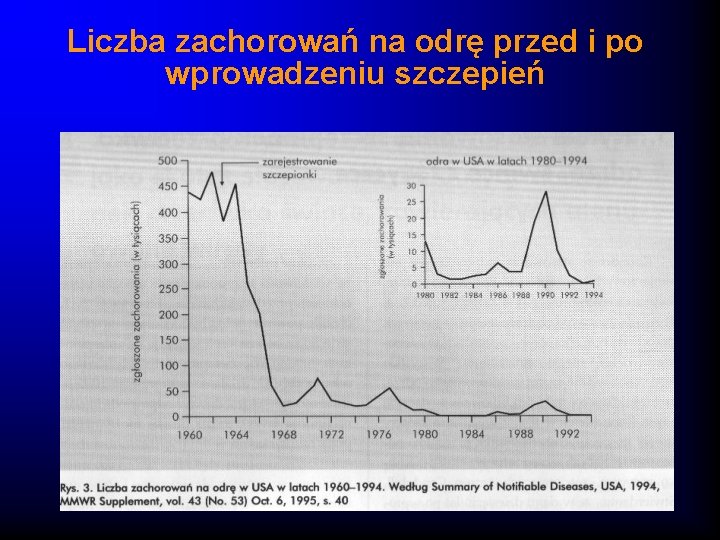
Liczba zachorowań na odrę przed i po wprowadzeniu szczepień

Różyczka - Rubeolla · Czynnik etiologiczny – Togavirus – Rodzina – Togaviridae · Droga zakażenia - kropelkowa · Okres wylęgania – 14 -21 dni · Zakaźność– 7 dni przed wysypką i 4 dni okresu wysypkowego

Różyczka – obraz kliniczny · Przebieg często bezobjawowy ( 25 -50%) · Łagodny przebieg : okres nieżytowy nie zawsze występuje, wysypka plamisto grudkowa nie swędząca, pojawiająca się na całym ciele · Wysypka utrzymuje się 12 godz-5 dni · Ustępuje bez pozostawienia śladów · Charakterystyczne powiększenie węzłów chłonnych potylicznych, karkowych, zausznych
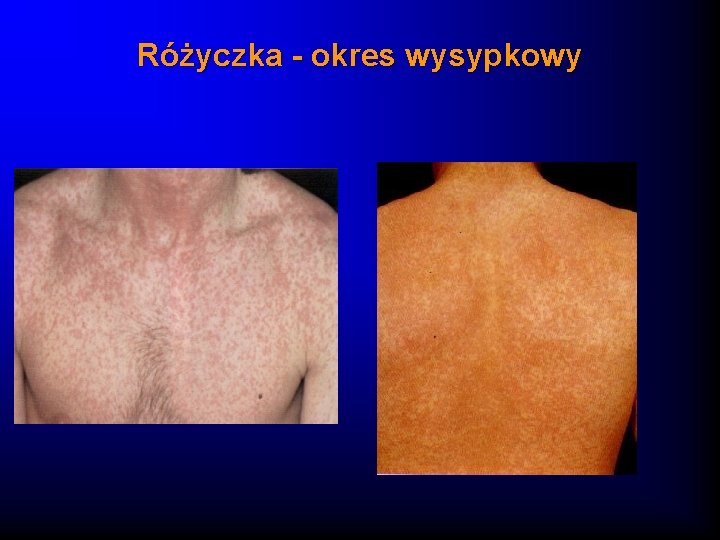
Różyczka - okres wysypkowy
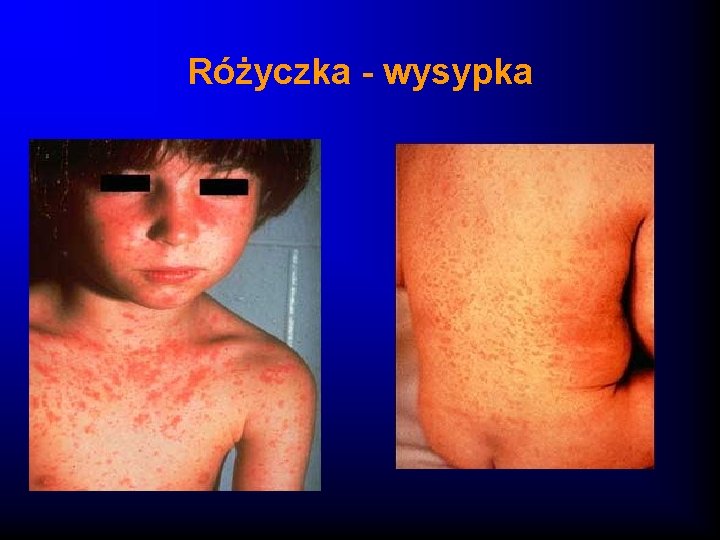
Różyczka - wysypka

Powikłania różyczki · Przemijające zapalenie stawów (0, 5 -15% przypadków różyczki) · Małopłytkowa skaza krwotoczna (1/3000 przypadków) · Zapalenie mózgu (1/6000 przypadków) · Zakażenie wewnątrzmaciczne

Patogeneza różyczki wrodzonej · Zahamowanie podziałów komórkowych w komórkach zakażonych · Produkcja czynnika hamującego podziały mitotyczne innych zakażonych komórek · Indukcja apoptozy · W soczewkach, ślimaku i mózgu - zapalenie naczyń prowadzące do niedokrwienia i wtórnych uszkodzeń
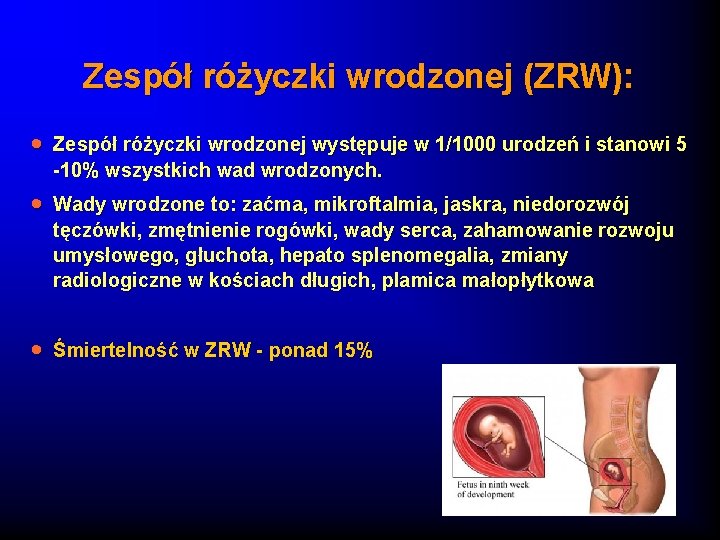
Zespół różyczki wrodzonej (ZRW): · Zespół różyczki wrodzonej występuje w 1/1000 urodzeń i stanowi 5 -10% wszystkich wad wrodzonych. · Wady wrodzone to: zaćma, mikroftalmia, jaskra, niedorozwój tęczówki, zmętnienie rogówki, wady serca, zahamowanie rozwoju umysłowego, głuchota, hepato splenomegalia, zmiany radiologiczne w kościach długich, plamica małopłytkowa · Śmiertelność w ZRW - ponad 15%
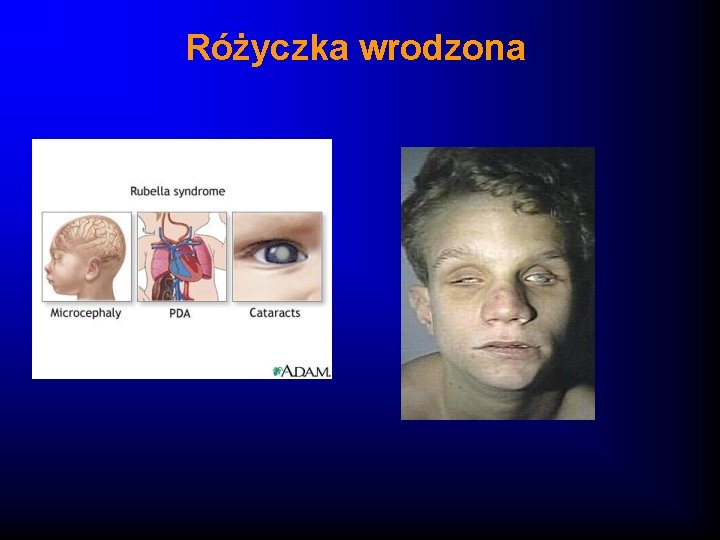
Różyczka wrodzona

Ryzyko wystąpienia różyczki wrodzonej · Zakażenie wewnątrzmaciczne · Przebycie różyczki na kilka tygodni przed zapłodnieniem może mieć wpływ na powstanie wad u płodu, a nawet utratę ciąży

Różyczka - profilaktyka · Profilaktyka czynna Szczepienia w 2 roku życia MMR Szczepienie w 10 roku życia MMR · Profilaktyka bierna Dotyczy kobiet ciężarnych i osób z zaburzeniami immunologicznymi – podawanie hyperimmunizowanej poliwalentnej immunoglobuliny do 72 godz po kontakcie z osoba chorą
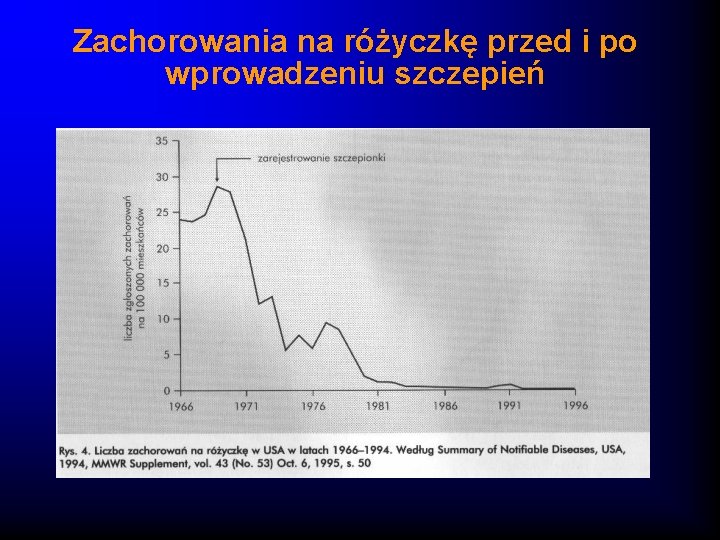
Zachorowania na różyczkę przed i po wprowadzeniu szczepień
Varicella-zoster: jeden wirus - dwie choroby · Wirus varicella-zoster- Rodzina Herpesviridae Ospa wietrzna Półpasiec
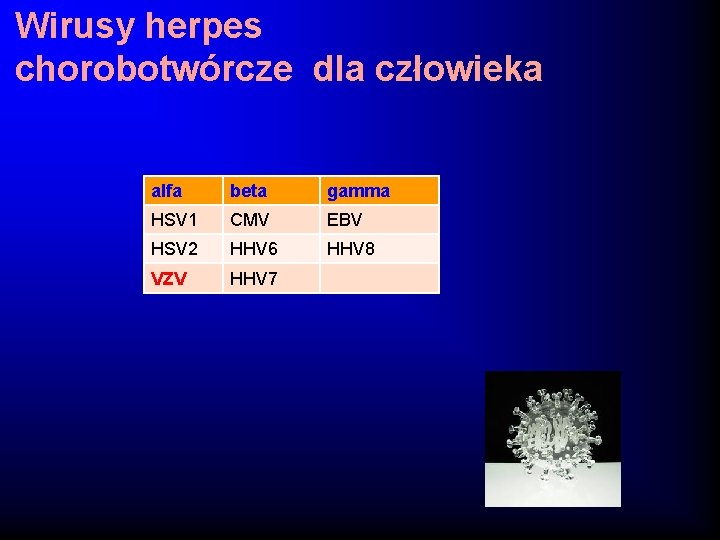
Wirusy herpes chorobotwórcze dla człowieka alfa beta gamma HSV 1 CMV EBV HSV 2 HHV 6 HHV 8 VZV HHV 7

Genotypy VZV · Europa: genotypy B i C · Azja Wschodnia: genotyp J · Afryka i Azja: genotyp A · Cały świat: krążenie genotypów wraz z podróżnikami Sengupta N i wsp ESPID 2008

Epidemiologia ospy wietrznej · · · przebieg powikłany – ok. 1% dzieci śmiertelność – 2/100 000 zachorowań u dzieci – 50/100 000 zachorowań u dorosłych półpasiec – zapadalność – dzieci < 10 r. ż. – 74/100 000 – dorośli 35 -44 lat – 300/100 000 – dorośli > 75 r. ż. – 1200/100 000 • zapadalność w Polsce 424, 7/100 000 do 234, 9/100 000 w latach 1997 -2002 • liczba hospitalizacji w 2004 r. > 1000
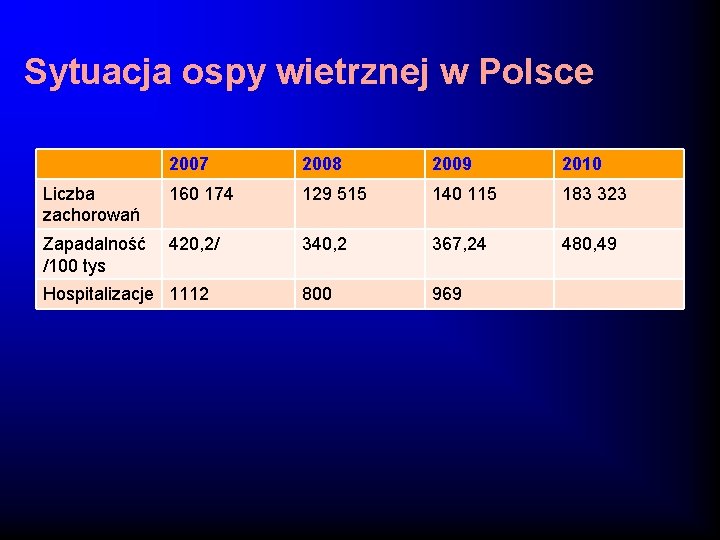
Sytuacja ospy wietrznej w Polsce 2007 2008 2009 2010 Liczba zachorowań 160 174 129 515 140 115 183 323 Zapadalność /100 tys 420, 2/ 340, 2 367, 24 480, 49 800 969 Hospitalizacje 1112

Ospa wietrzna Varicella 1. Drogi zakażenia – Inhalacja zakażonej wydzieliny na drodze kropelkowej – Bezpośredni kontakt z osobą chorą – Zakażenie przezłożyskowe 2. Okres wylęgania – 14 -21 dni 3. Zakaźność – 1 -2 dni przed wysypką, do przyschnięcia pęcherzyków w strupki
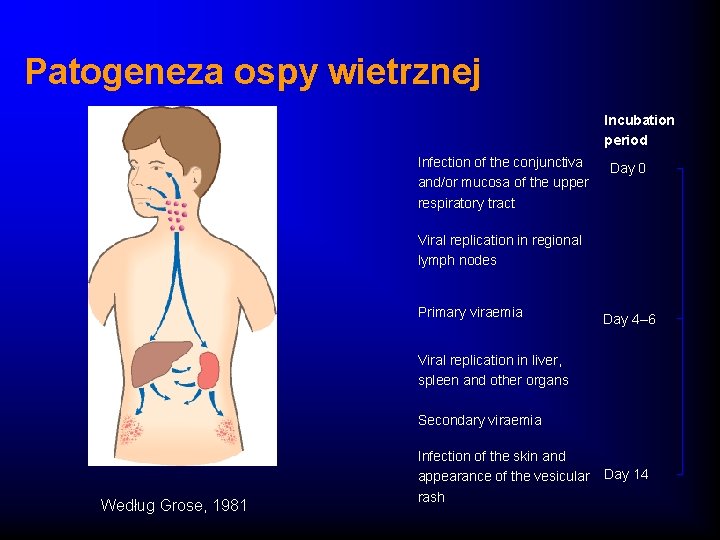
Patogeneza ospy wietrznej Incubation period Infection of the conjunctiva and/or mucosa of the upper respiratory tract Day 0 Viral replication in regional lymph nodes Primary viraemia Day 4– 6 Viral replication in liver, spleen and other organs Secondary viraemia Według Grose, 1981 Infection of the skin and appearance of the vesicular rash Day 14

Ospa wietrzna - objawy kliniczne · Wzrost temperatury ciała bez uchwytnej przyczyny · Wysypka skórna - swędząca, umiejscowiona dośrodkowo, zajmująca skórę owłosioną i błony śluzowe, dośrodkowe części ciała, polimorfizm zmian (grudka, pęcherzyk, krostka, strupek, blizenka) · Po odpadnięciu strupków i wyrównaniu blizenki nie pozostaja trwałe ślady
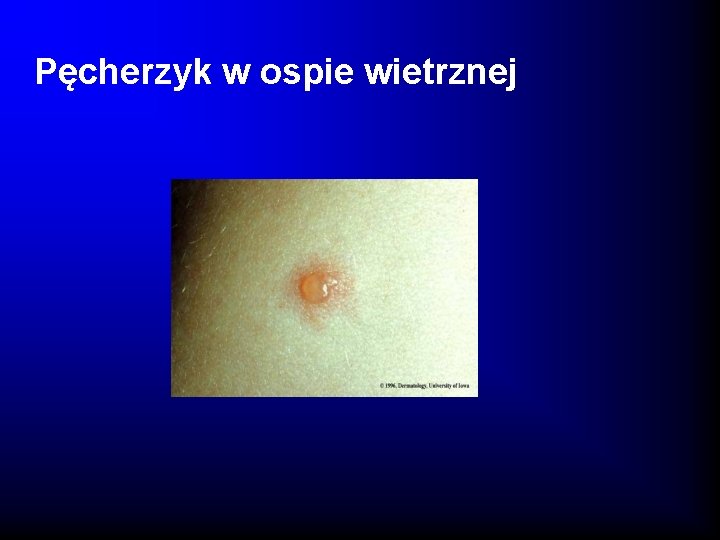
Pęcherzyk w ospie wietrznej
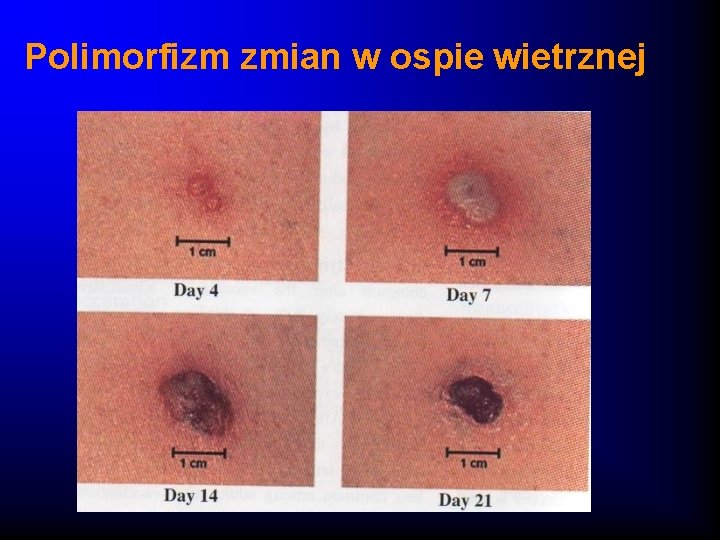
Polimorfizm zmian w ospie wietrznej
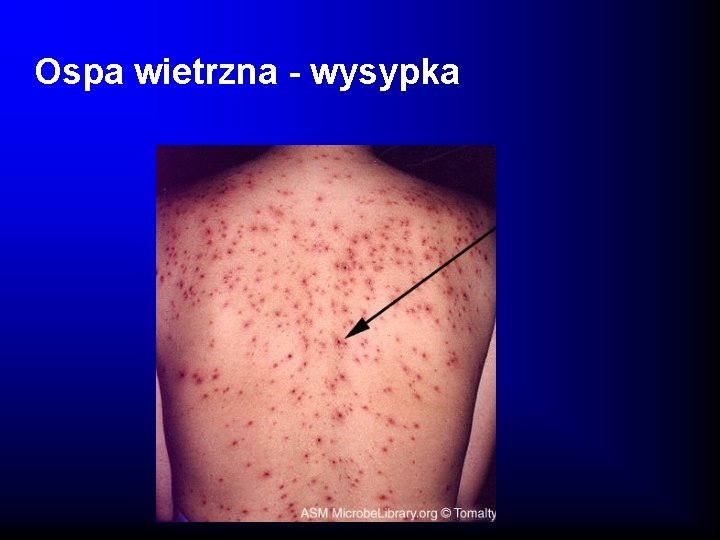
Ospa wietrzna - wysypka

Powikłania ospy wietrznej · – – · · – – Powikłania ogólnoustrojowe Powikłania neurologiczne · zapalenie mózgu pod postacią zapalenia móżdżku · porażenie nn. Czaszkowych, zapalenie opon m-rdz · zespół Guillain-Barre · poprzeczne zapalenie rdzenia Inne powikłania ogólnoustrojowe · posocznica · zapalenie płuc (pierwotne i wtórne) · zapalenie ucha środkowego i zatok obocznych nosa · Zapalenie tkanki łącznej podskórnej · małopłytkowość Powikłania miejscowe zapalenie spojówek i rogówki z następową ślepotą ropnie, czyraki, szpecące, trwałe blizny na skórze Zgon w następstwie choroby
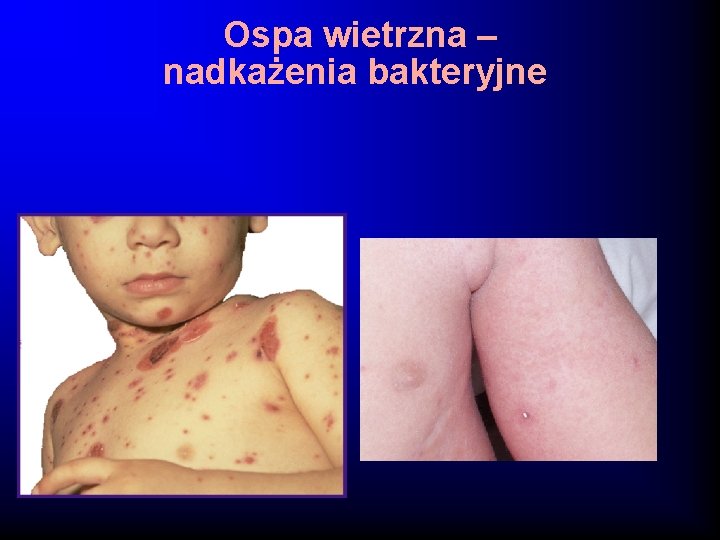
Ospa wietrzna – nadkażenia bakteryjne

OSPA WRODZONA zakażenie VZV w I i II trymestrze ciąży · zakażenie płodu – ryzyko urodzenia martwego dziecka – poronienie – poród przedwczesny – urodzenie dziecka o niskiej masie ciała – urodzenie dziecka z zespołem wrodzonej ospy płodu
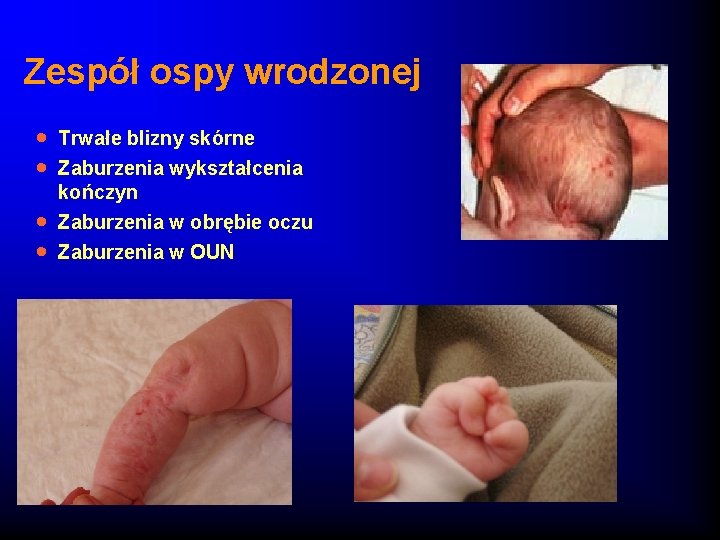
Zespół ospy wrodzonej · · Trwałe blizny skórne Zaburzenia wykształcenia kończyn Zaburzenia w obrębie oczu Zaburzenia w OUN
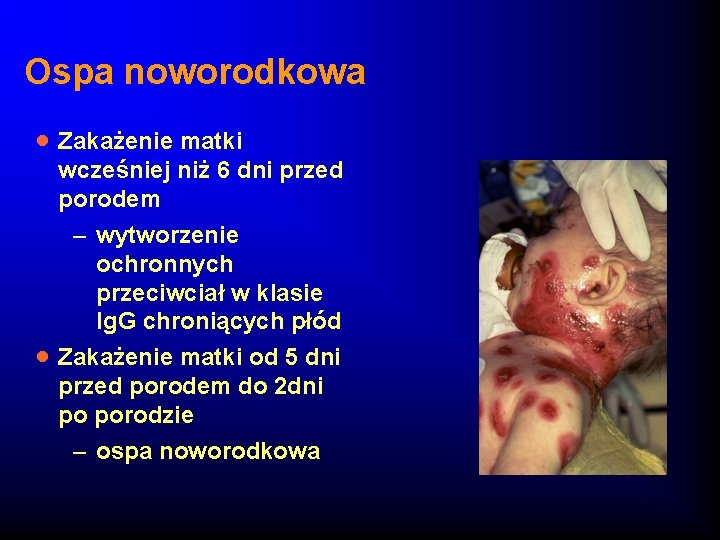
Ospa noworodkowa · Zakażenie matki · wcześniej niż 6 dni przed porodem – wytworzenie ochronnych przeciwciał w klasie Ig. G chroniących płód Zakażenie matki od 5 dni przed porodem do 2 dni po porodzie – ospa noworodkowa

Ospa wietrzna - profilaktyka · Profilaktyka czynna · Profilaktyka bierna Hyperimmnunizowana Szczepionka przeciwko immunoglobulina ospie wietrznej ( w Polsce monowalentna – Varitect zarejestrowana - Varilrix) podana do 72 godz po kontakcie z osobą chorującą

Ospa wietrzna - leczenie · Leczenie objawowe Leki p/ciw gorączkowe Leki p/ciw histaminowe · Leczenie przyczynowe · ( w grupach zwiększonego ryzyka) Leki przeciwwirusowe – acyklowir Hyperimmunizowana immunoglobulina
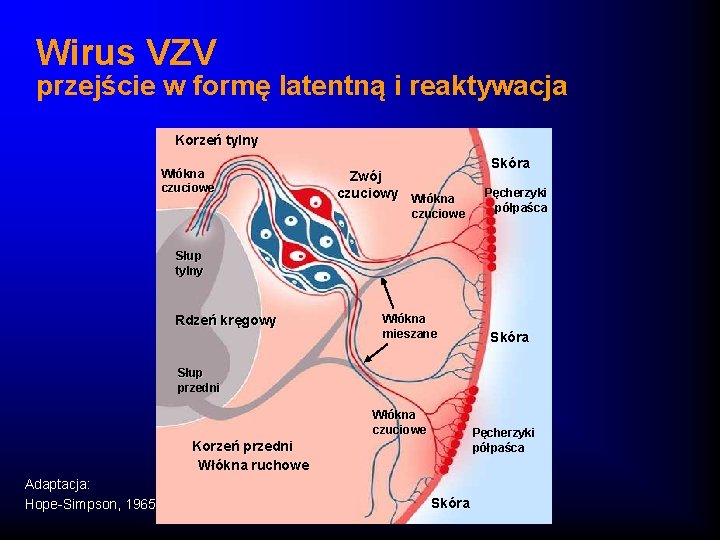
Wirus VZV przejście w formę latentną i reaktywacja Korzeń tylny Włókna czuciowe Zwój czuciowy Włókna czuciowe Skóra Pęcherzyki półpaśca Słup tylny Rdzeń kręgowy Włókna mieszane Skóra Słup przedni Włókna czuciowe Pęcherzyki półpaśca Korzeń przedni Włókna ruchowe Adaptacja: Hope-Simpson, 1965 Skóra
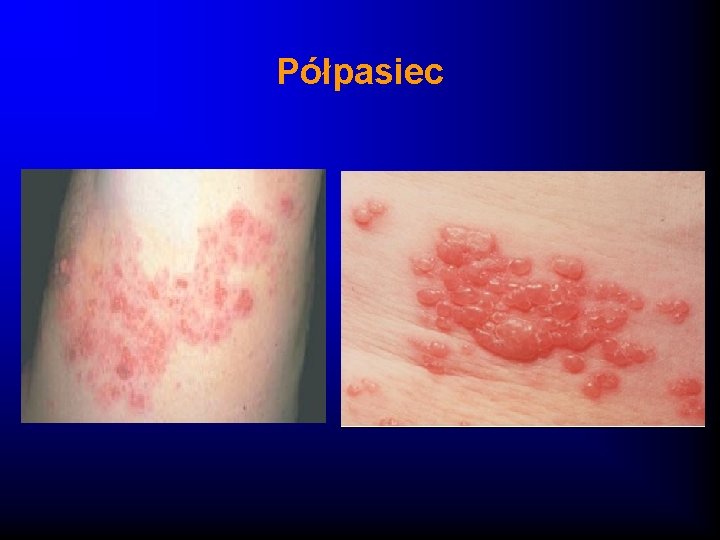
Półpasiec
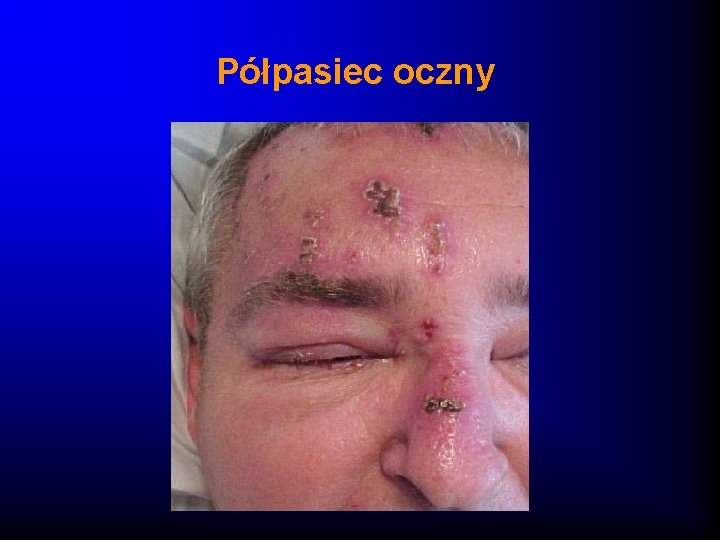
Półpasiec oczny
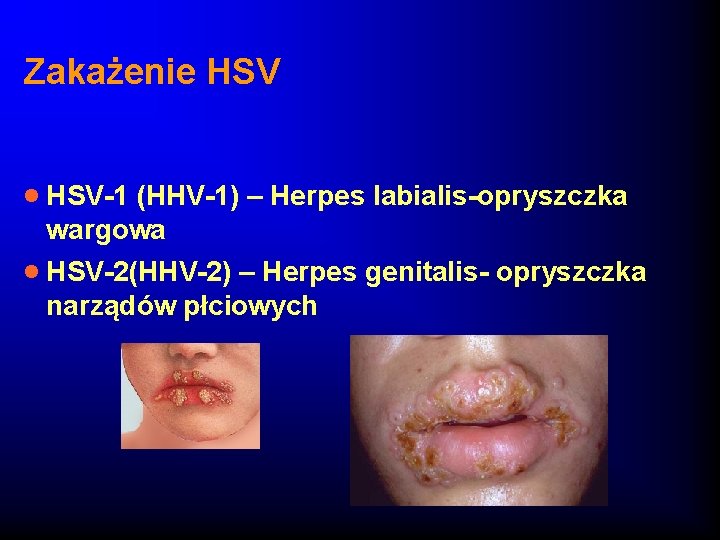
Zakażenie HSV · HSV-1 (HHV-1) – Herpes labialis-opryszczka wargowa · HSV-2(HHV-2) – Herpes genitalis- opryszczka narządów płciowych

Postacie kliniczne zakażenia pierwotnego · · · opryszczkowe zapalenie jamy ustnej i dziąseł wyprysk opryszczkowy Opryszczkowe zakażenie błon śluzowych i skóry zewnętrznych narządów płciowych Opryszczka noworodków Opryszczkowe zapalenie mózgu i opon mózgowo-rdzeniowych opryszczkowe zapalenie spojówek i rogówki

Płonica - scarlatina · Czynnik etiologiczny – paciorkowiec βhemolizujący grupy A · Droga zakażenia - kropelkowa · Okres wylęgania – 1 -5 dni · Zakaźność – 3 dni po wystąpieniu wysypki do 24 godz po rozpoczęciu antybiotykoterapii

Płonica – obraz kliniczny · Nagły początek z bólami brzucha, wymiotami · Wzrost temperatury ciała · Na skórze wysypka drobno-plamisto-grudkowa, nie swędzaca, zajmuje całe ciało pacjenta z wyjątkiem trójkąta nosowo-brudkowego, zlewająca się, pozostawia po sobie gruboplatowe łuszczenie naskórka · Dodatni objaw Pastii i inne objawy naczyniowe · W jamie ustnej - język malinowy
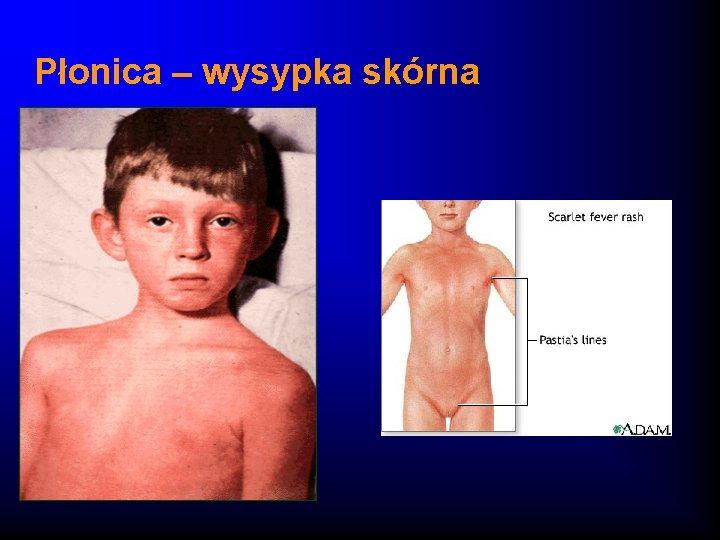
Płonica – wysypka skórna
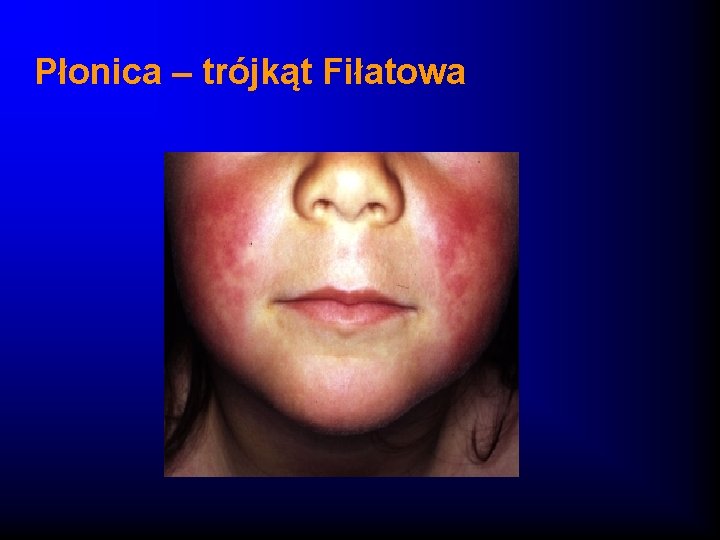
Płonica – trójkąt Fiłatowa

Płonica – objaw Pasti
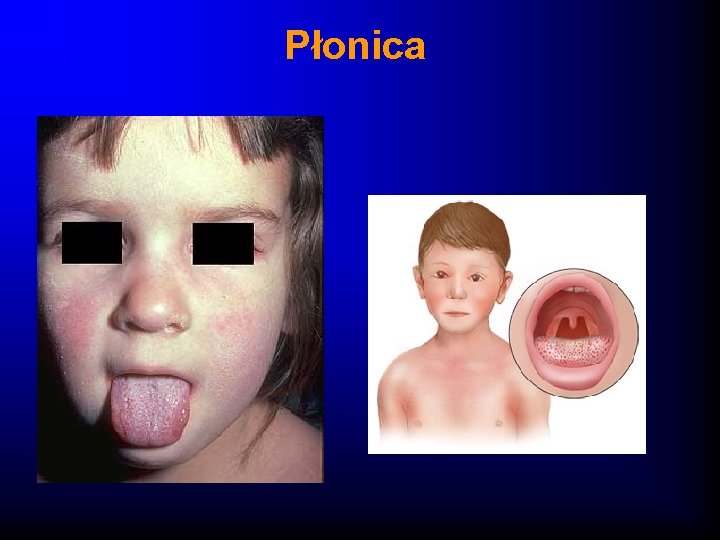
Płonica
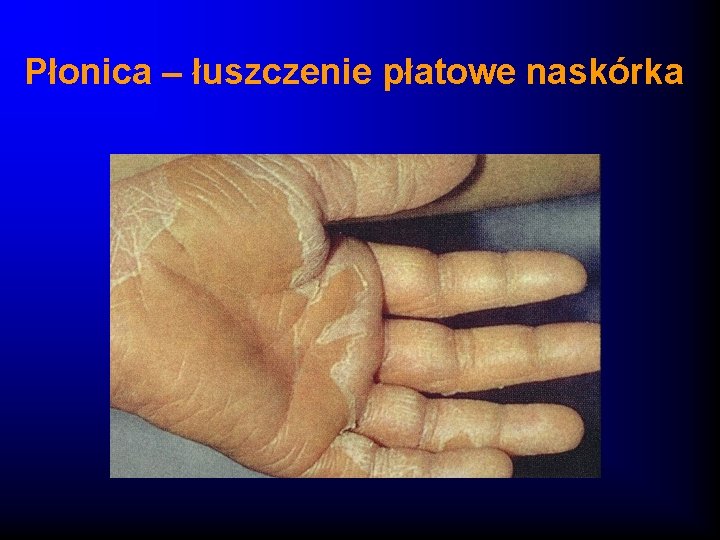
Płonica – łuszczenie płatowe naskórka

Płonica - następstwa · Wczesne Ropień około migdałkowy, Śródmiąższowe zapalenie nerek · Późne Kłębkowe zapalenie nerek, Zapalenie mięśnia serca, Zapalenie stawów

Płonica - leczenie · Antybiotykoterapia – penicyliny, makrolidy · Leki przeciwgorączkowe · Leki przeciwhistaminowe
- Slides: 55