WEITERBILD UNG zur Delegationsvereinbar ung fr Pflegehilfskrfte Was

WEITERBILD UNG zur Delegationsvereinbar ung für Pflegehilfskräfte

Was darf von Pflegehilfskräften nicht durchgeführt werden ? Krankenkassenleistungen wenn keine Delegationsvereinbarung vorliegt Krankenkassenleistungen wenn keine Ärztliche Verordnung vorliegt. Gabe von Betäubungsmittel jeglicher Form (Auch nicht wenn sie von Fachkraft vorbereitet wurde !) Kompressionsverbände Wundverbände

Medikamentengabe B 5 Vorbereitung und Verabreichung von Medikamenten: Jede Verordnung von Arzneimittel ist alleinige Aufgabe der Ärzte. Jede ärztliche Verordnung muss folgende Informationen enthalten: Name des Kunden Verordnungsdatum/-zeitraum Name des Medikamentes Darreichungsform Zeitpunkt der Verabreichung Unterschrift des Arztes Jede Veränderung der ärztlichen Verordnung muss dokumentiert werden

Ziele: Der Kunde bekommt die vom Arzt verordneten Medikamente. Die verabreichten Medikamente sind in einem vorgeschriebenen, ordnungsgemäßen Zustand. Die Wirkungen und Nebenwirkungen werden erkannt, dokumentiert und dem behandelnden Arzt weitergegeben. Eventuelle neue Therapiemaßnahmen können durch den Arzt eingeleitet werden. Bei verwirrten oder vergesslichen Menschen wird die eigenverantwortliche Medikamenteneinnahme problematisch. Hier muss die Überwachung der medikamentösen Therapie von den Pflegefachkräften übernommen werden. Die Anwendung und Gabe von Medikamenten ist ein wichtiges Element der medizinischen Behandlung. Es gibt Menschen, die aufgrund ihrer Erkrankung nicht in der Lage sind, die Einnahme ihrer Medikamente sachgerecht durchzuführen oder auch Medikamente, die aufgrund ihres Wirkungsspektrums von medizinisch geschultem Personal überwacht werden müssen.

Wichtige Voraussetzungen: Die Medikamententherapie wird nach den fünf Kriterien (die sog. 5 R`s) durchgeführt: das richtige Medikament die richtige Dosis der richtiger Kunde die richtige Zeit die richtige Verabreichungsform

Durchführung: Die Verabreichung der Medikamente geschieht exakt nach der ärztlichen Verordnung. Der Verantwortungsbereich erstreckt sich zusätzlich auf die Kontrolle und Überwachung. Hierzu bedarf es eines medizinischen und pharmakologischen Hintergrundes. Die Pflegekraft hat bei der Durchführung der Medikamententherapie auf folgende Kriterien zu achten: Das Medikament ist ärztlich verordnet. Der Kunde wird über Verabreichung, Wirkung und Nebenwirkung informiert. Das Medikament wird wie verordnet verabreicht. Der Kunde wird ggf. in die Selbstmedikation eingeführt. Der Kunde wird hinsichtlich der Wirkung und Nebenwirkung beobachtet. Bei Nebenwirkungen wird der behandelnd Arzt und die VBL informiert.

Die Verabreichung, Wirkung und Nebenwirkung wird dokumentiert. Abweichungen von der verordneten Medikamententherapien (z. B. Verweigerung der Einnahme) werden dokumentiert. Es wird regelmäßig Rücksprache mit dem behandelnden Arzt genommen und diese auch im Pflegebericht Dokumentiert. Bei plötzlichen Änderungen der Medikation immer tel. Rücksprache mit dem HA oder Diensthabenden Arzt halten und die mit Dat. und Uhrzeit dokumentieren. Retard- oder Depotmittel dürfen im Allgemeinen nicht „zermörsert“ werden, da der Verzögerungseffekt dadurch aufgehoben wird (im Bedarfsfall den Arzt konsultieren). Dragees und Kapseln mit einem magensaftresistenten Überzug dürfen nicht zerkleinert werden. Bei flüssigen Substanzen muss folgendes beachtet werden:

Tropfen werden erst kurz vor der Einnahme vorbereitet. Beim Abzählen von Tropfen sollte man sich nicht ablenken lassen. Verschiedene Flüssigkeiten sollten nicht gemischt werden. Suppositorien (Zäpfchen) werden erst unmittelbar vor der Verabreichung aus der Hülle genommen. Dabei Fingerlinge oder Einmalhandschuhe verwenden. Augentropfen sollten auf Zimmertemperatur erwärmt werden: Bei der Verabreichung von Augentropfen nur einen Tropfen in den unteren Bindehautsack einbringen; dafür das Unterlid leicht nach unten ziehen - der Kunde neigt leicht den Kopf nach hinten und schaut nach oben. Bei der Verabreichung von Augensalbe einen ca. 5 mm langen Salbenstrang horizontal in den Bindehautsack einstreichen.

Sollen Augentropfen und Augensalbe zugleich verabreicht werden; haben Tropfen Vortritt. Zwischen der Verabreichung verschiedener Tropfen am selben Auge muss 5 Minuten gewartet werden. Durch leichten Druck auf den nasalen Augenwinkel werden kurzfristig die Tränenkanälchen verschlossen, so dass das Medikament Zeit hat, in die Bindehaut und durch die Hornhaut einzudringen. Während oder unmittelbar nach Anwendungen am Auge dürfen keine Kontaktlinsen getragen werden. Angebrochene Augentropfen müssen innerhalb von 4 -6 Wochen aufgebraucht werden. Anbruchdatum auf die Flasche schreiben. Nasentropfen, die über längere Zeit verabreicht werden, können zu Austrocknung der Schleimhäute, zu Dauerschwellung oder Atrophie (Schwund) führen. Ohrentropfen sollen grundsätzlich nur körperwarm angewendet werden, um Schmerzen und Schwindel beim Einträufeln zu verhindern. Die Verabreichung von Ohrentropfen sollte möglichst in Seitenlage erfolgen; die Lage sollte 15 -20 Minuten beibehalten werden.

Wirkstoffhaltige Salben, Pasten u. ä. sollten dünn aufgetragen werden. Dabei sollte die Pflegekraft immer Handschuhe tragen. Bei Hautpflegemittel ist der Gebrauch von Handschuhen meist nicht nötig. Beachte: Wirkstoffhaltige Salben müssen vom Arzt verordnet worden sein, bzw. mit „Wunsch des Kunden“ Dokumentiert werden, wenn sie vom Pflegepersonal verwendet werden.

Pflegestandard Kompressionsstrümpfe anziehen B 9 a Bei Kompressionsstrümpfen handelt es sich um Maßanfertigungen, da sie einen wesentlich höheren Druck ausüben. Das Abmessen der Strümpfe erfolgt stets durch einen Mitarbeiter des Sanitätshauses bzw. der Apotheke. Kompressionsstrümpfe sind nur dann wirksam, wenn diese exakt vermessen und präzise angepasst wurden. Ziele : Entwässerung des Gewebes Verhinderung von Neubildung der Ödeme in den Unterschenkeln Rückfluss des Blutes aus den Beinen wird unterstützt

Anziehen der Kompressionsstrümpfe werden stets morgens im liegen angezogen werden. Ist dieses nicht möglich sollten die Beine für ca. 30 Minuten hoch gelagert werden. Die Pflegekraft greift in den Kompressionsstrumpf und stülpt diesen bis zur Ferse um. Schritt für Schritt wird der Strumpf nun über das Bein gezogen. Die Oberkante des Kompressionsstrumpfes liegt schließlich an der Gesäßfalte/ Kniekehle. Die Strümpfe müssen glatt und ohne Falten angezogen werden und immer von Körperfern zu Körpernah. Auf ein Umschlagen der Oberkante sollte verzichtet werden. Die Öffnung am Zehenteil dient der Überwachung der Durchblutung der Zehen. Soweit es der Arzt nicht anders verordnet, werden Kompressionsstrümpfe nicht in der Nacht getragen.

Qualifikation : Eine Pflegefachkraft Dokumentation : Kürzel im Durchführungsnachweis Planung in der Pflegeplanung Werden Kompressionsstrümpfe nach der Pflege angezogen, müssen die Beine min. 15 min hochgelagert werden andernfalls muss eine Beratung dagegen erfolgen.

Blutzuckermessung B 7 Allgemeines: Ermittlung und Bewertung des Blutzuckergehaltes kapillaren Blutes mittels Testgerät (z. B. Glucometer). Bei Erst- und Neueinstellung eines Diabetes (Insulin- oder tablettenpflichtig). Kunde muss mit Messung einverstanden sein. Vorbereitung: Funktioniert das Messgerät richtig (evtl. Batteriewechsel)? Ist das Messgerät zu kalt oder überhitzt Ist der zu verwendende Teststreifen noch haltbar? Stimmt die Kodierung des Teststreifens mit der Kodierung des Gerätes überein? Stechhilfe bereitlegen

Durchführung Beim Umgang mit Blut wird mit Schutzhandschuhen gearbeitet. Ohrläppchen oder Fingerkuppe ( bei gereinigten Händen ) mittels Lanzette oder Stechhilfe punktieren. Danach genügend Blut auf den Teststreifen auftragen (moderne Geräte signalisieren dies mit einem Ton). Messung, nach Bedienungsanleitung des Blutzuckermessgerätes, durchführen. Eventuell Messung wiederholen (immer an neuer Einstichstelle) – bei „ungewöhnlichen“ Werten dh. zu hohe oder zu niedrige Werte Nachbereitung: Messwert im Pflegebericht protokollieren Lanzette entsorgen (wenn vorhanden in einem Behälter für Kanülen oder in einem Glas mit Schraubverschluss) Gebrauchte Hilfsmittel (Tupfer, Teststreifen) entsorgen

Mögliche Fehlerquellen bei der Blutzuckermessung: Ist zu wenig Blut auf den Teststreifen aufgetragen worden? Ist Blut mehrmals auf den Teststreifen aufgetragen worden? Ist der Teststreifen während der Messung im Gerät verrutscht? Ist der Finger/ das Ohr gequetscht worden, um mehr Blut zu erhalten? Stimmt der Code der Teststreifen mit dem Code des Messgerätes überein? Messgeräte, die starken Temperaturschwankungen ausgesetzt werden, können ebenfalls Falschmessungen verursachen. Geräte die zu kalt sind zeigen „Fehler“ an. Hier muss das Gerät vor dem Messen erst aufgewärmt werden.

Dokumentation: Eintragung mit Uhrzeit und Handzeichen auf dem Diabetesüberwachungsprotokoll oder Pflegebericht Qualifikation: 1 Pflegefachkraft bzw. Pflegehilfskraft mit Delegationsvereinbarung

Dekubituspropyhlaxe nach Expertenstandard „Der Dekubitus ist eine lokal begrenzte Schädigung der Haut und/oder des darunter liegenden Gewebes, in der Regel über knöchernen Vorsprüngen, in Folge von Druck oder Druck in Kombination mit Scherkräften“ (National Pressure ulcer Advisory Panel [NPUAP] 2009). Sind Druck und/oder Druck in Kombination mit Scherkräften über einen längeren Zeitraum von außen stärker als der Blutdruck innerhalb der Gefäße, kommt es im betroffenen Gewebe zu einer Mangeldurchblutung und Unterversorgung mit Sauerstoff und Nährstoffen. Hält der Sauerstoffmangel über einen längeren Zeitraum an, kommt es zum Absterben einzelner Zellen (Nekrose).

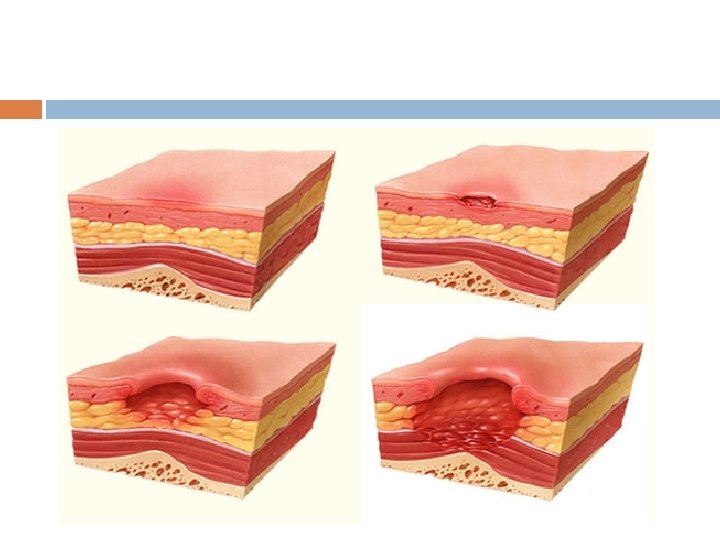
Schweregrade Grad 1 Nicht weg-drückbare Rötung Nicht wegdrückbare, umschriebene Rötung bei intakter Haut, gewöhnlich über einem knöchernen Vorsprung. Bei dunkel pigmentierter Haut ist ein Verblassen möglicherweise nicht sichtbar, die Farbe kann sich aber von der umgebenden Haut unterscheiden. Der Bereich kann schmerzempfindlich, verhärtet, weich, wärmer oder kälter sein als das umgebende Gewebe. Grad 2 Teilverlust der Haut Grad 3 Verlust der Haut Grad 4 Vollständiger Haut- oder Gewebeverlust
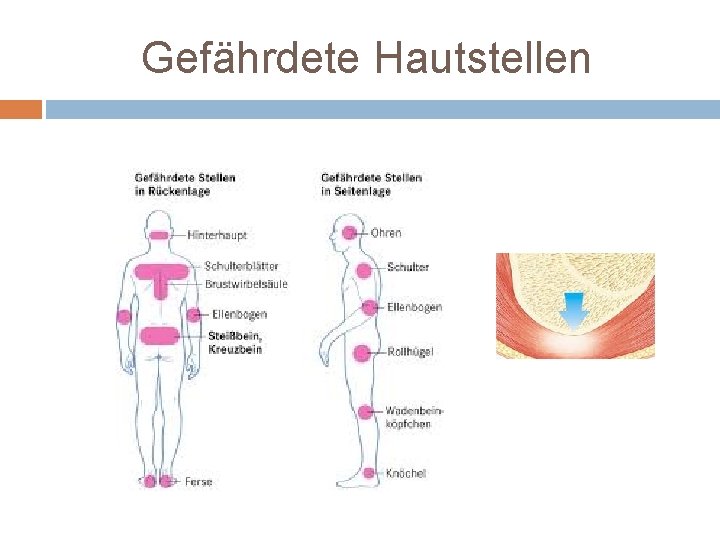
Gefährdete Hautstellen

Dekubitusprophylaxe Dekubitusprophylaxe beinhaltet alle Maßnahmen zur Vorbeugung eines Dekubitus. Für die Umsetzung der Maßnahmen sind alle an der Pflege und Therapie beteiligten Personen, einschließlich Angehörige und Betroffener verantwortlich. Einschränkungen bestehen bei folgenden Personen/Umständen: Gesundheitliche Situation spricht gegen die konsequente Anwendung prophylaktischer Maßnahmen (z. B. lebensbedrohliche Zustände). Andere Prioritätensetzung ist erforderlich (z. B. bei Menschen in der Terminalphase des Lebens). Keine Akzeptanz durch den Betroffenen. Bestimmte Wirkung verhindert Prophylaxemaßnahmen (z. B. gravierende Durchblutungsstörungen).

Systematische Einschätzung des Dekubitusrisikos Entscheidend ist die klinisch-fachliche Einschätzung des Dekubitusrisikos durch die Pflegekraft! Die gängigen Assessmentinstrumente stellen nur ein Hilfsmittel zur Einschätzung des Dekubitusrisikos dar. Initialer Ausschluss eines Dekubitusrisikos Zeigen sich im Verhalten oder bei den Aktivitäten des Pflegebedürftigen Risikofaktoren? Kann er sich frei bewegen und seine Positionen selbstständig verändern? Ist er längerfristig Druckzuständen, Scherkräften oder Reibungen ausgesetzt? Diese Informationen erhält die Pflegekraft bereits innerhalb kurzer Zeit (Beobachtung, Anamnesegespräch, Unterlagen). Mit dem Vermerk „kein Dekubitusrisiko“ ist zu dokumentieren, wenn keine Risikohinweise festzustellen sind. Bei akuten Veränderungen ist dieser Risikoausschluss erneut zu überprüfen.

Anschließend befragt die Pflegefachkraft den Betroffenen bzgl. subjektiver Wahrnehmungen (Schmerz, Druckempfinden), erkundigt sich nach weiteren pflegerischmedizinischen Informationen (z. B. bei Grunderkrankung Diabetes mellitus), und führt abschließend eine umfassende Hautinspektion bzgl. Hautirritationen, Rötungen, Risse etc. inklusive Fingertest durch.

Maßnahmen Individueller Bewegungsplan Schon geringste Lageveränderungen und Bewegungen (Mikrobewegungen) tragen zur Druckverlagerung bei und entlasten damit Körperpartien. Individueller Bewegungsplan: Die Maßnahmen zur Mobilisation können als aktive, assistive oder passive Übungen ausgeführt werden, müssen aber auf jeden Fall haut- und gewebeschonend sein. Lagerung: Die Lagerungsart hängt davon ab, welche Körperteile besonders gefährdet sind. Es ist darauf zu achten, dass eine punktuelle Druckeinwirkung verhindert wird. Der Auflagedruck ist umso geringer je mehr Körperoberfläche aufliegt. Bei der 30°-Lagerung wird weder das Kreuzbein noch der Trochanter major belastet. Sie ist deshalb der 90°Lagerung vorzuziehen. Bei allen Lagerungen ist darauf zu achten, dass die Selbstständigkeitsförderung bzw. -erhaltung des Pflegebedürftigen soweit wie möglich gewährleistet ist.

„Die Intervalle zur geplanten Bewegungsförderung/Druckentlastung müssen individuell bestimmt und planmäßig durchgeführt werden. Dazu wird die Lagerung des Betroffenen zunächst zweistündlich durchgeführt und anschließend auf der Basis des Hautzustandes (Fingertest und subjektive Äußerungen des Betroffenen bezüglich Schmerz und Unbequemlichkeit) für jeden Betroffenen durch Verlängerung bzw. Verkürzung der Lagerungsintervalle individuelle Lagerungszeiten ermittelt. Auf dieser Basis wird ein schriftlich nachvollziehbarer Bewegungsplan ermittelt“ (Expertenstandard Dekubitusprophylaxe 2010).

Druckreduzierende Hilfsmittel Druckreduzierende Hilfsmittel finden ihre Anwendung, wenn eine Druckentlastung durch Bewegung nicht ausreicht oder nicht gewährleistet ist. Jeder Pflegebedürftige benötigt im Rahmen der Dekubitusprophylaxe ein auf seine Person individuell angepasstes Hilfsmittel. Die Auswahl eines Hilfsmittels erfolgt dabei nach folgender Fragestellung: Welches Pflege- und Therapieziel wird angestrebt? Kann das druckreduzierende Hilfsmittel die vorhandene Eigenbewegung erhalten bzw. verbessern? Welche Körperstellen sind gefährdet? Wie ist das Gewicht des Pflegebedürftigen? Wie ist das Kosten-Nutzen-Verhältnis? Achtung: Je weicher der Pflegebedürftige liegt, umso geringer ist die Körperwahrnehmung. Die Gefahr der Desorientierung nimmt dadurch zu. Außerdem werden Spontanbewegungen durch eine weiche Lagerung gehemmt.

Ungeeignete Hilfsmittel bzw. Maßnahmen Echte und künstliche Felle Wasserkissen Watteverbände Lagerungsringe Pasten, Salben und Cremes Wechselthermomethoden (Eisen und Fönen) Hydrokolloid-Pflaster Desinfizierende und austrocknende Substanzen, z. B. Alkohol, Franzbranntwein Hyperämisierende Maßnahmen (Massagen, durchblutungsfördernde Substanzen)

Erhalt und Förderung der Gewebetoleranz Hautpflege: Die Haut darf nicht unnötig lange Nässe (Urin, Schweiß) ausgesetzt sein. Für die Hautreinigung reicht klares Wasser aus, ggf. können p. H-neutrale Reinigungsmittel zugegeben werden. Für die Erhaltung eines gesunden Hautmilieus sind bei trockener Haut Wasser-in-Öl. Präparate am besten geeignet. Ernährung: Eine nährstoff- und vitaminreiche Ernährung sowie eine ausreichende Flüssigkeitszufuhr sind Voraussetzungen für eine gesunde Haut und um genug Kraft für Eigenbewegungen aufbringen zu können. Eine erhöhte Eiweißzufuhr ist jedoch zur Förderung der Gewebetoleranz nicht

Dekubitusprophylaxe ist Teamarbeit Betroffene und Angehörige: Sollten die Ursachen der Dekubitusgefährdung kennen und in die Maßnahmenplanung integriert werden. Im Rahmen der Dekubitusprophylaxe sind sie gezielt anzuleiten und zu beraten. Zu beachten ist das Selbstbestimmungsrecht von Patienten/Bewohnern und ihren Angehörigen. Diese haben Anspruch auf umfassende Information zu den Risiken und mögliche Maßnahmen, aber auch die freie Entscheidung, in welchem Umfang sie an der Umsetzung von Maßnahmen mitwirken wollen.

Andere Berufsgruppen: Um einen Dekubitus zu verhindern, ist es wichtig, die Prophylaxemaßnahmen kontinuierlich weiterzuführen. D. h. , auch andere Berufsgruppen (z. B. Röntgenabteilung, Transportdienst) müssen zur Fortführung der prophylaktischen Maßnahmen angehalten werden. Alle Informationen sind schriftlich in der Pflegedokumentation festzuhalten. Sämtliche an der Pflege und Therapie beteiligten Personen müssen jederzeit Zugang zu relevanten Informationen haben.

Evaluation der prophylaktischen Maßnahmen Die durchgeführten Maßnahmen zur Dekubitusprophylaxe müssen regelmäßig auf ihre Wirksamkeit hin überprüft und dokumentiert werden. Eine Hautinspektion ist hierfür unerlässlich. Die Häufigkeit der Inspektionen wird individuell für den Pflegebedürftigen bestimmt

Die meisten Fehler passieren bei der Erkennung eines Dekubitus Grad 1, da dieser sich oft sehr unscharf vom umliegenden Gewebe abgrenzt. Um eine Hautrötung von einem Dekubitus Grad 1 zu unterscheiden, eignet sich der Fingertest: Pflegekraft drückt kurz mit einem Finger auf die verdächtig gerötete Körperstelle. Lässt sich die Rötung wegdrücken und verfärbt sich die Fingerdruckstelle für 1– 2 Sekunden weißlich, liegt kein Dekubitus vor. Bleibt die Haut an der Fingerdruckstelle gerötet, besteht bereits ein Dekubitus Grad 1. Entsprechende Maßnahmen werden erforderlich.

Dokumentation Eine lückenlose Dokumentation ist erforderlich, um eine interdisziplinäre Zusammenarbeit zu gewährleisten. Alle an der Pflege und Therapie Beteiligten müssen jederzeit an relevante Informationen kommen, um einen aktuellen Überblick über den Behandlungs- und Pflegezustand eines Pflegebedürftigen zu erhalten. Auch zur rechtlichen Absicherung ist die Dokumentation unerlässlich.

Dokumentiert werden sollte: Vorliegen eines klinischen Urteils und einer standardisierten Einschätzungsskala zur Dekubitusgefährdung (regelmäßige Überprüfung) Durchführung von individuellen Prophylaxemaßnahmen (z. B. Mobilisation, Bewegungsübungen, Lagerungen). Für den Nachweis, dass Intervalle zur Bewegungsförderung und Druckentlastung nicht überschritten wurden, sollte ein Bewegungsplan, Lagerungsplan vorliegen. Unverzüglicher Einsatz druckreduzierender Hilfsmittel (z. B. Weichlagerungsmatratzen oder Spezialbetten). Information, Beratung bzw. Schulung von Betroffenen und deren Angehörige über die Dekubitusgefährdung und Prophylaxemaßnahmen. Durchführung von Maßnahmen zur Erhaltung und Förderung der Gewebetoleranz (Hautpflege und Ernährung). Bekanntsein der Dekubitusgefährdung im Team.

Standard "Messung des Blutdrucks" Definition: Blutdruck ist die Kraft, die das Blut auf die Gefäßwand der Arterien u. Venen ausübt, gemessen in mm. Hg. Im medizinischen Sprachgebrauch ist mit Blutdruck immer der Druck in den größeren Arterien gemeint. Die elektronische Blutdruckmessung erfolgt mittels eines vollautomatischen Instrumentes. Ein kleiner Computer überwacht das Auf- und Entblocken der Manschette. Ein Schallmikrofon unter der Manschette erfasst die pulssynchronen Strömungsgeräusche (s. g. "Korotkow-Töne") und zeigt die ermittelten Daten digital an

Indikation der Blutdruckmessung: Herzkreislauferkrankungen Hypertonie oder Hypotonie Einnahme von Medikamenten, die den Blutdruck beeinflussen. starke Schwankungen des Blutdruckes Unfälle Schmerzen im Brust- oder Bauchraum Flüssigkeitsverluste BZ-Entgleisungen Krankheiten wie Fieber vor belastenden Pflegemaßnahmen (Einläufe, Mobilisierungen usw. )

Ziele: korrekte Messung des Blutdruckes Minimierung von Fehlerquellen Krankhafte Veränderungen sollen schnell und korrekt erkannt werden.

Vorbereitung: Sicherstellung einheitlicher Messbedingungen Der Kunde sollte eine halbe Stunde vor Messung keinen Stressfaktoren ausgesetzt oder körperlich aktiv gewesen sein. Dazu zählen auch aufregende Familienbesuche, Streit mit Mitbewohnern usw. Der Kunde sollte direkt vor der Messung nicht trinken, essen oder rauchen. Es wird stets zur gleichen Tageszeit gemessen, am besten vor dem Aufstehen. Es wird immer am gleichen Arm gemessen, zumeist am rechten. Ein Arm kann unter bestimmten Bedingungen nicht für eine Messung genutzt werden: � � Lähmung Brustamputation auf der gleichen Seite / Lymphödem Shunt (Kurzschlussverbindung zwischen arteriellen und venösen Blutgefäßen bzw. Gefäßsystemen) sonstige Gefäßzugänge

benötigtes Material: Elektronisches Blutdruckmessgerät mit Blutdruckmanschette. Es wird darauf geachtet, dass die Manschettenbreite dem Armumfang angemessen ist. Bei zu dicken Oberarmen würden sonst zu hohe und bei dünnen Armen zu niedrige Werte angezeigt werden. Bei kachektischen Kunden kann eine Kindermanschette verwendet werden. Für korpulente Kunden werden spezielle trapezförmige Manschetten angeboten.

weitere Maßnahmen: Die korrekte Durchführung der Blutdruckmessung wird regelmäßig per Pflegevisite überprüft. Unsere Messgeräte werden alle zwei Jahre geeicht.

Durchführung: auskultatorische Messung: Der Kunde wird über die Maßnahme informiert und um Zustimmung gebeten. Vor der Maßnahme führt die Pflegekraft ggf. eine hygienische Händedesinfektion durch. Der Oberarm wird von einengender Kleidung befreit, da ansonsten beide gemessene Werte (systolisch und diastolisch) zu gering wären. Die zuvor restlos entleerte Manschette wird eng anliegend und ohne Faltenwurf um den unbekleideten Oberarm gelegt. Es bleiben ca. 3 cm Abstand zur Ellenbeuge. Der Arm wird leicht gebeugt und auf Herzhöhe bequem auf glatter Oberfläche gelagert. Eine Position ober- oder unterhalb dieser Linie würde zu deutlich verfälschten Messergebnissen führen.

Die Manschette wird mittels Haken- oder Klettverschluss am Oberarm fixiert. Die Starttaste am Blutdruckmessgerät wird gedrückt und das Gerät beginnt mit der Messung. Während der Messung muss der Arm des Kunden absolut ruhig liegen. Hat das Gerät die Messung beendet, erscheint das Ergebnis auf dem Display. Zeigt das Gerät „Fehler / ERROR“ an muss die Manschette nochmal neu angelegt werden und die Messung wiederholt werden.

Nachbereitung: Falls die Messung misslingt oder wenn der gemessene Wert deutlich von den ansonsten üblichen Werten abweicht, wird die Messung nach zwei Minuten wiederholt. Der Kunde wird - soweit möglich - über den Grund zunächst nicht informiert, da dieses zu Aufregung und somit zu einer Ergebnisverfälschung führen würde. Bei erneut anormalen Werten wird ggf. der Hausarzt informiert. Sobald die Daten korrekt ermittelt wurden, wird der Kunde über das Ergebnis informiert. Ggf. kann eine kurze Bewertung gegeben werden ("Wert in Ordnung, "Blutdruck etwas zu niedrig" usw. ) Wenn der Kunde noch Fragen hat, werden diese von der Pflegekraft beantwortet. Der Kunde wird wieder angekleidet und bequem gelagert. Die ermittelten Werte werden mit Datum und Handzeichen im Vitaldatenblatt / Pflegebericht vermerkt. Die Daten werden nicht gerundet, sondern genau dokumentiert. Der systolische Wert wird mittels eines Querstriches vom diastolischen Wert getrennt, etwa 130/75 mm. Hg. Wenn die Messbedingungen von der Norm abwichen, wird dieses ebenfalls notiert, etwa "Kunde war sehr unruhig". Vermerkt wird auch, an welchem Arm (links/rechts) gemessen wurde. Die Manschette wird unter Beachtung der Herstellervorgaben mit einem Desinfektionsmittel behandelt.
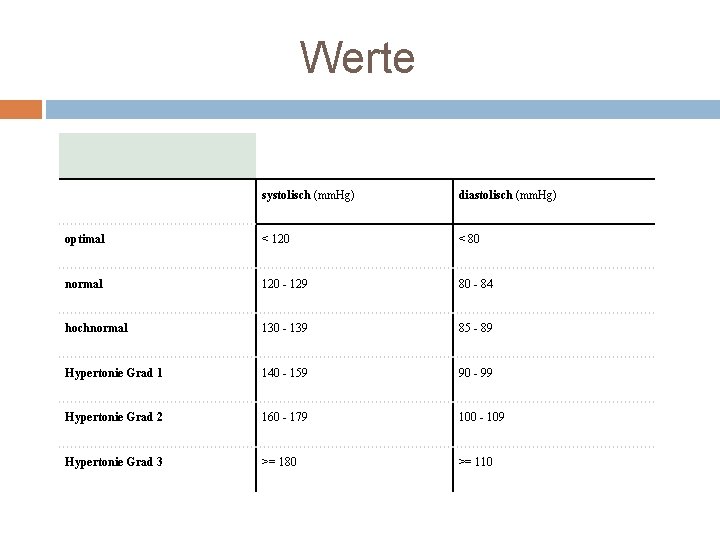
Werte systolisch (mm. Hg) diastolisch (mm. Hg) optimal < 120 < 80 normal 120 - 129 80 - 84 hochnormal 130 - 139 85 - 89 Hypertonie Grad 1 140 - 159 90 - 99 Hypertonie Grad 2 160 - 179 100 - 109 Hypertonie Grad 3 >= 180 >= 110

Dokumente: Vitaldatenblatt / Pflegebericht Verantwortlichkeit: alle Pflegekräfte

Grundprinzipien der Inhalation Unabhängig vom System gibt es einige Grundprinzipien der Inhalation: Grundsätzlich sollte mit aufrechtem Oberkörper (also am besten im Sitzen oder Stehen) inhaliert werden. Inhalation vorbereiten. Langsam und entspannt ausatmen. Inhalation auslösen und einatmen: � � Inhalation je nach Gerät zu Beginn der Einatmungsphase auslösen. Je nach Gerät schnell oder langsam, immer jedoch tief einatmen. Atem für etwa 5 -10 Sekunden anhalten, damit das Medikament auch in den Bronchien genügend Zeit hat, die Wirkung zu entfalten. Langsam ausatmen. Weitere Inhalationen frühestens nach einer Minute durchführen.

Pulverinhalatoren Die Pulverinhalatoren erleichtern die Koordination von Einatmung und Freigabe des Wirkstoffes. Es gibt viele verschiedene Modelle von Pulverinhalatoren, das Prinzip ist aber gleich: Der Wirkstoff liegt als Treibgas- und FCKW-freies Pulver vor und wird mit der Einatmung inhaliert. Die Vorstellung der gebräuchlichsten Inhalationssysteme erfolgt in alphabetischer Reihenfolge. Aerolizer Breezhaler Cyclohaler Diskus Easy. Haler Handi. Haler Novolizer Turbohaler Twisthaler

Spray: Dosieraerosole und Respimat Bei den Sprays ist der Wirkstoff zusammen mit dem Treibgasmittel in einem Druckbehälter. Inhalation vorbereiten: � Schutzkappe entfernen. � Dosieraerosol zwischen Daumen und Mitteloder Zeigefinger halten, ("Daumen und Mundstück unten") und kräftig schütteln (Das Schütteln entfällt, wenn das Spray als Treibgas HFA enthält und der Wirkstoff als Lösung vorliegt).

Ausatmen: � Inhalation auslösen und einatmen: � � � Kopf leicht zurückneigen. Langsam und möglichst tief einatmen. Gleichzeitig den Sprühstoß auslösen, indem der Metallbehälter nach unten gedrückt wird. Atem anhalten: � Langsam und entspannt ausatmen, Mundstück mit den Lippen gut umschließen. Atem für etwa 5 -10 Sekunden anhalten. Ausatmen: � � Langsam ausatmen. Schutzkappe wieder auf das Dosieraerosol aufstecken.

Ultraschallvernebler Inhalation vorbereiten d. h. flüssiges Medikament oder auch Na. Cl (lt. AO) in die dafür vorgesehene Kammer einfüllen und Deckel schließen. Mundstück in den Mund nehmen. Gerät einschalten. Langsam und entspannt ein- und ausatmen. Solange Inhalieren bis kein Nebel mehr aus dem Mundstück tritt.
- Slides: 51