WEANNG Dr Volkan Hanc WeaningTerminoloji Weaning Vazgeirme stten

































- Slides: 36

WEANİNG Dr. Volkan Hancı

Weaning-Terminoloji • Weaning: Vazgeçirme, sütten kesme – Discontinuation – Liberation – Removal – Withdrawal • Ventilatör tedavisinin sonlandırılması – MV – Yapay havayolu – Terapötik gaz ve aerosol tedavileri

Weaning-Terminoloji • Spontan ve yeterli solunuma ulaşana dek, MV desteğinin kademeli olarak azaltılması • MV toplam süresinin % 40’ı • 2/3 hastada ilk denemede (T-tüp) başarı • 1/3 hastada ilk deneme başarısız • %10 hastada ventilatörden ayırma güç • Zamanlama, hasta seçimi ve yöntem Brochard L 1994, Esteban A 1997, Valleverdu I 1998, Esteban A 1999

Weaning-Zamanlama • Gecikmiş weaning – – – – – Uzamış MV süresi VIP Barotravma Kardiovasküler problemler Trakeal hasar Oksijen toksisitesi GIS kanaması Tromboemboli riski Solunum kaslarında atrofi Aspirasyon riski

Weaning-Zamanlama • Erken weaning – Kas yorulması – MV süresinde uzama – KAH olanlarda iskemi X Cohen 1982, Lemaire 1988, Murciano 1988, Brochard 1989 – Kontraktil güçsüzlük gelişimi nadir – Weaning - MV süresi uzaması nedeni değil – İskemi insidansı düşük, klinik tabloya olumsuz etkisi yok Chatila 1996, Travalini 1997, Langhi 2000,

Weaning-Zamanlama • Erken/Başarısız weaning denemesi sonucu olumsuz etkilemez • Erken/Başarısız ekstübasyon: Reintübasyon (%14 -24/25 -72 h) – Mortalite artışı (%40) – Morbidite artışı – Yoğun bakımda kalış süresi artışı – Hastanede kalış süresi artışı Esteban 2002, Esteban 1999, Esteban 1997, Epstein 2000, Epstein 1998, Khan 1996, Torres 1995

Weaning-Zamanlama • Weaning: MV’a başlar başlanmaz • Hastanın weaning açısından uygun kliniklaboratuvar özelliklere gelmesi • Weaning uygulanmasını engelleyecek kriterlerin olmaması sağlanmalı • Weaning indeksleri kullanılmalı

Weaning - Uygun Klinik. Laboratuar Bulgular • MV’a başlama nedeni düzeltilmeli • Hiper/hipotermi olmamalı • Anemi olmamalı • Yeterli gaz değişimi olmalı • Son 24 saat içerisinde sedatif verilmemiş olmalı, GKS>13 • Havayolunu koruyabilmeli ve sekresyonları atabilmeli • LVF, ritm veya ileti bozukluğu, vazoaktif ilaç kullanımı olmamalı, hemodinamik stabilite sağlanmalı Conti G 2004, Epstein 2003, Ferrer M 2003, Brochard L 1994

Weaning İndeksleri • MV uygulamasını en kısa sürede sonlandırmak • Başarısız weaning ve ekstübasyonu engellemek • İdeal bir Weaning İndeksi – Ölçüm tekniği emniyetli olmalı – Yatak başında uygulanabilir olmalı – Özel ekipmana ihtiyaç duymamalı – Hasta kooperasyonuna gerek duymamalı – Tekrarlanabilir olmalı

Weaning İndeksleri • Oksijenasyon ve gaz değişimi – Pa. O 2/PAO 2, PAO 2 -Pa. O 2, Sv. O 2 • Solunum kas gücü – MIP, MEP • Santral solunum drive – P 0. 1 • Solunum kas rezervi – MVV/MV (Max Voluntary Vent/Min Vent) • İntegre – CROP (compliance, rate, oxygenation, pressure) Cd x MIP x (Pa. O 2/PAO 2) / RR – Weaning indeks (SWI) [f x (PIP-PEEP)]/MIP x (Pa. CO 2/40) – İnspiratuar gayret oranı P 0. 1 X f/VT • Kompleks ölçümler – WOB – Gastrik intramukozal p. H – Gerilim-Zaman İndeksi: (Pi/Pimax) X Ti/Ttot

Weaning İndeksleri Vital Kapasite Tidal Volüm/ağırlık Dakika Ventilasyonu Solunum Hızı Dinamik komplians Statik komplians Pa. O 2/PAO 2 Pik negatif basınç (NİF) P 0. 1 f/VT >10 m. L/kg >325 ml >4 m. L/kg <10 L/dk <38 soluk/dk >22 m. L/cm. H 2 O >33 m. L/cm. H 2 O >0. 35 >22 -25 cm. H 2 O <6 cm. H 2 O <105 soluk/dk/L

Weaning İndeksleri Yang, Tobin 1991 NEJM

Hızlı-yüzeyel Solunum İndeksi - RSBI (rapid shallow breathing index) (f/VT) • Tüm indeksler içerisinde – En fazla araştırılan – En iyi sonuçlar alınan – En kolay ölçülen – Teorik, fizyolojik ve klinik açıdan en güçlü olan – Weaning başarısının öngörülmesinde konvansiyonel tekniklere göre üstün olan indeks

Hızlı-yüzeyel Solunum İndeksi - RSBI (rapid shallow breathing index) (f/VT) • Weaning – Mekanik Ventilatör • • Solunum mekaniği değişiklikleri Mekanik yük artışı, Pa. CO 2 artışı, kemoreseptör uyarısı Akc hacim değişimi, solunum kası kaynaklı refleks Solunumla ilgili motor nöron deşarj değişiklikleri Zorlanma hissi, subjektif etkenler Artmış PEEPi Solunumsal drive: patolojik artış Hızlı-yüzeyel solunum, P 0. 1 – Yapay Hava Yolu • Üst hava yolu obstrüksiyonu • Aspirasyon

Hızlı-yüzeyel Solunum İndeksi - RSBI (rapid shallow breathing index) (f/VT) Martin J. Tobin, Crit Care Med 2008

Hızlı-yüzeyel Solunum İndeksi - RSBI (rapid shallow breathing index) (f/VT) • Öneriler: – Sınır değer 105 – 30. ve 60. dk sonuçları 1. dk’dan iyi – 15. dk sonuçları 60. ve 120. dk’dan farksız – Cerrahi hastalarda 1. ve 30. dk arası fark yok – 70 yaş üzeri hastalarda 180. dk, sınır 130 – Ekstübasyon 140 – KOAH 84

Weaning-Metodlar • • • T-Tüp PSV CPAP SIMV NIMV Kapalı döngülü kontrollü modlar

Weaning-Metodlar-T-tüp • Gün içinde bir ya da birden fazla 30 dk-2 saat süreli deneme • Fi. O 2, ventilatör ayarından %10 fazla (KOAH dışında) • Daha az yanılma • Solunum iş gücü ani olarak hastaya yüklenir • ET tüp resistansı

Weaning-Metodlar-PSV • SIMV+PSV veya PSV • Solunum hızını 20 -30 arasında sağlayan basınç desteği ile başlanır • Basınç desteği 2 -4 cm. H 2 O azaltılır • Basınç desteği 5 -8 cm H 2 O: weaning • Senkronizasyon • Solunum iş yükünün hastaya yavaş yüklenmesi • PS endpoint değişken

Weaning-Metodlar-CPAP • 3 -7 cm. H 2 O CPAP ile başlanır • Gün içinde bir ya da birden fazla 2 saat süreli deneme • Tidal volüm monitörize edilebilir • Solunum iş yükünün aniden hastaya yüklenmesi

Weaning-Metodlar-SIMV • AC %50 -80 ile başlanılır • Zorunlu frekans 1 -2 soluk/dk olarak azaltılır • Solunum frekansı 4 ve altı, 2 saat yeterli solunum: weaning • Tidal volümler monitörize edilebilir • Gerekli minimum ventilasyon • MV ile uyum problemleri

Weaning-Metodlar Kapalı döngülü kontrollü modlar • Kapalı halka-bilgiye dayalı sistem (KBS) – PSV; Paw, PEEP, f, Vt, ETCO 2 ölçümü – PS; A/C PSV • Adaptif akciğer ventilasyonu (ALV) – SIMV, PC; VA, f, I: E,

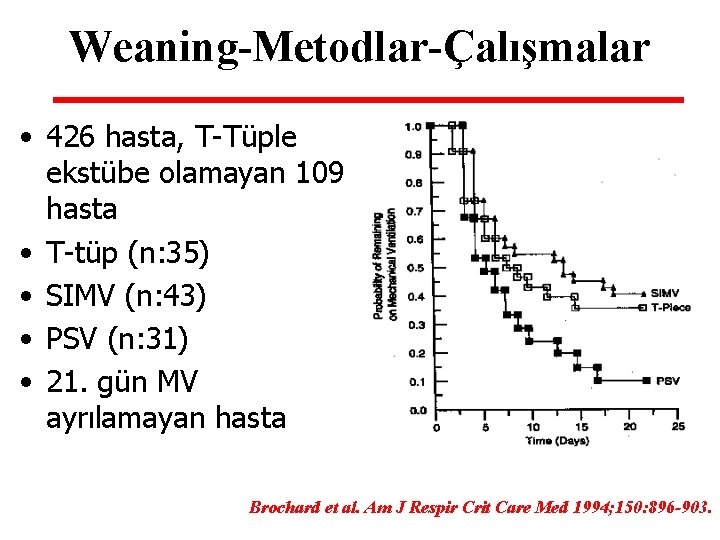
Weaning-Metodlar-Çalışmalar • 426 hasta, T-Tüple ekstübe olamayan 109 hasta • T-tüp (n: 35) • SIMV (n: 43) • PSV (n: 31) • 21. gün MV ayrılamayan hasta Brochard et al. Am J Respir Crit Care Med 1994; 150: 896 -903.

Weaning-Metodlar-Çalışmalar • 546 hasta, T-Tüple ekstübe olamayan 130 hasta • Aralıklı T-tüp ya da CPAP (n: 33) • Günde bir kez T-tüp ya da CPAP (n: 31) • SIMV (n: 29) • PSV (n: 37) Esteban et al. N Engl J Med 1995; 332: 345 -50.

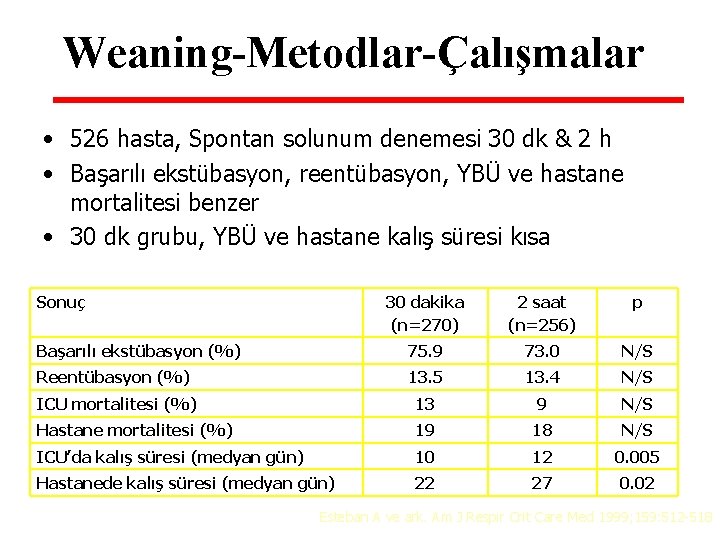
Weaning-Metodlar-Çalışmalar • 526 hasta, Spontan solunum denemesi 30 dk & 2 h • Başarılı ekstübasyon, reentübasyon, YBÜ ve hastane mortalitesi benzer • 30 dk grubu, YBÜ ve hastane kalış süresi kısa Sonuç 30 dakika (n=270) 2 saat (n=256) p Başarılı ekstübasyon (%) 75. 9 73. 0 N/S Reentübasyon (%) 13. 5 13. 4 N/S ICU mortalitesi (%) 13 9 N/S Hastane mortalitesi (%) 19 18 N/S ICU’da kalış süresi (medyan gün) 10 12 0. 005 Hastanede kalış süresi (medyan gün) 22 27 0. 02 Esteban A ve ark. Am J Respır Crit Care Med 1999; 159: 512 -518

Weaning-Metodlar-Çalışmalar • PSV 30 dk & 2 h • Başarılı ekstübasyon, reentübasyon, YBÜ ve hastane kalış süresi ve mortalite benzer Perern ve ark. İnt Care Med 2002; 28: 1058 -63 • 484 hasta, T-tüp (n: 252), PSV (7 cm. H 2 O, n: 232) • Başarı oranları aynı Esteban A ve ark. Am J Respır Crit Care Med 1997; 156: 459 -465 • T-tüp & PSV (6 cm. H 2 O) • Başarı oranları aynı Vittaca M, Am J Respır Crit Care Med 2001; 164: 225 -30

Weaning-Metodlar-Çalışmalar • Hastaların %70 -80’i 2 saat T-tüp/CPAP/PSV denemesi sonrasında ekstübe • İlk denemede başarısızlık: T-tüp/PSV • SIMV ayrılma süresini uzatabilir • Günlük weaning uygunluğu, SBT taraması (A) • Standart protokoller: komplikasyon düşer, weaning süresi kısalır

Weaning-Metodlar-NIMV • T-tüp ile weaning başarısız 43 hasta • 22’si NIMV-weaning, 21’i konvansiyonel (2 h/gün T-tüp) weaning • NIMV-weaning grubunda; invaziv ventilasyon, ventilatör desteği, YBÜ yatış, hastane yatış süreleri kısa • Trakeostomi ihtiyaçları, komplikasyon, pnömoni ve septik şok gelişme oranı az Ferrer M ve ark. Am. J Respir Crit Care Med 168; 70 -76, 2003

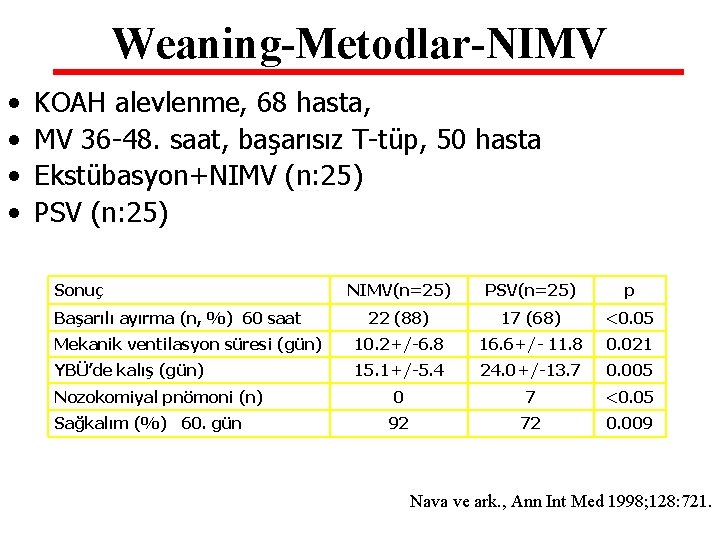
Weaning-Metodlar-NIMV • • KOAH alevlenme, 68 hasta, MV 36 -48. saat, başarısız T-tüp, 50 hasta Ekstübasyon+NIMV (n: 25) PSV (n: 25) Sonuç NIMV(n=25) PSV(n=25) p 22 (88) 17 (68) <0. 05 Mekanik ventilasyon süresi (gün) 10. 2+/-6. 8 16. 6+/- 11. 8 0. 021 YBÜ’de kalış (gün) 15. 1+/-5. 4 24. 0+/-13. 7 0. 005 0 7 <0. 05 92 72 0. 009 Başarılı ayırma (n, %) 60 saat Nozokomiyal pnömoni (n) Sağkalım (%) 60. gün Nava ve ark. , Ann Int Med 1998; 128: 721.

Weaning-NIMV-Dışlama Kriterleri • Nörolojik hastalık • Kanser ve diğer sistemik hastalık • Kardiyak arrest • Kardiyojenik pulmöner ödem • Kardiyojenik şok • Aort anevrizması • Akut MI • GI obstrüksiyonu, perforasyonu ya da kanaması • Sepsis • Travma • Metabolik koma • Diabetik ketoasidoz • İlaç entoksikasyonu • Koagülopati ve diğer hematolojik hastalık • Postoperatif hasta • Fasiyal / kranial travma ya da cerrahi • Yakın zamanda gastrik ya da özofagus cerrahisi • Trakeotomi • Aktif GI kanama • Aşırı sekresyon • Kooperasyon yokluğu Ferrer M 2003

Weaning-Trakeotomi • • Hasta rahatlığı Hava yolu aspirasyonu daha etkin Hava yolu direnci azalır Hasta mobilizasyonu kolay Konuşma ve oral alım Daha stabil hava yolu MV >10 -14 gün

Weaning-Başarısızlık Göstergeleri • Oksijenasyon: FIO 2>0. 4 ile Pa. O 2<60 mm. Hg veya Sa. O 2<%90 • Ventilasyon: PCO 2 artışı>%10 ve/veya p. H azalması>0. 1, • SAB<70 mm. Hg, >180 mm. Hg, değişim>%20 • KAH<50/dk, >140/dk, değişim>%20 • Solunum hızı>35/dk • Aşırı solunum işi belirtileri, terleme, ajitasyon, mental durum değişimi-depresyonu Conti 2004, Ferrer 2003, Nava 1998, Esteban 1997

Weaning Başarısızlığı • Kas iskelet sisteminin etkin fonksiyonu sağlanmalı: – – – Sepsis tedavisi Yeterli beslenme Elektrolit replasmanı Solunum kas istirahati, solunum yükü azaltılması Nöromusküler bloker, aminoglikozid, lityum, kinidin Ekarte edilmesi gereken durumlar • • • Nörolojik hastalıklar Hipotiroidi Aşırı sedasyon Steroid miyopatisi Kritik hastalık miyopatisi / nöropatisi

Weaning Başarısızlığı • Solunum iş yükünün azaltılmalı – Rezistansın azaltılması • Bronkodilatör, Kortikosteroid, Sekresyonların tedavisi • ETT çap/tıkanıklık – Kompliyansın artırılması • Pnömoni, Pulmoner ödem, Plevral efuzyon, Pnömotoraks, PEEPi • İleus ve abdominal distansiyon – VE ihtiyacının azaltılması • Sepsis, hipertermi tedavisi, Aşırı beslenmenin önlenmesi • Metabolik asidozun düzeltilmesi • Bronkodilatör tedavi, • Şok, hipovolemi, LVF, PE tedavisi

Weaning Başarısızlığı • Günlük T-tüp/SBT (kanıt düzeyi A) • Ventilatör desteğinde; – Spontan solunumu destekleyen modlar – Oto-PEEP – Basınç tetikleme ayarı ve akım paterni • • • Ventilatöre bağımlılığı sebebi ? Düzeltilebilecek durumların düzeltilmesi Pulmoner bakım Hemşire bakımı Psikolojik destek
