Wat kunnen we leren uit de Nederlandse praktijkvoorbeelden

'Wat kunnen we leren uit de (Nederlandse) praktijkvoorbeelden van geïntegreerde zorg? ‘ Van ideaal naar praktijk Dr Marc Bruijnzeels Directeur Jan van Es Instituut

Redenen waarom huidige inrichting niet voldoet? Rationele maatschappelijke belangen en de rationale individuele belangen zijn in conflict met elkaar! Enige barrières: - Nieuwe technologieën met té weinig impact; - physician-centric care; - En te weinig waardering en gebruik van de aanwezige systeemkennis bij clinici en organisaties Bron: Berwick 2008
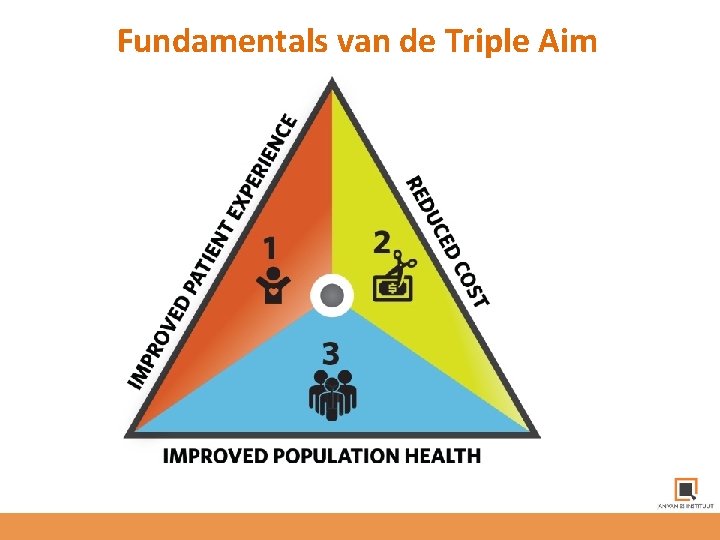
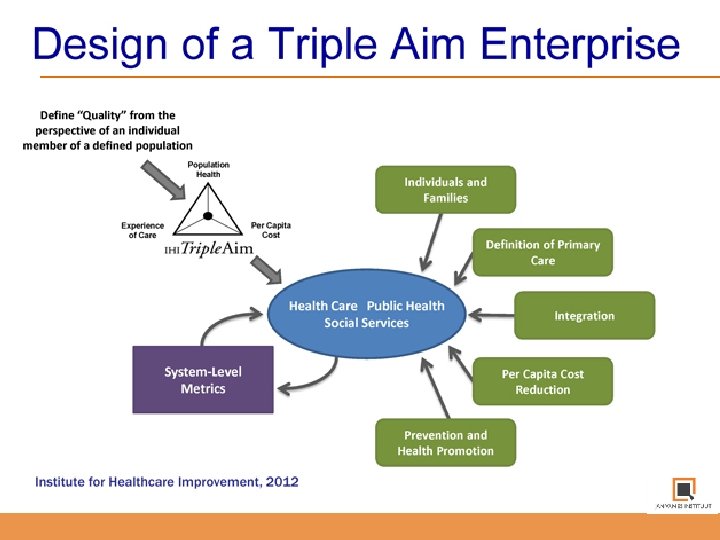
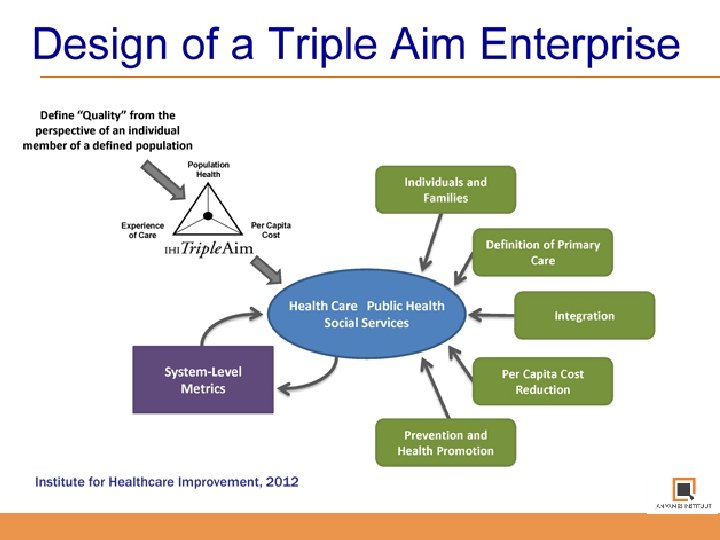
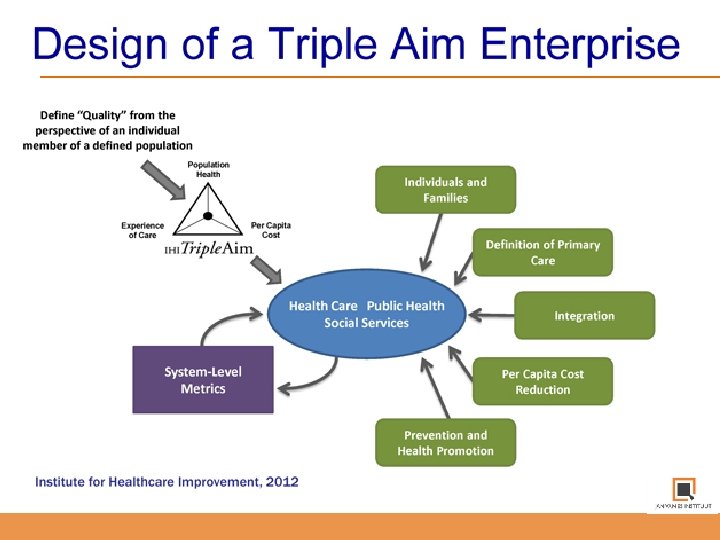
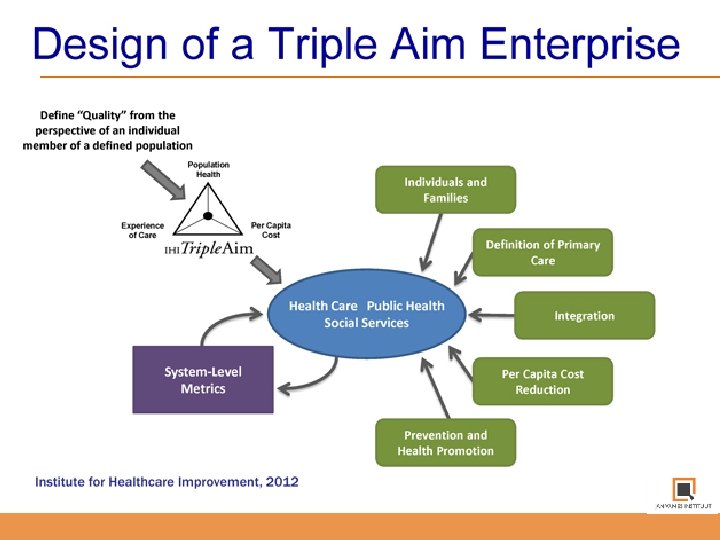
Fundamentals van de Triple Aim
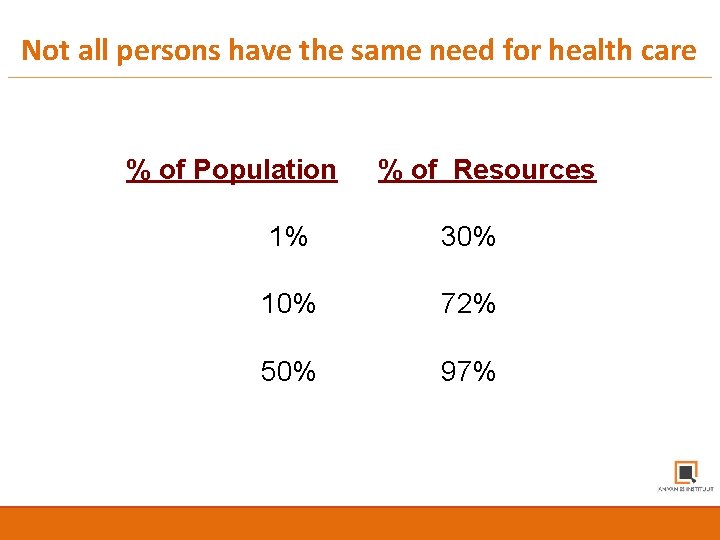
Not all persons have the same need for health care % of Population % of Resources 1% 30% 10% 72% 50% 97% © 2014, Johns Hopkins University. rights reserved. © 2016, Johns Hopkins University. All rights reserved.
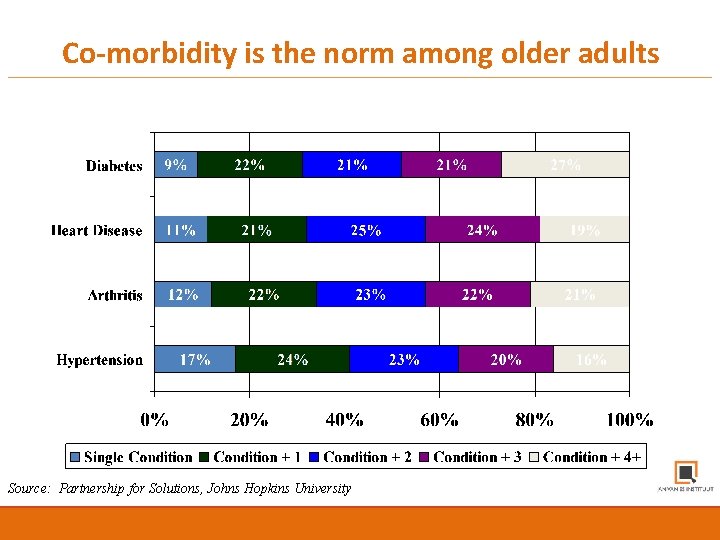
Co-morbidity is the norm among older adults Source: Partnership for Solutions, Johns Hopkins University © 2014, Johns Hopkins University. rights reserved. © 2016, Johns Hopkins University. All rights reserved.
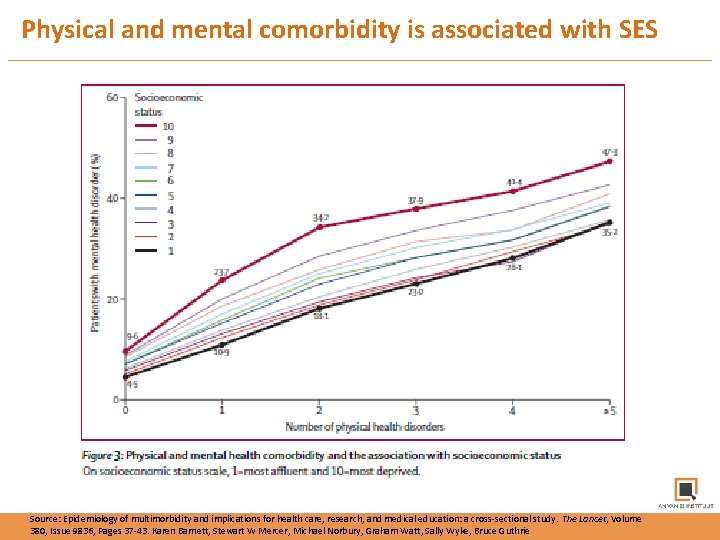
Physical and mental comorbidity is associated with SES Source: Epidemiology of multimorbidity and implications for health care, research, and medical education: a cross-sectional study. The Lancet, Volume 380, Issue 9836, Pages 37 -43. Karen Barnett, Stewart W Mercer, Michael Norbury, Graham Watt, Sally Wyke, Bruce Guthrie
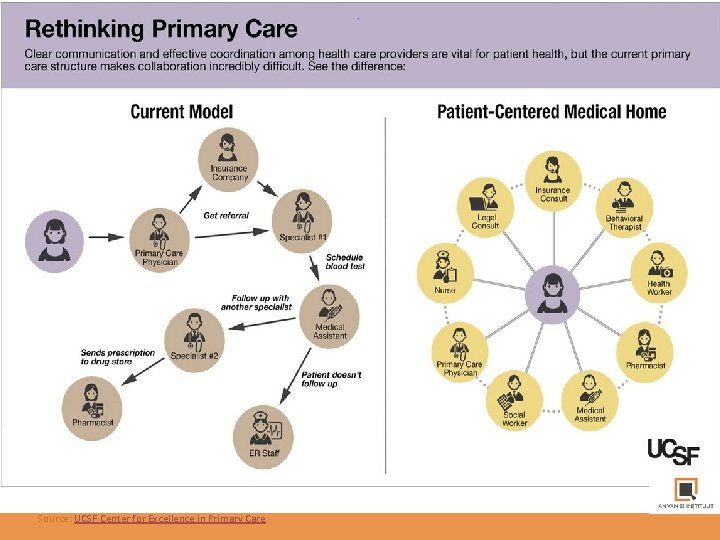
Source: UCSF Center for Excellence in Primary Care.

Integratie: Verschillende vormen van schaalvergroting Systeem integratie Politieke omgevingsklimaat Organisatie integratie Samenwerking tussen organisaties Professionele integratie Samenwerking tussen professionals Klinische en service integratie Vloeiend proces van zorg & dienstverlening Functionele Integratie Normatieve integratie Landelijk (macro) Technische ‘enablers’(ICT, Facilitair)Lokaal (micro) Regionaal (meso) vertrouwen) Sociale ‘enablers’(Cultuur,
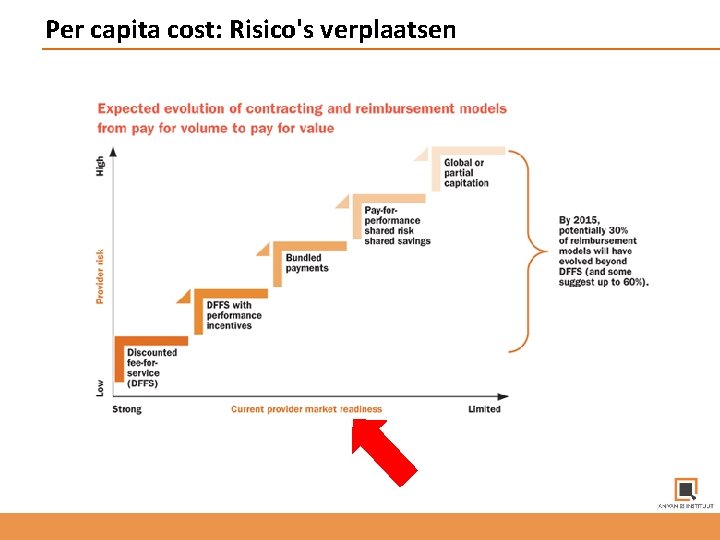
Per capita cost: Risico's verplaatsen
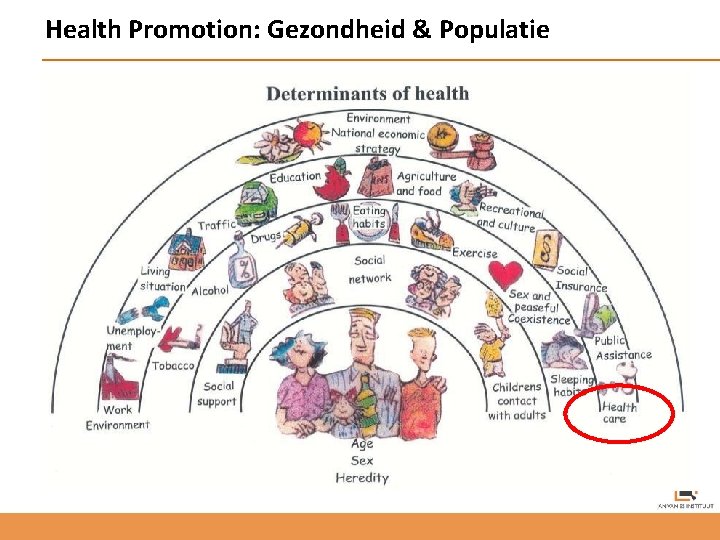
Health Promotion: Gezondheid & Populatie
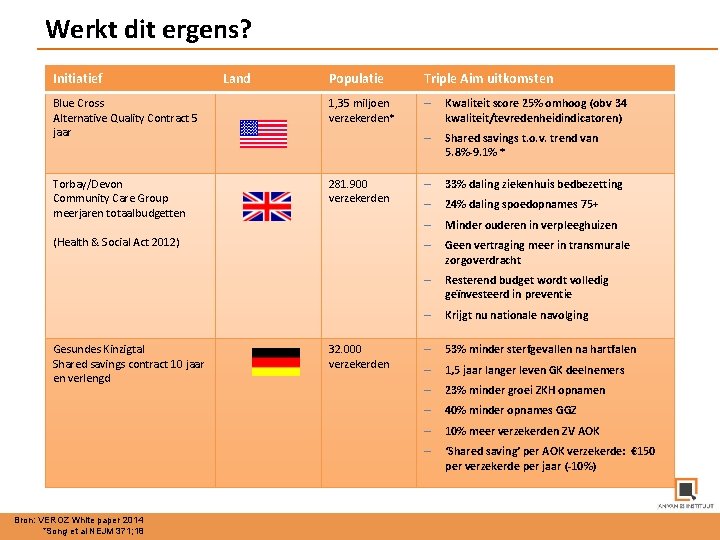
Werkt dit ergens? Initiatief Land Populatie Triple Aim uitkomsten Blue Cross Alternative Quality Contract 5 jaar 1, 35 miljoen verzekerden* – Kwaliteit score 25% omhoog (obv 34 kwaliteit/tevredenheidindicatoren) – Shared savings t. o. v. trend van 5. 8%-9. 1% * Torbay/Devon Community Care Group meerjaren totaalbudgetten 281. 900 verzekerden – 33% daling ziekenhuis bedbezetting – 24% daling spoedopnames 75+ – Minder ouderen in verpleeghuizen – Geen vertraging meer in transmurale zorgoverdracht – Resterend budget wordt volledig geïnvesteerd in preventie – Krijgt nu nationale navolging – 53% minder sterfgevallen na hartfalen – 1, 5 jaar langer leven GK deelnemers – 23% minder groei ZKH opnamen – 40% minder opnames GGZ – 10% meer verzekerden ZV AOK – ‘Shared saving’ per AOK verzekerde: € 150 per verzekerde per jaar (-10%) (Health & Social Act 2012) Gesundes Kinzigtal Shared savings contract 10 jaar en verlengd Bron: VEROZ White paper 2014 *Song et al NEJM 371; 18 32. 000 verzekerden

Ervaringen in Nederland • vanaf 2000: invoeren Diabetesmanagement • Vanaf 2005: invoering bundles in de ziekenhuizen (DBC/DOT) • Vanaf 2007: integrale bekostiging (bundle payment voor uitsluitend de chronische zorg in de eerste lijn) • Landelijke invoer voor diabetes: • • Veel kwalitetsverbetering Veel meer mensen met diabetes in beeld Betere meting van gezondheidstoestand Na 10 jaar: voorzichtig enige indicatie voor kostenreductie • Gedeeltelijke invoer voor COPD, VRM, Astma • Vanaf 2013: proeftuinen populatiemanagement Nog geen duidelijke resultaten

Hoe hebben we dit nu in Nederland in de laatste decennia gestimuleerd: vanuit de eerste lijn? Ziektespecifiek Community • individuele aanpak • zorgstandaarden • integrale bekostiging • zorggroepen • integratie 1 e en 2 e lijn • 1, 5 e lijns centra • populatie aanpak Ondernemersrationaliteit Maatschappelijke rationaliteit • zorgprogramma’s • GEZ module • gezondheidscentra • integratie 1 e en 0 e lijn • van ZZ naar GG

Populatiegerichte zorg: wat zien we nu in Nederland? • Proeftuinen • Anderhalfdelijnszorg • Herpositionering ziekenhuiszorg • Integrale geboortezorg
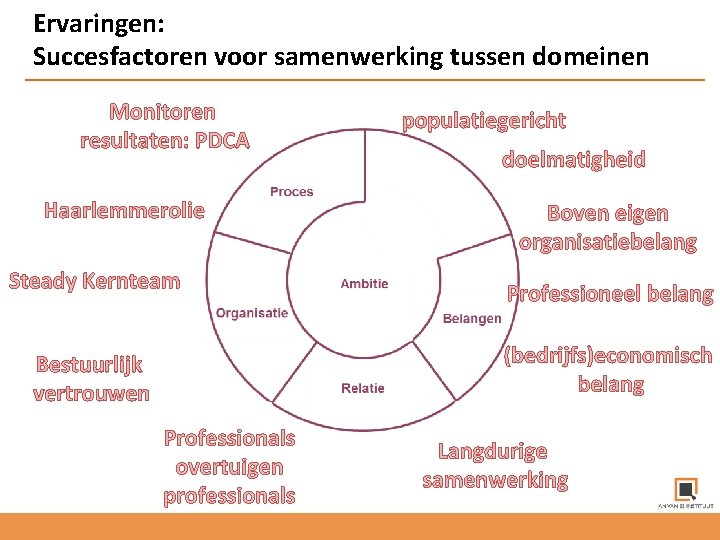
Ervaringen: Succesfactoren voor samenwerking tussen domeinen Monitoren resultaten: PDCA Haarlemmerolie Steady Kernteam populatiegericht doelmatigheid Boven eigen organisatiebelang Professioneel belang (bedrijfs)economisch belang Bestuurlijk vertrouwen Professionals overtuigen professionals Langdurige samenwerking

Kenmerken Population Health Management 1. Hele zorg continuum: "intensive care management for individuals at the highest level of risk" and "personal health management. . . for those at lower levels of predicted health risk. “ 2. Meer dan één chronische aandoening: niet ziektespecifiek oppakken 3. Meer dan één coördinatiepunt in de zorg is 4. Voorspellend modelleren 5. Verbeteren van kwaliteit, gezondheid en financiële uitkomsten (Triple Aim) 6. Verscheidenheid aan individuele, organisationele en culturele interventies 7. Binnen GEDEFINIEERDE populaties (Geografisch afgelijnde regio)
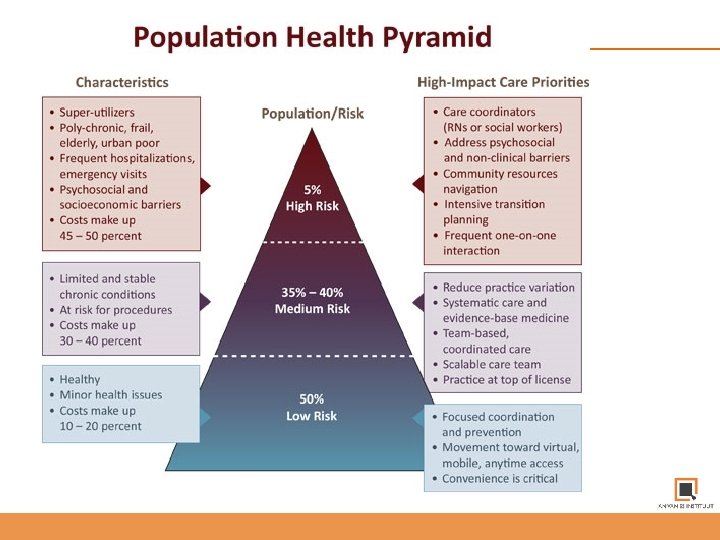
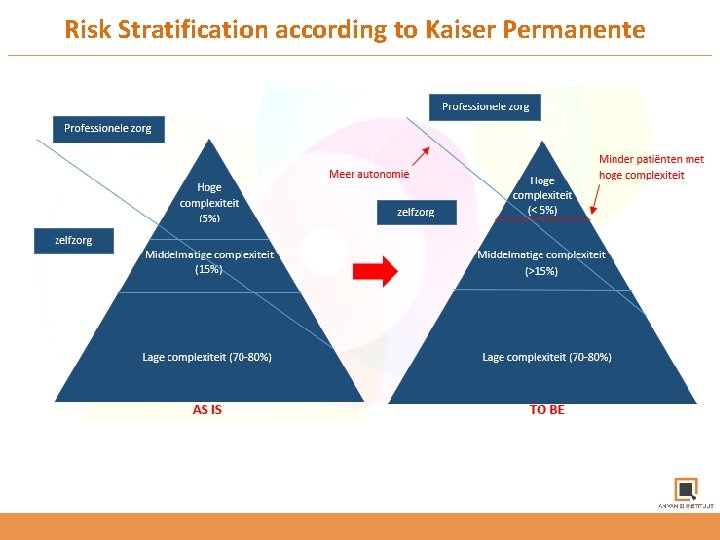
Risk Stratification according to Kaiser Permanente

Identification of the risks 1. Case finding is a systematic or opportunistic process that identifies individuals (e. g. people with COPD) from a larger population for a specific purpose for example, ‘Flu vaccination. 2. Risk stratification is a systematic process that divides a population into different strata of risk for a specified outcome, e. g. unscheduled admission to hospital (it can be used for commissioning). 3. Case finding for risk stratification which is a systematic process to identify sectors of the population that may benefit from additional clinical intervention, as directed by a lead clinician such as the patient’s GP.

Two different approaches 2. Risk Stratification: Predictive Modeling Utilizes routinely collected data to gather up cohorts of patients meeting specific pre-determined criteria and establish a statistical relationship between the variables and the occurrence of an adverse event in a defined future period. Prediction of: - Unplanned hospitalization - ED visit - High cost - High pharmacy use Specific tools have been developed (i. a. John Hopkins ACG, HCC)
Een voorbeeld van een case finding aanpak: Diseasemanagement: COPD in Nijkerk

We vinden de tikkende ‘tijdbommen’ Optimaliseren van de zorglogistiek Zuiverder diagnostiek We ‘resetten’ medicatie
An example of a risk function: Risk estimation of frail elderly
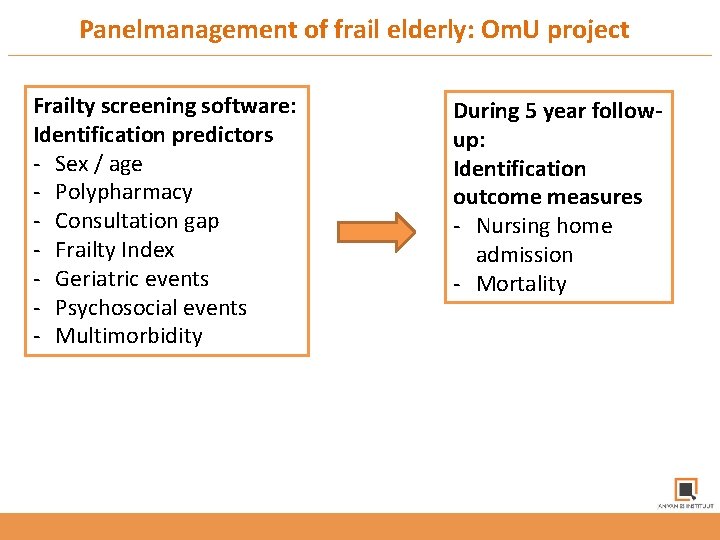
Panelmanagement of frail elderly: Om. U project Frailty screening software: Identification predictors - Sex / age - Polypharmacy - Consultation gap - Frailty Index - Geriatric events - Psychosocial events - Multimorbidity During 5 year followup: Identification outcome measures - Nursing home admission - Mortality

How Do We Transform Care for Our Members with Much Less $$$? WHAT DOES THE DATA TELL US…
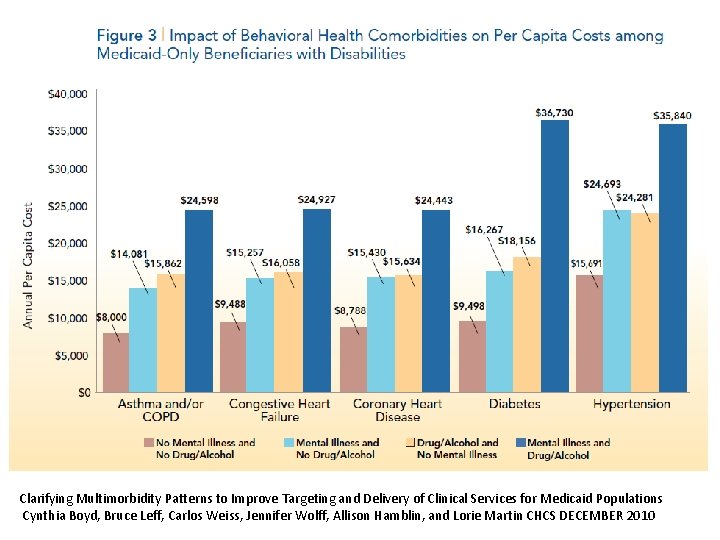
Clarifying Multimorbidity Patterns to Improve Targeting and Delivery of Clinical Services for Medicaid Populations Cynthia Boyd, Bruce Leff, Carlos Weiss, Jennifer Wolff, Allison Hamblin, and Lorie Martin CHCS DECEMBER 2010

Triple Aim Approach to High Cost/High Risk Patients
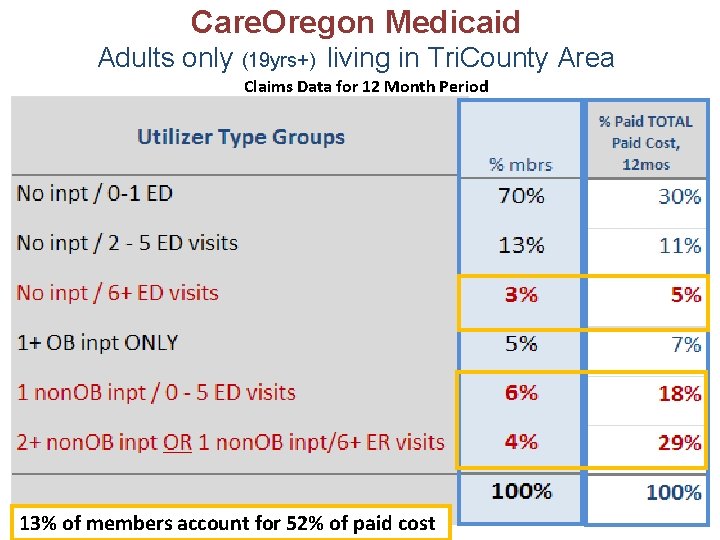
Care. Oregon Medicaid Adults only (19 yrs+) living in Tri. County Area Claims Data for 12 Month Period 13% of members account for 52% of paid cost

Begrijpen oorzaken 15 Case Review Method “Act for the Individual to LEARN for the population” Werkelijke oorzaken Multidisciplinaire eerstelijnsteam aanpak niet voldoende Nieuwe gezondheidscoach (resilience worker)
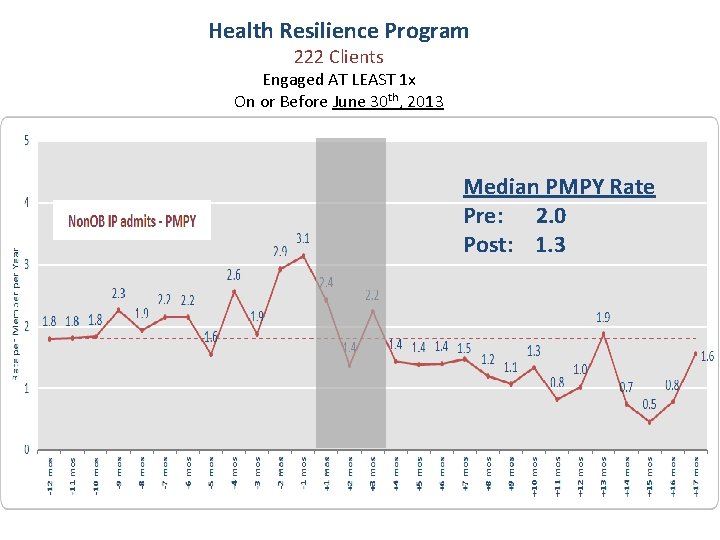
Health Resilience Program 222 Clients Engaged AT LEAST 1 x On or Before June 30 th, 2013 Median PMPY Rate Pre: 2. 0 Post: 1. 3
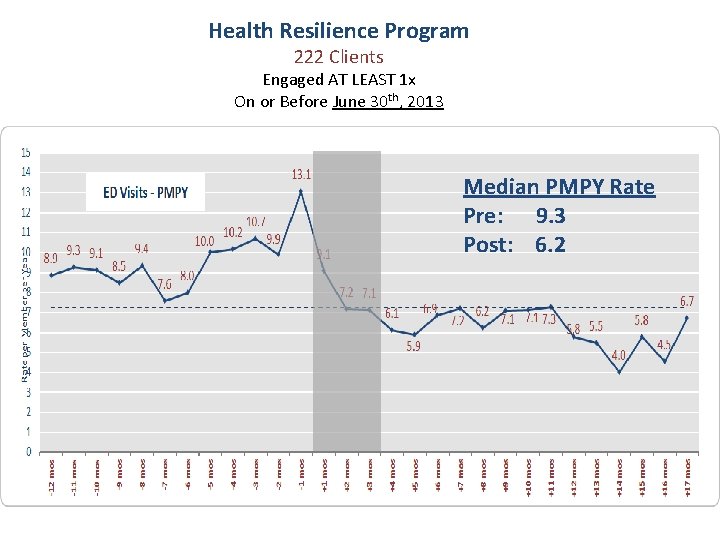
Health Resilience Program 222 Clients Engaged AT LEAST 1 x On or Before June 30 th, 2013 Median PMPY Rate Pre: 9. 3 Post: 6. 2
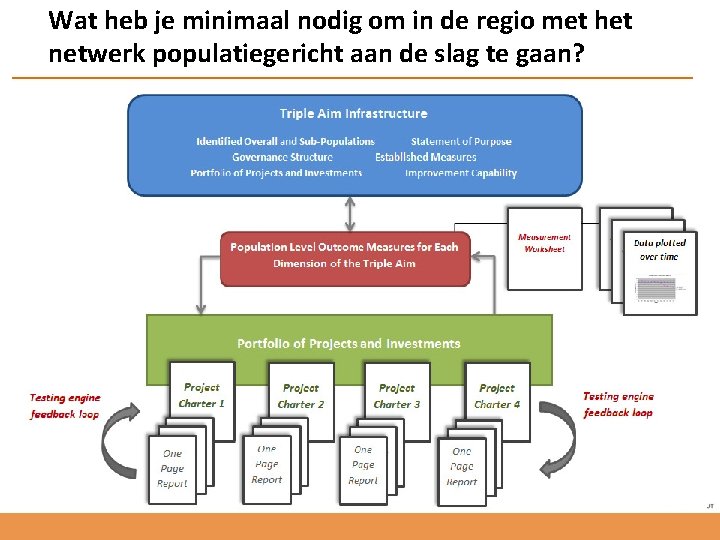
Wat heb je minimaal nodig om in de regio met het netwerk populatiegericht aan de slag te gaan?

Stap 1: Integrator De belemmeringen zijn niet technisch, maar worden veroorzaakt door belangentegenstellingen (politiek!) Noodzaak voor een integrator: een entiteit gelegitimeerd in de region die verantwoordelijkheid neemt voor de drieledige doelstelling (dus inhoudelijke en financiële verantwoordelijkheid). e l a n o i g e r r k u a a u t z c d u o r o t In de pilootprojecten taken van de integrator: s N e c n a n ren zijn/haar omgeving in het zorgproces e - Integratie vano patient v g multidisciplinair werken op alle niveau’s - Geïntegreerd - Andere kijk op zorg- en hulpsysteem: kwaliteit, financiering, risicostratificatie e. d.
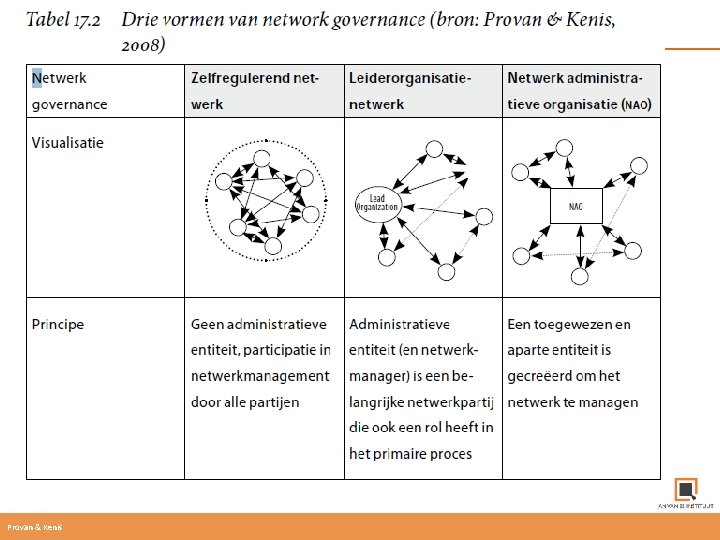
Provan & Kenis
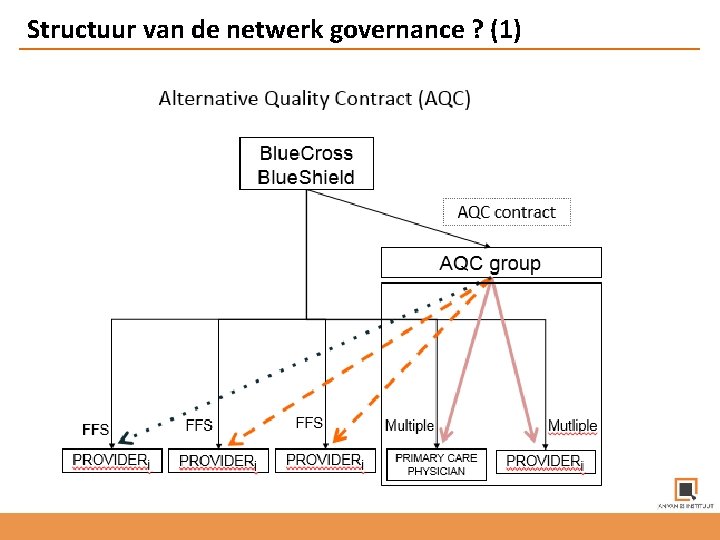
Structuur van de netwerk governance ? (1)
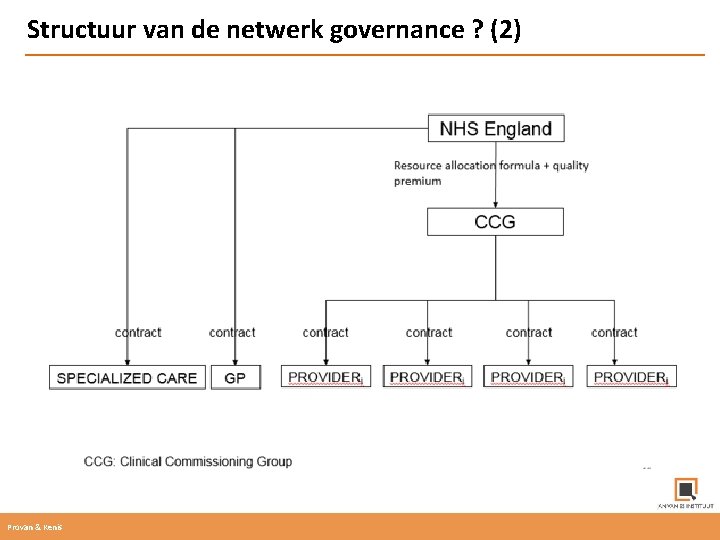
Structuur van de netwerk governance ? (2) Provan & Kenis

Toepassing van de karakteristieken op West Vlaanderen Karakeristiek Vertrouwen Groeiend? Aantal Netwerkleden Veel Doelconsensus Hoog Netwerkcompetenties Laag
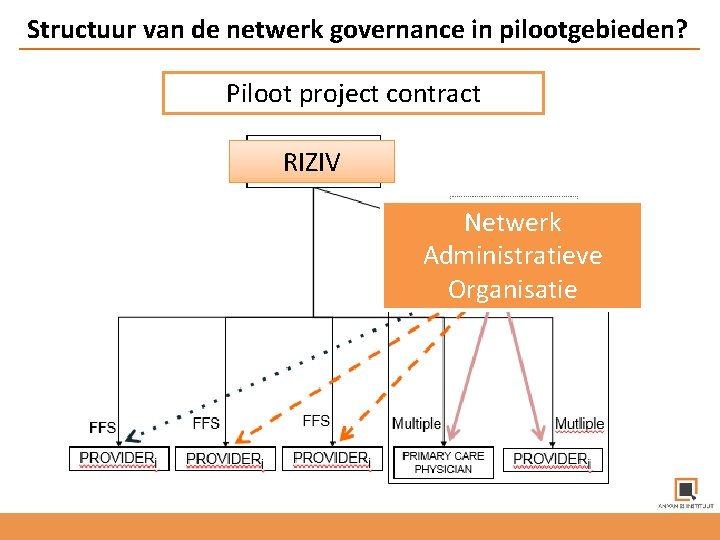
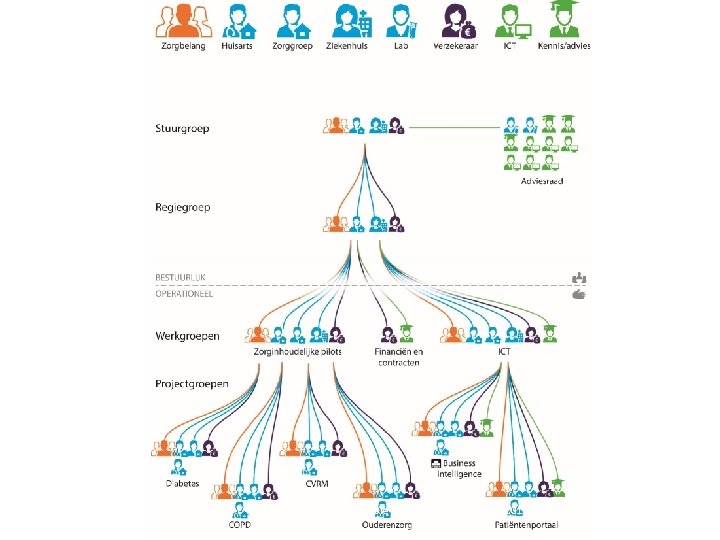
Structuur van de netwerk governance in pilootgebieden? Piloot project contract RIZIV Netwerk Administratieve Organisatie
50 Triple Aim congres | 11 juni 2015

Cultuur van de netwerk governance? 1. Besluitvorming: collectief vs corporate 2. Professionalisme versus managerial 3. Eigen belang versus collectief belang

Uw Keuze: van reactief naar proactief met een regionale governance? Start met zichtbaar maken van: - Populatiedoelstelling en risicostraticatie - Regionale Governance: - Creëer een cultuur van vertrouwen - Integrator - Netwerk administratieve organisatie
- Slides: 46