Waldemar Machaa Przetaczanie pynw poszkodowanemu w wypadku Co























![Krystaloidy vs koloidy … efekt objętościowy Objętość przetoczona [ml] Rodzaj płynu infuzyjnego Zwiększenie objętości Krystaloidy vs koloidy … efekt objętościowy Objętość przetoczona [ml] Rodzaj płynu infuzyjnego Zwiększenie objętości](https://slidetodoc.com/presentation_image_h/35df1f5e423cfa7ad3624fc8a6a3da15/image-34.jpg)




















- Slides: 63

Waldemar Machała Przetaczanie płynów poszkodowanemu w wypadku. Co robić, aby nie zaszkodzić? Klinika Anestezjologii i Intensywnej Terapii Uniwersytecki Szpital Kliniczny im. Wojskowej Akademii Medycznej-CSW

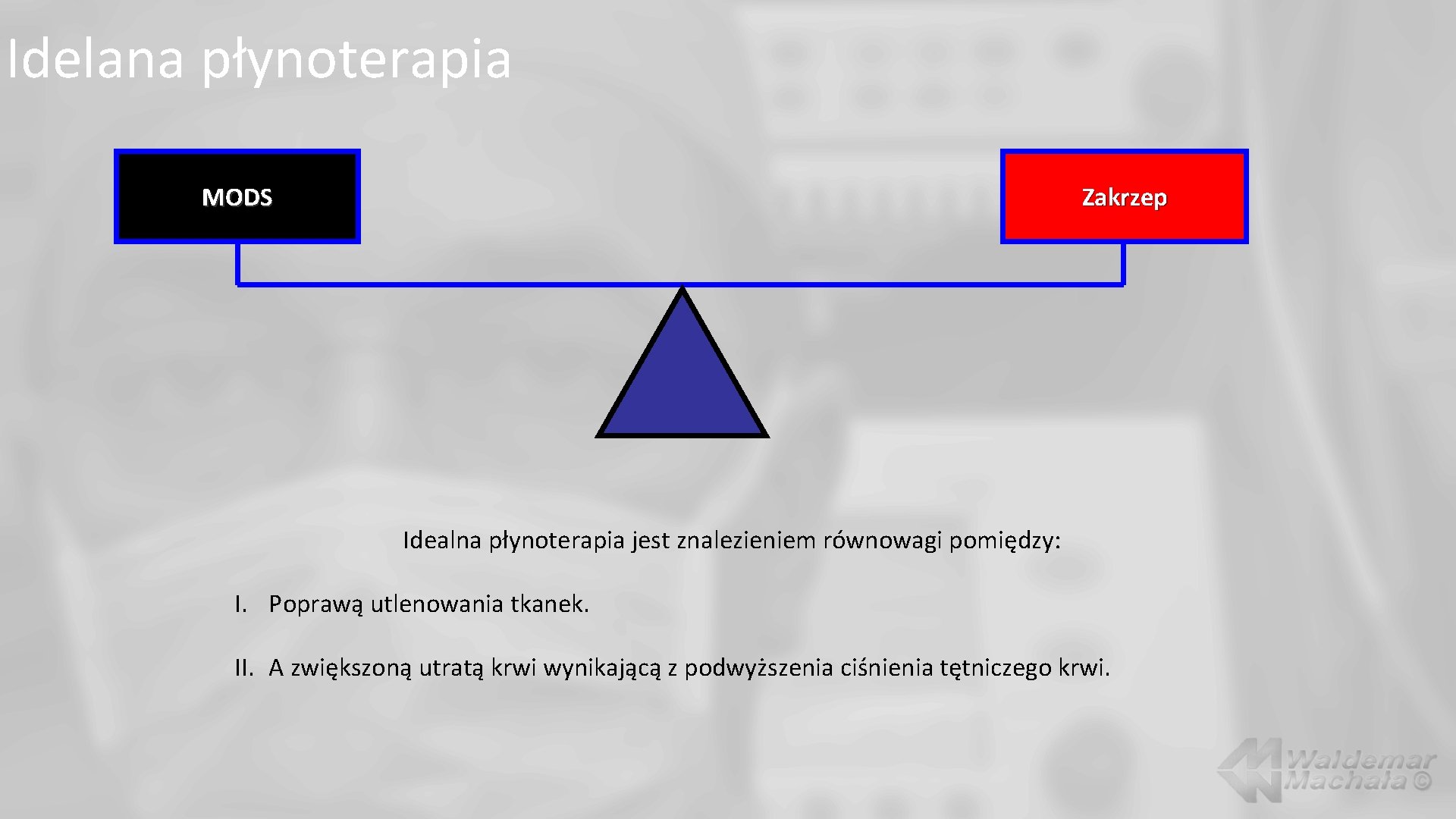
Idelana płynoterapia Zakrzep MODS Idealna płynoterapia jest znalezieniem równowagi pomiędzy: I. Poprawą utlenowania tkanek. II. A zwiększoną utratą krwi wynikającą z podwyższenia ciśnienia tętniczego krwi.

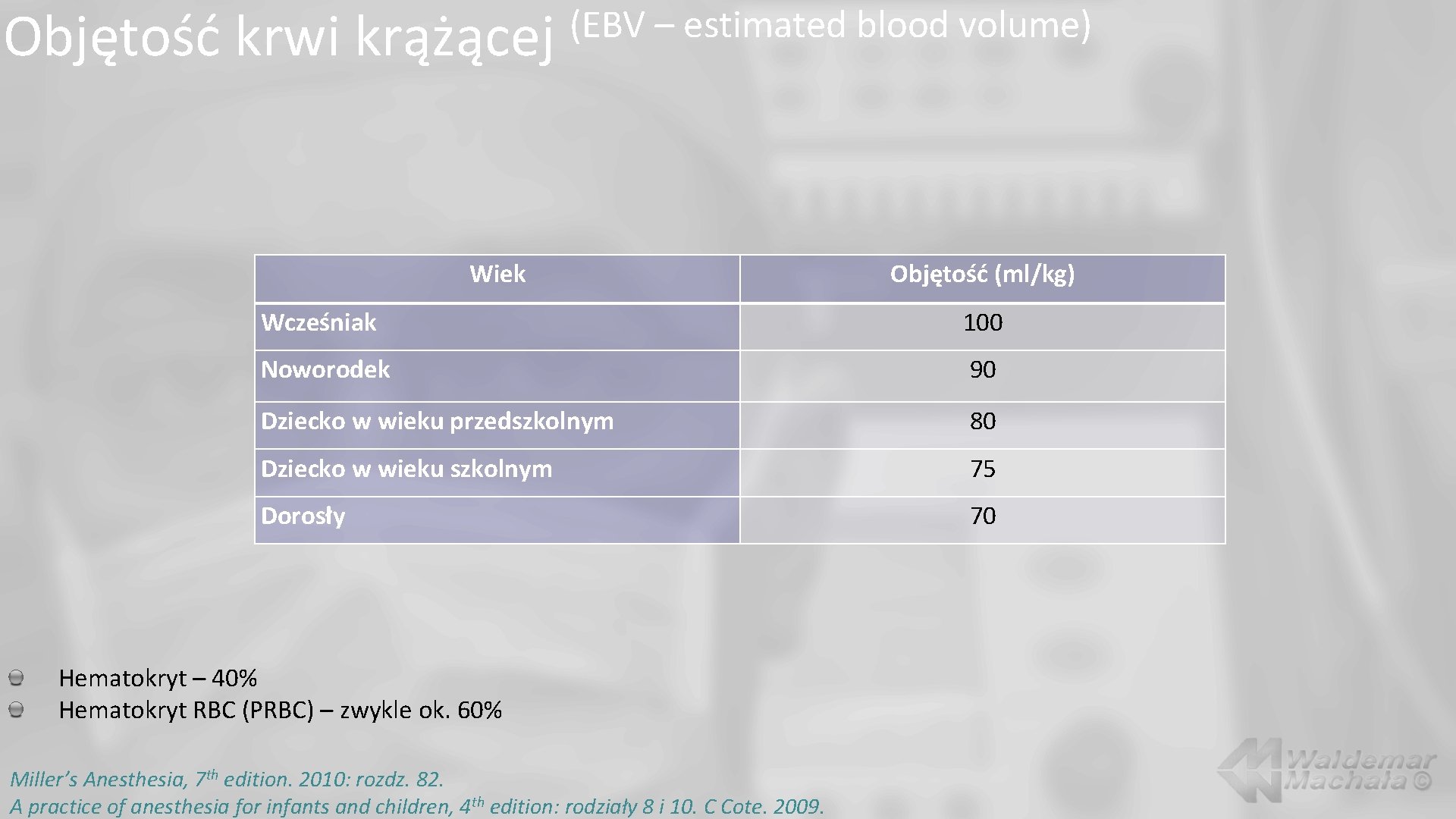
Objętość krwi krążącej (EBV – estimated blood volume) Wiek Objętość (ml/kg) Wcześniak 100 Noworodek 90 Dziecko w wieku przedszkolnym 80 Dziecko w wieku szkolnym 75 Dorosły 70 Hematokryt – 40% Hematokryt RBC (PRBC) – zwykle ok. 60% Miller’s Anesthesia, 7 th edition. 2010: rozdz. 82. A practice of anesthesia for infants and children, 4 th edition: rodziały 8 i 10. C Cote. 2009.

Uraz Powoduje powstanie obrażeń.

Mnogie obrażenia ciała Uszkodzenie co najmniej dwóch okolic ciała, z których każde wymaga leczenia szpitalnego. Obrażenia izolowane Dotyczą jednego narządu. Uraz wielonarządowy Obrażenia dotyczą kilku narządów (jednej, bądź kilku okolic anatomicznych). Uraz wielomiejscowy Obrażenia dotyczą jednego narządu w kilku miejscach. Brongel L, Duda K: Mnogie i wielonarządowe obrażenia ciała. Biblioteka Chirurga i Anestezjologa. PZWL Warszawa 2001; 8 -12.

Politrauma Zespół objawów, w przebiegu którego obrażenia zostały ocenione na > 17 pkt w ISS, w konsekwencji których w ciągu 1 doby dochodzi do rozwinięcia SIRS oraz zaburzenia czynności narządów. Zaburzenie czynności narządów musi zagrażać życiu, nawet wówczas kiedy niewydolność narządów nie miała związku z uszkodzeniem konkretnego narządu, którego czynność została zaburzona. Keel M i wsp. : Pathophysiology of trauma. Injury 2005; 36: 691 -671.

Wstrząs Stan nieadekwatnego dostarczania tlenu do komórek. University of Wisconsin Department of Surgery. Stan załamania krążenia (circulatory collapse) National Institute of General Medical Sciences. Hipowolemiczny. Ograniczający. Kardiogenny. Dystrybucyjny. 1. Hinshaw LB, Cox BG: The fundamental mechanisms of shock, New York, 1972. Plenum Press. 2. Rodriguez RM, Rosenthal MH: Etiology & Pathophysiology of shock. W: Murray MJ, Coursin DB, Pearl RG, Prough DS. eds. Critical care medicine - Perioperative management. Lippincott William & Wilkins, London. 2003; 192 -205.

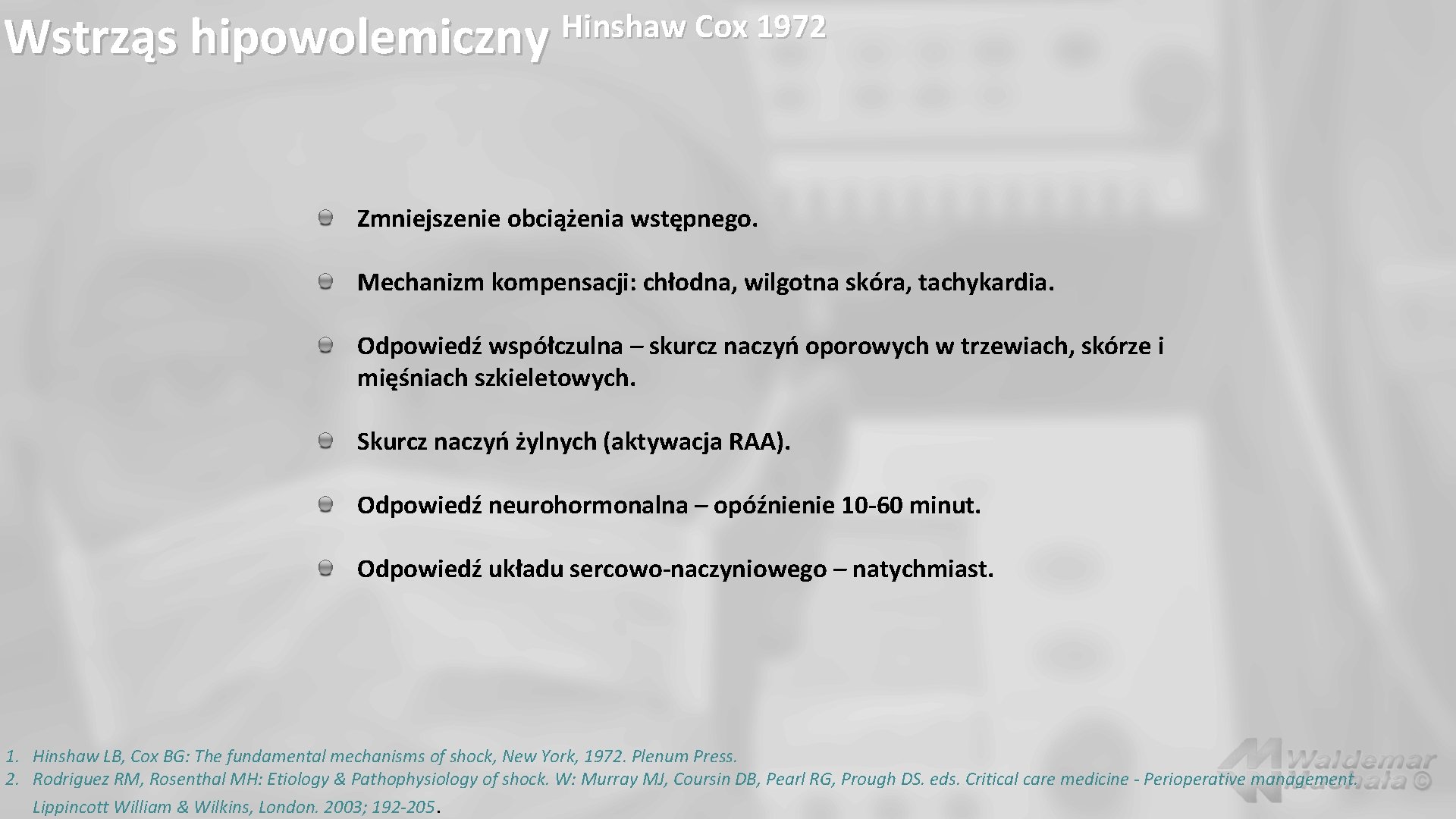
Hinshaw Cox 1972 Wstrząs hipowolemiczny Zmniejszenie obciążenia wstępnego. Mechanizm kompensacji: chłodna, wilgotna skóra, tachykardia. Odpowiedź współczulna – skurcz naczyń oporowych w trzewiach, skórze i mięśniach szkieletowych. Skurcz naczyń żylnych (aktywacja RAA). Odpowiedź neurohormonalna – opóźnienie 10 -60 minut. Odpowiedź układu sercowo-naczyniowego – natychmiast. 1. Hinshaw LB, Cox BG: The fundamental mechanisms of shock, New York, 1972. Plenum Press. 2. Rodriguez RM, Rosenthal MH: Etiology & Pathophysiology of shock. W: Murray MJ, Coursin DB, Pearl RG, Prough DS. eds. Critical care medicine - Perioperative management. Lippincott William & Wilkins, London. 2003; 192 -205.

Wstrząs hipowolemiczny Hinshaw Cox 1972 Krwotoczny. Widoczny. Niewidoczny. Niekrwotoczny. 1. Hinshaw LB, Cox BG: The fundamental mechanisms of shock, New York, 1972. Plenum Press. 2. Rodriguez RM, Rosenthal MH: Etiology & Pathophysiology of shock. W: Murray MJ, Coursin DB, Pearl RG, Prough DS. eds. Critical care medicine - Perioperative management. Lippincott William & Wilkins, London. 2003; 192 -205.

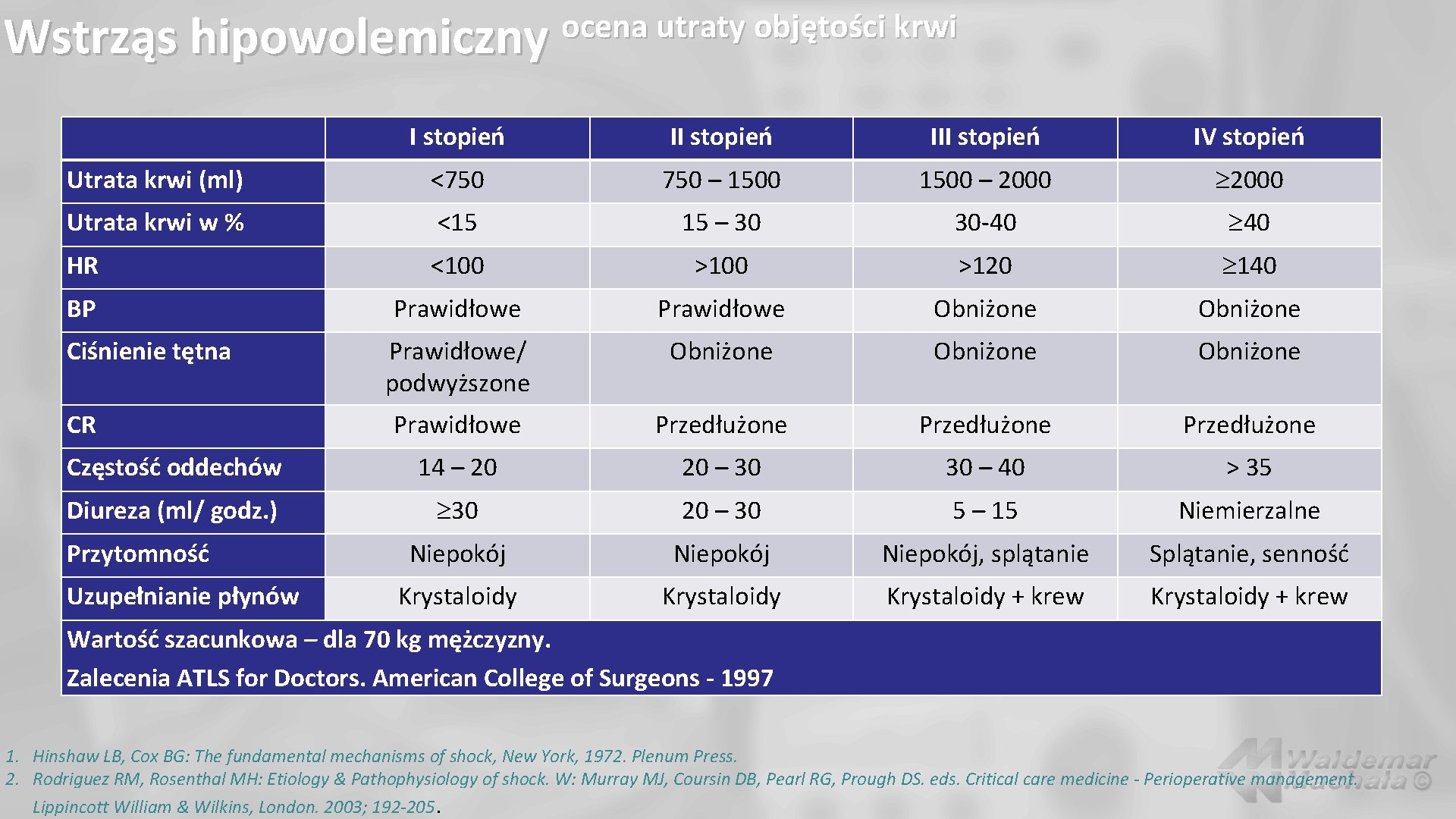
ocena utraty objętości krwi Wstrząs hipowolemiczny I stopień III stopień IV stopień Utrata krwi (ml) <750 – 1500 – 2000 Utrata krwi w % <15 15 – 30 30 -40 40 HR <100 >120 140 BP Prawidłowe Obniżone Prawidłowe/ podwyższone Obniżone Prawidłowe Przedłużone Częstość oddechów 14 – 20 20 – 30 30 – 40 > 35 Diureza (ml/ godz. ) 30 20 – 30 5 – 15 Niemierzalne Niepokój, splątanie Splątanie, senność Krystaloidy + krew Ciśnienie tętna CR Przytomność Uzupełnianie płynów Wartość szacunkowa – dla 70 kg mężczyzny. Zalecenia ATLS for Doctors. American College of Surgeons - 1997 1. Hinshaw LB, Cox BG: The fundamental mechanisms of shock, New York, 1972. Plenum Press. 2. Rodriguez RM, Rosenthal MH: Etiology & Pathophysiology of shock. W: Murray MJ, Coursin DB, Pearl RG, Prough DS. eds. Critical care medicine - Perioperative management. Lippincott William & Wilkins, London. 2003; 192 -205.

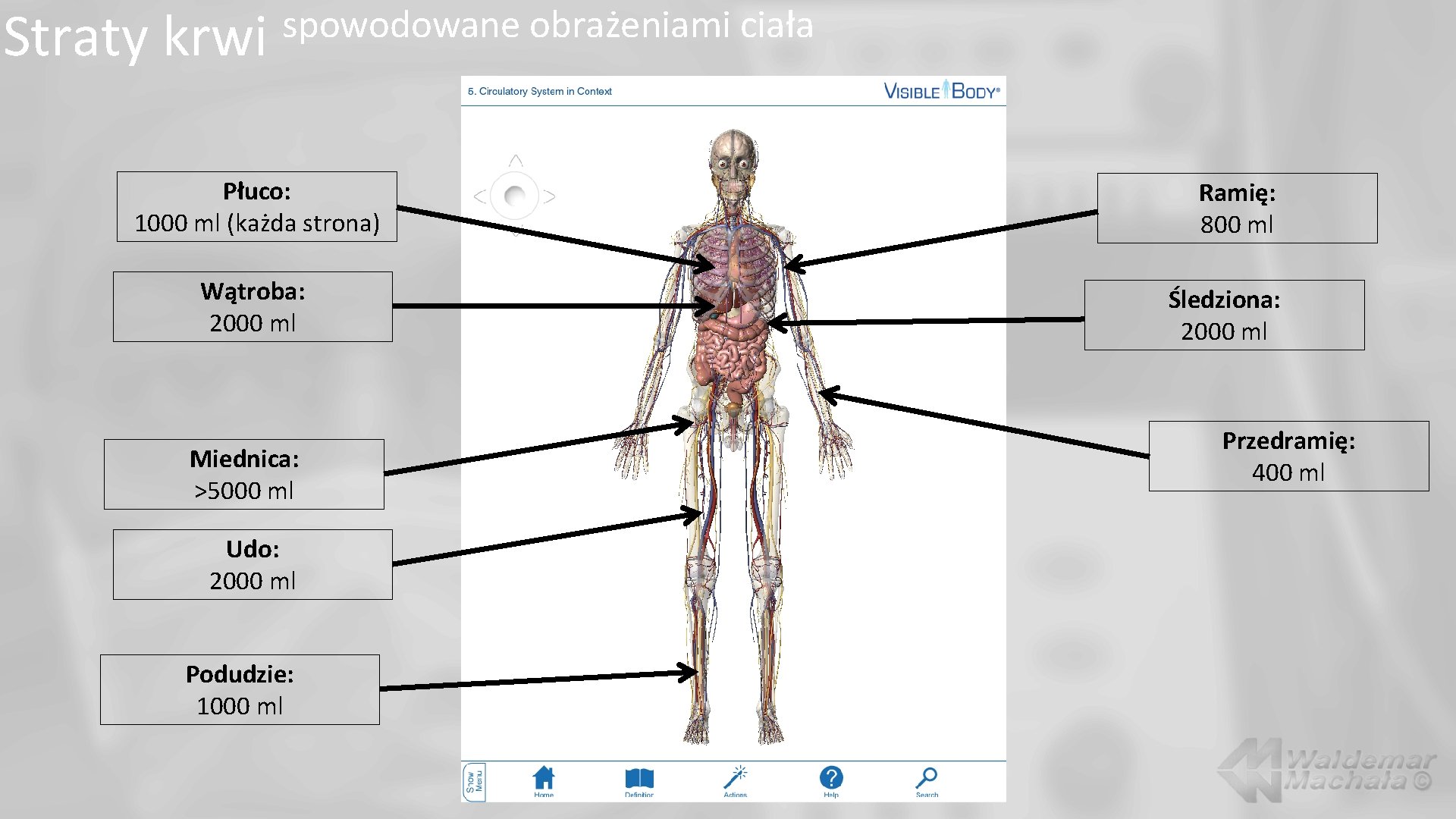
Straty krwi spowodowane obrażeniami ciała Płuco: 1000 ml (każda strona) Wątroba: 2000 ml Miednica: >5000 ml Udo: 2000 ml Podudzie: 1000 ml Ramię: 800 ml Śledziona: 2000 ml Przedramię: 400 ml

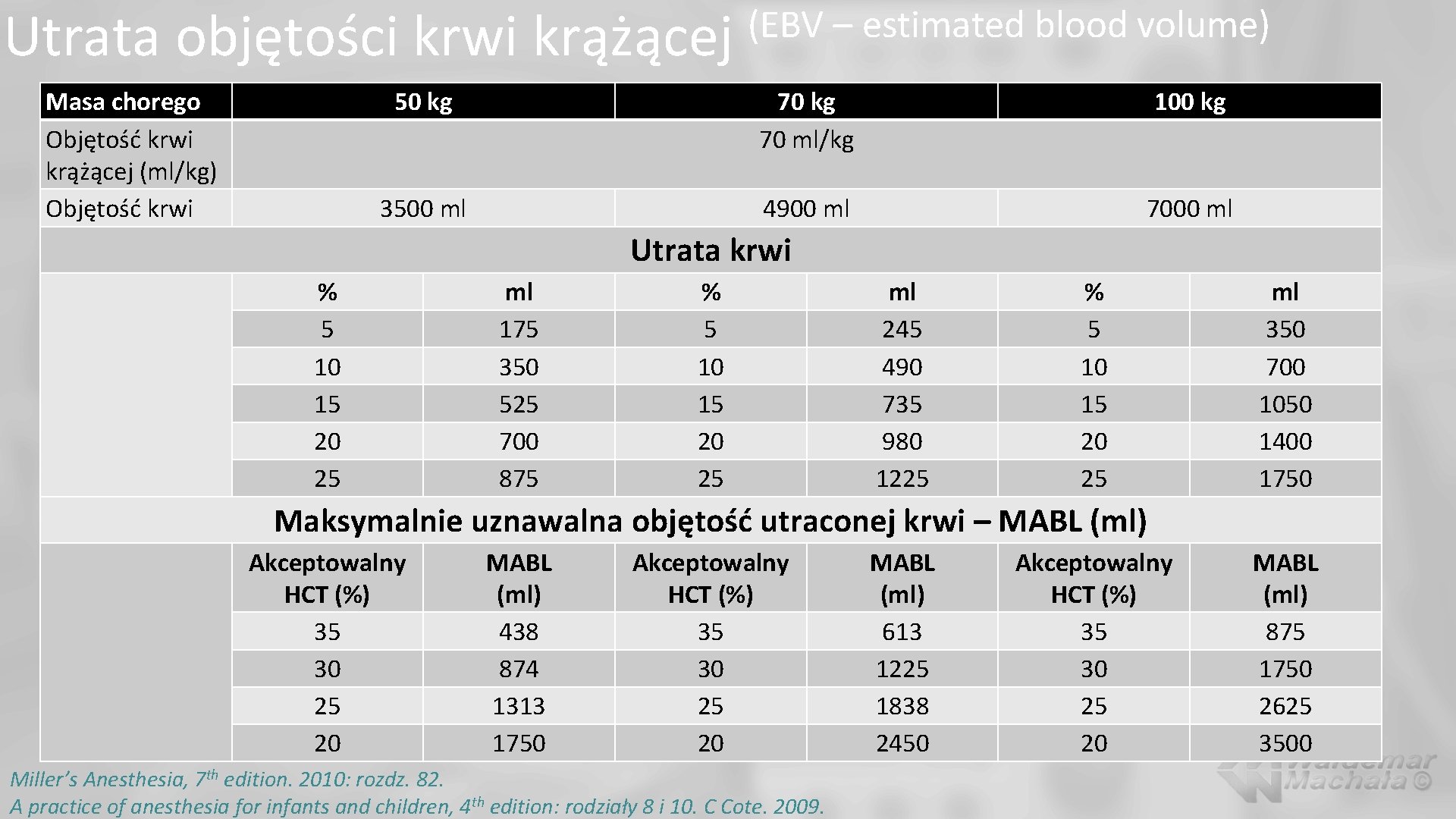
Utrata objętości krwi krążącej Masa chorego Objętość krwi krążącej (ml/kg) Objętość krwi (EBV – estimated blood volume) 50 kg 70 ml/kg 100 kg 3500 ml 4900 ml 7000 ml Utrata krwi % 5 10 15 20 25 ml 175 350 525 700 875 % 5 10 15 20 25 ml 245 490 735 980 1225 % 5 10 15 20 25 ml 350 700 1050 1400 1750 Maksymalnie uznawalna objętość utraconej krwi – MABL (ml) Akceptowalny HCT (%) 35 30 25 20 MABL (ml) 438 874 1313 1750 Akceptowalny HCT (%) 35 30 25 20 Miller’s Anesthesia, 7 th edition. 2010: rozdz. 82. A practice of anesthesia for infants and children, 4 th edition: rodziały 8 i 10. C Cote. 2009. MABL (ml) 613 1225 1838 2450 Akceptowalny HCT (%) 35 30 25 20 MABL (ml) 875 1750 2625 3500

Skutki obrażeń mnogich i wielonarządowych Ponad połowa zgonów – na miejscu wypadku 1, 3, 7: 40% z powodu krwotoku 2: Przed przybyciem zespołu RM. W czasie transportu. Spośród pozostałych 50%: 2/3 dociera do szpitala w stanie bezpośredniego zagrożenia życia, z których 25% umiera: Wstrząs hipowolemiczny. Ostra niewydolność oddechowa. Uszkodzenie ośrodkowego układu nerwowego. Koagulopatii (na miejscu wypadku/ w szpitalu)4, 5, 6: Ostra koagulopatia pourazowa (ACo. TS). Zespół rozsianego wykrzepiania wewnątrznaczyniowego (DIC). 1. 2. 3. 4. 5. 6. 7. Brongel L, Duda K: Mnogie i wielonarządowe obrażenia ciała. Biblioteka Chirurga i Anestezjologa. PZWL Warszawa 2001; 8 -12. Peden M, Mc. Gee K, Krug E: Injury: a leading cause of the global burden of disease. 2000. Peden M, Mc. Gee K, Krug E, editors. 2002. Geneva. Switzerland, World Health Organisation. Sauaia A, Moore FA, Moore EE i wsp. : Epidemiology of trauma deaths: a reassessment. J Trauma 1995; 38: 185 -193. Sauaia A, Moore FA, Moore EE i wsp. : Early Predictors of postinjury multiple organ failure. Arch Surg 1994; 129: 39 -45. Hess JR, Bronchi K, Dutton RP i wsp. : The coagulopathy of trauma: a review of mechanism. J Trauma 2008; 65: 748 -754. Johansson PI, Sorensen AM, Perner A i wsp. : Disseminated intravascular coagulation or acute coagulopathy of trauma shock early after trauma? An observational study. Critical Care 2012; 15: 272 -285. Haas B, Nathens AB: Pro/con debate: is the scoop and run approach the best approoach to trauma services organization? Critical Care 2008; 12: 224 (http: //ccforum. com/content/12/5/224.

Podstawy dla przetaczania płynów po wypadku strumień O 2 = [CO X Hgb X Sa. O 2 X k] + [CO X Pa. Oa x 0, 003] Jak najszybsze całkowite przywrócenie natlenienia tkanek. Powodowanie jak najmniejszych zaburzeń biochemicznych. Ochrona czynności nerek. Unikanie powikłań związanych z przetoczeniami płynów. 1. Smith JP, Bodai BI, Hill AS i wsp. : Prehosoital stabilization of critically injured patients: a failed concept. J Trauma 1985; 25: 65 -70.

Cele płynoterapii we wstrząsie krwotocznym I. Przywrócenie objętości wewnątrznaczyniowej. II. Przywrócenie składu krwi (Hgb) – dla umożliwienia przenoszenia tlenu. III. Wyrównanie zaburzeń krzepnięcia. Dlaczego? Żeby zapobiegać rozwojowi tzw. późnego wstrząsu: Zwiększenie przepuszczalności kapilar. Utrata objętości osocza. Obrzęk tkanek. Obrzęk śródmiąższowy (płuca, nerki). Niewydolność wielonarządowa. 1. Smith JP, Bodai BI, Hill AS i wsp. : Prehosoital stabilization of critically injured patients: a failed concept. J Trauma 1985; 25: 65 -70.

Czas do podjęcia płynoterapii W okresie przedszpitalnym. W szpitalnym oddziale ratunkowym. W czasie operacji ratunkowych. W OIT. 1. Smith JP, Bodai BI, Hill AS i wsp. : Prehosoital stabilization of critically injured patients: a failed concept. J Trauma 1985; 25: 65 -70.

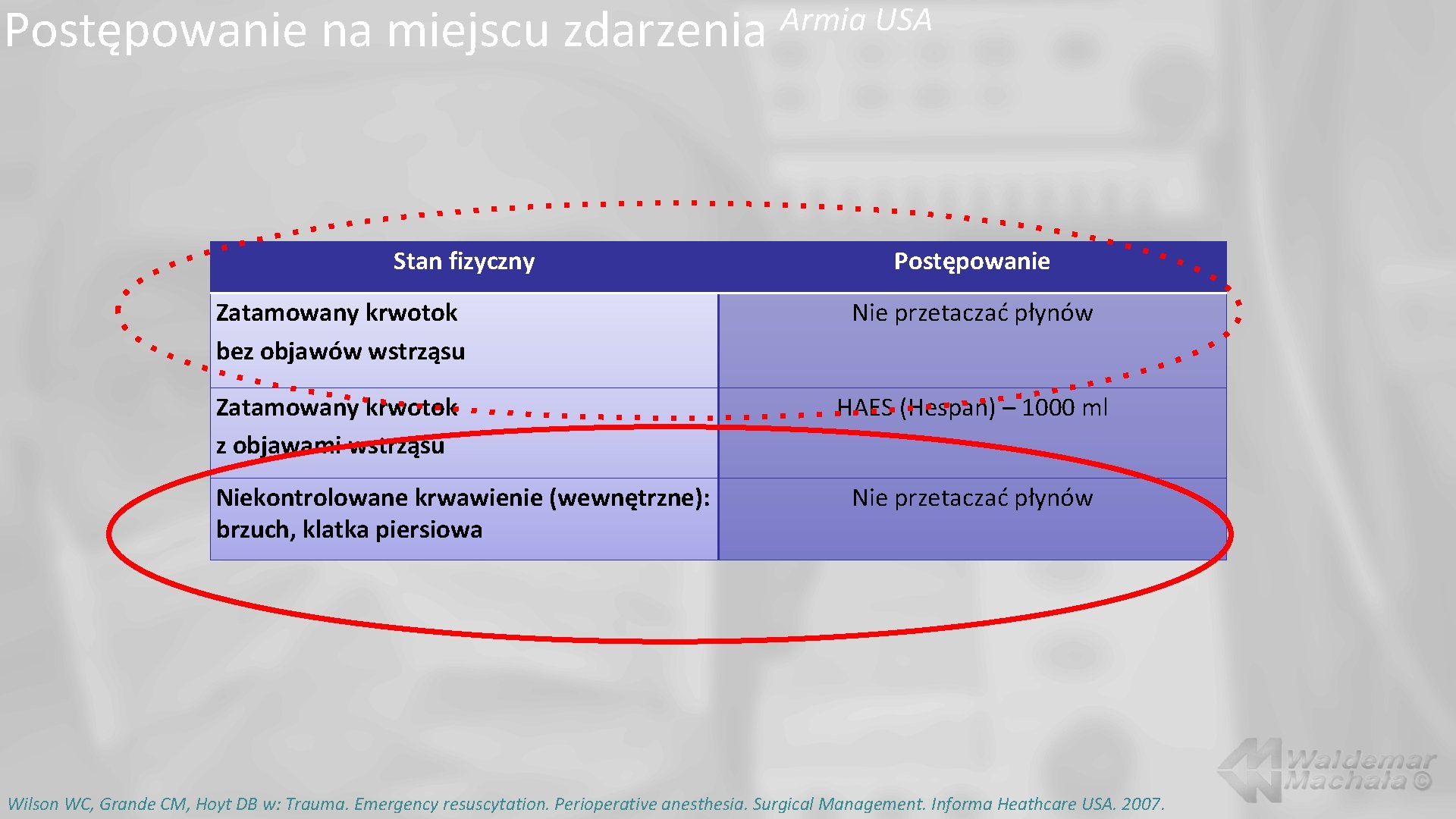
Postępowanie na miejscu zdarzenia Stan fizyczny Armia USA Postępowanie Zatamowany krwotok bez objawów wstrząsu Nie przetaczać płynów Zatamowany krwotok z objawami wstrząsu HAES (Hespan) – 1000 ml Niekontrolowane krwawienie (wewnętrzne): brzuch, klatka piersiowa Nie przetaczać płynów Wilson WC, Grande CM, Hoyt DB w: Trauma. Emergency resuscytation. Perioperative anesthesia. Surgical Management. Informa Heathcare USA. 2007.

Strategia postępowania z poszkodowanym na miejscu zdarzenia Podstawowe czynności ratowania życia Scoop and run. Unieruchomienie kręgosłupa. Unieruchomienie złamań. Zaopatrzenie krwotoku zewn. Wentylacja workiem oddechowym. Stay and play (stay and treat). Zaawansowane czynności ratowania życia Ostateczne zabezpieczenie d. o. Odbarczenie odmy opłucnowej. Konikotomia/ tracheotomia. Dostęp dożylny i przetaczanie płynów. 1. 2. Berlot G, Bacer B, Gullo: Controversial aspects of the prehospital trauma care. Crit Care Clin 2006; 22: 457 -468. Haas B, Nathens AB: Pro/con debate: is the scoop and run approach the best approoach to trauma services organization? Critical Care 2008; 12: 224 (http: //ccforum. com/content/12/5/224.

Postępowanie na miejscu zdarzenia Scoop and run, czy Stay and play? W niektórych sytuacjach podjęcie czynności ratunkowych na miejscu może przedłużać czas podjęcia ostatecznych czynności mogących uratować życie 1, 2, 3: Próby przyrządowego udrożnienia dróg oddechowych – zamiast prowadzenia wentylacji workiem oddechowym i realizacji transportu do szpitala. Gorszy (niepomyślny) wynik leczenia (obok statystycznie częstszego występowania koagulopatii i niewydolności wielonarządowej) u chorych, u których uzyskiwano dostęp naczyniowy i przetaczano płyny, u których: Rozpoznawano penetrujące obrażenia ciała 4, 5. Nie było możliwości ostatecznego zabezpieczenia miejsca krwotoku 6. 1. 2. 3. 4. 5. 6. Berlot G, Bacer B, Gullo: Controversial aspects of the prehospital trauma care. Crit Care Clin 2006; 22: 457 -468. Haas B, Nathens AB: Pro/con debate: is the scoop and run approach the best approoach to trauma services organization? Critical Care 2008; 12: 224 (http: //ccforum. com/content/12/5/224. Bulger EM, Maier RV: Prehospital care of the injured: what’s new. Surg Clin North Am 2007; 87: 37 -53. Bickell WH, Wall MJ Jr, Pepe PE i wsp. : Immediate vs delayed fluid resuscitation for hypotensive patients with penetrating torso injures. N Engl J Med. 1994; 331: 1105 -1109. Ivatury RR, Nallathambi MN, Roberge RJ i wsp. : Penetrating thoracic injures: in-field stabilization vs prompt transport. J Trauma 1987; 27: 1073. Smith JP, Bodai BI, Hill AS i wsp. : Prehosoital stabilization of critically injured patients: a failed concept. J Trauma 1985; 25: 65 -70.

Postępowanie na miejscu zdarzenia Scoop and run, czy Stay and play? U chorych: Bez możliwości ostatecznego (czasowego) zabezpieczenia krwotoku 1, 2, 3: Ciąża pozamaciczna. Łożysko przodujące. Przedwcześnie odklejone łożysko. Obrażenia penetrujące (uszkodzenie naczyń w 90%)4. Krwotok wew. W warunkach miejskich. W okolicznościach kiedy czas przybycia do szpitala nie będzie długi (4 -12 min. ) 5, 6. Nie należy podejmować prób kaniulacji naczynia krwionośnego i nie podejmować przetaczania płynów, tylko: Jak najszybciej transportować chorego do szpitala. Powiadomić szpital o konieczności przygotowania sali operacyjnej i zespołu medycznego (chirurdzy i anestezjolog). 1. 2. 3. 4. 5. 6. Kelly JF, Ritenour AE, Mc. Laughlin DF i wsp. : Injury severity and causes of death from Operation Iraqi Freedom and Operation Enduring Freedom: 2003 -2004 vs 2006. J Trauma 2008; 64: 21 -26. Clouse WD, Rasmussen TE, Peck MA i wsp. : In-theater management of vascular injury: 2 years of the Balad Vascular Registry. J Am Coll Surg 2007; 204: 625 -632. Eastridge BJ, Jenkins D, Flaherty S i wsp. : Trauma system development in a theater of war: experiences from Operation Iraqi Freedom and Operation Enduring Freedom. J Trauma 2006; 61: 1366 -1372. Sanchez GP, Peng EWK, Marks R i wsp. : Scoop and run strategy for a resuscitative sternotomy following unstable penetrating chest injury. Interacive Cardiovasc Thorac Surg 2009; 10: 467 -469. Isenberg D: Does advanced life support provide benefits to patients? A literature review. Prehosp Disast Med. 2005; 20: 265 -270. Smith RM, Conn AKT: Prehospital care – scoop and run or stay and play? Injury Int J Care Injured 2009; 40 S 4: 23 -26.

Postępowanie na miejscu zdarzenia Scoop and run, czy Stay and play? U chorych z brakiem możliwości ostatecznego (czasowego) zabezpieczenia krwotoku 1, 2, 3 nie należy podejmować prób kaniulacji naczynia krwionośnego i nie podejmować przetaczania płynów, tylko: Jak najszybciej transportować chorego do szpitala. Powiadomić szpital o konieczności przygotowania sali operacyjnej i zespołu medycznego (chirurdzy i anestezjolog). Skutki uboczne przetaczania płynów, przy braku zabezpieczenia miejsca krwawienia: Zwiększone krwawienie z uszkodzonych naczyń. Mniejsza zdolność wytworzenia zakrzepu w miejscu uszkodzenia naczyń. Obniżenie wartości hematokrytu i stężenia hemoglobiny. Obniżenie stężenia czynników krzepnięcia. Ryzyko hipotermii. 1. 2. 3. Kelly JF, Ritenour AE, Mc. Laughlin DF i wsp. : Injury severity and causes of death from Operation Iraqi Freedom and Operation Enduring Freedom: 2003 -2004 vs 2006. J Trauma 2008; 64: 21 -26. Clouse WD, Rasmussen TE, Peck MA i wsp. : In-theater management of vascular injury: 2 years of the Balad Vascular Registry. J Am Coll Surg 2007; 204: 625 -632. Eastridge BJ, Jenkins D, Flaherty S i wsp. : Trauma system development in a theater of war: experiences from Operation Iraqi Freedom and Operation Enduring Freedom. J Trauma 2006; 61: 1366 -1372.

Postępowanie na miejscu zdarzenia Stan fizyczny Armia USA Postępowanie Zatamowany krwotok bez objawów wstrząsu Nie przetaczać płynów Zatamowany krwotok z objawami wstrząsu HAES (Hespan) – 1000 ml Niekontrolowane krwawienie (wewnętrzne): brzuch, klatka piersiowa Nie przetaczać płynów Wilson WC, Grande CM, Hoyt DB w: Trauma. Emergency resuscytation. Perioperative anesthesia. Surgical Management. Informa Heathcare USA. 2007.

Postępowanie na miejscu zdarzenia Scoop and run, czy Stay and play? U chorych, u których udało się czasowo zabezpieczyć krwotok np. przez założenie: 1, 2, : Opatrunku uciskowego. Opaski zaciskowej. Opatrunku polimerowego (np. . Quick-Cloth). Należy: Zabezpieczyć dwa obwodowe dostępy naczyniowe (14 G). Podłączyć wlew 0, 9% Na. Cl, lub mleczanu Ringera (1000 ml) – jeżeli SAP< 90 mm Hg (ew. 110 mm Hg – urazy mózgu). Utrzymywać MAP: 40 -50 mm Hg. W patofizjologii ostrej hipowolemii dominuje zmniejszenie obciążenia wstępnego (preload) – dlatego jedynym celowym działaniem jest uzupełnianie objętości wewnątrznaczyniowej. Aminy katecholowe podwyższają obciążenie następcze (afterload) są w tej fazie wstrząsu przeciwwskazane. Transportować chorego do szpitala. Powiadomić szpital o konieczności przygotowania sali operacyjnej i zespołu medycznego (chirurdzy i anestezjolog). 1. 2. 3. Isenberg D: Does advanced life support provide benefits to patients? A literature review. Prehosp Disast Med. 2005; 20: 265 -270. Smith RM, Conn AKT: Prehospital care – scoop and run or stay and play? Injury Int J Care Injured 2009; 40 S 4: 23 -26. Jureczko R: Hemostaza w urazach wielonarządowych. Przegląd Urologiczny 2004: 5.

Postępowanie na miejscu zdarzenia Stan fizyczny Armia USA Postępowanie Zatamowany krwotok bez objawów wstrząsu Nie przetaczać płynów Zatamowany krwotok z objawami wstrząsu HAES (Hespan) – 1000 ml Niekontrolowane krwawienie (wewnętrzne): brzuch, klatka piersiowa Nie przetaczać płynów W takich okolicznościach można: Przyzwolić na hipotensję. Unikać nasilenia krwawienia. Rozważyć wskazania do resuscytacji małą objętością (SVR). 1. Wilson WC, Grande CM, Hoyt DB w: Trauma. Emergency resuscytation. Perioperative anesthesia. Surgical Management. Informa Heathcare USA. 2007. 2. Rekomendacje dla podawania stężonej soli w HAES w NATO - http: //ftp. rta. nato. int/public/Pubfulltext/RTO/MP/RTO-MP-HFM-109///MP-HFM-109 -07. pdf ?

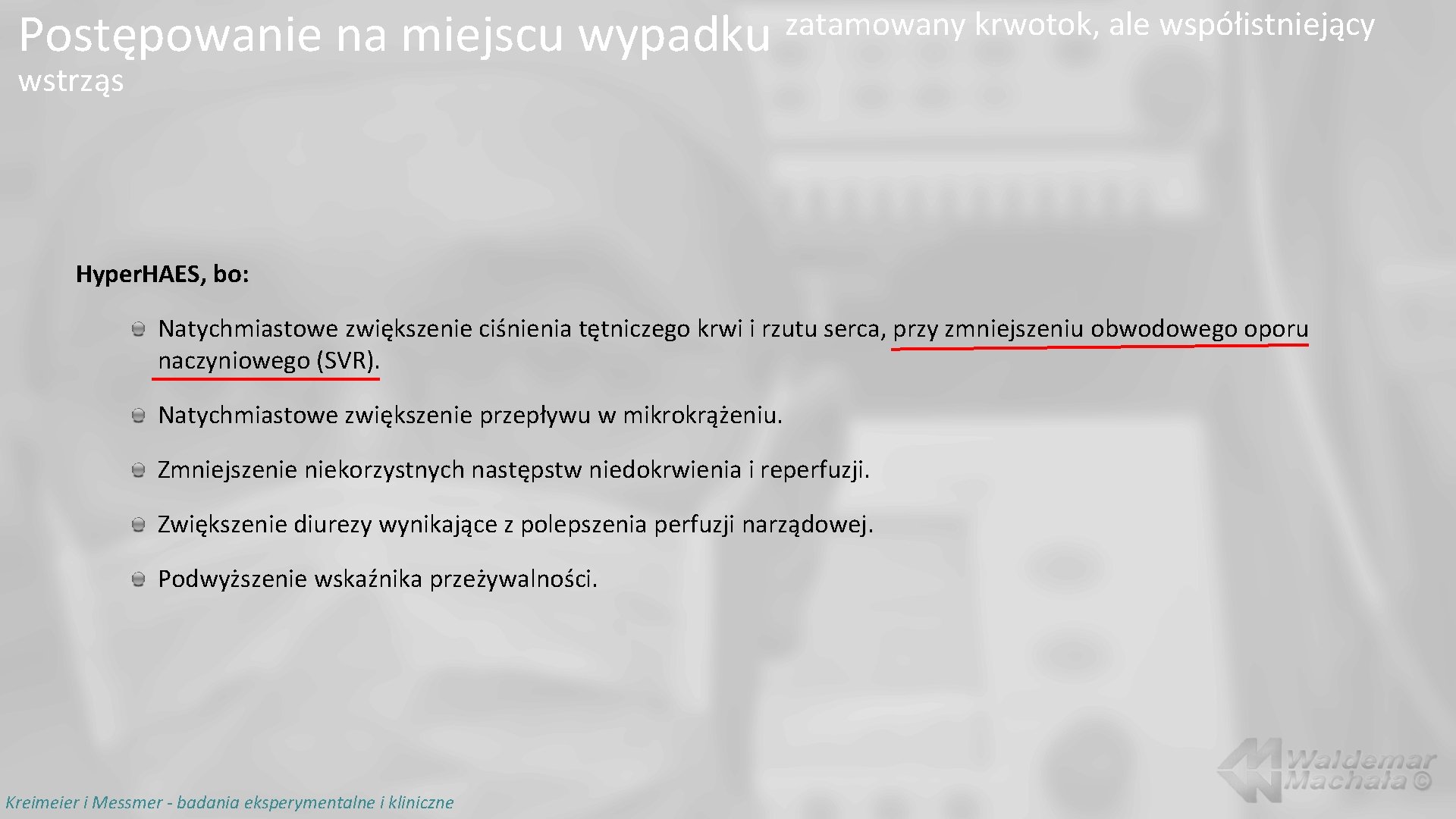
Postępowanie na miejscu wypadku zatamowany krwotok, ale współistniejący wstrząs Hyper. HAES, bo: Natychmiastowe zwiększenie ciśnienia tętniczego krwi i rzutu serca, przy zmniejszeniu obwodowego oporu naczyniowego (SVR). Natychmiastowe zwiększenie przepływu w mikrokrążeniu. Zmniejszenie niekorzystnych następstw niedokrwienia i reperfuzji. Zwiększenie diurezy wynikające z polepszenia perfuzji narządowej. Podwyższenie wskaźnika przeżywalności. Kreimeier i Messmer - badania eksperymentalne i kliniczne

Hyper. HAES → 6% HAES (200/ 0, 5) + 7, 2% Na. Cl → worki 250 ml. … Na+ 1232 mmol/ l. Cl- 1232 mmol/ l. p. H 3, 5 – 6, 0. Osmolarność: 2464 m. Osm/ l. COP 36 mm Hg. Dawkowanie: 4 ml/ kg (ok. 250 ml). Prędkość wlewu: 2 – 5 minut.

Hyper. HAES - działanie Hipertoniczny roztwór Na. Cl szybko zwiększa objętość krwi krążącej poprzez przesunięcie płynu z przestrzeni zewnątrznaczyniowej do wewnątrznaczyniowej. 7, 2% Na. Cl zawarty w preparacie Hyper. HAES odpowiada za uruchomienie mechanizmu szybkiego przesunięcie endogennego płynu. Obecny w roztworze koloid wiąże wodę, co zapewnia długotrwały efekt objętościowy. Woda endogenna jest mobilizowana głównie z obszaru erytrocytów i komórek endotelium naczyń: Gwałtownie zwiększa się objętość krwi krążącej (3 – 4 x objętość przetoczona). Poprzez odwodnienie komórek endotelium poprawia się przepływ w mikrokrążeniu i tym samym zwiększa się podaż tlenu do tkanek. …

Hyper. HAES – przeciwwskazania: Hyper. HAES → 6% HAES (200/ 0, 5) + 7, 2% Na. Cl → przeciwwskazania: Nadwrażliwość na HAES. Hiperwolemia. Niewyrównana zastoinowa niewydolność serca. Ciężka niewydolność wątroby. Zaburzenia hemostazy. Niewydolność nerek z bezmoczem. Poród. Hiperosmia. Odwodnienie. Ciężka hiper-, lub hiponatremia. Ciężka hiper-, lub hipochloremia. …

Hyper. HAES możliwe niedogodności: Śpiączka hiperosmotyczna. Hipernatremia. Hipokaliemia. Drgawki. Zaburzenia rytmu serca. Martwica tkanek, jeżeli lek uległ wynaczynieniu. Hemoliza. Reakcje anafilaktoidalne. …

Idealny płyn służący resuscytacji płynowej: Przetoczenie małej objętości poprawia perfuzję. Dobroczynny wpływ na ekstrakcję tlenu w tkankach: Dostarczenie tlenu. Zużycie tlenu. Odpowiedni skład, uwzględniający p. H i skład elektrolitowy. Sterylność. Odpowiednio długi czas działania. Stabilność. Gotowy do podania. Niedrogi. …

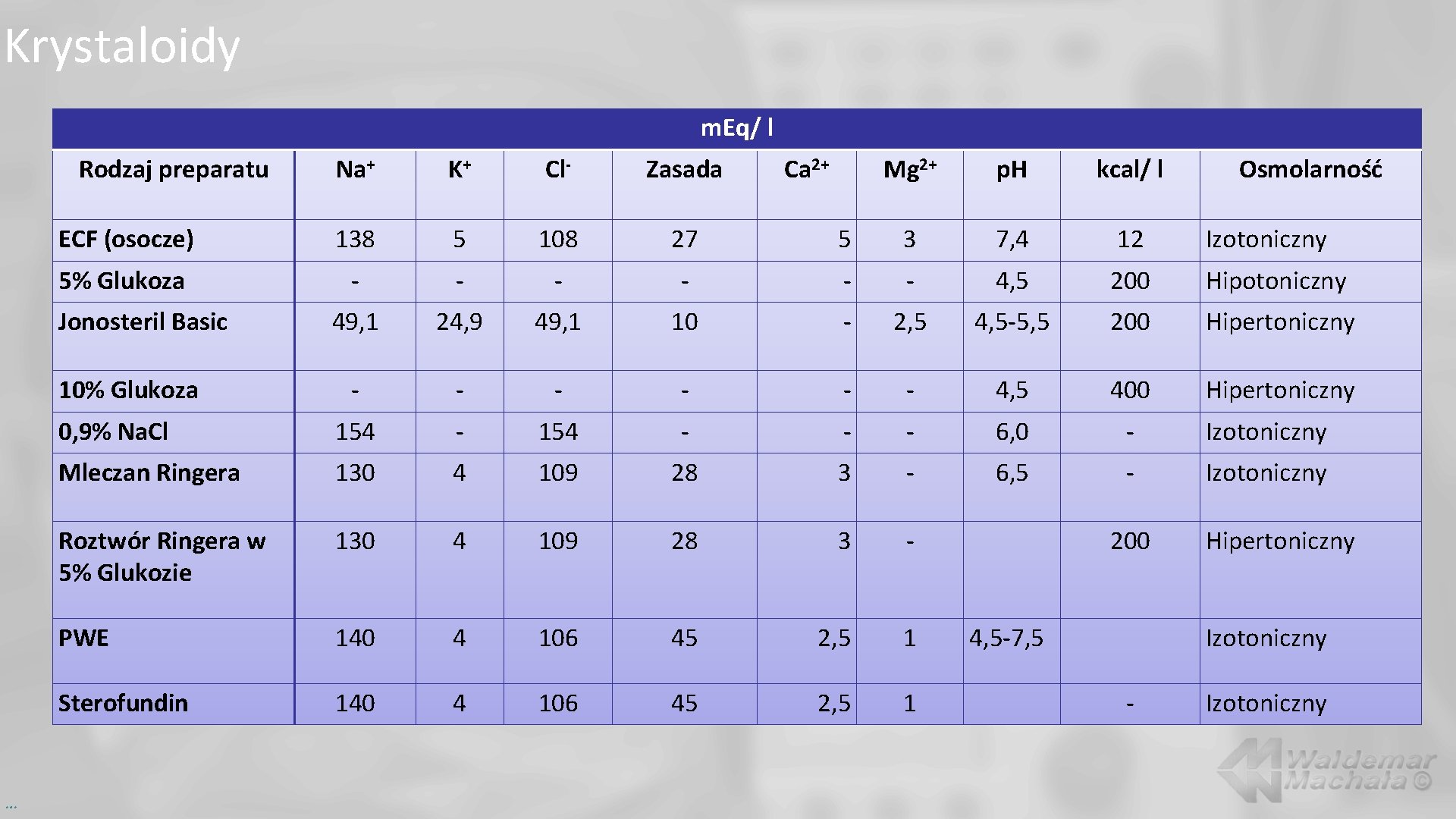
Krystaloidy m. Eq/ l Rodzaj preparatu Na+ K+ Cl- Zasada ECF (osocze) 138 5 108 27 5% Glukoza - - - Mg 2+ p. H kcal/ l 5 3 7, 4 12 Izotoniczny - - - 4, 5 200 Hipotoniczny 49, 1 24, 9 49, 1 10 - 2, 5 4, 5 -5, 5 200 Hipertoniczny - - - 4, 5 400 Hipertoniczny 0, 9% Na. Cl 154 - - - 6, 0 - Izotoniczny Mleczan Ringera 130 4 109 28 3 - 6, 5 - Izotoniczny Roztwór Ringera w 5% Glukozie 130 4 109 28 3 - PWE 140 4 106 45 2, 5 1 Sterofundin 140 4 106 45 2, 5 1 Jonosteril Basic 10% Glukoza … Ca 2+ 200 4, 5 -7, 5 Osmolarność Hipertoniczny Izotoniczny - Izotoniczny

Krystaloidy ograniczenia Nie nadają się do wyrównania objętości wewnątrznaczyniowej (w krążeniu pozostaje 1/5 przetoczonej objętości). Obecność sodu – zmiana osmolarności – obrzęki. Obrzęk ucisk kapilar zaburzenia perfuzji tkankowej (utrudnia utlenowanie tkanek). Zaburzenia perystaltyki (obrzęk jelit), nudności, wymioty. Gorsze gojenie ran. Gorsza kontrola bólu pooperacyjnego. Zaburzenia wymiany gazowej (obrzęk płuc) i restrykcyjna niewydolność oddechowa. Obecność chloru – kwasica hiperchloremiczna. Niskie p. H (brak czynników buforujących). …

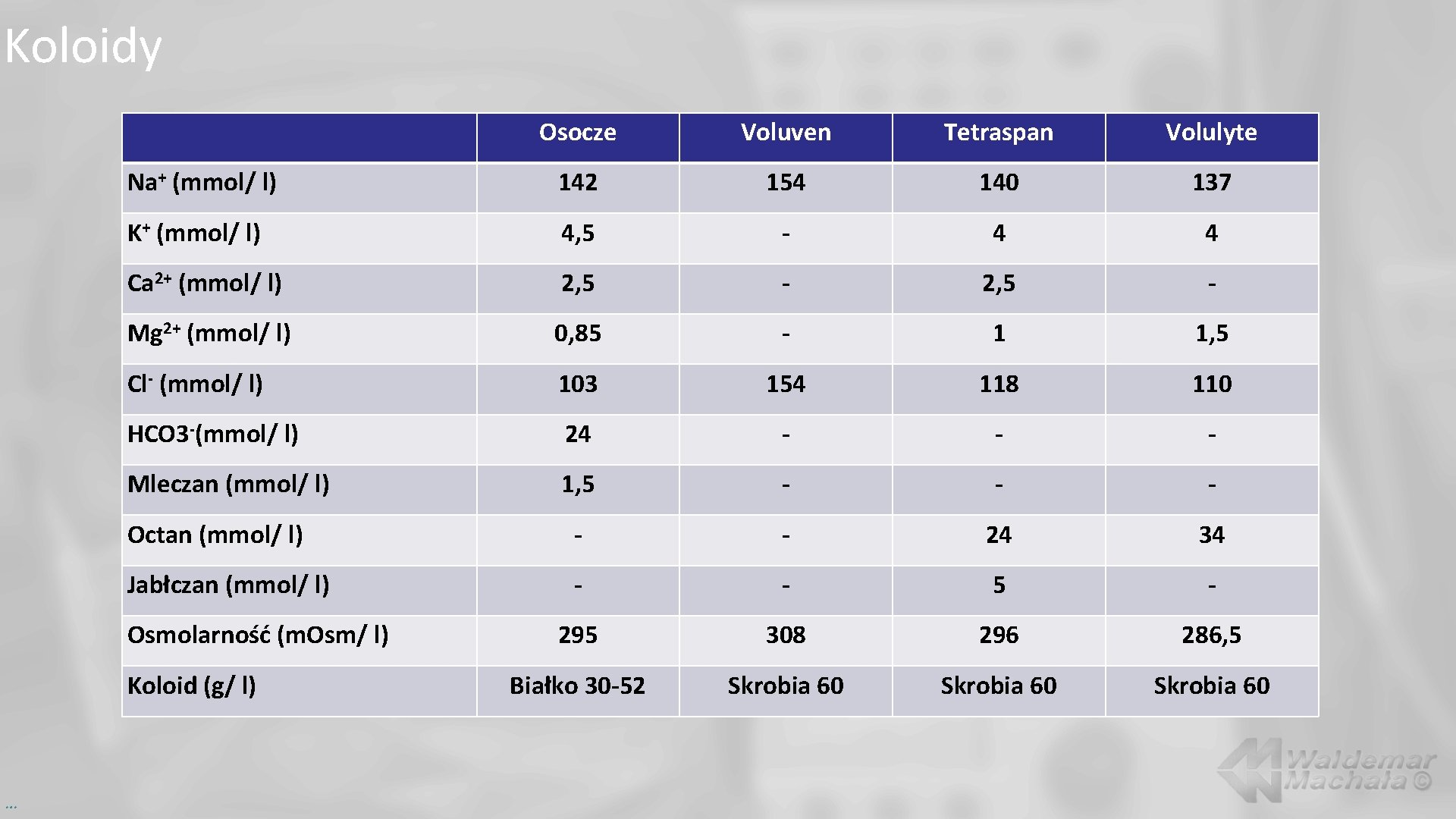
Koloidy Osocze Voluven Tetraspan Volulyte Na+ (mmol/ l) 142 154 140 137 K+ (mmol/ l) 4, 5 - 4 4 Ca 2+ (mmol/ l) 2, 5 - Mg 2+ (mmol/ l) 0, 85 - 1 1, 5 Cl- (mmol/ l) 103 154 118 110 HCO 3 -(mmol/ l) 24 - - - Mleczan (mmol/ l) 1, 5 - - - Octan (mmol/ l) - - 24 34 Jabłczan (mmol/ l) - - 5 - 295 308 296 286, 5 Białko 30 -52 Skrobia 60 Osmolarność (m. Osm/ l) Koloid (g/ l) …
![Krystaloidy vs koloidy efekt objętościowy Objętość przetoczona ml Rodzaj płynu infuzyjnego Zwiększenie objętości Krystaloidy vs koloidy … efekt objętościowy Objętość przetoczona [ml] Rodzaj płynu infuzyjnego Zwiększenie objętości](https://slidetodoc.com/presentation_image_h/35df1f5e423cfa7ad3624fc8a6a3da15/image-34.jpg)
Krystaloidy vs koloidy … efekt objętościowy Objętość przetoczona [ml] Rodzaj płynu infuzyjnego Zwiększenie objętości osocza [ml] 1000 5% glukoza 1000 Mleczan Ringera 250 7, 5% Na. Cl 1000 5% Albuminy 375 100 25% Albuminy 450 500 Volulyte 500

Czas do podjęcia płynoterapii W okresie przedszpitalnym. W szpitalnym oddziale ratunkowym. W czasie operacji ratunkowych. W OIT. 1. Smith JP, Bodai BI, Hill AS i wsp. : Prehosoital stabilization of critically injured patients: a failed concept. J Trauma 1985; 25: 65 -70.

Postępowanie w szpitalu Zatrzymać krwawienie – wielka piątka krwotoków: Zewnętrzny: Badanie kliniczne. Rozpoznać wstrząs, zwracając uwagę na możliwe trudności: Monitorowanie przez pomiar BP. Klatka piersiowa: Współistniejące obrażenia OUN. Badanie kliniczne i rtg KP. Wiek. Drenaż jamy opłucnowej. Budowa ciała (atletyczna). Przyjmowane leki. Hipotermia. Rozrusznik serca. Brzuch: Badanie kliniczne. DPO, FAST, CT, laparoskopia, laparotomia. Miednica: Badanie kliniczne. Rtg, CT, angiografia. Kości długie. 1. 2. Isenberg D: Does advanced life support provide benefits to patients? A literature review. Prehosp Disast Med. 2005; 20: 265 -270. Smith RM, Conn AKT: Prehospital care – scoop and run or stay and play? Injury Int J Care Injured 2009; 40 S 4: 23 -26.

Postępowanie w szpitalu u chorego z krwotokiem wew. Diagnozować, czy operować? Jeżeli chory jest stabilny hemodynamicznie – diagnozować obrazowo. Jeżeli chory jest niestabilny hemodynamicznie: Jeżeli istnieje możliwość spiranego TK (<2 min. – dla całego ciała): Diagnozować obrazowo. Przetaczać płyny i podjąć decyzję – operacja/ ew. transport (brak umiejętności operowania). Jeżeli nie ma możliwości spiralnego TK: Przetaczać płyny i podjąć decyzję – operacja/ ew. transport (brak umiejętności operowania). 1. 2. Sanchez GP, Peng EWK, Marks R i wsp. : Scoop and run strategy for a resuscitative sternotomy following unstable penetrating chest injury. Interact Cardiovasc Thorac Surg 2010; 10: 467 -469. Shanmuganathan K, Matsumoto J: Imaging of penetrating chest trauma. Radiol Clin. North Am 2006; 44: 225 -338. 1, 2

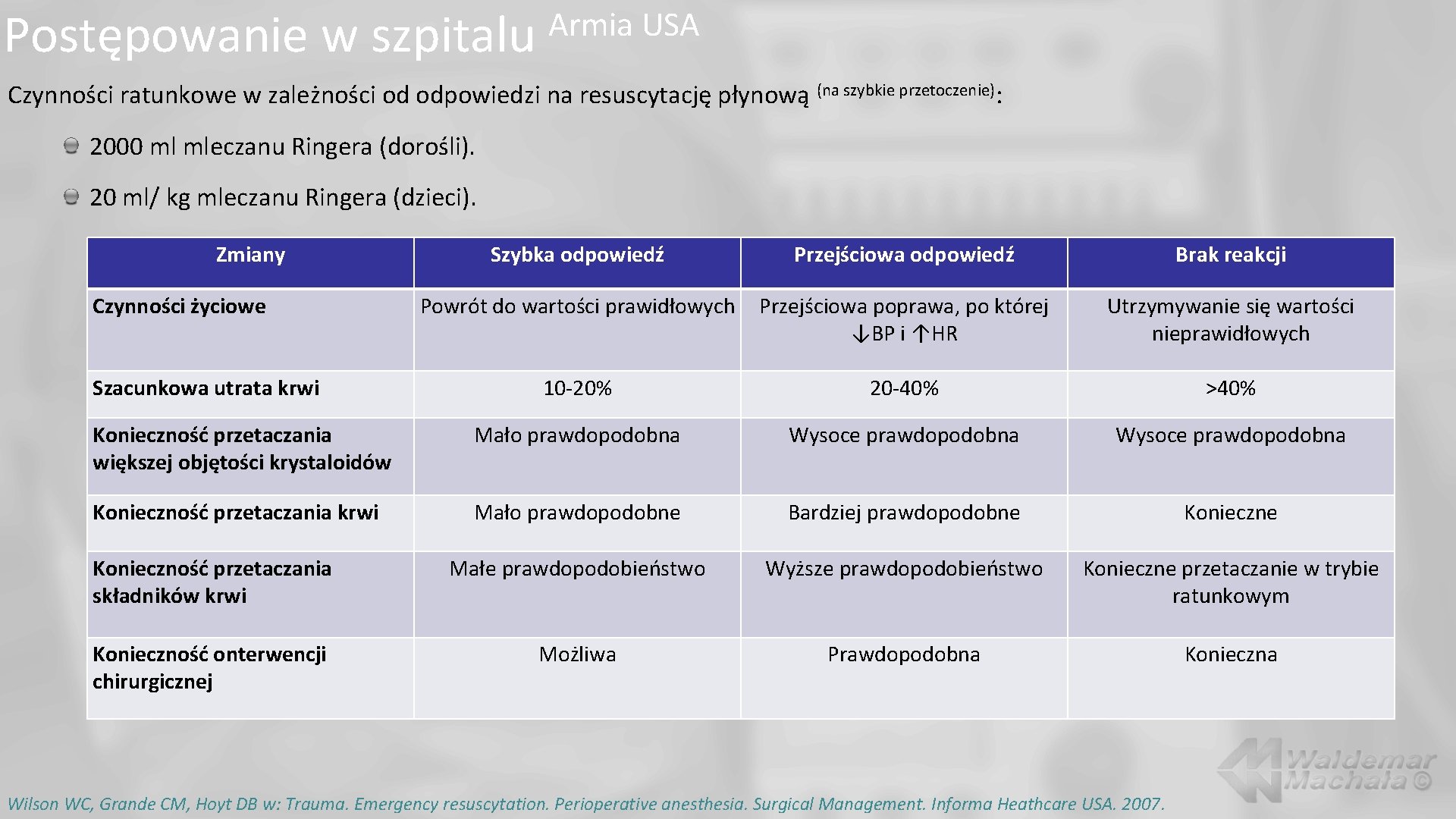
Postępowanie w szpitalu Armia USA Czynności ratunkowe w zależności od odpowiedzi na resuscytację płynową (na szybkie przetoczenie): 2000 ml mleczanu Ringera (dorośli). 20 ml/ kg mleczanu Ringera (dzieci). Zmiany Szybka odpowiedź Przejściowa odpowiedź Brak reakcji Powrót do wartości prawidłowych Przejściowa poprawa, po której ↓BP i ↑HR Utrzymywanie się wartości nieprawidłowych 10 -20% 20 -40% >40% Konieczność przetaczania większej objętości krystaloidów Mało prawdopodobna Wysoce prawdopodobna Konieczność przetaczania krwi Mało prawdopodobne Bardziej prawdopodobne Konieczność przetaczania składników krwi Małe prawdopodobieństwo Wyższe prawdopodobieństwo Konieczne przetaczanie w trybie ratunkowym Konieczność onterwencji chirurgicznej Możliwa Prawdopodobna Konieczna Czynności życiowe Szacunkowa utrata krwi Wilson WC, Grande CM, Hoyt DB w: Trauma. Emergency resuscytation. Perioperative anesthesia. Surgical Management. Informa Heathcare USA. 2007.

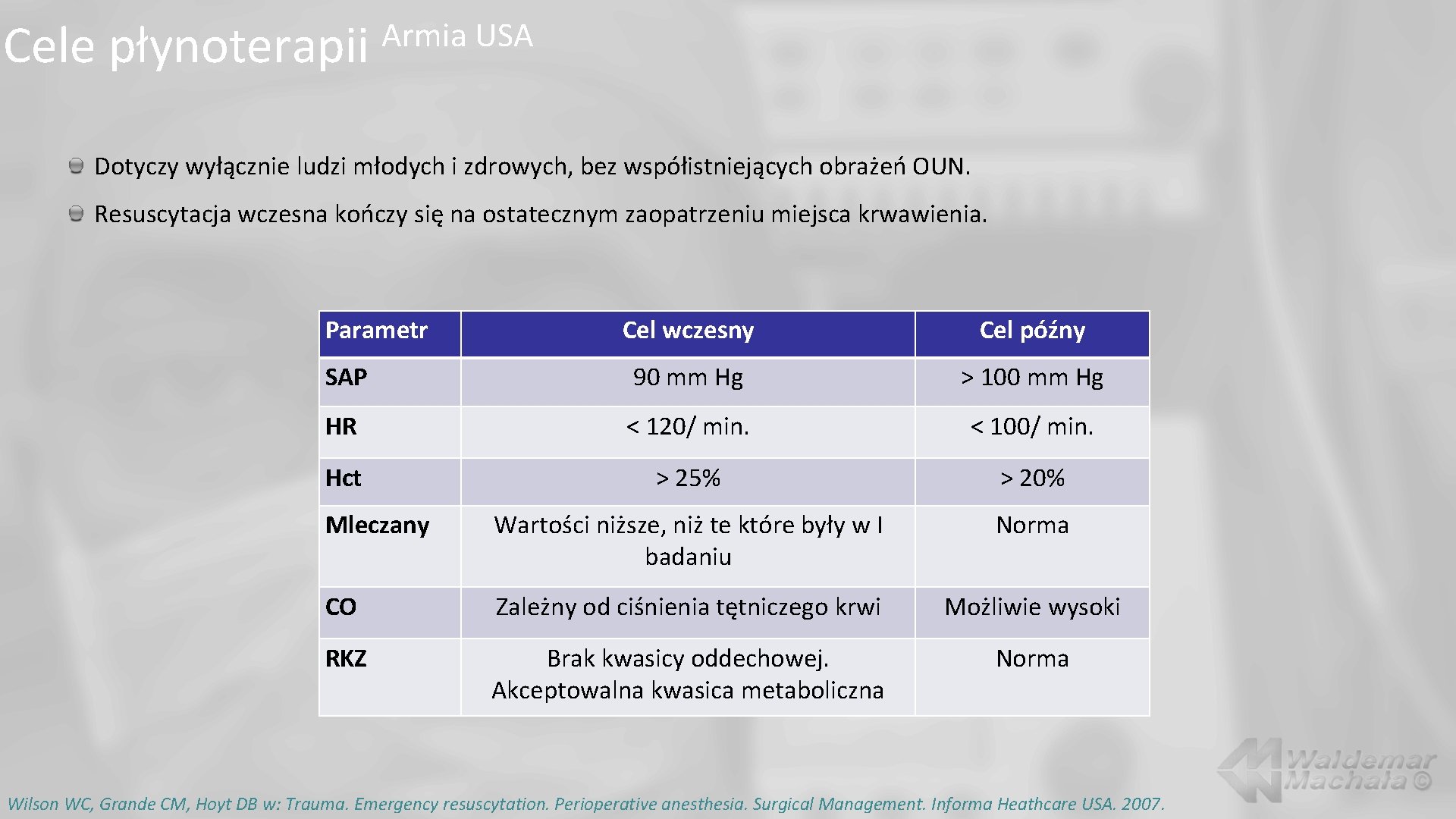
Cele płynoterapii Armia USA Dotyczy wyłącznie ludzi młodych i zdrowych, bez współistniejących obrażeń OUN. Resuscytacja wczesna kończy się na ostatecznym zaopatrzeniu miejsca krwawienia. Parametr Cel wczesny Cel późny SAP 90 mm Hg > 100 mm Hg HR < 120/ min. < 100/ min. Hct > 25% > 20% Mleczany Wartości niższe, niż te które były w I badaniu Norma CO Zależny od ciśnienia tętniczego krwi Możliwie wysoki RKZ Brak kwasicy oddechowej. Akceptowalna kwasica metaboliczna Norma Wilson WC, Grande CM, Hoyt DB w: Trauma. Emergency resuscytation. Perioperative anesthesia. Surgical Management. Informa Heathcare USA. 2007.

Kryteria DIC i ACo. TS 1, 2 Koagulopatia (na miejscu wypadku/ w szpitalu)4, 5, 6: Ostra koagulopatia pourazowa (ACo. TS). Zespół rozsianego wykrzepiania wewnątrznaczyniowego (DIC). Liczba płytek krwi: <50 000 2 pkt. 50 – 100 000 1 pkt. Fibrynogen: < 1 g/l 1 pkt. Kryteria rozpoznania DIC: ≥ 5 pkt. D-dimery: > 4 mg/l 3 pkt. 0, 39 -4 mg/l 2 pkt. INR: 1. 2. >2, 3 2 pkt. 1, 4 -2, 3 1 pkt. Kryteria rozpoznania ostrej koagulopatii pourazowej (ACo. TS): APTT lub/I INR: >35 sek. , lub 1, 2. Johansson PI, Sorensen AM, Perner A i wsp. : Disseminated intravascular coagulation or acute coagulopathy of trauma shock early after trauma? An observational study. Critical Care 2012; 15: 272 -285. Taylor FB, Jr, Toh CH, Hoots WK i wsp. : Towards definition, clinical and laboratory criteria, and a scoring system for disseminated intravascular coagulation. Thromb Haemost 2001; 86: 1327 -1330.

Dlaczego dyskusja o DIC i ACo. TS jest taka ważna? 1, 2, 3 Bo zaburzenia krzepnięcia pojawiają się w konsekwencji: Krwotoku. Wstrząsu urazowego. A ulegają pogłębieniu: Wynikającego ze stanu fizycznego (choroby współistniejące). Po przetoczeniu 2000 ml płynów. I ulegają dalszemu nasileniu w przebiegu: Hipoperfuzji z wszystkimi jej konsekwencjami. Hipotermii. Kwasicy. Hiperkatecholaminemii. Zaburzeń elektrolitowych. 1. 2. 3. Johansson PI, Sorensen AM, Perner A i wsp. : Disseminated intravascular coagulation or acute coagulopathy of trauma shock early after trauma? An observational study. Critical Care 2012; 15: 272 -285. Taylor FB, Jr, Toh CH, Hoots WK i wsp. : Towards definition, clinical and laboratory criteria, and a scoring system for disseminated intravascular coagulation. Thromb Haemost 2001; 86: 1327 -1330. Shaz BH, Winkler AM, James AB i wsp. : Pathophysiology of early trauma-induced coagulopathy: emerging evidence for hemodilution and coagulation factor depletion. J Trauma 2011; 70: 1401 -1407.

Monitorowanie kliniczne wykładniki świadczące o odpowiedniej perfuzji Średnie ciśnienie tętnicze krwi. Ciśnienie perfuzyjne: mózgowe i trzewne: Stan świadomości. Diureza. Powrót włośniczkowy. Perfuzja obwodowa (marmurkowata skóra). Ciepłota obwodowych części ciała (zimne stopy, dłonie). Stężenie mleczanów. Gazometria (p. H, BE, HCO 3 -). Saturacja mieszanej krwi żylnej (Sv. O 2). Prężność CO 2 w mieszanej krwi żylnej. Prężność CO 2 w tkankach (St. CO 2). Prężność O 2 w mięśniach (St. O 2). Marik PE, Monnet X, Teboul JL: Hemodynamic parameters to gouide fluid therapy. Annals of intensive care 2011; 1: 1. http: //www. annalsofintensivecare. com/content/1/1/

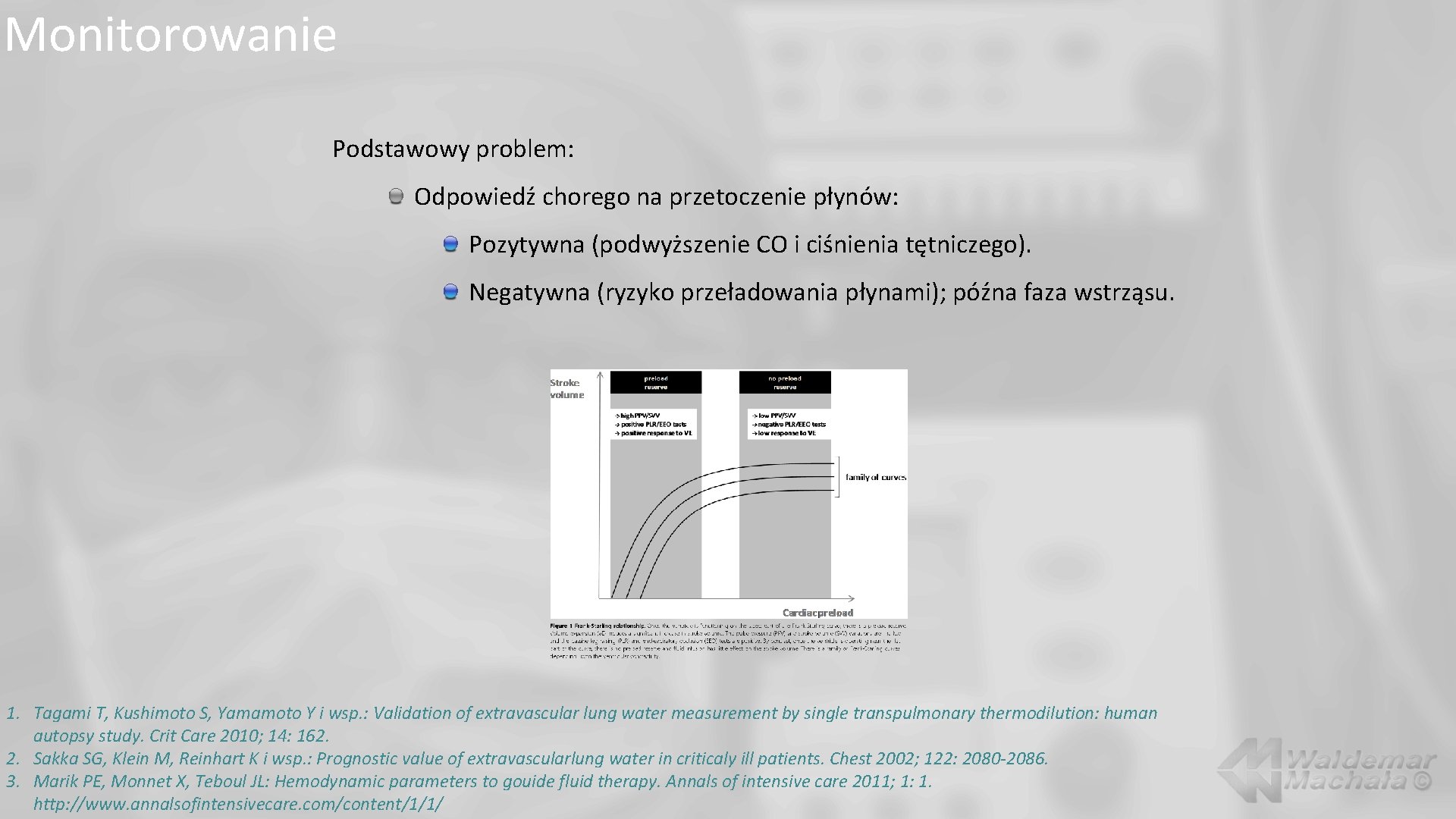
Monitorowanie Podstawowy problem: Odpowiedź chorego na przetoczenie płynów: Pozytywna (podwyższenie CO i ciśnienia tętniczego). Negatywna (ryzyko przeładowania płynami); późna faza wstrząsu. 1. Tagami T, Kushimoto S, Yamamoto Y i wsp. : Validation of extravascular lung water measurement by single transpulmonary thermodilution: human autopsy study. Crit Care 2010; 14: 162. 2. Sakka SG, Klein M, Reinhart K i wsp. : Prognostic value of extravascularlung water in criticaly ill patients. Chest 2002; 122: 2080 -2086. 3. Marik PE, Monnet X, Teboul JL: Hemodynamic parameters to gouide fluid therapy. Annals of intensive care 2011; 1: 1. http: //www. annalsofintensivecare. com/content/1/1/

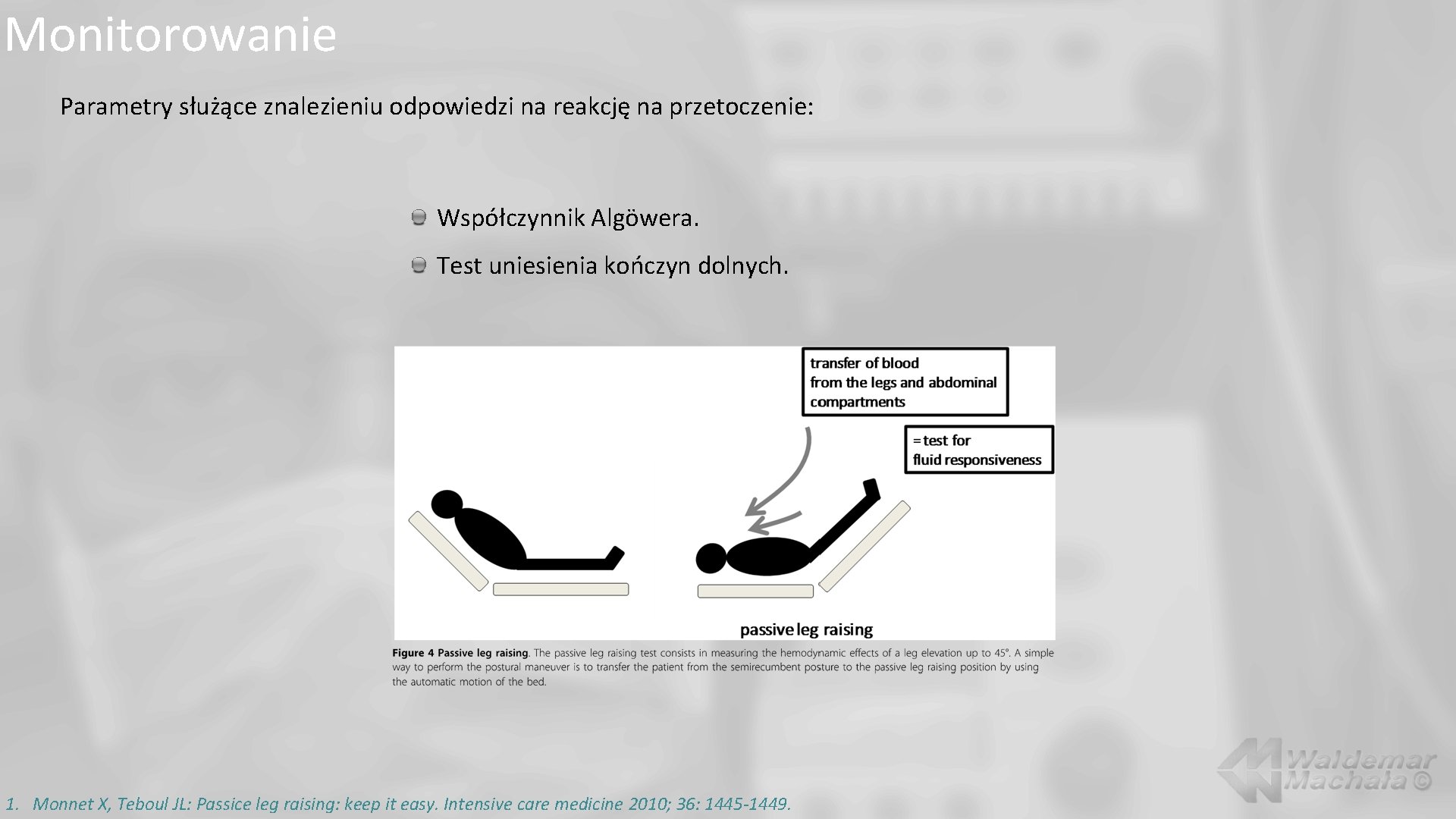
Monitorowanie Parametry służące znalezieniu odpowiedzi na reakcję na przetoczenie: Współczynnik Algöwera. Test uniesienia kończyn dolnych. 1. Monnet X, Teboul JL: Passice leg raising: keep it easy. Intensive care medicine 2010; 36: 1445 -1449.

Monitorowanie Monitory przydatne w monitorowaniu stopnia wolemii: Monitor rzutu serca (Swan-Ganz). PICCO – przezpłucna termodylucja, kalibrowana objętość wyrzutowa (kształt krzywej ciśnieniowej). Viggileo – niekalibrowana objętość wyrzutowa. 1. Tagami T, Kushimoto S, Yamamoto Y i wsp. : Validation of extravascular lung water measurement by single transpulmonary thermodilution: human autopsy study. Crit Care 2010; 14: 162. 2. Sakka SG, Klein M, Reinhart K i wsp. : Prognostic value of extravascularlung water in criticaly ill patients. Chest 2002; 122: 2080 -2086. 3. Marik PE, Monnet X, Teboul JL: Hemodynamic parameters to gouide fluid therapy. Annals of intensive care 2011; 1: 1. http: //www. annalsofintensivecare. com/content/1/1/

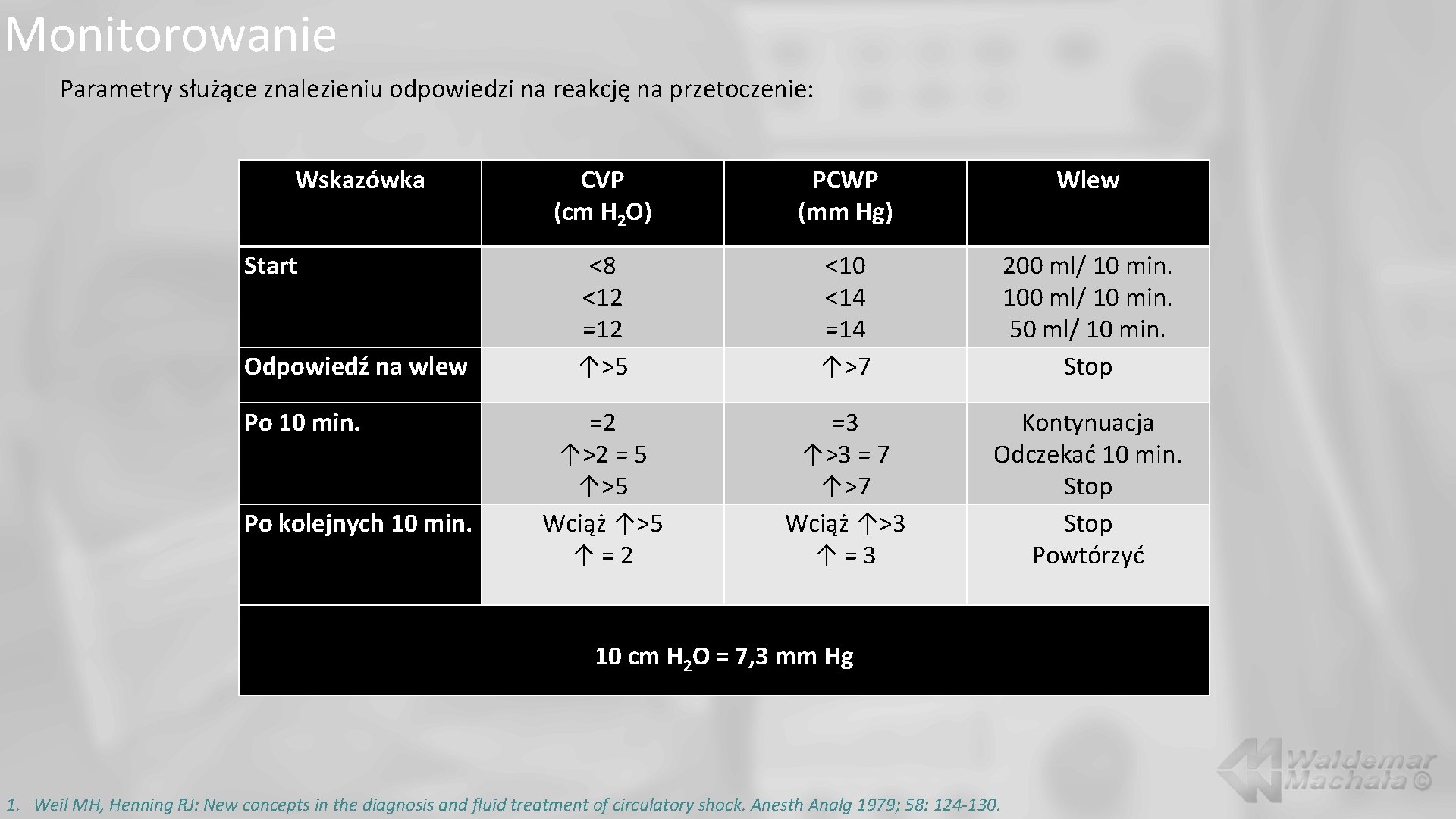
Monitorowanie Parametry służące znalezieniu odpowiedzi na reakcję na przetoczenie: Wskazówka Start Odpowiedź na wlew Po 10 min. Po kolejnych 10 min. CVP (cm H 2 O) PCWP (mm Hg) Wlew <8 <12 =12 ↑>5 <10 <14 =14 ↑>7 200 ml/ 10 min. 100 ml/ 10 min. 50 ml/ 10 min. Stop =2 ↑>2 = 5 ↑>5 Wciąż ↑>5 ↑=2 =3 ↑>3 = 7 ↑>7 Wciąż ↑>3 ↑=3 Kontynuacja Odczekać 10 min. Stop Powtórzyć 10 cm H 2 O = 7, 3 mm Hg 1. Weil MH, Henning RJ: New concepts in the diagnosis and fluid treatment of circulatory shock. Anesth Analg 1979; 58: 124 -130.

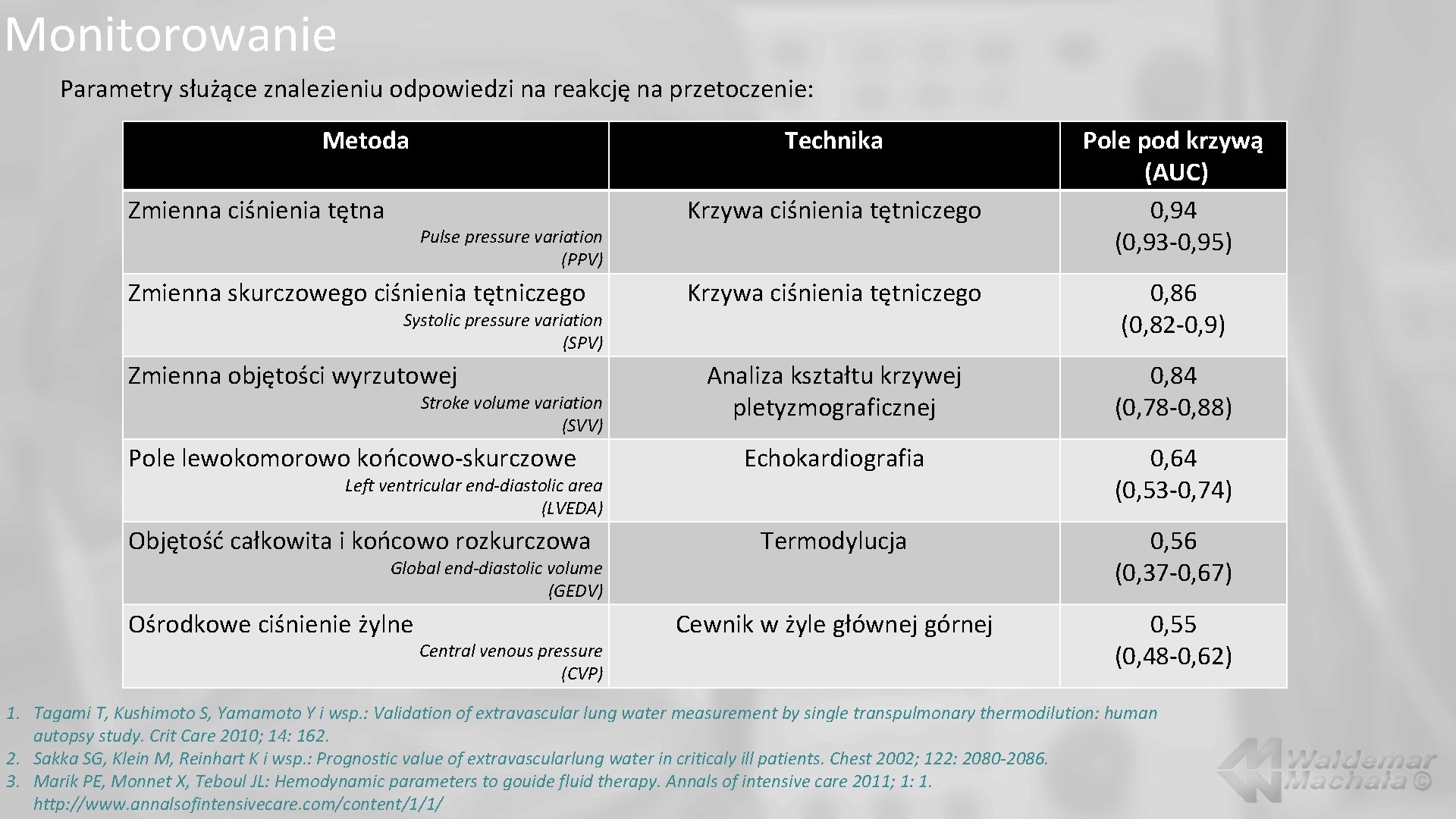
Monitorowanie Parametry służące znalezieniu odpowiedzi na reakcję na przetoczenie: Metoda Zmienna ciśnienia tętna Technika Pulse pressure variation (PPV) Zmienna skurczowego ciśnienia tętniczego Krzywa ciśnienia tętniczego Pole pod krzywą (AUC) 0, 94 (0, 93 -0, 95) Krzywa ciśnienia tętniczego 0, 86 (0, 82 -0, 9) Analiza kształtu krzywej pletyzmograficznej 0, 84 (0, 78 -0, 88) Pole lewokomorowo końcowo-skurczowe Echokardiografia 0, 64 (0, 53 -0, 74) Objętość całkowita i końcowo rozkurczowa Termodylucja 0, 56 (0, 37 -0, 67) Cewnik w żyle głównej górnej 0, 55 (0, 48 -0, 62) Systolic pressure variation (SPV) Zmienna objętości wyrzutowej Stroke volume variation (SVV) Left ventricular end-diastolic area (LVEDA) Global end-diastolic volume (GEDV) Ośrodkowe ciśnienie żylne Central venous pressure (CVP) 1. Tagami T, Kushimoto S, Yamamoto Y i wsp. : Validation of extravascular lung water measurement by single transpulmonary thermodilution: human autopsy study. Crit Care 2010; 14: 162. 2. Sakka SG, Klein M, Reinhart K i wsp. : Prognostic value of extravascularlung water in criticaly ill patients. Chest 2002; 122: 2080 -2086. 3. Marik PE, Monnet X, Teboul JL: Hemodynamic parameters to gouide fluid therapy. Annals of intensive care 2011; 1: 1. http: //www. annalsofintensivecare. com/content/1/1/

Monitorowanie przepuszczalność kapilar – najczulszy parametr późnego wstrząsu Współczynnik pozanaczyniowej wody płucnej – EVLWI Monitorowanie go pozwala domniemywać o przepuszczalności kapilar. 1. Tagami T, Kushimoto S, Yamamoto Y i wsp. : Validation of extravascular lung water measurement by single transpulmonary thermodilution: human autopsy study. Crit Care 2010; 14: 162. 2. Sakka SG, Klein M, Reinhart K i wsp. : Prognostic value of extravascularlung water in criticaly ill patients. Chest 2002; 122: 2080 -2086. 3. Marik PE, Monnet X, Teboul JL: Hemodynamic parameters to gouide fluid therapy. Annals of intensive care 2011; 1: 1. http: //www. annalsofintensivecare. com/content/1/1/

Przetaczanie krwi Wskazania do przetoczenia: Niedokrwistość, Hgb < 7 g/dl. Hematokryt < 25%. Starsi pacjenci ze współistniejącą chorobą serca. Zwiększone zapotrzebowanie na tlen. Utrzymywanie stężenie Hgb: 7 -9 g/dl. Miller’s Anesthesia, 7 th edition. 2010: rozdz. 82. A practice of anesthesia for infants and children, 4 th edition: rodziały 8 i 10. C Cote. 2009.

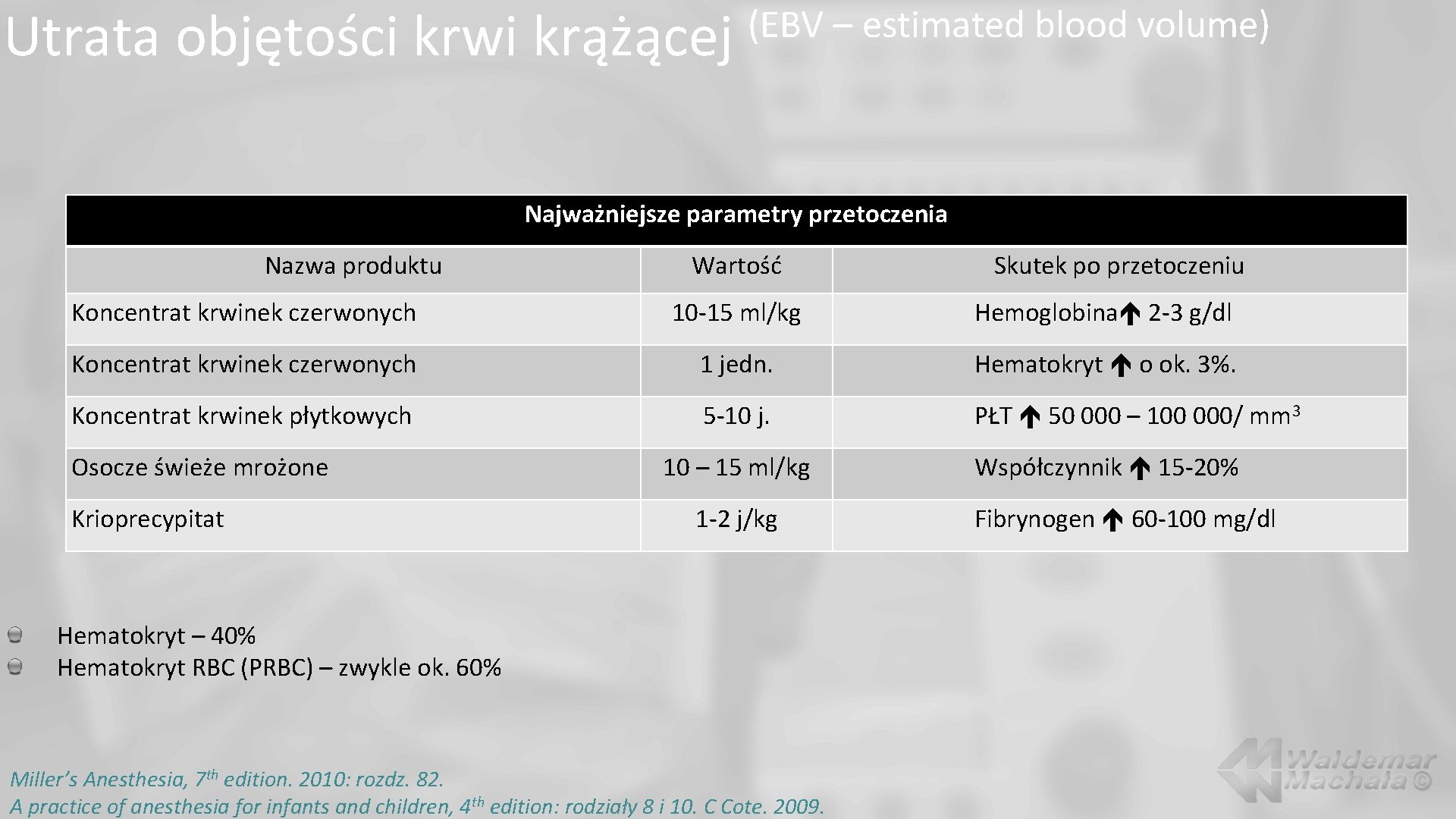
Utrata objętości krwi krążącej (EBV – estimated blood volume) Najważniejsze parametry przetoczenia Nazwa produktu Wartość Skutek po przetoczeniu Koncentrat krwinek czerwonych 10 -15 ml/kg Hemoglobina 2 -3 g/dl Koncentrat krwinek czerwonych 1 jedn. Hematokryt o ok. 3%. Koncentrat krwinek płytkowych 5 -10 j. PŁT 50 000 – 100 000/ mm 3 Osocze świeże mrożone Krioprecypitat 10 – 15 ml/kg 1 -2 j/kg Hematokryt – 40% Hematokryt RBC (PRBC) – zwykle ok. 60% Miller’s Anesthesia, 7 th edition. 2010: rozdz. 82. A practice of anesthesia for infants and children, 4 th edition: rodziały 8 i 10. C Cote. 2009. Współczynnik 15 -20% Fibrynogen 60 -100 mg/dl

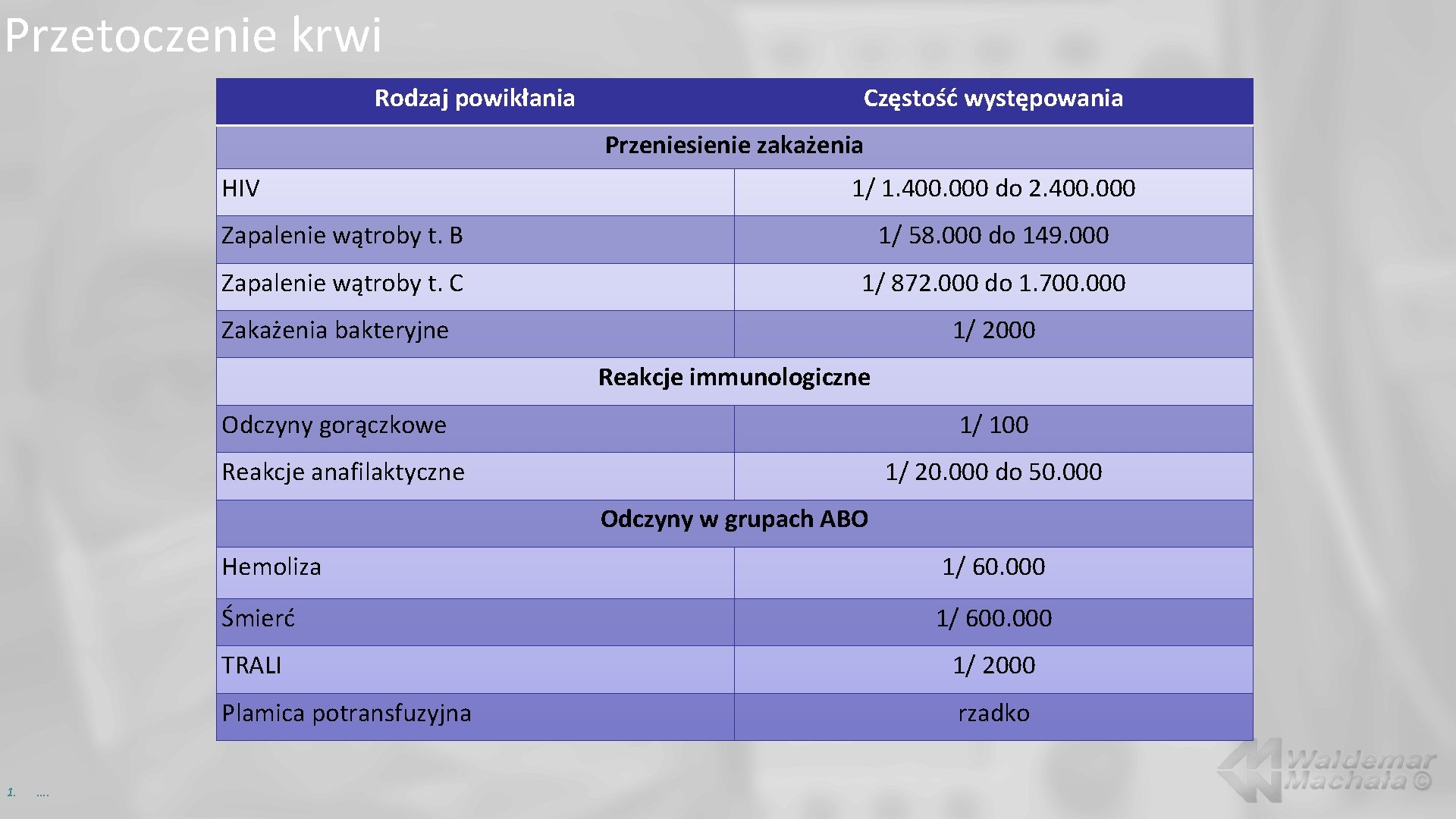
Przetoczenie krwi Rodzaj powikłania Częstość występowania Przeniesienie zakażenia HIV 1/ 1. 400. 000 do 2. 400. 000 Zapalenie wątroby t. B 1/ 58. 000 do 149. 000 Zapalenie wątroby t. C 1/ 872. 000 do 1. 700. 000 Zakażenia bakteryjne 1/ 2000 Reakcje immunologiczne Odczyny gorączkowe 1/ 100 Reakcje anafilaktyczne 1/ 20. 000 do 50. 000 Odczyny w grupach ABO 1. …. Hemoliza 1/ 60. 000 Śmierć 1/ 600. 000 TRALI 1/ 2000 Plamica potransfuzyjna rzadko

Krzepnięcie krwi Odejście od modelu kaskadowego (1964). Komórkowy model krzepnięcia: Czynnik tkankowy. Czynnik VII. Ca 2+. I. Inicjacja. II. Amplifikacja. Rozważenie podania: III. Propagacja. Czynnika VII – Novo. Seven (Novo). Zespołu protrombiny (II, VII, IX, X): Octaplex (Octa. Pharma). Prothromplex (Baxter). Ibister JP: The normal haemostatic system. Critical Care and Resuscitation 2008; 10: 261 -263.

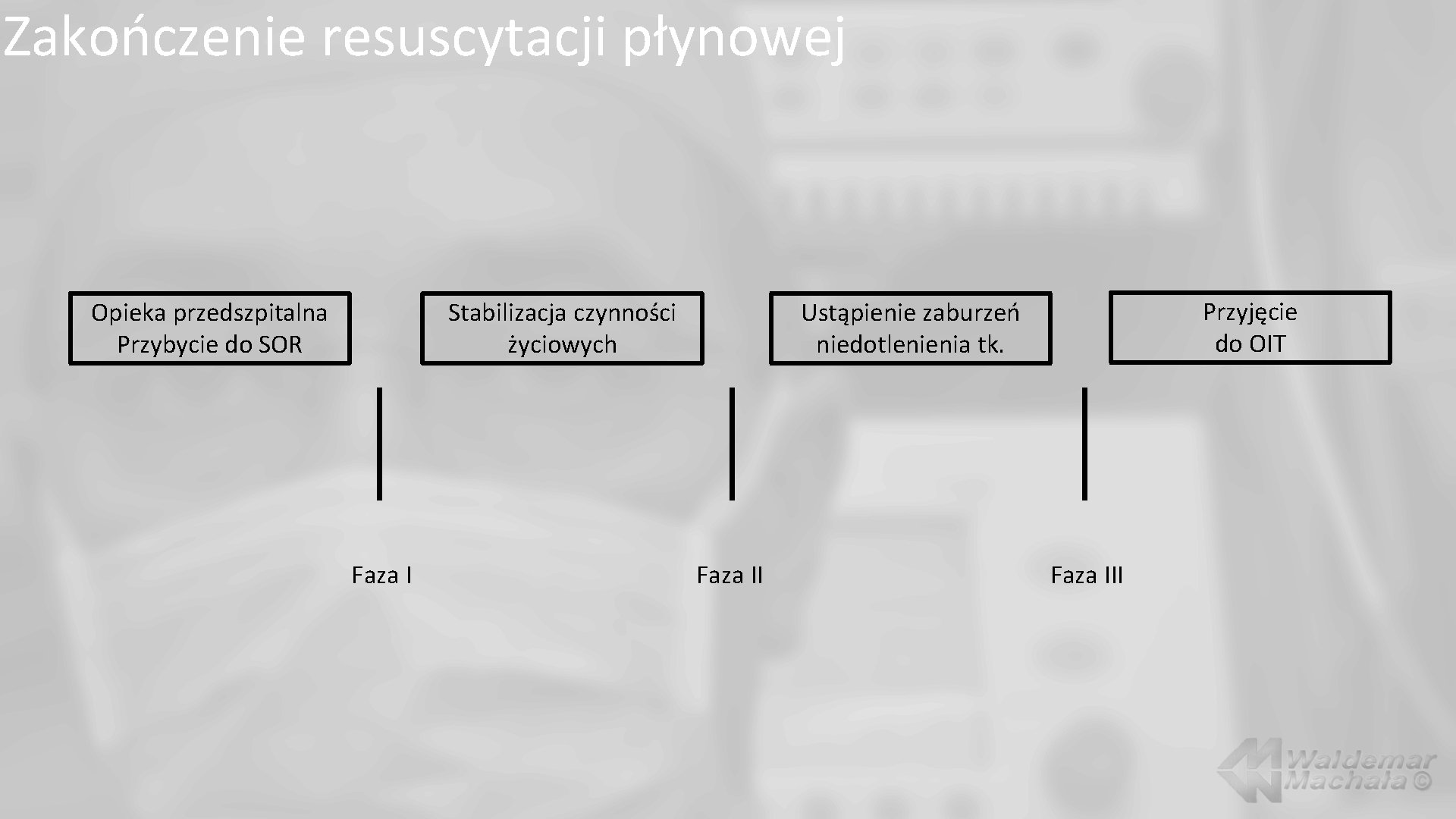
Zakończenie resuscytacji płynowej Opieka przedszpitalna Przybycie do SOR Stabilizacja czynności życiowych Faza I Przyjęcie do OIT Ustąpienie zaburzeń niedotlenienia tk. Faza III

Zakończenie resuscytacji płynowej Efektywna tlenoterapia skutkująca podwyższeniem Sp. O 2>97%. Intubacja i wentylacja mechaniczna: Ochrona dolnych dróg oddechowych: Ustępowanie zaburzeń natlenienia (Fi. O 2<60%, przy Sp. O 2>97%). Ustępowanie zaburzeń wentylacji (ETCO 2<60 mm Hg). Uzupełnienie objętości krwi krążącej (koloidy, krystaloidy, preparaty krwi): CVP ok. 20 cm H 2 O. Hgb: 10 -12 g/dl. Pozytywny skutek wdrożonej terapii (w tym amin katecholowych), skutkującej: HR w granicach: 50 -120/min. MAP w granicach: 70 -110 mm Hg. Podwyższenie wartości Scv. O 2>65%. Obniżenie stężenia mleczanów <2 mmol/l.

Czas do podjęcia płynoterapii W okresie przedszpitalnym. W szpitalnym oddziale ratunkowym. W czasie operacji ratunkowych. W OIT. 1. Smith JP, Bodai BI, Hill AS i wsp. : Prehosoital stabilization of critically injured patients: a failed concept. J Trauma 1985; 25: 65 -70.

Zespół zmiażdżenia (crash syndrome - CS) jest chorobą ogólnoustrojową, będącą konsekwencją rozległego obrażenia mięśni. W jej przebiegu zostaje uwolniona do krwioobiegu mioglobina. Mioglobina łatwo przenika do kanalików nerkowych. W kanalikach nerkowych tworzą się konglomeraty mioglobiny, które doprowadzają do wystąpienia ostrej niewydolności nerek (acute renal failure - ARF). W terapii CS należy uwzględnić zapobieganie wystąpieniu ostrej niezapalnej niewydolności nerek (ONN) przez m. in. Leczenie wstrząsu hipowolemicznego. Należyte wypełnienie łożyska naczyniowego. Alkalizację moczu. Leczenie nerkozastępcze.

Zespół zmiażdżenia przebieg Wczesny (3 -4 doba); tromboplastyna tkankowa – zakrzepica. Pośredni; wyczerpanie czynników krzepnięcia. Późny (> 10 -12 doby). Czynniki pogarszające: Ból. Zakażenie. MODS.

Zespół zmiażdżenia leczenie - pryncypia Przez pierwsze kilka godzin – Sol. Ringeri 1500 ml/ godz. 12 l/dobę. 500 ml 5% glukozy + 50 mmol Na. HCO 3 + 70 mmol Na. Cl. 5 g mannitolu (25 ml 20%) na każde 500 ml płynu; warunek: diureza > 4 l/ dobę. Unikanie furosemidu!!! Zachowanie diurezy 8 l/ dobę. Utrzymanie p. H moczu > 6, 5.

Wnioski Wstrząs krwotoczny o ciężkim przebiegu: Przetaczanie płynów (masywne vs restrykcyjne). Permisywna hipotensja przy niekontrolowanym krwawieniu. Ostrożne przetaczanie płynów, zatrzymanie krwawienia (operacja), potem agresywne przetaczanie płynów. Poważne rozważenie dla użycia roztworu hipertonicznej soli z hydroksyetylowaną skrobią. Mleczan Ringera lub/i hydroksyetylowana skrobia i 0, 9% Na. Cl – jako płyny pierwszego rzutu. KKCz, jeżeli Hct<25%. FFP i krioprecypitat – tylko, jeżeli istnieją zaburzenia krzepnięcia. Rozważenie podania Novo. Seven/ zespołu protrombiny - w wybranych wskazaniach (kości długie, miednica, przestrzeń pozaotrzewowa. Zespół zmiażdżenia – nie jest kazuistyką.


Czy chory internistycznie zdrowy poddany „głodówce przedoperacyjnej” – wymaga przetoczenia płynów przed indukcją znieczulenia? Chyba nie… Obniżenie ciśnienia związane z indukcją znieczulenia można skorygować podając w czasie anestezji: Małe dawki amin katecholowych. Krystaloidów w objętości zapotrzebowania godzinowego. Jacob M, Chappel D, Conzen P i wsp. : Blood volume is normal after pre-operative overnight fasting. Acta Anaesthesiol Scand 2008; 52: 522 -529.

Podstawowe zapotrzebowanie na płyny Formuła oparta na masie ciała – w odniesieniu do doby: 100 ml/ kg dla pierwszych 10 kg/ 24 godz. 50 ml/ kg na drugie 10 kg/ 24 godz. 20 ml/ na każdy następny kg/ 24 godz. < 60 rż. 15 ml/ na każdy następny kg/ 24 godz. > 60 rż. Przykład: 100 kg; < 60 rż SUMA: 100 kg; > 60 rż 1000, 0 500, 0 1600, 0, bo 80 x 20 ml 1200, 0, bo 80 x 15 3100, 0 2700, 0

Podstawowe zapotrzebowanie na płyny Korekta w zależności od: Gorączka 12, 5%/ każdy 1 o. C. Poty 10 -25%. Hiperwentylacja 10 -60% Przykład: <60 rż >60 rż Gorączka 390 ml 340 ml/ każdy o. C. Poty 310 -770 ml 270 -670 ml. Hiperwentylacja 310 -1800 ml 270 -1600 ml.