Vyetovac metody v diabetologii a kazuistiky Semin patologick

Vyšetřovací metody v diabetologii a kazuistiky Seminář patologické fyziologie MUDr. Hana Krejčí, Ph. D.

Diabetes mellitus - klasifikace DM 1. typu – autoimunitní destrukce beta buněk DM 2. typu – porucha sekrece inzulinu + inzulinová rezistence Gestační diabetes – přechodná porucha v těhotenství u žen s dispozicí k DM, zejména 2. typu Ostatní typy DM: • • monogenně podmíněné typy DM (MODY) sekundární DM u nemocí zevního pankreatu (chronická pankreatitis atd. ) sekundární DM u endokrinopatií (steroidní diabetes atd. ) vzácné genetické defekty a syndromy spojené s DM

Vyšetřovací metody v diabetologii 1. 2. 3. 4. Diagnostika DM Klasifikace DM Sledování kompenzace DM Screening a sledování chronických komplikací DM

I. Diagnostika DM Pro DM svědčí nález opakované nebo chronické hyperglykémie: 1. nalačno opakovaně ≥ 7, 0 mmol/l nebo 2. náhodná glykémie opakovaně ≥ 11, 1 mmol/l nebo 3. glykémie ve 120. min 75 g OGTT ≥ 11, 1 mmol/l nebo 4. Hb. A 1 c ≥ 48 mmol/mol

Prediabetes glykémie nalačno 5, 6 – 6, 9 mmol/l = hraniční glykémie nalačno a/nebo glykémie ve 120. min OGTT 7, 8 – 11, 0 mmol/l = porucha glukózové tolerance a/nebo Hb. A 1 c 39 – 47 mmol/mol = zvýšené riziko kardiovaskulárních komplikací, chronických mikrovaskulárních komplikací, některých typů nádorů a Alzheimerovy demence = zvýšené riziko následné progrese do diabetu Při účinné intervenci je reverzibilní, lze předejít komplikacím i progrese do DM 2. typu.

Glykémie • k potvrzení diagnózy je nutný žilní odběr a stanovení glykémie standardní laboratorní metodou • glykémie z kapilární krve je pouze orientační • při odběru do standardní zkumavky je nutná analýza do 30 min od odběru, jinak vliv glykolýzy (proto falešně negativní výsledky při preventivních prohlídkách) • odložená analýza je možná při odběru do zkumavky s třísložkovým antiglykolytickým činidlem

OGTT • orální glukózový toleranční test • žilní glykémie ráno nalačno a 120. min po vypití roztoku 75 g glukózy Použití: • k ověření diagnózy prediabetu/diabetu při pochybnostech a rozporuplných výsledcích • screening DM u jedinců se zvýšeným rizikem diabetu (obézní, pozitivní RA…) • screening gestačního diabetu – plošně u všech těhotných (v těhotenství jiná diagnostická kritéria a navíc odběr i v 60. min)

Hb. A 1 c • glykovaný hemoglobin (laicky „dlouhý cukr“) • odráží průměrnou glykémii za poslední 3 měsíce (tj. 120 dní životnosti erytrocytů) Použití: • ke sledování průběžné kompenzace DM: • uspokojivá kompenzace < 48 mmol/mol, v těhotenství < 40 mmol/mol • jako alternativní metoda diagnostiky DM (ale dražší než glykémie a OGTT): • norma < 39 mmol/mol • prediabetes 39 – 47 mmol/mol • diabetes ≥ 48 mmol/l

Hb. A 1 c Falešně nižší hodnoty: • zkrácení životnosti erytrocytů (hemolytické anémie, těhotenství) • fetální hemoglobin • hemoglobinopatie Falešně vyšší hodnoty: • sideropenická anémie

Hb. A 1 c – kazuistika 1: Diabetik má při pravidelné kontrole glykémii nalačno téměř v normě 5, 7 mmol/l, ale Hb. A 1 c 58 mmol/mol. Je kompenzace jeho diabetu uspokojivá? Ne, u pacienta jsou zvýšené zejména postprandiální glykémie, proto má vyšší Hb. A 1 c a celková kompenzace DM je neuspokojivá, i když je glykémie nalačno jen mírně vyšší. V hodnotě Hb. A 1 c se odráží průměr všech glykémií. Pacientovi je doporučena úprava stravy a monitorování glykémií po jídle na glukometru.

Hb. A 1 c – kazuistika 2: Ze záznamů stažených z glukometru diabetika jsou patrné četné hypoglykémie i hyperglykémie. Hb. A 1 c je 42 mmol/mol. Jedná se o uspokojivou kompenzaci? Ne, Hb. A 1 c odráží pouze průměr glykémií, ale velká variabilita glykémií je samostatný rizikový faktor pro rozvoj chronických komplikací diabetu. Mírně vyšší, ale stabilní glykémie a Hb. A 1 c jsou méně rizikové než nižší Hb. A 1 c, ale s velkou variabilitou glykémií (tj. kolísající z hypo do hyper).

Hb. A 1 c – kazuistika 3: Při operaci pacienta bez předchozí anamnézy diabetu je zachycena glykémie 8 mmol/l. Opakovaná glykémie je v normě, Hb. A 1 c je také v normě. Jedná se o diabetes? Pravděpodobně ne. I u zdravého člověka se ve výjimečných zátěžových situacích (nemoc, operace, úraz atd. ) může objevit přechodně hyperglykémie. Zátěžovou situací však není myšlen zákusek v cukrárně – po něm má jedinec bez prediabetu/diabetu glykémii v normě (max. do 7, 8 mmol/l za 1 -2 hodiny po jídle).

II. Klasifikace DM • v rozlišení DM 1. a 2. typu se nelze spolehnout na předpoklad dítě – DM 1. typu, dospělý – DM 2. typu ani na předpoklad štíhlý – DM 1. typu, obézní – DM 2. typu • 50 % případů DM 1. typu se rozvíjí až v dospělosti • při současné epidemii DM 2. typu se jeho začátek posouvá do čím dál mladších věkových skupin a začíná se objevovat i u dětí • 10 -15 % diabetiků 2. typu jsou štíhlí • nadváha a obezita je častá i mezi diabetiky 1. typu • setkáváme se také s kombinací DM 1. a 2. typu

Laboratorní vyšetření k odlišení DM 1. a 2. typu • inzulin – RIA metoda (radioimmunoassay) objevena v 60. letech (Nobelova cena), teprve díky tomu zjištěno, že hladiny inzulinu mohou být u DM 2. typu zvýšené, omezené využití při léčbě inzulinem (interferuje s aplikovaným inzulinem) • C-peptid – koreluje pouze s vlastní sekrecí inzulinu (lze stanovit i při léčbě inzulinem) • ostrůvkové autoprotilátky – proti antigenům beta buněk: • anti-GAD (glutamic acid decarboxylase) • anti-IA-2 (tyrosin fosfatáza)

DM 1. typu • snížená a později nedetekovatelná hladina inzulinu/C-peptidu (u pomalu progredujícícho DM 1 manifestovaného v dospělosti může být dlouhou dobu nebo i trvale částečně zachovalá sekrece) • nutná léčba inzulinem • sklon ke ketoacidóze (nemusí být u DM 1 s částečně zachovalou sekrecí inzulinu) • pozitivní ostrůvkové autoprotilátky • častější výskyt dalších autoimunitních chorob (autoimunitní tyreoiditis, Graves. Basedowova choroba, celiakie atd. ) • často negativní rodinná anamnéza diabetu

DM 2. typu • dlouhou dobu zvýšené nebo normální hladiny inzulinu/C-peptidu, později mohou klesat (vyhasínání sekrece inzulinu), ale nikdy ne na nulu • při správné a včasné léčbě lze dosáhnout remise • bez sklonu ke ketoacidóze • negativní ostrůvkové autoprotilátky • často přítomny další složky metabolického syndromu: centrální nadváha/obezita, esenciální hypertenze, dyslipidémie (vyšší triacylglyceroly, nižší HDL) • často pozitivní rodinná anamnéza diabetu

III. Sledování kompenzace DM 1. selfmonitoring glykémií na glukometru 2. kontinuální monitorace glukózy (CGM) pomocí glukózového senzoru 3. průběžné laboratorní kontroly Hb. A 1 c (á 3 měsíce)

Glukometry

Kontroly na glukometru – cílové hodnoty nalačno a před jídly 3, 5 – 5, 5 mmol/l 1 hodina po jídle 5, 5 – 7, 8 mmol/l nebo 2 hodiny po jídle 5, 5 – 6, 7 mmol/l co nejméně hypoglykémií (< 3, 5 mmol/l) Vyšší cílové hodnoty jsou u starších pacientů a u pacientů s poruchou rozpoznávání hypoglykémie.
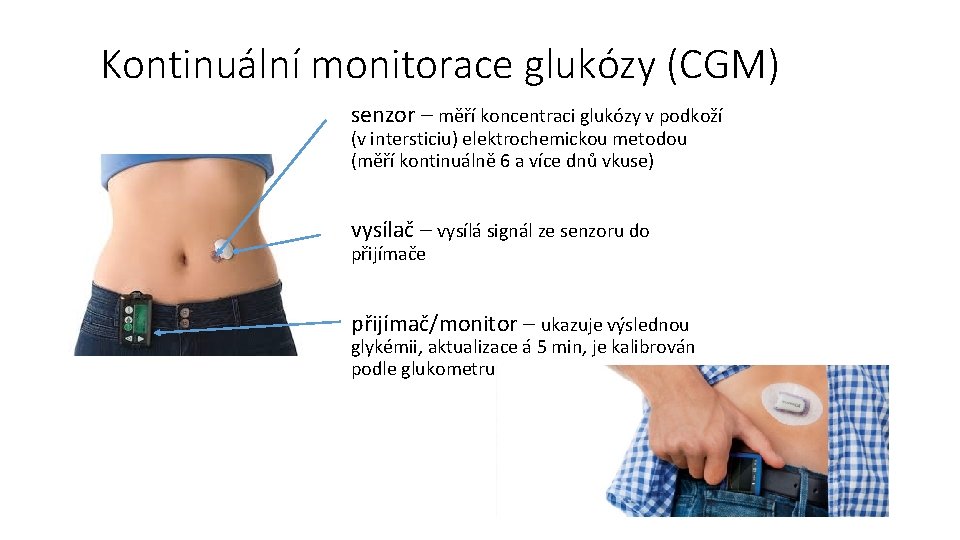
Kontinuální monitorace glukózy (CGM) senzor – měří koncentraci glukózy v podkoží (v intersticiu) elektrochemickou metodou (měří kontinuálně 6 a více dnů vkuse) vysílač – vysílá signál ze senzoru do přijímače přijímač/monitor – ukazuje výslednou glykémii, aktualizace á 5 min, je kalibrován podle glukometru

IV. Screening a sledování chronických komplikací DM Diabetická retinopatie: • kontroly 1 x ročně u očního lékaře • na očním pozadí pátrá po cévních změnách typických pro DR Diabetická nefropatie: • kontroly mikroalbuminurie (poměr albumin/kreatinin z ranního vzorku moče) a výpočet GFR u diabetologa 1 x ročně • prokázaná renální insuficience – kontroly u nefrologa Diabetická neuropatie: • kontroly individuální dle obtíží • orientační posouzení jemného a vibračního čití u diabetologa • speciální (EMG a další) u neurologa

Kazuistika Ve večerních hodinách je na oddělení urgentního příjmu přijat 7 -letý chlapec pro zvracení, dehydrataci a bolesti břicha. Matka udává celkové zhoršení stavu s horečkou a počínajícím kašlem od večera předchozího dne (u mladšího bratra byla také horečka s kašlem a rýmou). Přes den pospával, hodně pil, ale neměl chuť k jídlu a měl zvýšenou teplotu. Večer začal zvracet a stěžoval si na bolesti břicha, proto jeli na pohotovost. Již několik týdnů ale pozorovala u chlapce větší únavu (po škole si šel lehnout, což u něj neznala), žízeň a častější močení. Zdá se jí, že také zhubnul, chuť k jídlu ale měl, spíše i větší. Jinak byl dosud zdráv. Chlapec je při příjmu zchvácený, odpovídá s latencí, při stoji má tendenci kolabovat, je subfebrilní, má suché sliznice a snížený kožní turgor. Nápadně zhluboka dýchá, občas s dráždivým kašlem. Břicho je palpačně obtížně vyšetřitelné, reaguje bolestivě.

Jaké navrhujete vstupní laboratorní vyšetření?
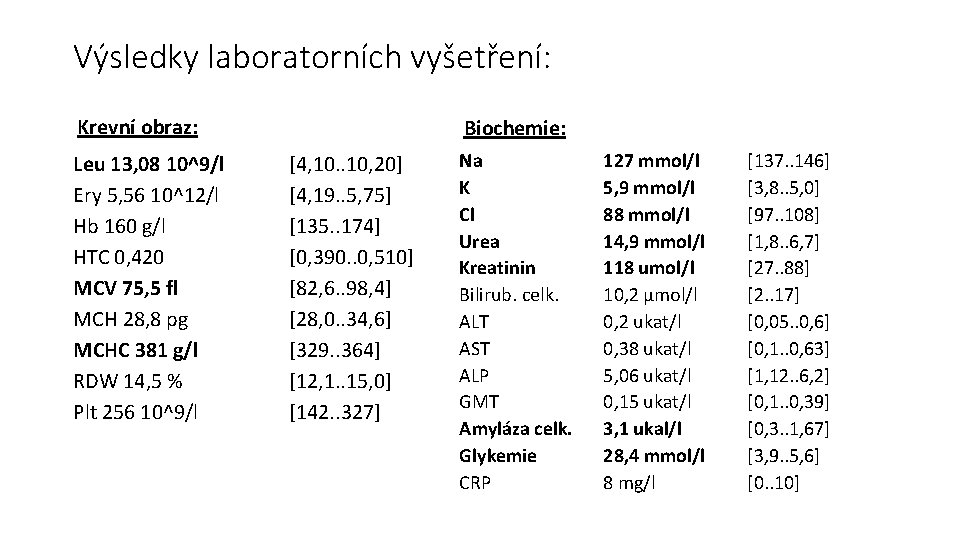
Výsledky laboratorních vyšetření: Krevní obraz: Leu 13, 08 10^9/l Ery 5, 56 10^12/l Hb 160 g/l HTC 0, 420 MCV 75, 5 fl MCH 28, 8 pg MCHC 381 g/l RDW 14, 5 % Plt 256 10^9/l Biochemie: [4, 10. . 10, 20] [4, 19. . 5, 75] [135. . 174] [0, 390. . 0, 510] [82, 6. . 98, 4] [28, 0. . 34, 6] [329. . 364] [12, 1. . 15, 0] [142. . 327] Na K Cl Urea Kreatinin Bilirub. celk. ALT AST ALP GMT Amyláza celk. Glykemie CRP 127 mmol/l 5, 9 mmol/l 88 mmol/l 14, 9 mmol/l 118 umol/l 10, 2 μmol/l 0, 2 ukat/l 0, 38 ukat/l 5, 06 ukat/l 0, 15 ukat/l 3, 1 ukal/l 28, 4 mmol/l 8 mg/l [137. . 146] [3, 8. . 5, 0] [97. . 108] [1, 8. . 6, 7] [27. . 88] [2. . 17] [0, 05. . 0, 6] [0, 1. . 0, 63] [1, 12. . 6, 2] [0, 1. . 0, 39] [0, 3. . 1, 67] [3, 9. . 5, 6] [0. . 10]

Které základní laboratorní vyšetření je nutné ještě doplnit?

Kapilární Astrup: p. H: p. CO 2: Akt. bikarb: Stand. bikar: BE akt. : p. O 2: sat. O 2: 7, 14 2, 48 k. Pa 6, 1 mmol/l 8, 9 mmol/l -21, 9 mmol/l 12, 1 k. Pa 95 % [7, 36. . 7, 44] [4, 7. . 6] [22. . 26] [-2. . 2] [10, 4. . 14, 3] [94. . 99] O jakou poruchu ABR se jedná?

Jaká je aniontová mezera (anion gap)? Jaká je pravděpodobná diagnóza při nálezu hyperglykémie a metabolické acidózy u dítěte? Jak by se změnily parametry ABR a klinický obraz, při pokračujícím zvracení? Jaký nález očekáváte v moči?

Jakou očekáváte osmolalitu séra? Jak ji lze vypočítat? Co je příčinou hyponatrémie? Jak byste interpretovali renální parametry? Co je příčinou hyperkalémie?

Kalémie u diabetické ketoacidózy zvyšuje snižuje • přesun K+ z ICT do ECT: • přesun K+ z ECT do ICT: • acidóza • deficit inzulinu • hyperosmolalita • renální selhání • vylučování H+ renálními tubuly • léčba acidózy/alkalóza • infúze inzulinu • pokles osmolality • aktivace aldosteronu • ketonurie

Jak lze interpretovat nález leukocytózy? Co je příčinou vyšší hodnoty MCHC a nižší MCV? Co může být příčinou zvýšené amylázy, zvracení a bolestí břicha? Referenční rozmezí alkalické fosfatázy v dospělosti je 0, 7 až 2, 2 ukal/l. Proč je u dítěte tohoto věku rozmezí větší (1, 12 -6, 2)?

Co je příčinou diabetické ketoacidózy? Jaká je patogeneze rozvoje diabetické ketoacidózy? Které jiné stavy vedou ke zvýšené tvorbě ketolátek?


DKA – typické příznaky: D K Dehydratace…. . až delirium A Abdomen: bolest břicha, nauzea, zvracení Kussmaulovo dýchání

Další příčiny ketogeneze • alkoholická ketoacidóza Fyziologicky bez rozvoje acidémie, tzv. nutriční ketóza: • hladovění • těhotenství • nízkosacharidová (ketogenní) strava

Hlavní zásady léčby diabetické ketoacidózy: 1. rehydratace – infúzní roztoky 2. inzulin i. v. (z podkoží se při DKA špatně vstřebává) 3. náhrada iontů při depleci (sodík, kalium, fosfáty – podle vývoje jejich sérových hladin) 4. (bikarbonát) – pouze u těžké acidémie (p. H < 6, 8) a s korekcí p. H max. do 7, 2 Úprava osmolality, p. H i glykémie musí být pozvolná, jinak hrozí edém mozku.
- Slides: 35



























































