Vrd i livets slut Nr bot inte lngre

Vård i livets slut När bot inte längre finns

Innehållsförteckning Definitioner mm s 3 -7 De fyra hörnstenarna s 8 Palliativa faser s 9 -10 Döendets fysiologi s 11 -18 - Huden s 12 - Hjärnan s 13 -14 - Lungorna s 15 - Blodkärlen s 16 - Pulsen s 17 - Vätskebalans s 18 Omvårdnadsåtgärder s 19 -30 - Smärta s 20 -22 - Äta och dricka s 23 -24 - Andningsbesvär s 25 -26 - Munvård s 27 -28 - Trycksår s 29 -30

Du betyder något för att Du är Du Du betyder något till det sista ögonblicket i Ditt liv Och vi ska göra allt vi kan för att inte bara hjälpa Dig att dö i frid utan att Leva tills Du dör Dame Cicely Saunders

Palliativ vård - Definitioner WHO – Världshälsoorganisationen: • Aktiv helhetsvård av den sjuke och dennes familj • Förväntningarna är inte längre att bota och målet för behandling är inte längre att förlänga livet • Tillgodose fysiska, psykiska, sociala och existentiella behov med målet livskvalitét

Definitioner forts • Peter Strang: ”att varken lägga till dagar eller att korta livet utan minska obehag och öka välbefinnandet samt skapa förutsättningar för livskvalitet • Palliativ från latinets ”pallium” =kappa eller mantel. Palliativ vård ska skydda de som är utsatta

Generella rättigheter • Döden är en del av livet. Den som lämnar livet borde få samma uppmärksamhet och kärleksfulla vård som den som träder in i det! I båda fallen behöver människan bli hjälpt, sedd och bekräftad • Palliativ vård ska vara tillgänglig för alla oavsett diagnos och ska inte vara beroende av var i landet man bor

Hospicefilosofin • Hospitium (latin) = härbärge • Ursprung i England på 1950 -talet - protest mot ovärdigt omhändertagande av döende • Aktiv helhetsvård av den döende och dess närstående
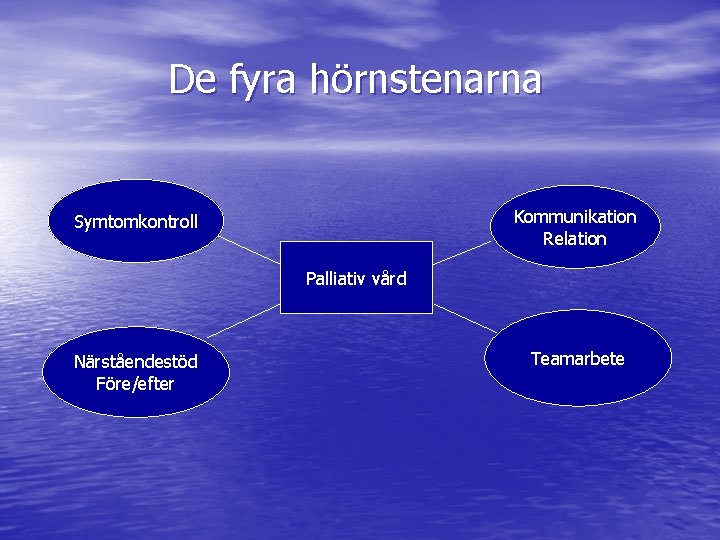
De fyra hörnstenarna Kommunikation Relation Symtomkontroll Palliativ vård Närståendestöd Före/efter Teamarbete

Palliativa faser • Tidig palliativ fas – svarar på behandling t. ex cytostatika, strålning • Sen palliativ fas – ingen förbättring –behandling upphör. Övergång till symptomlindring. Livskvalitet! • Livets slutskede, finala fasen – god omvårdnad och fortsatt symptomlindring med fokus på livskvalitet
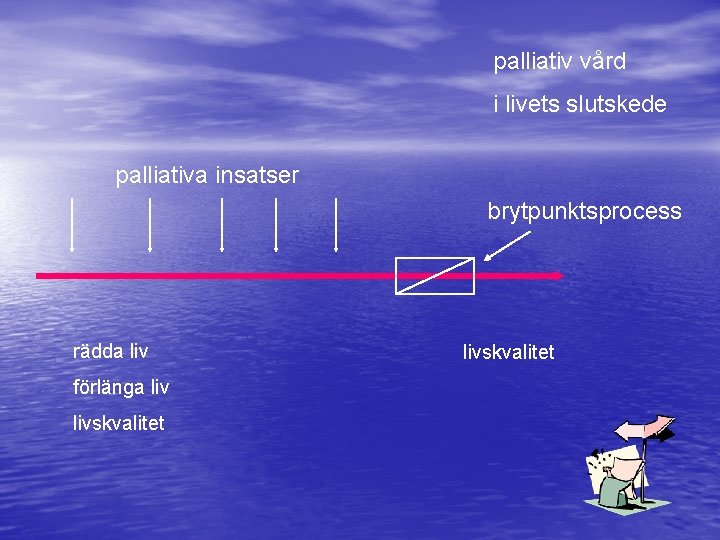
palliativ vård i livets slutskede palliativa insatser brytpunktsprocess rädda liv förlänga livskvalitet

Döendets fysiologi - vad är det egentligen som händer? • Huden • Hjärnan • Lungorna • Blodkärlen • Pulsen • Vätskebalans

Huden • Hudceller behöver mindre syre och näring än andra celler • Perifera kärl (fingrar, tår, näsa osv) dras samman – kall, fuktig och blåaktig färgton • Kroppstemperaturen kan stiga – huden avger endast liten värmemängd. Går inte alltid att sänka med Panodil, Alvedon

Hjärnan • Hjärnceller känsliga för syrebrist • När blodcirkulationen försämras kommer för lite syre till hjärnan. Kan leda till medvetslöshet • Endorfiner –kroppens eget smärtstillande hormon – utsöndras och kan ibland göra den döende lugn eller tillfälligt lite piggare

Hjärnan, forts • Hörsel- och känselcentra klarar sig längst. Viktigt att tänka på: hörseln kan t o m förstärkas i slutet! • Beröring har effekt ända in till slutet

Lungorna • Hjärtats kontraktionskraft minskar och vätska tränger ut genom kärlen. • Rosslig andning p g a vätska och slem ansamlas i luftvägarna. Den döende är sannolikt inte medveten om det. • Cheyne-Stokes andning: omväxlande ytlig och djupare andning

Blodkärlen • Syretillförsel till perifera kärl upphör. Cyanotiska (blåaktiga) fläckar främst på knän, fingrar, näsa och läppar • Marmorerad hud – börjar ofta på ytteröron • Efter döden – blåröda fläckar med vita partier, likfläckar

Pulsen • Försvagad och oregelbunden hjärtverksamhet = sjunkande blodtryck • Pulsen svag, oregelbunden och svår att känna • Lättast att känna i ljumskar och på halsen

Vätskebalans • Urinproduktion avtar och kan upphöra heltvätskebrist och lågt blodtryck • Slemhinnorna blir torra. Muntorrhet lindras bäst med upprepad munvård. Dropp hjälper sällan i detta läge! • Torr hud – Smörj! Lätt att det uppstår klåda annars. Risk för sprickor och sår.

Omvårdnadsåtgärder • Smärta • Äta och dricka • Andningsbesvär • Munvård • Trycksår

Smärta • Olika sorters smärta = olika sorters smärtstillande • Våga fråga! Smärtanalys: hur? , på vilket sätt? , när? och var? • VAS-skala. Kontinuerlig skattning och dokumentation. Viktigt med uppföljning och utvärdering

Smärta, forts • Planerade omvårdnadsåtgärder så att den döende är smärtlindrad innan • Lugn och ro – testa rogivande musik, handmassage, miljön • Bekväm säng och sängutrustning. Lägesförändringar – små räcker

Smärta, forts • Behöver inte bara bero på grundsjukdomen - trycksår? förstoppning? • Förstoppning kan vara mycket smärtsamt och är vanligt vid användande av smärtstillande läkemedel • Tro på brukaren som är expert på sin egen smärta!

Äta och dricka • Sokrates (grek. filosof): ”Man dör inte för att man slutar äta och dricka utan man slutar äta och dricka för att man ska dö” • Prata med anhöriga! • Ibland lättare med kräm, glass. Olika näringsdrycker (? ). Förtjockningsmedel i vätska för att undvika att brukaren sväljer fel

Äta och dricka, forts • Observera munhålan. Svamp? Sår? • Uteslut förstoppning • Den döende är sällan hungrig och törstig. Eventuell törst lindras inte med dropp. Belastar endast organen, som redan sviktar = risk för hjärtsvikt och lungödem

Andningsbesvär • Lugn och ro. Tid för närvaro • God ventilation – lämplig rumstemperatur • Bra vilställning. Lägesförändringar. Höjd huvudända. Ryggläge försämrar ofta • Diskutera om det behövs vak. Viktigt att brukaren inte lämnas ensam – ångest/oro

Andningsbesvär, forts • Rosslande andning – besvärar sällan den döende • Pröva ALLTID med lägesförändring! Läkemedel ökar muntorrheten. • För vem? Brukaren? Anhöriga? Personalen? • Diskutera och informera om för- och nackdelar till alla berörda parter!

Munvård • Kan upplevas som obehagligt – privat revir för många. Mjuka och försiktiga rörelser. Börja gärna med läpparna och närma dej försiktigt munhålan. • Använd s k skumgummipinnar doppade i vatten eller vichyvatten. Väl urkramade för att undvika hosta hos brukaren

Munvård, forts • Använd INTE s k ”citron- eller glycerolpinnar”! Uttorkande, alldeles för hög surhetsgrad. Finns bra saliversättningsmedel – Oral Balance, salivspray mm • Utför munvård så ofta som brukaren tillåter • Var frikostig med cerat, vaselin. Torra läppar är obehagligt! • Låt anhöriga delta om de vill

Trycksår • Observera huden fler gånger per dag. Särskilt hälar, armbågar, axlar, höfter, ytteröron och över ryggslutet. Trycksår kan uppstå på några timmar! • Lägesförändringar, små räcker. INGEN MASSAGE! Kan förvärra istället. • Smörj torr hud med mjukgörande kräm

Trycksår, forts • Slätt underlag. Undvik blöjor och underlägg om de inte behövs. • Sängmiljön när brukaren har antidecubitusmadrass! • Var frikostig med s k glidlakan.
- Slides: 30