Virus de inmunodeficiencia humana VIH Retrovirus RNA con
























































- Slides: 78


Virus de inmunodeficiencia humana (VIH): Retrovirus RNA con tropismo por células. Mononucleares (principalmente linfocitos T CD 4). Conlleva gran destrucción inmunitaria e inmunosupresión celular.

SIDA: Expresión final de la infección por VIH. Se define como la aparición de enfermedades definitorias de SIDA (categoría C). En EE. UU además en inmunodepresión severa (CD 4<200).

HISTORIA: – Era pre-TARGA: efecto devastador del VIH. Infecciones Oportunistas, neoplasias. – Primer gran avance: Pautas profilácticas eficaces en prevención de infecciónes oportunistas. – Era TARGA (1996): ↓ infecciones oportunistas y de la mortalidad. Cambia el espectro de complicaciones: Efectos secundarios de los fármacos, enfermedades crónicas (hepatitis crónicas)

VIH-SIDA v PROVOCA UNA INMUNODEFICIENCIA FUNDAMENTALMENTE CELULAR, PROGRESIVA Y CRÓNICA. v ASISTENCIA AL ENFERMO. v LAS MEDIDAS DE PRECAUCIÓN QUE DEBEN ADOPTARSE SON LAS UNIVERSALES. v RIESGO PARA PERSONAL SANITARIO


MOTIVOS DE ASISTENCIA EN URGENCIA: – Derivados de su enfermedad: infecciones oportunistas, neoplasias – Derivados de los efectos secundarios del tratamiento. – Similares a la población no infectada por el VIH (cada vez más frecuente dado el buen estado de inmunidad que presentan los pacientes con TARGA).

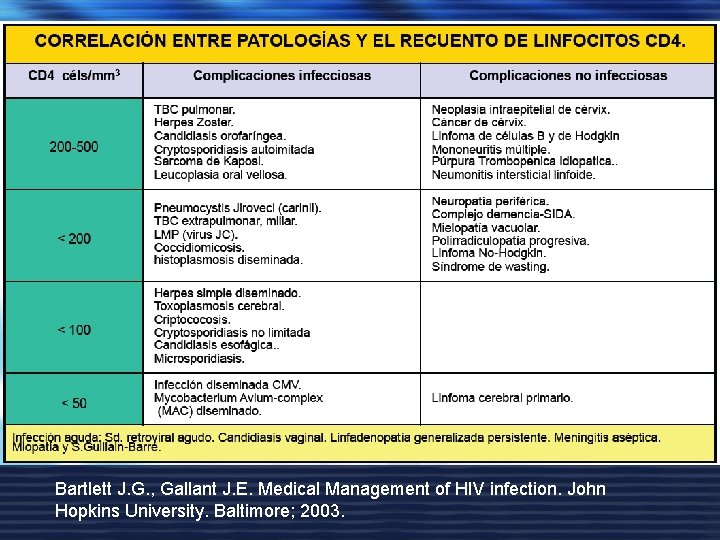
• Situación inmunológica (CD 4): orienta la presencia de candidiasis orofaríngea, linfocitos totales <1000, y profilaxis con cotrimoxazol (CD 4<200) o azitromicina. • Situación clínica (antecedentes de patología categoría C). • Enfermedades concomitantes (Tuberculosis, VHB-VHC, UDVP, hepatopatía). • Descartar SIEMPRE patologías propias de la población no VIH.

Bartlett J. G. , Gallant J. E. Medical Management of HIV infection. John Hopkins University. Baltimore; 2003.

ESTRATEGIA DIAGNÓSTICA Ø ANTECEDENTES PERSONALES 1. -PERIODO Y VIA DE INFECCIONES PREVIAS TOXICOS, DROGAS Y MEDICAMENTOS 2. -SITUACION INMUNOLOGICA CARGA VIRAL TIEMPO DE EVOLUCION 3. - MARCADORES DE PROGRESION: CLINICOS Y BIOLOGICOS 4. -TRATAMIENTOS PREVIOS. 5. -CORRELACIÓN INMUNOLÓGICA VS MANIFESTACIONES CLINICAS. CD 4 > 500 /MM 3 CD 4 < 200/ MM 3 HEMOGRAMA, LDH, FUNCION HEPATICA

ESTRATEGIA DIAGNÓSTICA Ø MOTIVO DE CONSULTA Ø ANAMNESIS POR APARATOS Y SISTEMAS ü SINTOMAS GENERALES ü LESIONES CUTANEAS ü ADENOPATIAS ü ALTERACIONES VISION Y PATOLOGIA ORL. ü BOCA ü APARATO DIGESTIVO ü SISTEMA RESPIRATORIO ü SISTEMA NERVIOSO

HISTORIA CLINICA Ø ü ü ü ü ü EXPLORACION FISICA. SIGNOS VITALES PIEL OJOS CAMPIMETRIA, FONDO DEL OJO. CAVIDAD BUCAL ADENOPATIAS TÓRAX ABDOMEN SISTEMA MUSCULOESQUELÉTICO ü EXPLORACIÓN NEUROLÓGICA

¿POR QUÉ PUEDE CONSULTARNOS UN PACIENTE CON INFECCIÓN POR VIH? Ø COMPLICACIONES DEL VIH. Ø OTRA ENFERMEDAD NO RELACIONADA CON EL VIH Ø EFECTOS SECUNDARIOS DE LOS FÁRMACOS

COMPLICACIONES RESPIRATORIAS

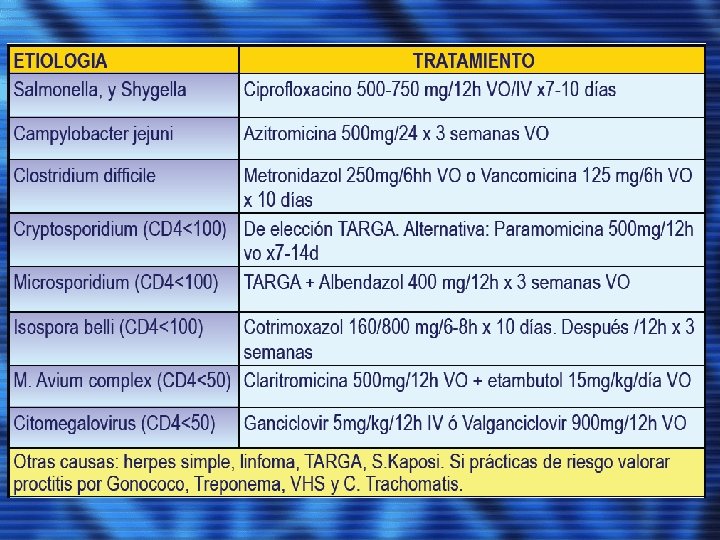
• Suponen el motivo más frecuente por el cual los pacientes acuden a urgencias. • Causas de origen infeccioso: – Infección Bacteriana: Bronquitis y Neumonía bacteriana comunitaria (los más frecuentes), Tuberculosis (TBC). – Infección Fúngica: Pneumocystis Jiroveci (Carinii), Cryptococcus (generalmente en infección diseminada), Aspergillus (neutropénicos, corticoides), otros menos frecuentes (cándida, histoplasma…) – Infección Víral: CMV, Herpes simple, Virus Varicela Zoster. Menos frecuentes: generalmente se aislan en relación a otras infecciones. • Causas de origen No infeccioso: – Sarcoma Kaposi (suele asociar afectación mucocutánea). – Linfoma.

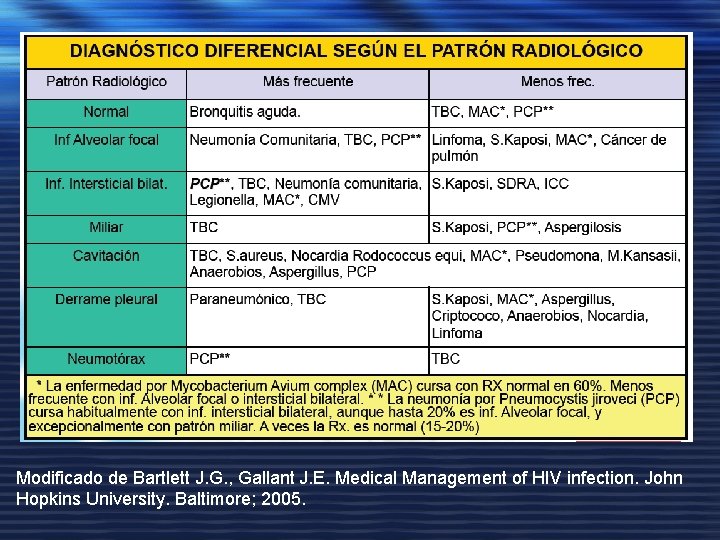
• Aproximación clínica inicial: – Anamnesis, y exploración física. – Laboratorio: Hematología, bioquímica, tiempos de coagulación, Gasometría Arterial. – Muestras microbiológicas: Hemocultivos seriados x 2, esputo x 3 (GRAM, bacteriológico, Ziehl y hongos si sospecha etiológica). – ECG. – Radiografía de Tórax.

Modificado de Bartlett J. G. , Gallant J. E. Medical Management of HIV infection. John Hopkins University. Baltimore; 2005.


RESPIRATORIAS BRONQUITIS Y NEUMONÍA BACTERIANA. Ø Ø FIEBRE, LEUCOCITOSIS. ETIOLOGIA : NEUMOCOCO, H INFLUENZAE, S. AUREUS, P. AERUGINOSA. POSIBILIDAD DE BRONCOASPIRACIÓN RX. CONDENSACIÓN LOBAR O BRONCONEUMONÍA, INFILTRADOS PULMONARES BILATERALES. Ø TRATAMIENTO CUADRO TÍPICO. AMOXACILINA /CLAVULANATO O CEFALOSPORINA DE 2 a. GENERACIÓN. GRAVES. CEFALOSPORINA 3 a. ó 4 a. GENERACIÓN O LEVOFLOXACINO. SOSPECHA DE LEGIONELLA. AZITROMICINA, CLARITROMICINA O LEVOFLOXACINO.

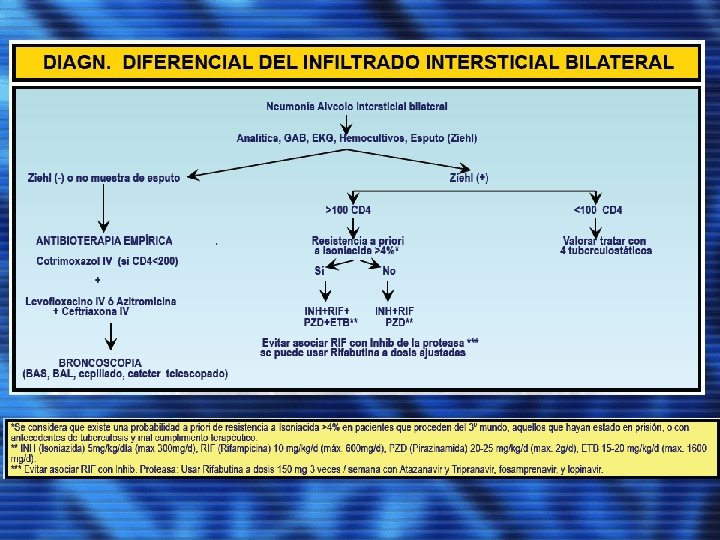
TUBERCULOSIS ØCD 4+. 200 -300. ØSUBAGUDO, CRÓNICO ØASINTOMÁTICO. ØRX. CORRELACIONA CON EL NIVEL DE CD 4: > 200. INFILTRADOS EN LÓBULOS SUPERIORES O CAVITACIÓN. < 200. NORMALES O FORMA PRIMARIA DE TUBERCULOSIS. ØAISLAMIENTO RESPIRATORIO.

NEUMONÍA POR P. JIROVECI ØCURSO SUBAGUDO O CRÓNICO. ØCD 4+ < 200. ØRX. INFILTRADOS INTERSTICIALES BILATERALES. NORMAL O CON LIGERAS ANORMALIDADES (10 -30%). ØSOSPECHA Y ENFERMEDAD MODERADA-SEVERA. ØTRATAMIENTO EMPÍRICO: TRIMETOPRIM 15 -20 MGS/KG/DÍA + SULFAMETOXAZOL 75 -100 MGS/KG/DÍA REPARTIDO EN 3 -4 DOSIS. VO, I. V. PO 2 BASAL < 70 MMHG. PREDNISONA: 40 MG/12 H, PRIMEROS 5 DÍAS, DISMINUCIÓN PROGRESIVA. HASTA TENER CONFIRMACIÓN. ASOCIAR CEFALOSPORINA DE 3 a GENERACIÓN O LEVOFLOXACINO

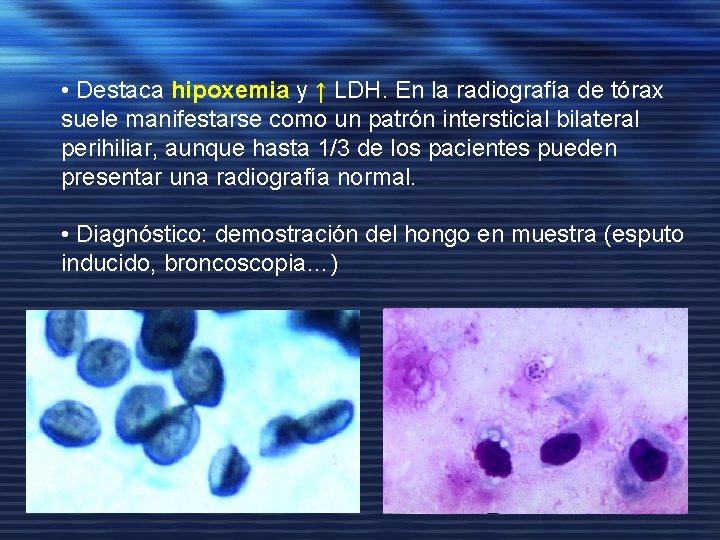
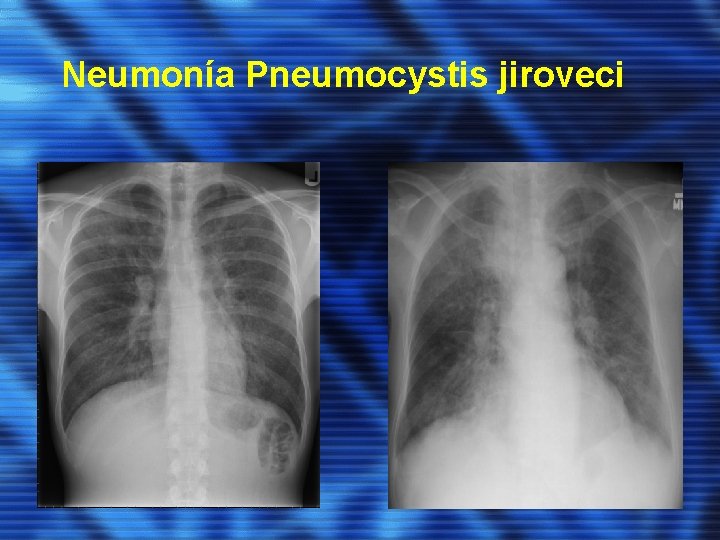
NEUMONÍA POR PNEUMOCYSTIS JIROVECI (Carinii, PCP) • Una de las causas más frecuentes de muerte en los pacientes con SIDA antes del inicio del TARGA. Forma no infectiva en el sistema respiratorio, con un recuento de CD 4 < 200 células/mm 3 puede reactivarse. • Cuadro pulmonar. En inmunodepresión severa, y en caso profilaxis con pentamidina inhalada, puede aparecer como un cuadro extrapulmonar.

• Destaca hipoxemia y ↑ LDH. En la radiografía de tórax suele manifestarse como un patrón intersticial bilateral perihiliar, aunque hasta 1/3 de los pacientes pueden presentar una radiografía normal. • Diagnóstico: demostración del hongo en muestra (esputo inducido, broncoscopia…)

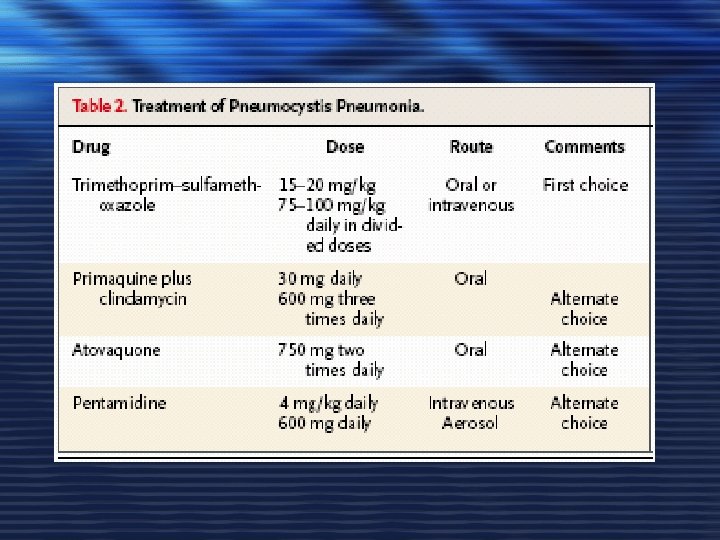
NEUMONÍA POR PNEUMOCYSTIS JIROVECI (Carinii, PCP) • TRATAMIENTO: – Si p. O 2< 70 mg. Hg ó G (A-a O 2) > 35 mm. Hg→ Metilprednisolona 40 mg/12 h IV o Prednisona 40 mg/12 h V. – Cotrimoxazol (trimetroprim/sulfametoxazol) 15 -20/75 -100 mg/kg/día en 3 -4 tomas IV en formas graves (2 amp /6 -8 h) y VO en formas leves-moderadas, durante 21 días. Alternativa: Pentamidina 3 -4 mg/kg/día IV durante 21 días. Otros: dapsona+trimetroprima, Clindamicina+primaquina, atovacuona… • PROFILAXIS: – Si CD 4<200. Cotrimoxazol 160/800 mg 3 veces a la semana. Alternativa: Pentamidina aerosolizada una vez al mes.

Neumonía Pneumocystis jiroveci

CRITERIOS DE INGRESO. 1. Infiltrado alveolar si CD 4<200, si buena situación inmunológica aplicar los criterios de la población general. 2. Infiltrado alveolo-intersticial bilateral independientemente de la situación inmunológica. 3. Cavitación pulmonar sin diagnostico etiológico.


NEUMONIA POR HONGOS Ø CRYPTOCOCCUS NEOFORMANS, ASPERGILLUS FUMAGATUS, HISTOPLASMA CAPSULATUM Ø SINTOMATOLOGIA Y RX INESPECÍFICOS. Ø DIAGNÓSTICO: LAVADO BRONCOALVEOLAR BIOPSIA TRANSBRONQUIAL CULTIVO DE LCR Y HEMATOLOGICO Ø TRATAMIENTO. FLUCONAZOL CRYPTOCOCCUS ANFOTERICINA NEOFORMANS

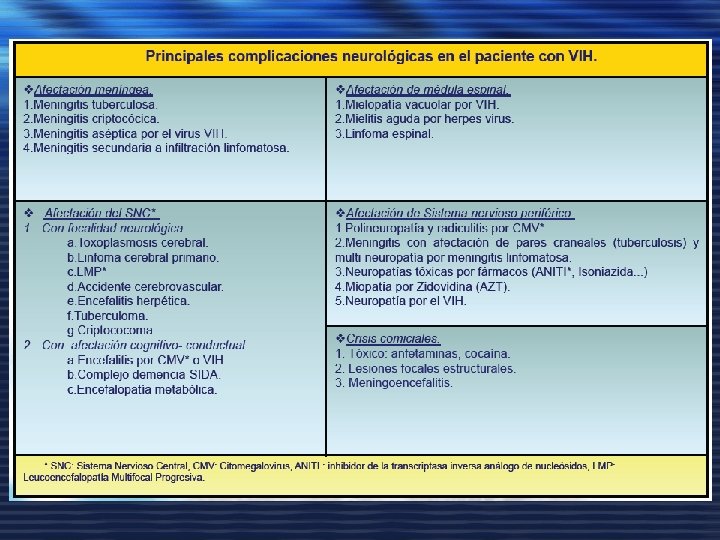
COMPLICACIONES NEUROLÓGICAS



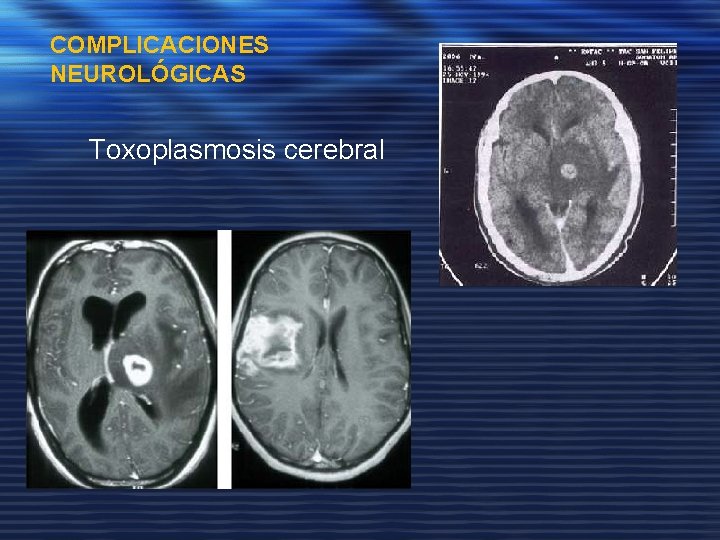
COMPLICACIONES NEUROLÓGICAS Toxoplasmosis cerebral

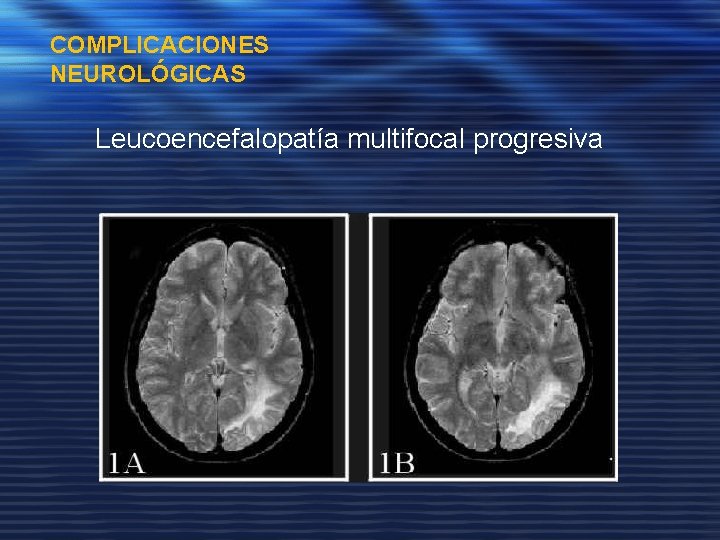
COMPLICACIONES NEUROLÓGICAS Leucoencefalopatía multifocal progresiva


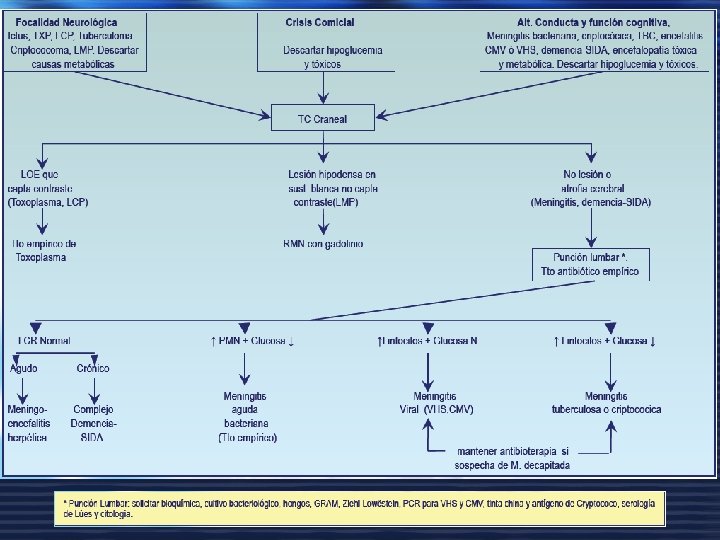
COMPLICACIONES NEUROLÓGICAS CRITERIOS DE INGRESO: 1. Todo síndrome confusional de etiología no aclarada. 2. Toxoplasmosis. 3. Meningoencefalitis de todas las etiologías. 4. Focalidad neurológica de etiología no aclarada. 5. Crisis comicial con LOE o estatus epiléptico.

NEUROLÓGICAS TOXOPLASMOSIS CEREBRAL Ø Ø MÁS FRECUENTE. AGUDA O SUBAGUDA. CD 4+ < 100, SIGNOS DE FOCALIZACIÓN, FIEBRE, CEFALEA, LETARGIA (ENCEFALITIS). Ø TC CEREBRAL: LESIONES CON EFECTO MASA, CAPTAN CONTRASTE EN ANILLO. Ø Ig. G POSITIVA Ø TRATAMIENTO EMPÍRICO. PIRIMETAMINA. UNA DOSIS DE 200 MGS. LUEGO 5075 MG. SULFADIAZINA 1 -1. 5 GR. C/ 6 H. ÁCIDO FOLÍNICO 10 -15 MG/DÍA. . CORTICOIDES

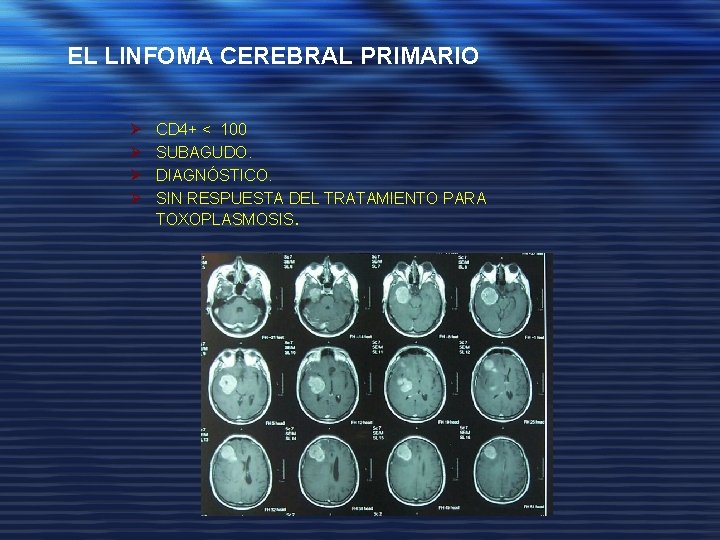
EL LINFOMA CEREBRAL PRIMARIO Ø Ø CD 4+ < 100 SUBAGUDO. DIAGNÓSTICO. SIN RESPUESTA DEL TRATAMIENTO PARA TOXOPLASMOSIS.

MENINGITIS CRIPTOCOCICA Ø Ø CUADRO MENÍNGEO MÁS FRECUENTE. CD 4+ < 100 (< 50). AGUDO, SUBAGUDO O CRÓNICO. CEFALEA , FIEBRE Y LETARGIA; RIGIDEZ DE NUCA (25 %) Ø DIAGNÓSTICO ü TINCIÓN CON TINTA CHINA. ü DETECCIÓN DEL ANTÍGENO CRIPTOCÓCICO EN LCR O SUERO (SENSIBILIDAD > 90%) ü CULTIVO DE LCR. Ø ü ü ü TRATAMIENTO SOSPECHA. INICIO - ANFOTERICINA B 0. 7 -1 MG/KG/DÍA I. V - ASINTOMÁTICO FLUCONAZOL 400 MGS/DÍA V. O.

MENINGITIS BACTERIANA. Ø NEUMOCOCO, H. INFLUENZAE, MENINGOCOCO. SÍNDROME RETROVIRAL AGUDO Ø Ø INFECCIÓN AGUDA SINTOMÁTICA. 50 -90% DE LOS PACIENTES. 2 -6 SEMANAS DESPUÉS DE INFECTARSE. CUADRO CLÍNICO. CEFALEA, NEUROPATÍAS O MENINGOENCEFALITIS ASÉPTICA.

EFECTOS ADVERSOS DE LOS FÁRMACOS. Ø NEUROPATÍA PERIFÉRICA: ZALCITABINA, DIDANOSINA O ESTAVUDINA. Ø EFAVIRENZ: INSOMNIO, VÉRTIGO, ALTERACIÓN EN LA CONCENTRACIÓN Y SUEÑOS ANORMALES AL INICIO DEL TRATAMIENTO.

COMPLICACIONES DIGESTIVAS

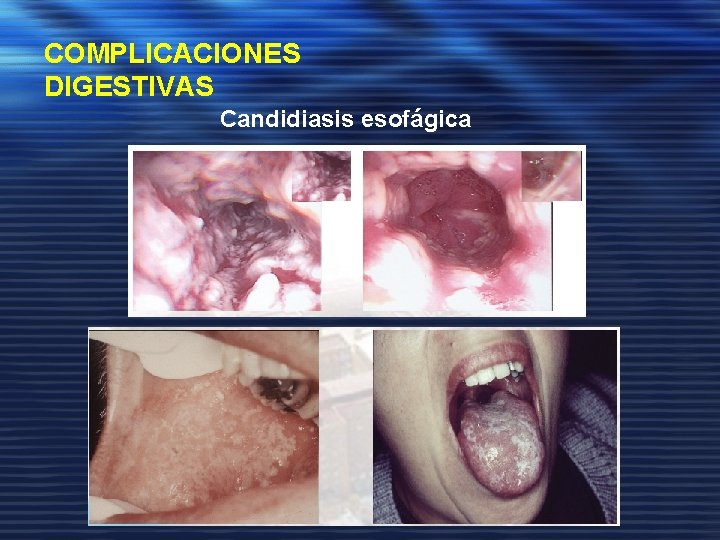
COMPLICACIONES DIGESTIVAS DISFAGIA. • Etiología: Cándida, herpes simple, CMV, S. Kaposi, esofagitis péptica. • Diagnóstico: orienta la exploración de la cavidad oral ( candidiasis oral , VPP 90%, aunque la ausencia de candidiasis oral no excluye la posibilidad de esofagitis candidiásica, evaluar presencia de vesículas herpéticas). De elección: Panendoscopia oral y toma de muestras. • Manejo clínico: Ante disfagia en paciente VIH → Fluconazol 200 mg/d en solución durante 10 -14 días. Si no mejoría → Panendoscopia oral y toma de muestras

COMPLICACIONES DIGESTIVAS Candidiasis esofágica Candidiasis oral

COMPLICACIONES DIGESTIVAS DIARREA. • Etiología: Agentes infecciosos (Salmonella, Campylobacter, clostridium…), S. Kaposi, linfoma, Tratamiento antirretroviral ) Inh. Proteasa: lopinavir/ritonavir, saquinavir, nelfinavir), virus VIH. • En caso de practicas sexuales de riesgo evaluar proctitis por gonococo, treponema, VHS, C. trachomatis.



ALTERACIONES HEPATOBILIARES. • De predominio citolítico: toxicidad farmacológica (cocaína, alcohol, TARGA, anti. TBC, azoles), hepatitis isquémica, infección aguda por VHB o sobreinfección delta. • De predominio colestásico: colestasis intrahepática por hepatopatía crónica (VHC, alcohol), Obstrucción de la vía biliar, lesión infiltrativa (hepatoma, metástasis). Evaluar realizar Eco/TC abdomen. Se debe suspender el TARGA en caso de GOT-GPT >5 x LSN y Bilirrubina >3 -5 x LSN (límite superior de la normalidad).

CRITERIOS DE INGRESO: 1. Disfagia con intolerancia oral. 2. Diarrea con importante deterioro del estado general y comorbilidad asociada, o lesiones en la colonoscopia que requieran ingreso. 3. Obstrucción biliar, fallo hepático, y complicaciones de la cirrosis.

GASTROINTESTINALES Ø MAS FRECUENTES Ø INTOLERANCIA A MEDICACIONES Ø CANDIDIASIS ORAL Ø DIARREA CRÓNICA, PÉRDIDA DE PESO Y MALNUTRICIÓN.

PRINCIPIOS GENERALES. Ø CORRELACIÓN ENTRE ESTOS TRASTORNOS Y EL NIVEL DE CD 4+ Ø LAS INFECCIONES POR BACTERIAS O LAS NEOPLASIAS CON > 400 CD 4+. Ø INFECCIONES POR CMV, HONGOS, MICOBACTERIAS ATÍPICAS O CRYPTOSPORIDIUM CON < 100 CD 4+. Ø AISLAMIENTO DE MÚLTIPLES PATÓGENOS. Ø INFECCIÓN POR VIH AVANZADA. LOS PATÓGENOS GASTROINTESTINALES FORMAN PARTE DE INFECCIONES SISTÉMICAS

FIEBRE EN EL PACIENTE VIH

• En general las causas de fiebre de en pacientes con CD 4>200 son similares a la población normal, aunque hay mayor incidencia de TBC, linfoma. • Si no existe foco evidente los microorganismos más frec. son Micobacterias (TBC, MAC) Leishmania (esplenomegalia + pancitopenia) y CMV. • Historia Clínica y Examen físico: Evaluar viajes recientes, drogadicción, fármacos, tóxicos, signos de venopunción (S. Aureus, cándida), signos meníngeos, esplenomegalia, fondo de ojo (si CD 4 <100: retinitis CMV, toxoplasma). • P. Complementarias: Hemograma, BQ, perfil hepático, PCR, LDH, GAB, Hemocultivos (incl. Micobacterias), Rx. Tórax y abdomen, Sedimento orina y urocultivo.

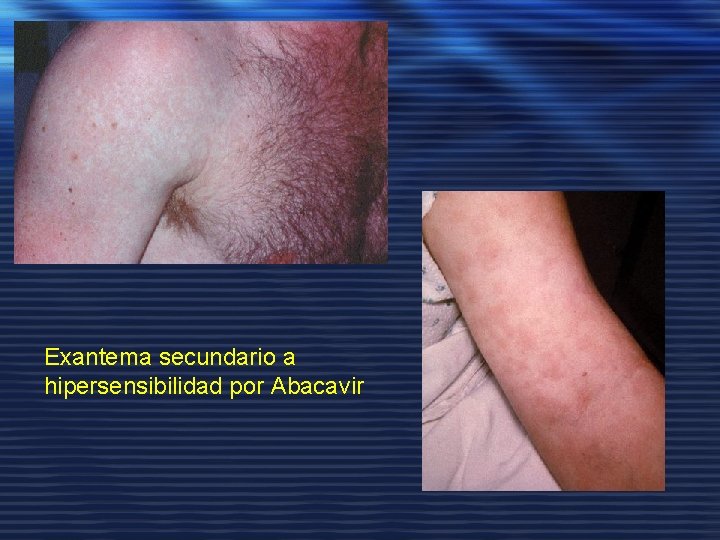
S. reconstitución inmune tras inicio de TARGA y CD 4<100: reactivación de TBC, MAC, CMV, Zoster. Tratamiento: el de la enf subyacente y AINES ± prednisona 1 mg/kg/dia. S. hipersensibilidad a Abacavir tras su inicio en las últimas 6 semanas presenta fiebre ± exantema sin eosinofilia. SUSPENDER TODO EL TARGA Y NUNCA REINTRODUCIR EL ABACAVIR por riesgo de reacción anafiláctica severa a la 2ª exposición.

Exantema secundario a hipersensibilidad por Abacavir

CRITERIOS DE INGRESO: 1. Si las pruebas son normales y no hay deterioro clínico del paciente y fiebre no prolongada (<2 semanas) valorar en consultas externas, si no ingresará en planta. 2. Si hay un foco específico se aplicará el criterio de ingreso de la patología subyacente.

COMPLICACIONES OFTALMOLOGICAS Y HEMATOLOGICAS

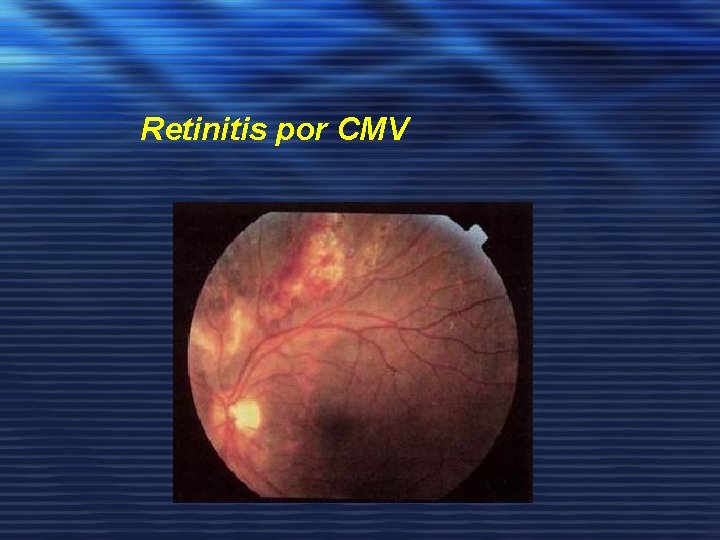
PÉRDIDA DE AGUDEZA VISUAL • Etiología: retinitis por CMV, retinopatía VIH, necrosis aguda retiniana por V. Zoster, toxoplasmosis, micobacterias. • Manejo clínico: Realizar fondo de ojo, si es binocular debe descartarse patología neurológica. • Retinitis por CMV: (CD 4 <50) - Iniciar tratamiento tras examen oftalmológico ante su sospecha. - Ganciclovir 5 mg/kg/12 h IV ó Foscarnet 60 mg/kg/8 h IV ó 90 mg/ kg /12 h IV x 14 -21 días

Retinitis por CMV

OFTÁLMICAS ØMICROVASCULOPATÍA RETINIANA ("MANCHAS ALGODONOSAS"). ØRETINITIS POR CMV. PÉRDIDA VISUAL, CEGUERA, FOTOFOBIA, ESCOTOMAS Y VISIÓN DE "FLOTADORES". ØLESIONES PERIVASCULARES BLANCAS ESPONJOSAS CON HEMORRAGIA. ØINFECCIÓN OFTÁLMICA POR VHS. CONJUNTIVITIS, EPIESCLERITIS, IRITIS Y QUERATITIS.

• ANEMIA: Linfoma, Leishmania, MAC, TBC, pérdida gastrointestinal, Zidovudina, Ganciclovir, Cotrimoxazol, Interferon, Ribavirina, Parvovirus B 19, mielodisplasia, anemia enf. crónicas (VIH). • TROMBOPENIA: Leishmania, TBC, interferón, PTI, déficit B 12 -fólico, hiperesplenismo, heroína.

RENALES Ø HIPERAZOEMIA PRERRENAL. Ø NEFROTOXICIDAD FARMACOLÓGICA. Ø NEFROPATÍA POR VIH (GLOMERULOESCLEROSIS Ø SEGMENTARIA FOCAL). Ø ACIDOSIS TUBULAR RENAL.

CUTÁNEAS ØMÚLTIPLES SÍNTOMAS CUTÁNEOS. ØXEROSIS O PRURITO RELACIONADO CON LA INFECCIÓN POR EL VIH ØINFECCIONES DEPIEL. STAPHYLOCOCCUS, PSEUDOMONAS, VHS, HERPES ZOSTER, SÍFILIS, CÁNDIDA INTERTRIGINOSA. ØNEOPLÁSICAS. SARCOMA KAPOSI, LINFOMA.

SISTÉMICAS Ø INFECCIÓN AGUDA POR VIH. Ø CUADRO GRIPAL 50 A 90%. Ø FIEBRE, PÉRDIDA DE PESO, ADENOPATÍA O FATIGA.

FIEBRE EN PACIENTE VIH + Ø FIEBRE. SÍNTOMA MÁS FRECUENTE. Ø INFECCIONES OPORTUNISTAS. NEUMONÍA POR P. JIROVECI, MENINGITIS CRIPTOCÓCICA, MYCOBACTERIUM TUBERCULOSIS, MAV, ENDOCARDITIS. Ø NEOPLÁSICAS. LINFOMA Ø FÁRMACOS. Ø FOD EN VIH. FIEBRE >4 SEMA NAS AMBULATORIO O > 3 DÍAS HOSPITALIZADO= SIN CAUSA EXACTA. Ø RECOGER EN 24 -48 HORAS LAS MUESTRAS HEMOCULTIVOS EXTRAÍDOS EN EL MOMENTO DE LA EVALUACIÓN INICIAL, ANTES DE INICIAR UN TRATAMIENTO EMPÍRICO.

DOLOR ABDOMINAL Ø PERFORACIÓN INTESTINAL: . INFECCIÓN POR CMV, FASE AVANZADA (CD 4< 100) Ø OBSTRUCCIÓN INTESTINAL: NEOPLASIAS INTESTINALES. Ø PERITONITIS Y ASCITIS: PERFORACIÓN VISCERAL, INFECCIONES, CAUSAS INESPECÍFICAS SIN PERFORACIÓN INTESTINAL. Ø INFECCIONES QUE CAUSAN PERITONITIS SIN PERFORACION: TB, MAC, VIBRIO VULNIFICUS, TOXOPLASMOSIS Y CRIPTOCOCOSIS. Ø PANCREATITIS FÁRMACOS. PENTAMIDINA Y LA DIDANOSINA INFECCIONES. CMV, MICOBACTERIAS, CRYPTOCOCCUS , HERPES SIMPLE. LITIÁSICA. Ø TRATAMIENTO: ETIOLOGICO Ø INDICACIONES QUIRURGICAS: IGUAL QUE EL NO INFECTADO.

ODINOFAGIA Y DISFAGIA ØCANDIDIASIS ORAL. ØCANDIDIASIS ESOFÁGICA. 18 % NO TIENEN A NIVEL ORAL. ØTRATAMIENTO. ü FLUCONAZOL INICIO 200 MG. LUEGO 100 MG/DÍA 2 SEMANAS. ØESOFAGITIS ULCERATIVA POR CMV. ØHERPES SIMPLE O IDIOPÁTICA.

DIARREA ØNIVEL DE CD 4 ØUSO RECIENTE DE ANTIBIÓTICOS ØAGUDO O CRÓNICO. ØDOLOR ABDOMINAL SUPERIOR O MEDIO, SENSACIÓN DE PLENITUD Y NÁUSEAS. ESTÓMAGO Y/O INTESTINO DELGADO. MAC, CRYPTOSPORIDIUM O ISOSPORA BELLI. ØDIARREA SEVERA ACUOSA. DESHIDRATACIÓN Y TRASTORNOS ELECTROLÍTICOS, CRYPTOSPORIDIUM. ØHEMATOQUEZIA Y DOLOR. CMV, C. DIFFICILE, SHIGELLA O CAMPYLOBACTER. ØTENESMO. COLITIS BACTERIANA. ØCUADRO SEVERO, FIEBRE, ESCALOFRÍOS Y AFECTACIÓN DEL ESTADO GENERAL. . QUINOLONA (LEVOFLOXACINO O CIPROFLOXACINO) MAS METRONIDAZOL

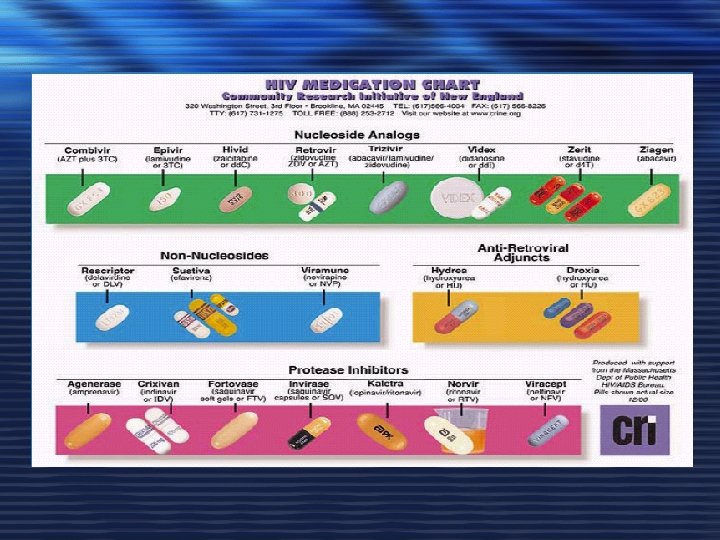
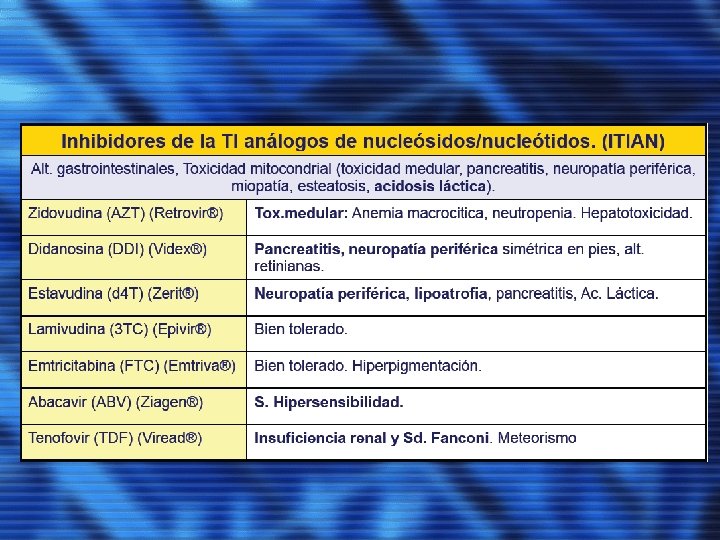
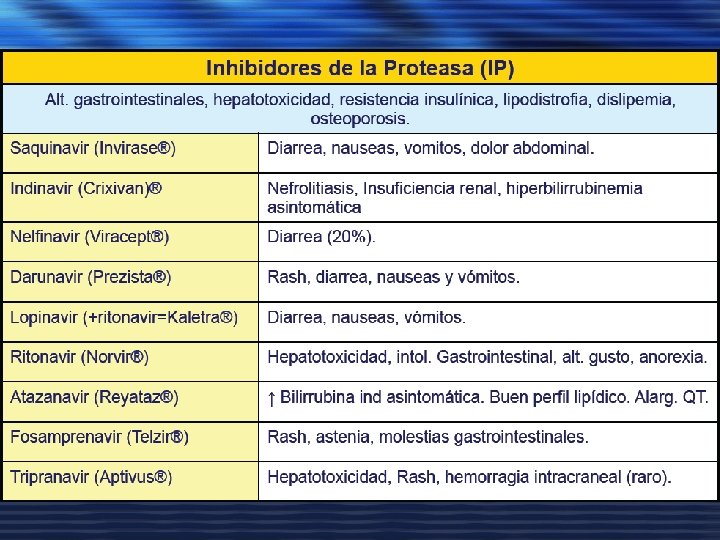
EFECTOS ADVERSOS DE LOS FÁRMACOS ANTIRRETROVIRALES

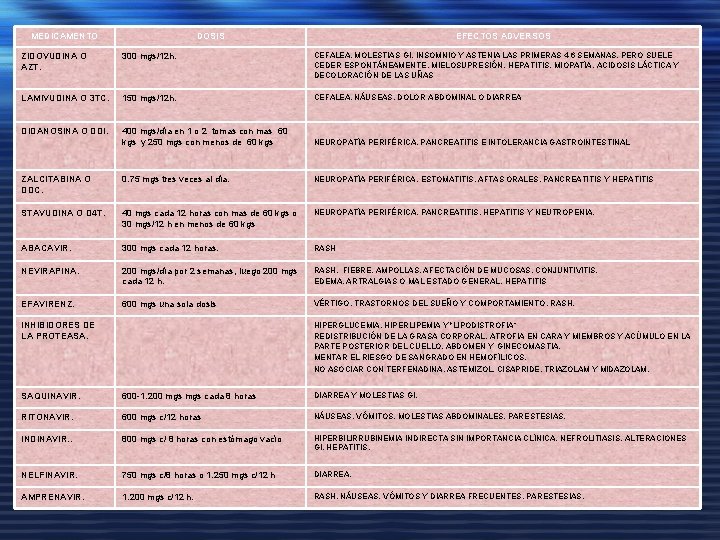
MEDICAMENTO DOSIS EFECTOS ADVERSOS ZIDOVUDINA O AZT. 300 mgs/12 h. CEFALEA, MOLESTIAS GI, INSOMNIO Y ASTENIA LAS PRIMERAS 4 -6 SEMANAS, PERO SUELE CEDER ESPONTÁNEAMENTE, MIELOSUPRESIÓN, HEPATITIS, MIOPATÍA, ACIDOSIS LÁCTICA Y DECOLORACIÓN DE LAS UÑAS LAMIVUDINA O 3 TC. 150 mgs/12 h. CEFALEA, NÁUSEAS, DOLOR ABDOMINAL O DIARREA DIDANOSINA O DDI. 400 mgs/día en 1 o 2 tomas con mas 60 kgs y 250 mgs con menos de 60 kgs NEUROPATÍA PERIFÉRICA, PANCREATITIS E INTOLERANCIA GASTROINTESTINAL ZALCITABINA O DDC. 0. 75 mgs tres veces al día. NEUROPATÍA PERIFÉRICA, ESTOMATITIS, AFTAS ORALES, PANCREATITIS Y HEPATITIS STAVUDINA O D 4 T. 40 mgs cada 12 horas con mas de 60 kgs o 30 mgs/12 h en menos de 60 kgs NEUROPATÍA PERIFÉRICA, PANCREATITIS, HEPATITIS Y NEUTROPENIA. ABACAVIR. 300 mgs cada 12 horas. RASH NEVIRAPINA. 200 mgs/día por 2 semanas, luego 200 mgs cada 12 h. RASH, FIEBRE, AMPOLLAS, AFECTACIÓN DE MUCOSAS, CONJUNTIVITIS, EDEMA, ARTRALGIAS O MAL ESTADO GENERAL, HEPATITIS EFAVIRENZ. 600 mgs una sola dosis VÉRTIGO, TRASTORNOS DEL SUEÑO Y COMPORTAMIENTO, RASH. HIPERGLUCEMIA, HIPERLIPEMIA Y "LIPODISTROFIA“ REDISTRIBUCIÓN DE LA GRASA CORPORAL, ATROFIA EN CARA Y MIEMBROS Y ACÚMULO EN LA PARTE POSTERIOR DEL CUELLO, ABDOMEN Y GINECOMASTIA. MENTAR EL RIESGO DE SANGRADO EN HEMOFÍLICOS. NO ASOCIAR CON TERFENADINA, ASTEMIZOL, CISAPRIDE, TRIAZOLAM Y MIDAZOLAM. INHIBIDORES DE LA PROTEASA. SAQUINAVIR. 600 -1. 200 mgs cada 8 horas DIARREA Y MOLESTIAS GI. RITONAVIR. 600 mgs c/12 horas NÁUSEAS, VÓMITOS, MOLESTIAS ABDOMINALES, PARESTESIAS. INDINAVIR. . 800 mgs c/ 8 horas con estómago vacío HIPERBILIRRUBINEMIA INDIRECTA SIN IMPORTANCIA CLÍNICA, NEFROLITIASIS, ALTERACIONES GI, HEPATITIS. NELFINAVIR. 750 mgs c/8 horas o 1. 250 mgs c/12 h DIARREA. AMPRENAVIR. 1. 200 mgs c/12 h. RASH, NÁUSEAS, VÓMITOS Y DIARREA FRECUENTES. PARESTESIAS.


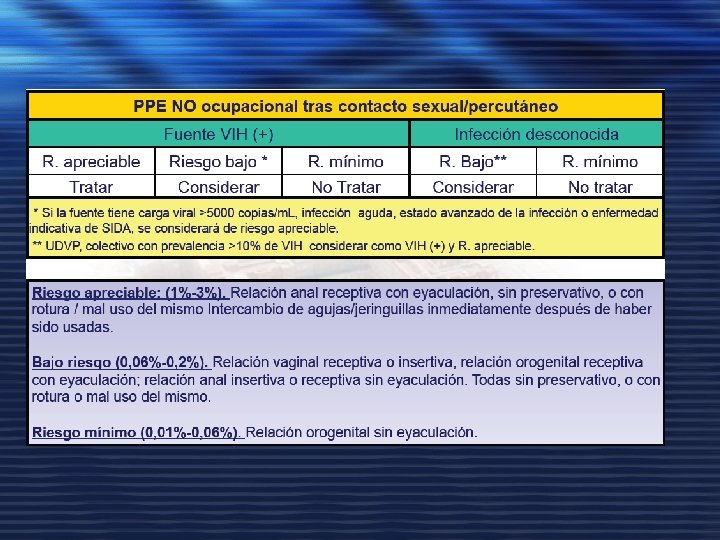
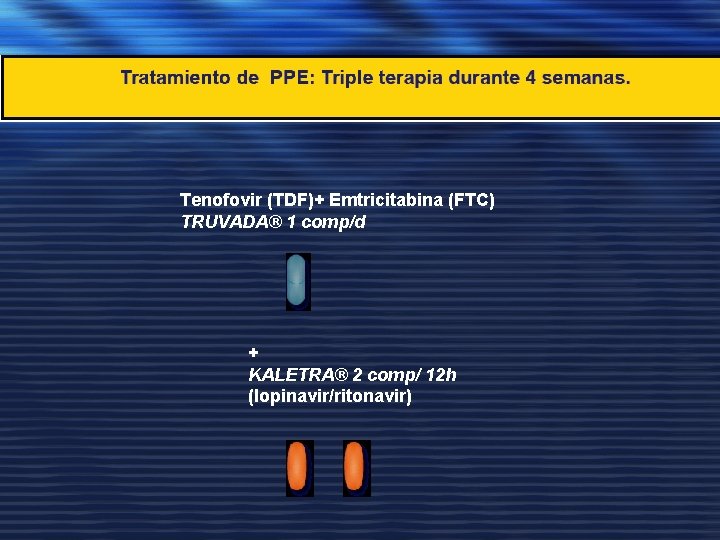
PROFILAXIS POSTEXPOSICION


Tenofovir (TDF)+ Emtricitabina (FTC) TRUVADA® 1 comp/d + KALETRA® 2 comp/ 12 h (lopinavir/ritonavir)

EFECTOS ADVERSOS DEL TARGA




COMBINACIONES. Trizivir (AZT+3 TC+ABV), Kivexa (ABV+3 TC), Truvada (TDF+FTC), Combivir (AZT+3 TC), Kaletra (Lopinavir + Ritonavir)