VIN BNG QUC GIA CHN ON D PHNG

VIỆN BỎNG QUỐC GIA CHẨN ĐOÁN, DỰ PHÒNG VÀ ĐIỀU TRỊ SỐC BỎNG PGS. TS. Nguyễn Văn Huệ

KHÁI NIỆM SỐC • Sốc là tình trạng suy tuần hoàn cấp làm giảm đột ngột tưới máu tổ chức gây mất cân bằng giữa cung cấp và nhu cầu oxy, dẫn đến chuyển hóa yếm khí và toan chuyển hóa, nếu kéo dài gây tổn thương tế bào, rối loạn chức năng cơ quan và tử vong • Đặc trưng: giảm huyết áp + tăng Lactat máu • Phân loại sốc: – – Sốc giảm thể tích - Hypovolemic shock Sốc phản vệ: Ostructive (Alleric) shock Số phân bố (sốc nhiễm khuẩn): Distributive shock Sốc tim: Cardiac shock 24/11/2020 2
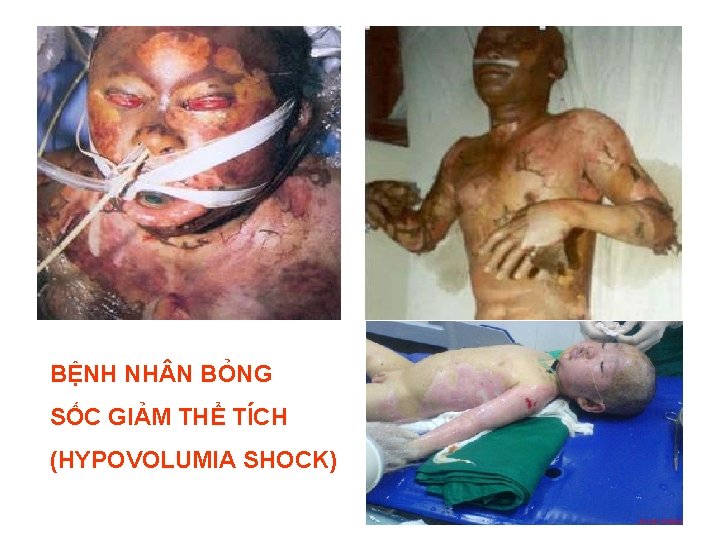
BỆNH NH N BỎNG SỐC GIẢM THỂ TÍCH (HYPOVOLUMIA SHOCK)

BỆNH SINH SỐC BỎNG • Đau quá mức: hưng phấn ức chế rối loạn • Rối loạn tuần hoàn – Giảm khối lượng máu lưu hành: • Thoát huyết tương (sau 5 phút, 8 -12 h, tới 72 h). • Thoát huyết tương qua đường hô hấp • Bốc hơi qua vết bỏng: bay hơi nước tăng 7 -19 lần • Nôn, ỉa lỏng, sốt cao… – ĐMRRLM, vỡ HC: có thể giảm thể tích máu tới 30 - 50% • Nhiễm độc: chất độc từ da bỏng, các mediator

THOÁT DỊCH SAU BỎNG Mao mạch bình thường: dịch ra và được hấp thu 24/11/2020 Mao mạch sau bỏng: dịch và protein thoát mạch dễ dàng 5
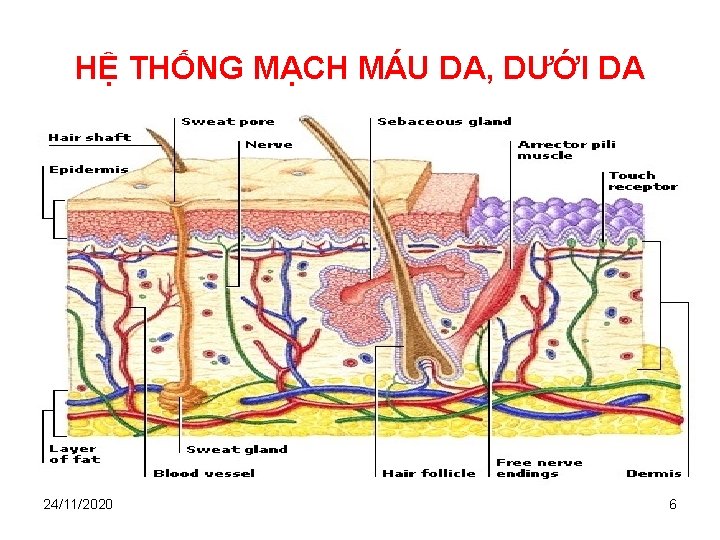
HỆ THỐNG MẠCH MÁU DA, DƯỚI DA 24/11/2020 6

DIỄN BIẾN THOÁT HUYẾT TƯƠNG

PHÙ NỀ DO THOÁT HUYẾT TƯƠNG
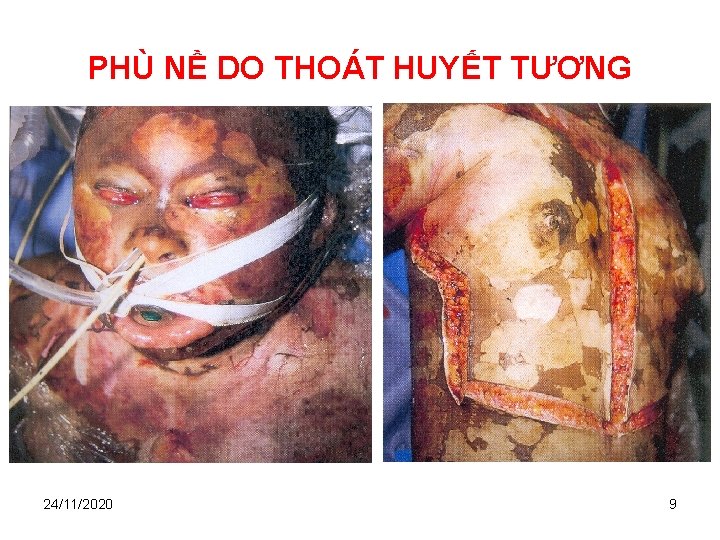
PHÙ NỀ DO THOÁT HUYẾT TƯƠNG 24/11/2020 9

ĐẶC ĐIỂM SỐC BỎNG • Sốc giảm thể tích + sốc tế bào • Diễn biến: 24 – 72 h sau bỏng • Thường gặp: Diện bỏng rộng và độ sâu lớn • Bỏng sâu: tỷ lệ sốc bỏng cao hơn • Bỏng hô hấp: tỷ lệ sốc bỏng cao có thể gấp 3 lần
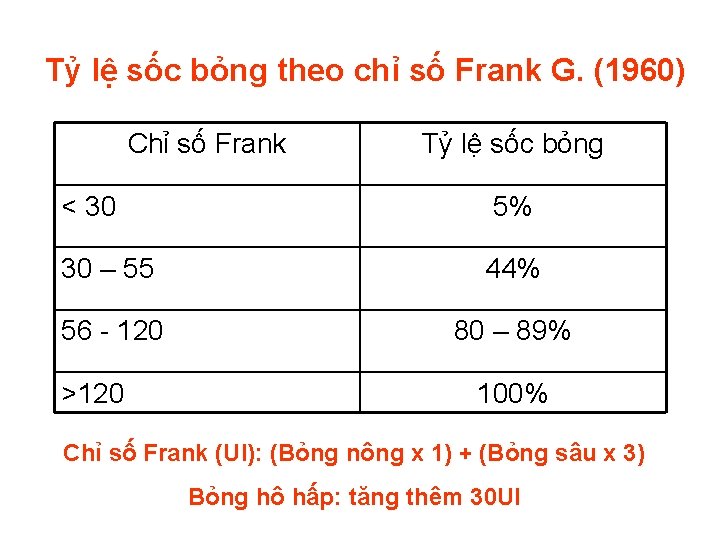
Tỷ lệ sốc bỏng theo chỉ số Frank G. (1960) Chỉ số Frank Tỷ lệ sốc bỏng < 30 5% 30 – 55 44% 56 - 120 80 – 89% >120 100% Chỉ số Frank (UI): (Bỏng nông x 1) + (Bỏng sâu x 3) Bỏng hô hấp: tăng thêm 30 UI

SỐC BỎNG CÓ THỂ XẢY RA • Trẻ em, người già bỏng nông từ 10% DTCT trở lên (trẻ em < 5 tuổi: diện bỏng ≥ 5%); bỏng sâu ≥ 5% DTCT • Người lớn bỏng nông ≥ 20%; bỏng sâu ≥ 10% DTCT • Bỏng ở phụ nữ có thai • Bỏng vùng mặt, có/nghi ngờ bỏng hô hấp • Bỏng có các chấn thương kết hợp: gãy xương, mất máu. . . • Nạn nhân có các bệnh mạn tính: tim, phổi, động kinh… • Một số tác nhân dễ gây bỏng nặng: lửa, vôi tôi nóng, điện cao thế • Bỏng trong sản xuất công nghiệp, thảm hoạ: stress nặng • Sơ cấp cứu không đúng, muộn 24/11/2020 12

TRIỆU CHỨNG ĐẶC TRƯNG SỐC BỎNG 1. Li bì, vật vã, mồ hôi lạnh - (sốc cương giờ đầu) 2. Khát nước 3. Mạch nhanh 4. Hạ huyết áp: HATĐ < 90 mm. Hg 5. Thiểu niệu kéo dài (< 30 ml/h), vô niệu 6. Nước tiểu đỏ, đen đậm: Hb, Myoglobin 7. Rối loạn thân nhiệt: hạ (TE thường tăng cao, co giật) 8. Nôn, chướng bụng, phân đen 9. Ure máu cao 10. Rối loạn điện giải: Na giảm 11. Nhiễm toan chuyển hóa 24/11/2020 13
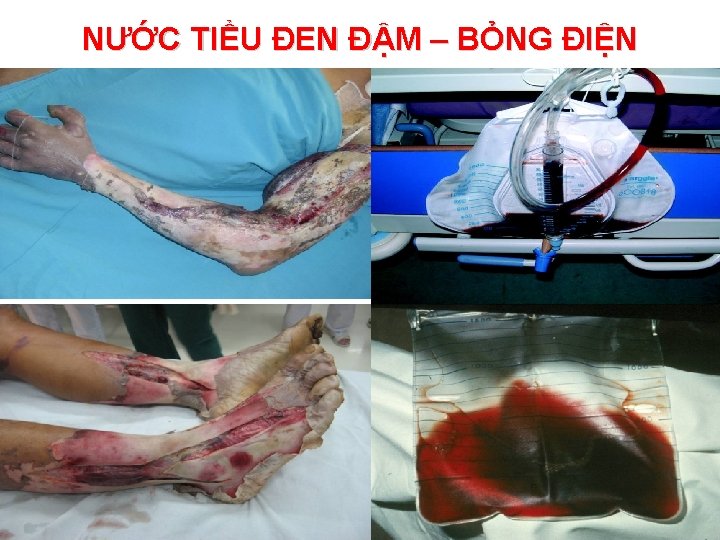
NƯỚC TIỂU ĐEN ĐẬM – BỎNG ĐIỆN 24/11/2020 14

TRIỆU CHỨNG CẬN L M SÀNG • • Máu thường cô Bạch cầu tăng cao Tan máu Rối loạn điện giải: Na+ giảm, K+ thường tăng RL cân bằng A-B: toan chuyển hoá RL bài niệu: Nitơ máu tăng, Urê, creatinin tăng RL chuyển hoá: Glucose tăng, Protein TP giảm, Albumin giảm, lactat máu tăng… • RL đông máu: ĐMRRLM • Nước tiểu: Protein, Hb niệu, Myoglobin niệu

BIẾN ĐỔI HEMATOCRIT SAU BỎNG Kết quả Nguyên nhân – cơ chế Hematocrit tăng Thể tích huyết tương giảm trong khi hồng cầu không thay đổi Hematocrit giảm Giảm cả thể tích huyết tương và hồng cầu (tan máu nhiều) Bình thường Giảm cả thể tích huyết tương và hồng cầu (không tan máu hoặc ít) Phản ánh mức độ máu cô

SỐC BỎNG Ở TRẺ EM • Sốc bỏng xuất hiện ngay cả diện bỏng nhỏ: < 3 tuổi bỏng 5% có thể sốc • Bỏng > 10% DTCT: phải điều trị dự phòng sốc • Đặc điểm sốc bỏng TE: – – – Trẻ nằm yên, li bì thờ ơ, mồ hôi lạnh, giảm cảm giác, Da niêm mạc nhợt nhạt, Có thể có cơn tím tái, co giật do rối loạn điện giải Thân nhiệt thường tăng gây sốt cao co giật Sốc nặng: hốc mắt trũng, thóp lõm, không có nước mắt khi khóc – Máu thường cô nặng, bạch cầu tăng cao, Na giảm nhiều – Dễ biến chứng xuất huyết tiêu hóa, suy hô hấp cấp. . 24/11/2020 17

SỐC BỎNG Ở PHỤ NỮ CÓ THAI • Bỏng nặng gây bệnh lý cho cả mẹ và thai nhi • Sốc bỏng gây gảm huyết áp: giảm lượng máu đến tử cung và máu đến thai nhi, thiếu oxy tổ chức thai • Rối loạn điện giải, giảm protein máu, ure và creatinin máu tăng ảnh hưởng đến thai nhi • Rối loạn hô hấp nhất là khi bỏng hô hấp: thai nhi thiếu oxy • Diễn biến sốc bỏng: nặng, dễ chuyển sốc không hồi phục và tử vong, nguy cơ sẩy thai, chết lưu hoặc đẻ non cao 24/11/2020 18
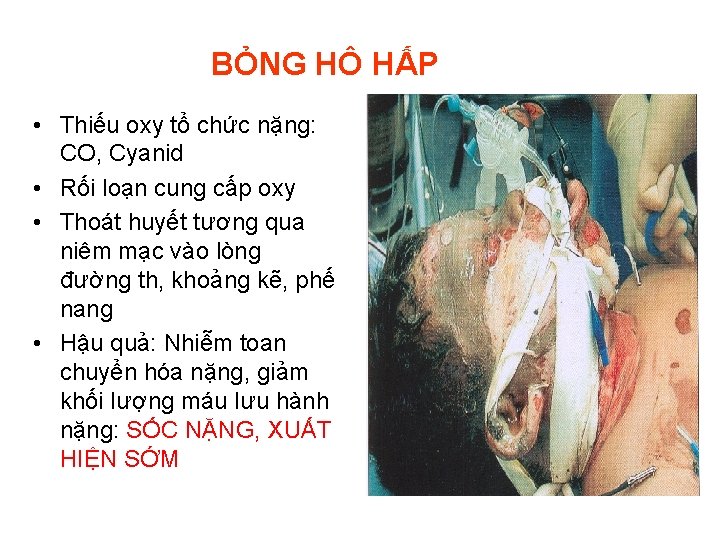
BỎNG HÔ HẤP • Thiếu oxy tổ chức nặng: CO, Cyanid • Rối loạn cung cấp oxy • Thoát huyết tương qua niêm mạc vào lòng đường th, khoảng kẽ, phế nang • Hậu quả: Nhiễm toan chuyển hóa nặng, giảm khối lượng máu lưu hành nặng: SỐC NẶNG, XUẤT HIỆN SỚM

DIỄN BIẾN CHỨNG SỐC BỎNG • Thuận lợi thoát sốc trong 24 - 72 h • Sốc không hồi phục – suy đa tạng, tử vong • Thủng loét cấp tiêu hoá (loét Curling) • Suy thận cấp • Tràn máu phế nang • Đông máu rải rác trong lòng mạch

TRÀN MÁU PHẾ NANG • • Biến chứng cấp dễ tử vong Thường gặp sau bỏng hô hấp, hội chứng sóng nổ Xuất hiện có thể sớm : giờ 12 sau bỏng Lâm sàng: – Ho ra máu tươi, máu tràn ra chỗ mở khí quản, qua ống mở khí quản hoặc ống nội khí quản – Nghe phổi: có nhiều rale ẩm – Suy hô hấp cấp – X quang: hình tam giác mờ 24/11/2020 25

CHẨN ĐOÁN SỐC BỎNG TẠI Y TẾ CƠ SỞ • • • Toàn thân: Khát nước, vật vã, kích thích. Da niêm mạc nhợt nhạt hoặc tím tái, vã mồ hôi lạnh Nhiệt độ: có thể hạ hoặc tăng Tuần hoàn: Mạch nhanh, nhỏ; huyết áp tụt Hô hấp: thở nhanh nông, rale rít…suy hô hấp (TE) Không đi tiểu, đặt thông tiểu ít hoặc không có nước tiểu, màu sắc nước tiểu vàng đậm, đỏ, nâu đen • Nôn, buồn nôn, chướng bụng: sốc nặng 24/11/2020 26

DỰ PHÒNG VÀ ĐIỀU TRỊ SỐC BỎNG

CẦN DỰ PHÒNG SỐC BỎNG • Trẻ em, người già bỏng nông từ 10% DTCT trở lên (trẻ em < 5 tuổi: diện bỏng ≥ 5%); bỏng sâu ≥ 5% DTCT • Người lớn bỏng nông ≥ 20%; bỏng sâu ≥ 10% DTCT • Bỏng ở phụ nữ có thai • Bỏng vùng mặt, có/nghi ngờ bỏng hô hấp • Bỏng có các chấn thương kết hợp: gãy xương, mất máu. . . • Nạn nhân có các bệnh mạn tính: tim, phổi, động kinh… • Một số tác nhân dễ gây bỏng nặng: lửa, vôi tôi nóng, điện cao thế • Bỏng trong sản xuất công nghiệp, thảm hoạ: stress nặng • Sơ cấp cứu không đúng, muộn 24/11/2020 28

NGUYÊN TẮC ĐIỀU TRỊ SỐC BỎNG 1. Điều trị theo cơ chế bệnh sinh – – – Giảm đau Bổ sung khối lượng máu lưu hành, điều chỉnh rối loạn nước điện giải, cân bằng kiềm toan Chống nhiễm độc, dự phòng nhiễm khuẩn 2. Điều trị triệu chứng 3. Dự phòng và điều trị các biến chứng 4. Tổ chức tốt vận chuyển và cấp cứu bệnh nhân sốc bỏng

CÁC BƯỚC CẤP CỨU SỐC BỎNG TẠI Y TẾ CƠ SỞ 1. Đảm bảo chức năng sống 2. Chẩn đoán sốc 3. Phát hiện chấn thương kết hợp (đầu đến chân) 4. Chẩn đoán bỏng hô hấp 5. Chẩn đoán sơ bộ diện tích, độ sâu 6. Tiến hành các biện pháp điều trị 24/11/2020 30

CẤP CỨU BƯỚC ĐẦU • • Kiểm tra các chức năng sống Thở oxy 100% Theo dõi tình trạng hô hấp Đặt nội khí quản, MKQ nếu tắc nghẽn đường hô hấp trên Bộc lộ và kiểm tra vùng ngực đánh giá thông khí Đánh giá trao đổi khí sau khi giải phóng đường thở Đo huyết áp và mạch Đảm bảo cố định cột sống cổ cho đến khi đánh giá chính xác 24/11/2020 31

Đảm bảo chức năng sống • A - Khai thông đường thở, cố định cột sống cổ - Airway • B - Đảm bảo hô hấp - Breathing • C - Đảm bảo tuần hoàn, cầm máu Circulating 24/11/2020 32

CÁC BƯỚC TIẾP THEO • Kiểm tra toàn thân từ đầu đến chân, phát hiện các chấn thương kết hợp • Sử dụng các phương tiện cố định cổ, lưng. . . khi di chuyển, xoay nạn nhân tránh gây chấn thương thêm • Khai thác tiền sử bệnh kết hợp, dị ứng, cơ chế gây bỏng, sơ cứu. . • Nếu phải chuyển muộn hoặc quá 60 phút phải tiến hành truyền dịch • Che phủ vết bỏng bằng khăn sạch • Rạch hoại tử - nếu có chỉ định • Ủ ấm, duy trì thân nhiệt # 370 C • Liên hệ vận chuyển, xin ý kiến chuyên khoa 24/11/2020 33
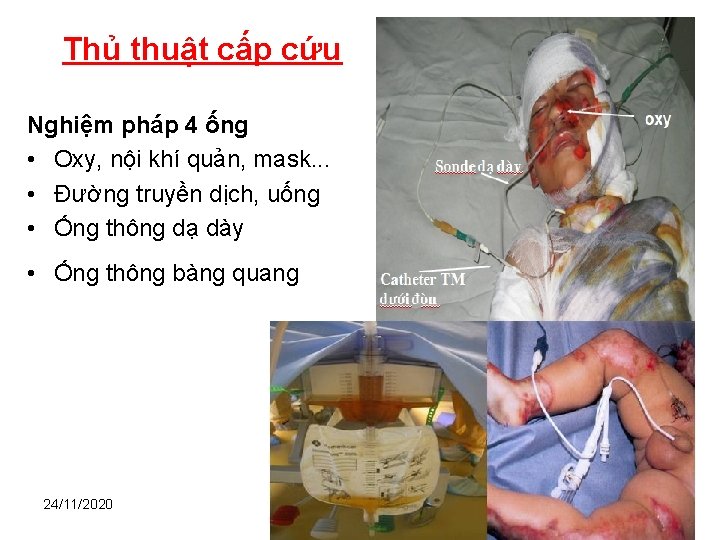
Thủ thuật cấp cứu Nghiệm pháp 4 ống • Oxy, nội khí quản, mask. . . • Đường truyền dịch, uống • Ống thông dạ dày • Ống thông bàng quang 24/11/2020 34

Thiết lập đường truyền dịch • Càng sớm càng tốt • Cố định tốt • Ưu tiên đường truyền: – – Tĩnh mạch ngoại vi Vùng da không bỏng Vùng da bỏng Khó khăn: bộc lộ tĩnh mạch, truyền trong xương xốp (xương chày, mào chậu), thể hang • Sốc nặng: 2 - 3 đường truyền • Tĩnh mạch trung tâm: Dưới đòn, cảnh trong, đùi nếu có thể 24/11/2020 35
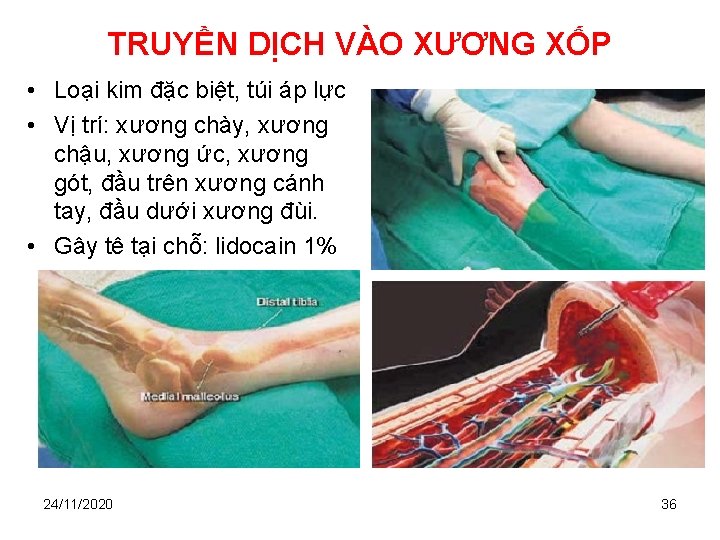
TRUYỀN DỊCH VÀO XƯƠNG XỐP • Loại kim đặc biệt, túi áp lực • Vị trí: xương chày, xương chậu, xương ức, xương gót, đầu trên xương cánh tay, đầu dưới xương đùi. • Gây tê tại chỗ: lidocain 1% 24/11/2020 36

CÔNG THỨC PARKLAND Loại dịch 24 h đầu Ringerlactat 4 ml/kg/%bỏng - Nhiều công thức khác nhau: 50 - Công thức chỉ là gợi ý 24 h sau 2 ml/kg/%bỏng Dịch keo đảm bảo bài niệu 0, 5 – 1 ml/kg/h

Công thức Parkland cải biên cho trẻ em • Trẻ > 30 kg tính như người lớn - Ringerlactat • Trẻ ≤ 30 kg tính thêm dịch duy trì (công thức 4+2+1) – 10 kg đầu: 100 ml/kg # 4 ml/kg/h – 10 kg – 20 kg tiếp: 50 ml/kg # 2 ml/kg/h – 20 – 30 kg tiếp: 20 ml/kg #1 ml/kg/h • Loại dịch: bổ sung glucose 5% • Chia đều cho 24 h: truyền TM, sonde… • Ví dụ; trẻ 30 kg: 70 ml/h 24/11/2020 38
Tốc độ dịch truyền • Tốc độ dịch truyền – 8 h đầu truyền 1/2 tổng dịch truyền – 16 h sau truyền 1/2 còn lại – Thời điểm To tính từ khi bị bỏng – Công thức chỉ mang tính gợi ý • Điều chỉnh tốc độ dịch: – Quá chậm/ít: suy thận, thiếu máu tổ chức – Quá nhanh/nhiều: Phù não, phổi – Căn cứ toàn trạng, nước tiểu, huyết áp, CVP – Điều chỉnh tốc độ tăng giảm 20% so với khởi điểm sau đó đánh giá lại theo lượng nước tiểu 24/11/2020 39
SỬ DỤNG DỊCH KEO ĐIỀU TRỊ SỐC BỎNG • Trọng lượng phân tử lớn (> 70 000 Da) • Không qua màng lọc cầu thận • Tác dụng: Tạo áp lực keo, giữ dịch trong lòng mạch, duy trì huyết áp • Dextran M 70, Gelofusin, Gelofundin, Subtosan, Haes- steril, Haemohaes • Huyết tương (Plasma) • Albumin: tăng nhanh thể tích máu • Thời điểm: sau 24 h sau bỏng 24/11/2020 40

BÙ DỊCH QUA ĐƯỜNG TIÊU HÓA • • • Kết hợp với đường tĩnh mạch Liệu pháp chuẩn khi bỏng hàng loạt/thảm họa Dự phòng sốc hiệu quả Đường uống hoặc bơm qua sonde dạ dày Oresol 1 g/1 lít hoặc 200 mg/200 ml nước Dung dịch tự pha: Có thể sử dụng các dung dịch hoa quả, nước chè • Tự pha: nước 1 lít, muối 1/2 thìa, đường 1 thìa • Không nên cho uống nước tinh khiết vì sẽ có nguy cơ giảm natri máu, nhiễm độc nước và phù não. • Cho trẻ bú bình thường (theo dõi sát) 24/11/2020 41

BÙ DỊCH QUA ĐƯỜNG TIÊU HÓA • Nên sử dụng ngay từ đầu sau đó thay thế dần hoặc kết hợp với đường tĩnh mạch ở bệnh nhân nặng và không có dấu hiệu tổn thương đường tiêu hóa kết hợp • Hiệu quả tốt khi tiến hành ở giờ đầu ngay sau bỏng, khả năng hiệu quả cao hơn ở trẻ em so với người lớn • Bắt đầu bằng uống hoặc bằng thìa với một cốc 250 ml cho mỗi 15 phút, nếu dung nạp được nên tiếp tục 6 cốc cho mỗi giờ. Nếu không dung nạp nên đặt sonde dạ dày và hồi sức qua sonde dạ dày • Nếu nôn, bụng chướng: tạm dừng, theo dõi và đánh giá 24/11/2020 42

ĐIỀU TRỊ TRIỆU CHỨNG • • • Giảm đau Trấn tĩnh Kháng histamin Dự phòng loét do stress Dự phòng uốn ván Điều chỉnh rối loạn điện giải cân bằng kiềm toan

Thuốc giảm đau • Nhóm giảm đau không gây nghiện – Paracetamon; Perfalgan; Fenden; Acetaphen: 15 mg/kg – Chú ý: huỷ hoại tế bào gan, suy gan cấp, liều cách 4 - 6 h • Nhóm gây nghiện – Promedol 0, 02: 0, 4 mg/kg/lần; Morphin 0, 01: 0, 03 0, 05 mg/kg/lần; Tramadol 0, 1: 1 - 2 mg/kg/lần. – Chú ý: dùng liều nhỏ, nhắc lại, theo dõi hô hấp, phối hợp với thuốc kháng histamin để giảm liều, tăng hiệu quả, không dùng đường dưới da hoặc bắp thịt: co mạch kém hấp thu lúc đầu, giãn về sau gây nguy hiểm. 24/11/2020 44

Thuốc trấn tĩnh- kháng histamin • Trấn tĩnh: Cẩn thận dùng aminazin do gây tụt huyết áp tư thế đứng, nên dùng midazolam, seduxen 0, 15 mg/kg (suy hô hấp) • Kháng histamin: – Dimedron, pypolphen: 1 - 2 mg/kg 24/11/2020 45

DỰ PHÒNG LOÉT DO STRESS - CURLING • Ức chế thụ thể H 2 tế bào niêm mạc dạ dày – Cimetidin 300 mg/lần cách 8 h - tiêm TM – Ranitidin 25 mg/lần cách 8 h - tiêm TM – Famotidin 25 mg/lần cách 12 h - tiêm TM • Ức chế bơm proton (PPI): bỏng nặng, thảm hoạ – Losec 40 mg - 80 mg/ngày tiêm tmc – Nexium: tiêm TM 20 - 40 mg/ngày (Người lớn) • Nuôi dưỡng sớm đường ruột 24/11/2020 46

Xử lý vết thương bỏng • • • Chỉ khi ổn định chức năng sống Giảm đau hoặc gây mê tốt Chuẩn bị sẵn phương tiện cấp cứu Thay băng, rạch hoại tử giải phóng chèn ép Phẫu thuật cắt hoại tử, che phủ sớm 24/11/2020 47

Theo dõi và đánh giá • Ý thức • Tuần hoàn ngoại vi: da niêm mạc, hồi lưu mao mạch • Mạch, huyết áp 1 h/lần • Thân nhiệt 1 h/lần • Nước tiểu: số lượng, màu sắc 1 h/lần • Hô hấp: tần số thở, SPO 2 24/11/2020 48

Đánh giá kết quả điều trị - ổn định • • • Tri giác tốt Mạch ngoại vi rõ Da niêm mạc hồng Mạch < 120 l/phút - người lớn Huyết áp 90 mm. Hg; MAP > 65 mm. Hg Nước tiểu: 0, 5 ml/kg/h, trong; gấp đôi khi bỏng điện cao thế * MAP = Mn + 1/3(Mx - Mn) 24/11/2020 49

24/11/2020 50

Vận chuyển bệnh nhân sốc bỏng • Đảm bảo ổn định huyết động hô hấp • Nhân viên vận chuyển: có kỹ năng cấp cứu • Đảm bảo truyền dịch, hô hấp, băng vết bỏng, giữ ấm trên đường vận chuyển • Phương tiện: đủ trang bị cấp cứu hô hấp, tuần hoàn • Liên hệ tuyến trên: trước, trong khi vận chuyển (Điện thoại) • Chuẩn bị hồ sơ, ghi chép diễn biến trước, trong vận chuyển 24/11/2020 51

Vận chuyển bệnh nhân sốc bỏng Thông tin tối thiểu qua điện thoại • Khoảng thời gian đến • Diện tích • Vị trí bỏng • Tuổi • Diễn biến

TÓM TẮT NỘI DUNG • Cấp cứu khẩn cấp, đảm bảo chức năng sống • Phân loại mức độ sốc bỏng, chẩn đoán sơ bộ diện bỏng, bỏng hô hấp • Điều trị dự phòng sốc bỏng: > 10%DTCT trẻ em; người già > 15%DTCT ở người lớn • BN sốc bỏng: – Nghiệm pháp 4 ống với đường truyền dịch ngoại vi – Hồi sức dịch thể theo công thức Parkland trong 24 h đầu – Giảm đau, dự phòng loét do stress, phòng uốn ván – Lập hồ sơ chuyển vận • Tổ chức vận chuyển BN sốc bỏng an toàn lên tuyến trên 24/11/2020 53

CH N THÀNH CẢM ƠN!
- Slides: 50