VIGILANCIA DE LAS ITS VIHSIDA Gysel Estrada Subdireccin

VIGILANCIA DE LAS ITS VIH/SIDA Gysel Estrada Subdirección de Salud Pública Oficina de Epidemiología Febrero 2018
1. Aspectos generales

Objetivo Realizar vigilancia de las Infecciones de Transmisión Sexual (ITS), teniendo en cuenta la normatividad vigente que se relacionan a continuación: las normas técnicas para la detección temprana de las alteraciones del embarazo, de la atención del parto y de la atención al recién nacido o sus actualizaciones.

Objetivo las guías de práctica clínica sífilis gestacional y congénita 2014, VIH/Sida en adolescentes (con 13 años o más de edad) y adultos, VIH en niñas y niños menores de 13 años de edad. la estrategia para la eliminación de la transmisión materno infantil del VIH y de la sífilis congénita, la guía de práctica clínica diagnóstico y tratamiento de hepatitis B crónica, la guía práctica clínica para la tamización, diagnóstico y tratamiento de personas con infección por el virus de la hepatitis C

Objetivo estrategia de eliminación de la transmisión materno infantil de la hepatitis B 2016 – 2021, el Plan Nacional de Control de las Hepatitis Virales 2014 -2017 y los protocolos de vigilancia de los respectivos eventos.

Articular RUTA DE ATENCIÓN INTEGRAL MATERNO PERINATAL
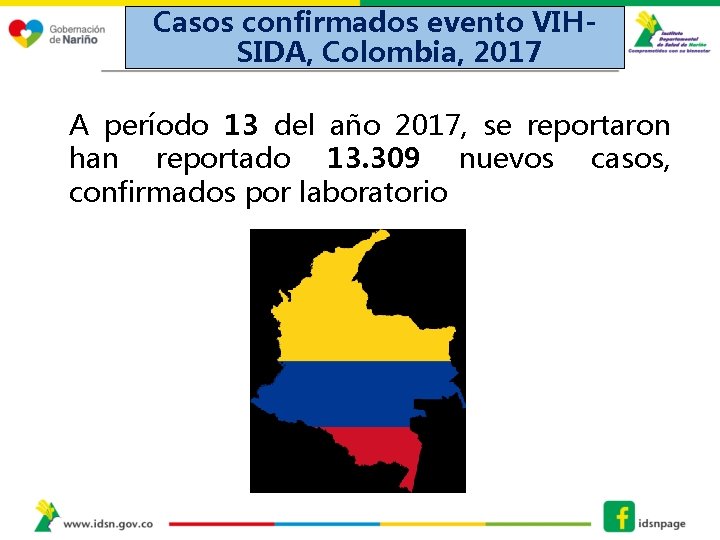
Casos confirmados evento VIHSIDA, Colombia, 2017 A período 13 del año 2017, se reportaron han reportado 13. 309 nuevos casos, confirmados por laboratorio

Casos confirmados evento VIHSIDA, Nariño , 2017 Casos: 276 Tasa: 15, 4 Fuente: Sivigila 2017 IDSN
Lineamientos Remitir dentro de las seis semanas epidemiológicas después de la notificación del caso, el acta de la reunión de análisis y el plan de mejoramiento.

Documentación Unidades de análisis üHistorias clínicas de las atenciones recibidas üEpicrisis üRegistro de la notificación del caso üReporte de autopsia clínica (si aplica) üCertificado de defunción üCopia del acta de la unidad de las unidades de análisis internas de la IPS y EAPB

Documentación Unidades de análisis üResultado de pruebas diagnósticas específicas üPara muerte materna: cumplimiento de acciones mínimas de atención prenatal, parto y postparto, carné materno, partograma, cuadro consolidado de laboratorios y otros exámenes üInforme de actividades demanda inducida, detección temprana y protección específica cuando aplique üOtras fuentes de información que se consideren importantes para el análisis
BAI- SIANIESP

2. Vigilancia del VIH/SIDA

Notificación y Vigilancia del VIH/SIDA

Ficha de Notificación VIH/SIDA
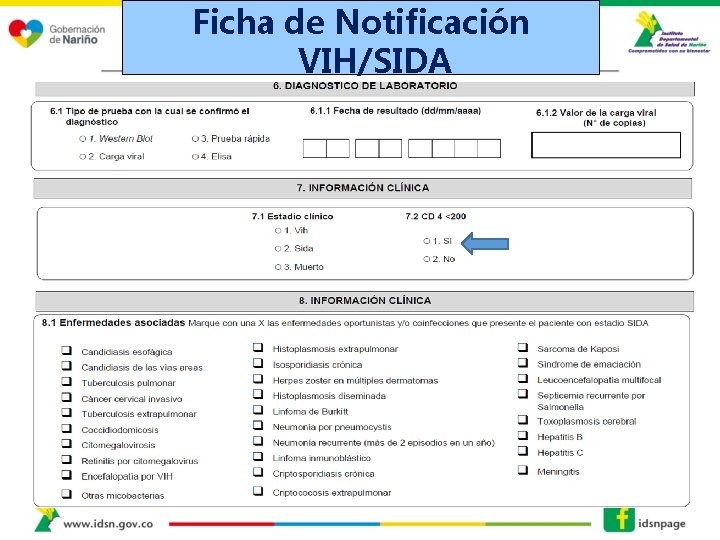
Ficha de Notificación VIH/SIDA
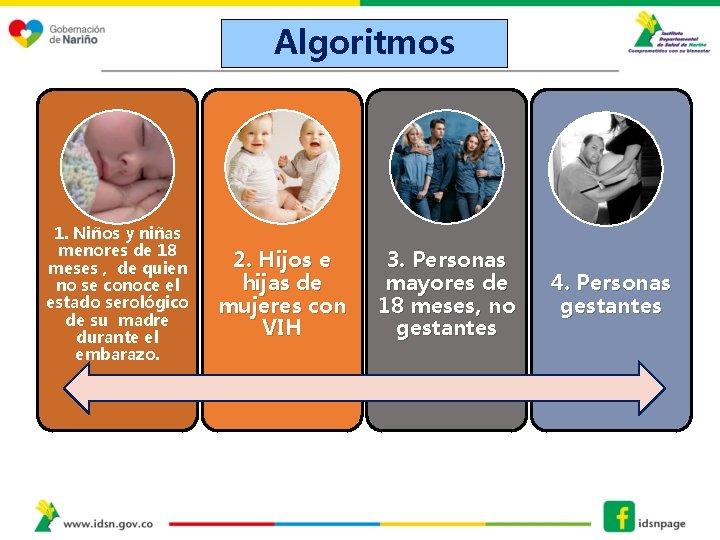
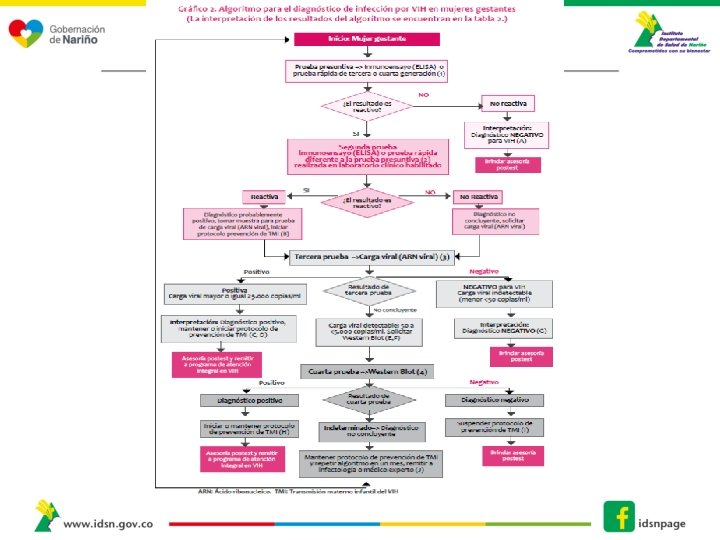
Algoritmos 1. Niños y niñas menores de 18 meses , de quien no se conoce el estado serológico de su madre durante el embarazo. 2. Hijos e hijas de mujeres con VIH 3. Personas mayores de 18 meses, no gestantes 4. Personas gestantes
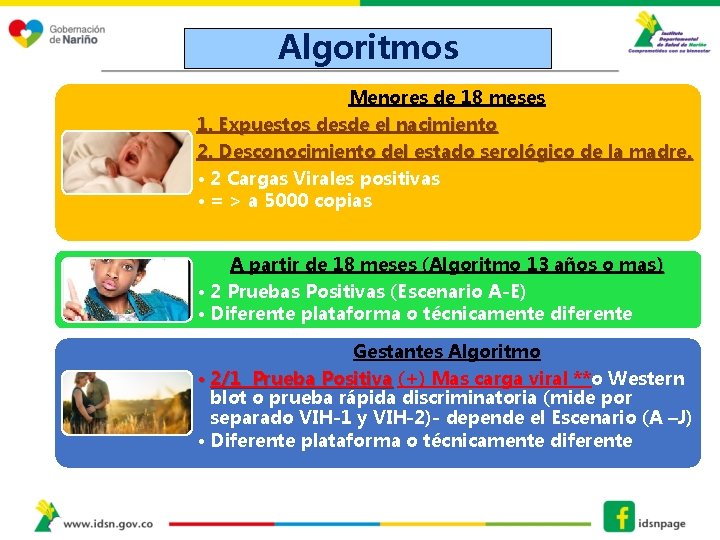
Algoritmos Menores de 18 meses 1. Expuestos desde el nacimiento 2. Desconocimiento del estado serológico de la madre. • 2 Cargas Virales positivas • = > a 5000 copias A partir de 18 meses (Algoritmo 13 años o mas) • 2 Pruebas Positivas (Escenario A-E) • Diferente plataforma o técnicamente diferente Gestantes Algoritmo • 2/1 Prueba Positiva (+) Mas carga viral **o Western blot o prueba rápida discriminatoria (mide por separado VIH-1 y VIH-2)- depende el Escenario (A –J) • Diferente plataforma o técnicamente diferente
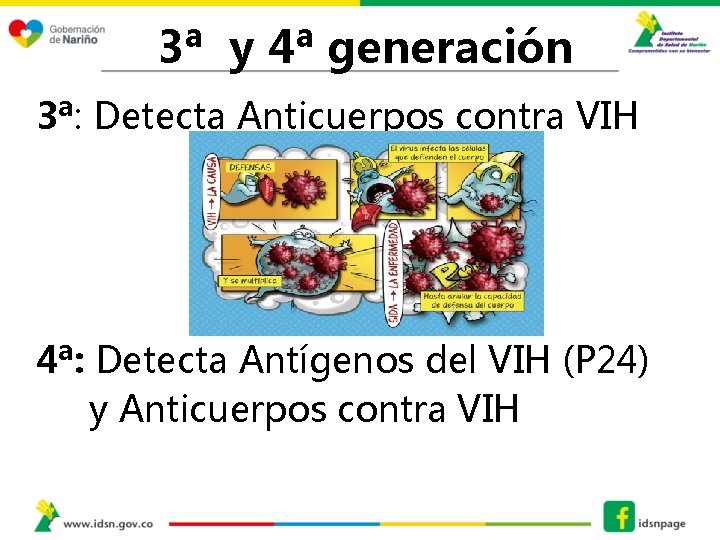
3ª y 4ª generación 3ª: Detecta Anticuerpos contra VIH 4ª: Detecta Antígenos del VIH (P 24) y Anticuerpos contra VIH
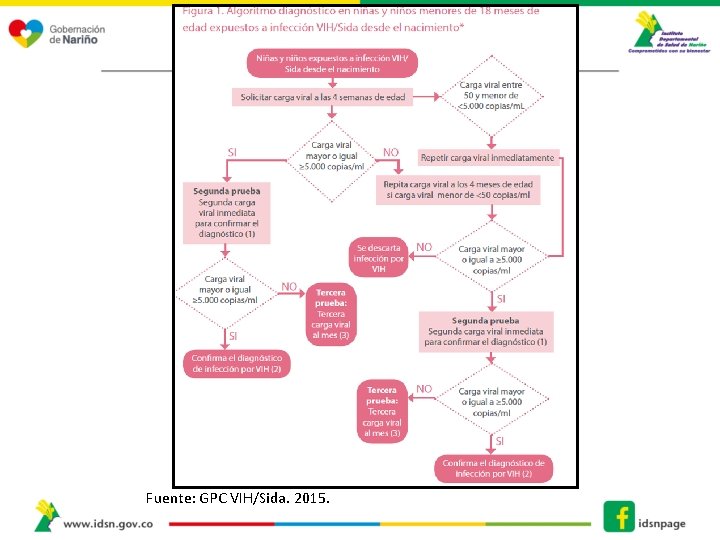
Fuente: GPC VIH/Sida. 2015.
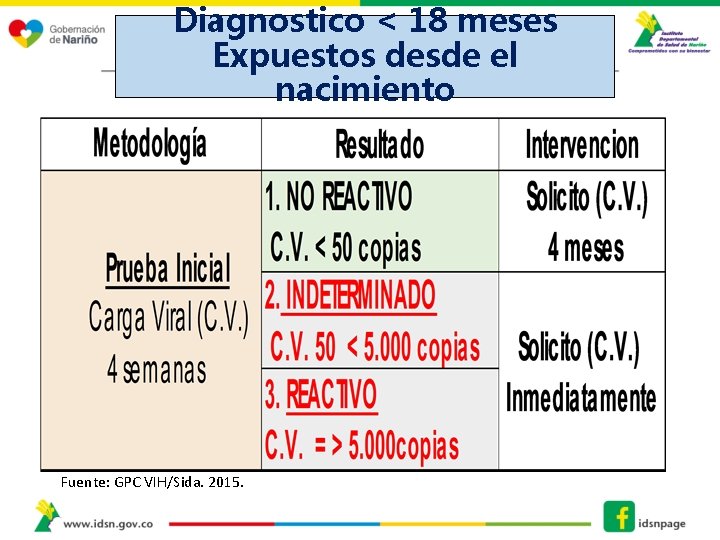
Diagnostico < 18 meses Expuestos desde el nacimiento Fuente: GPC VIH/Sida. 2015.
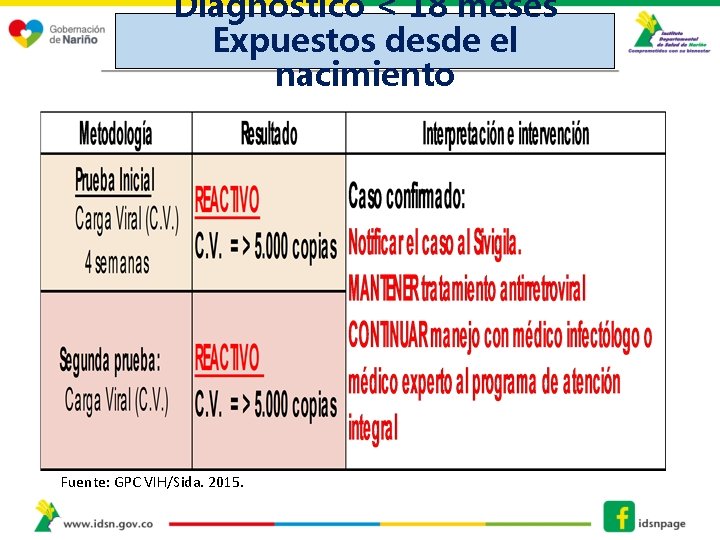
Diagnostico < 18 meses Expuestos desde el nacimiento Fuente: GPC VIH/Sida. 2015.
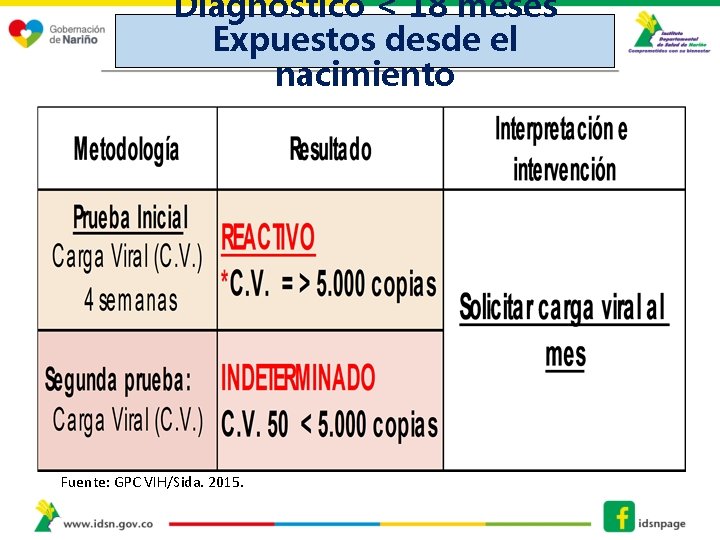
Diagnostico < 18 meses Expuestos desde el nacimiento Fuente: GPC VIH/Sida. 2015.

Diagnostico < 18 meses Expuestos desde el nacimiento Fuente: GPC VIH/Sida. 2015.

Diagnostico < 18 meses Expuestos desde el nacimiento Fuente: GPC VIH/Sida. 2015.
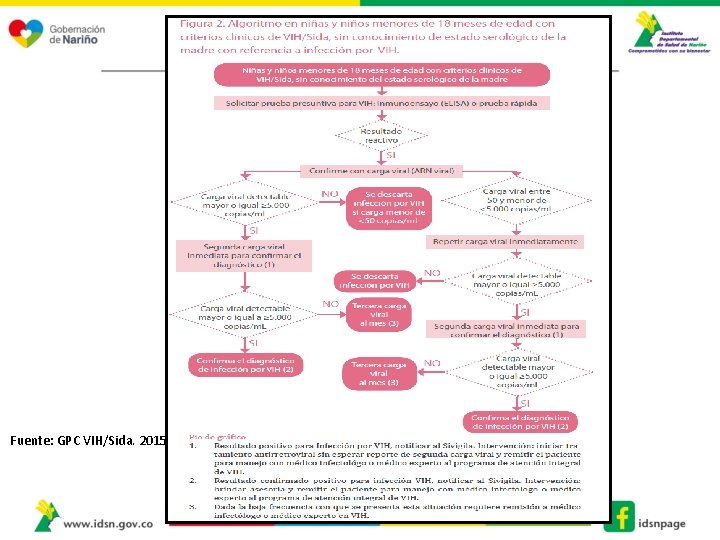
Fuente: GPC VIH/Sida. 2015.

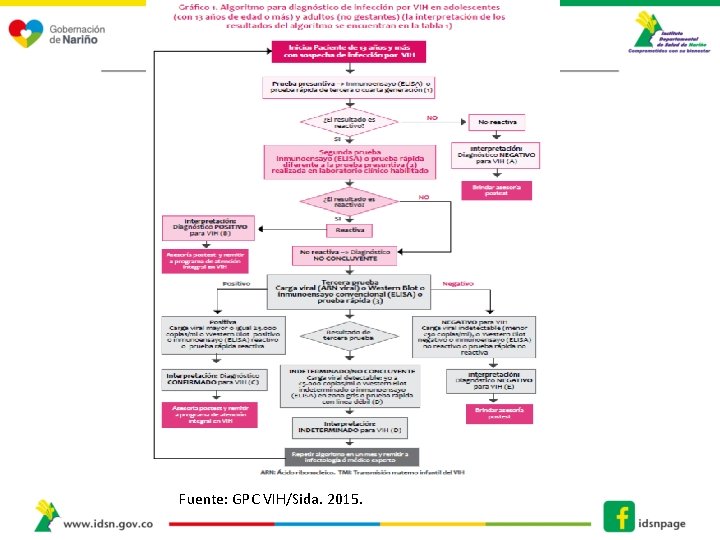
Fuente: GPC VIH/Sida. 2015.
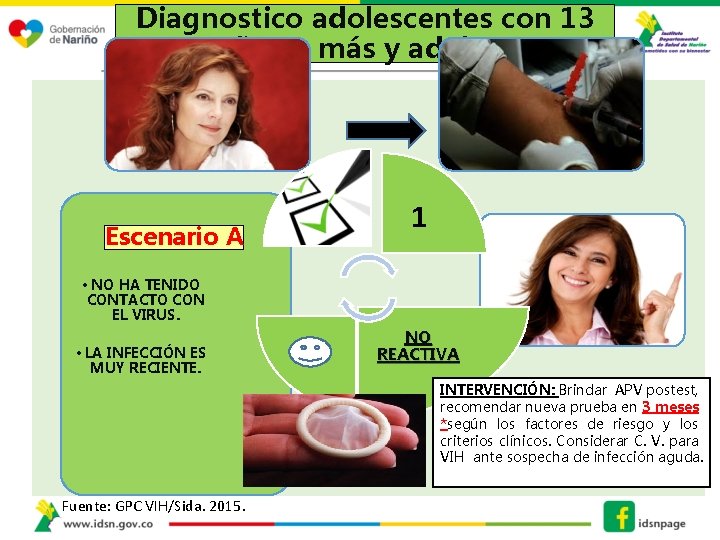
Diagnostico adolescentes con 13 años o más y adultos Escenario A 1 • NO HA TENIDO CONTACTO CON EL VIRUS. • LA INFECCIÓN ES MUY RECIENTE. NO REACTIVA INTERVENCIÓN: Brindar APV postest, recomendar nueva prueba en 3 meses *según los factores de riesgo y los criterios clínicos. Considerar C. V. para VIH ante sospecha de infección aguda. Fuente: GPC VIH/Sida. 2015.
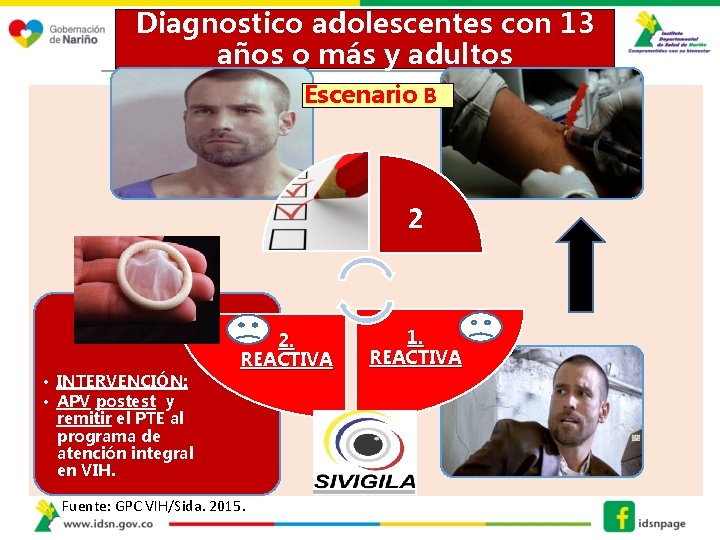
Diagnostico adolescentes con 13 años o más y adultos Escenario B 2 • INTERVENCIÓN: • APV postest y remitir el PTE al programa de atención integral en VIH. 2. REACTIVA Fuente: GPC VIH/Sida. 2015. 1. REACTIVA
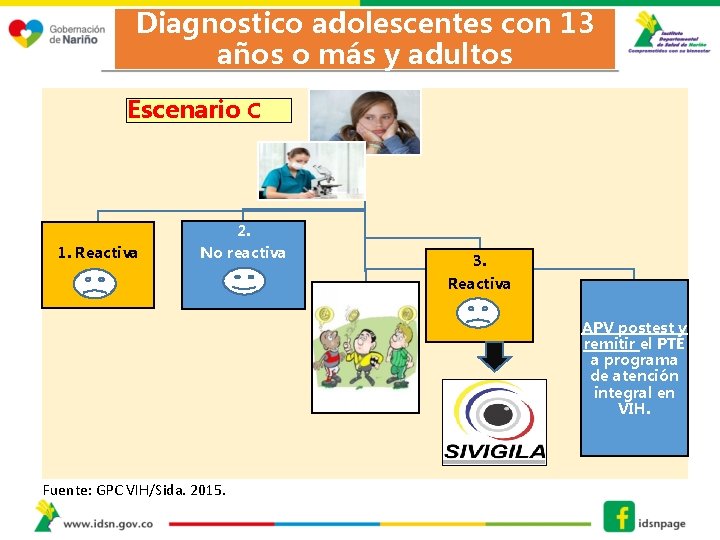
Diagnostico adolescentes con 13 años o más y adultos Escenario C 1. Reactiva 2. No reactiva 3. Reactiva APV postest y remitir el PTE a programa de atención integral en VIH. Fuente: GPC VIH/Sida. 2015.
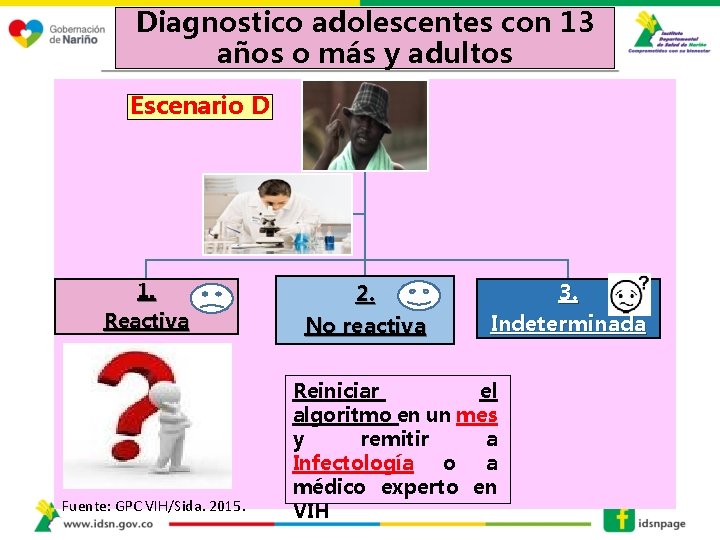
Diagnostico adolescentes con 13 años o más y adultos Escenario D 1. Reactiva Fuente: GPC VIH/Sida. 2015. 2. No reactiva 3. Indeterminada Reiniciar el algoritmo en un mes y remitir a Infectología o a médico experto en VIH
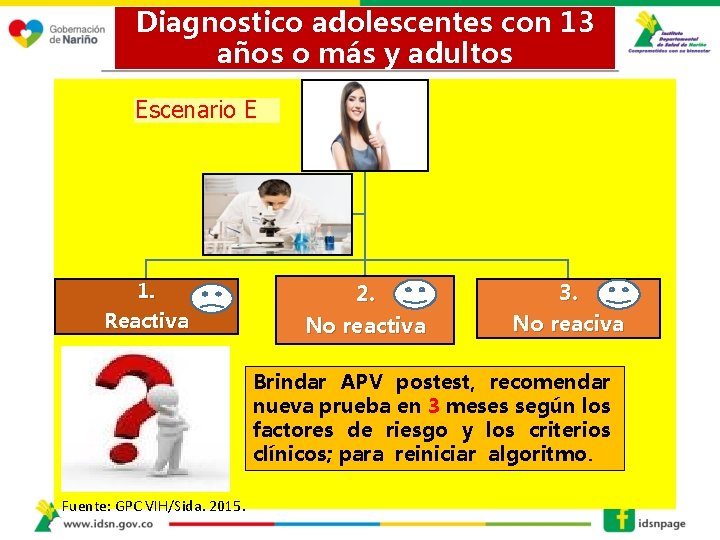
Diagnostico adolescentes con 13 años o más y adultos Escenario E 1. Reactiva 2. No reactiva 3. No reaciva Brindar APV postest, recomendar nueva prueba en 3 meses según los factores de riesgo y los criterios clínicos; para reiniciar algoritmo. Fuente: GPC VIH/Sida. 2015.

Puntos de buena práctica • Este algoritmo diagnóstico es aplicable no solo para personas de 13 años o más sino también desde la edad de los 18 meses. • Se debe implementar las estrategias necesarias para aumentar el acceso al proceso diagnóstico. • El proceso de asesoría pre y postest de la prueba debe cumplir los estándares de calidad recomendados por el MSPS, “Pautas para la realización de asesoría y prueba voluntaria para VIH (APV)”, y en ningún caso la APV debe convertirse en una barrera de acceso al diagnóstico.

Puntos de buena práctica La selección de la técnica de inmunoensayo convencional (v. g. ELISA) o prueba rápida debe obedecer a factores de accesibilidad y oportunidad de diagnóstico. Para las pruebas que requieran de infraestructura se debe contar con la habilitación requerida según las entidades competentes.

Puntos de buena práctica Resolución 2338 de junio de 2013, la APV para VIH puede ser dada por personal con formación en áreas de la salud o sin ella, siendo condición para éste último, tener entrenamiento teórico y práctico certificado por entidades públicas o privadas. La misma Resolución permite la realización de pruebas rápidas fuera del contexto del laboratorio, por profesionales de la salud en medicina, enfermería y auxiliares de enfermería, debidamentecertificados por los laboratorios de salud pública, favoreciendo así, la reducción de la gran brecha al Dx oportuno, especialmente en poblaciones más expuestas a factores de vulnerabilidad frente al VIH.

Transmisión materno infantil Probabilidad de TMI del VIH SIN intervención: 28 al 40% La probabilidad de TMI del VIH CON intervención: 2% o menos Eliminación materno infantil del VIH Objetivos de desarrollo sostenible ODS 2016

Transmisión materno infantil Prenatal: Durante la gestación, transmisión intrauterina aporta el 10%

Transmisión materno infantil del VIH Perinatal: Preparto e intraparto 60% -70%

Transmisión materno infantil del VIH Posnatal: Leche materna 30% -40%

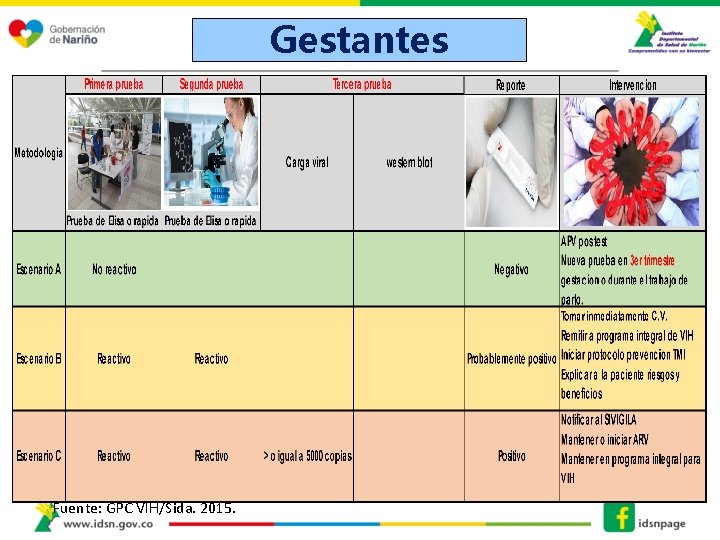
Gestantes Fuente: GPC VIH/Sida. 2015.
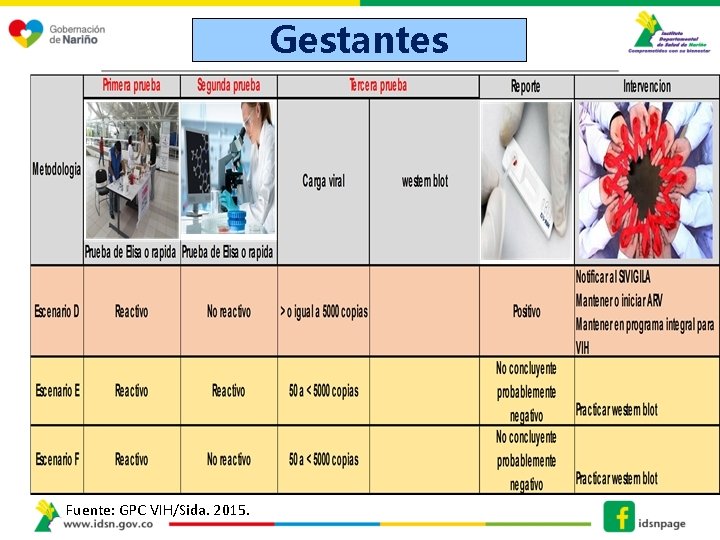
Gestantes Fuente: GPC VIH/Sida. 2015.
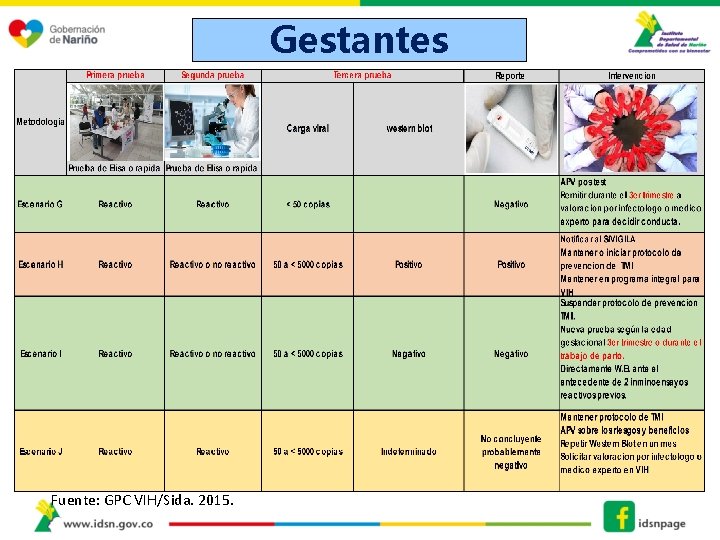
Gestantes Fuente: GPC VIH/Sida. 2015.

Intervenciones de PTMI para Disminuir el Riesgo de Transmisión del VIH al niño o niña (o al bebé) Durante el embarazo • Reducir la carga viral al usar profilaxis y tratamiento de ARV • Seguimiento y tratamiento de infecciones • Óptimo apoyo nutricional

Transmisión materno infantil Contener la transmisión por las 6 estrategias: Solicitud de prueba voluntaria TARV anteparto AZT intraparto Cesárea ARV al recién nacido por 6 semanas ü Sustitución de lactancia ü ü ü

Importante q. En gestantes, siempre una tercera prueba confirmatoria con CV. q. La AZT (Zidovudina )IV es efectiva con Carga Viral >1. 000 copias. q. La cesárea se recomienda con CV >1. 000 copias o desconocida. q. Siempre solicitar genotipo viral. q. En caso de presentación tardía considere Raltegravir. q. Nevirapina al RN usar con pauta de 3 dosis. (0, 48, 96)
Control de Calidad
Control de Calidad

Lineamientos q. Los casos de VIH, Sida o muerte por Sida, deben ser notificados de manera semanal e individual como caso confirmado por laboratorio en la ficha 850. Para los casos que resulten positivos en mayores de 18 meses teniendo en cuenta el algoritmo diagnóstico (prueba rápida, prueba de Elisa, Western Blot o carga viral, según sea el caso) y menores de 18 meses con carga viral, es indispensable diligenciar completamente la ficha, la cual consta de cara A o de datos básicos y cara B o de datos complementarios. Cada vez que una persona cambie de estadío clínico (VIH a Sida o fallece), se debe realizar el reporte al Sivigila, por la UPGD que identifique el cambio en el estadío clínico, independientemente si fue la que realizó el diagnóstico inicial. En este caso no debe realizarse ajuste 7, sino notificarse como nuevo para ese estadío.

Lineamientos q. El descarte de los casos debe realizarse con ajuste 6 cuando después de analizados estos, se concluya que no cumplen con definición de caso y con ajuste D cuando haya ocurrido un error de digitación. Si el caso está descartado en Sivigila pero cumple con definición de caso este permanecerá en la base de datos hasta tanto la entidad territorial justifique el descarte. q. Los departamentos y distritos deben verificar la realización de las unidades de análisis en los formatos establecidos por el INS y enviarlas al referente del INS dentro de las 4 semanas epidemiológicas posteriores al fallecimiento o a la notificación.

Lineamientos q. Ante la presencia de casos en niños se debe investigar el diagnóstico de infección por VIH de la madre durante la gestación. Si no hay confirmación de transmisión perinatal, se debe indagar sobre un posible abuso sexual en el menor u otros mecanismos de transmisión. q. Las entidades territoriales deben verificar la disponibilidad de las pruebas rápidas contra el Virus de la inmunodeficiencia humana en su territorio.

Lineamientos q. Las entidades territoriales deben realizar por período epidemiológico, la correspondencia de bases de datos entre tuberculosis y VIH, con el fin de garantizar el reporte de estos eventos cuando exista Coinfección. q. Realizar el reporte al Sivigila de las personas fallecidas con Sida, a través de la revisión trimestral del RUAF.

Línea amiga SSR 7201855 - IDSN Dr. Miguel Botina 3176838341 - IDSN Dr. Sebastián Sotelo Cuellar 3004939849 (VIH/SIDA) - IPS

Subdirección de Salud Pública Oficina de Epidemiología
- Slides: 58