VI Curso Nacional de Ventilao Mecnica SBPT 2014

VI Curso Nacional de Ventilação Mecânica - SBPT 2014 VNI na Insuficiência Respiratória Hipoxêmica Augusto M. C. Farias • Vice-coordenador da UTI Geral Hospital Português – BA • Coordenador da Comissão de Terapia Intensiva, SBPT • Coordenador das Diretrizes Brasileiras em VM, 2013 A. Farias
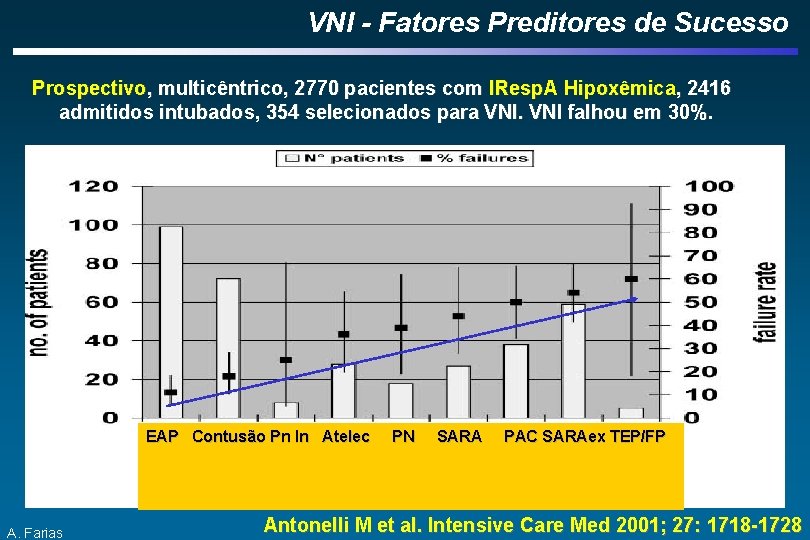
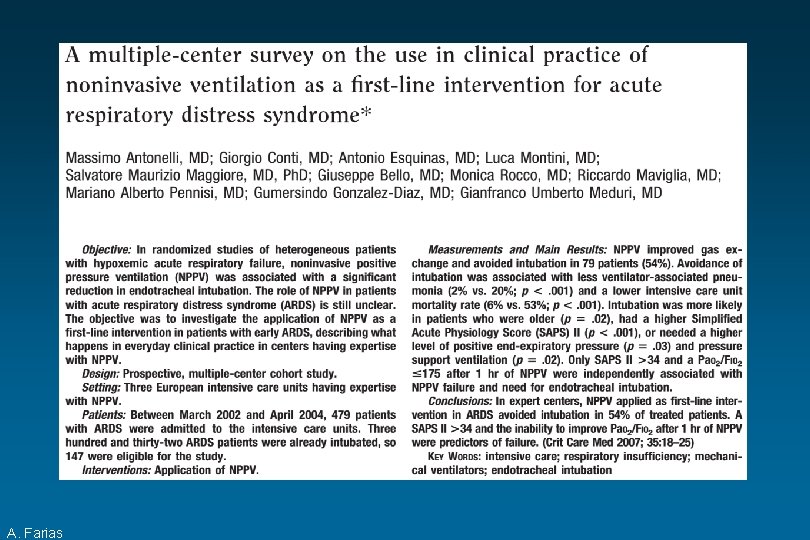
VNI - Fatores Preditores de Sucesso Prospectivo, multicêntrico, 2770 pacientes com IResp. A Hipoxêmica, 2416 admitidos intubados, 354 selecionados para VNI falhou em 30%. EAP Contusão Pn In Atelec A. Farias PN SARA PAC SARAex TEP/FP Antonelli M et al. Intensive Care Med 2001; 27: 1718 -1728

VNI e Edema Pulmonar Cardiogênico Recomendação: Deve-se usar VNI (BIPAP com EPAP 5 -10 e IPAP até 15 cm H 2 O) e ou CPAP de 5 a 10 cm. H 20 nos pacientes com Edema Agudo de Pulmão de origem cardiogênica, visando diminuir a necessidade de intubação endotraqueal (RR de 0, 53 [IC 95% 0, 340, 83]) e redução na mortalidade hospitalar (RR de 0, 6 [IC 95% 0, 450, 84]). A. Farias SBPT. Diretrizes Brasileiras de Ventilação Mecânica, 2013 Vital FM e cols. Cochrane Database Syst Rev 2008(3): CD 005351 (2011) Masip J e cols. JAMA 2005; 294(24): 3124 -3130
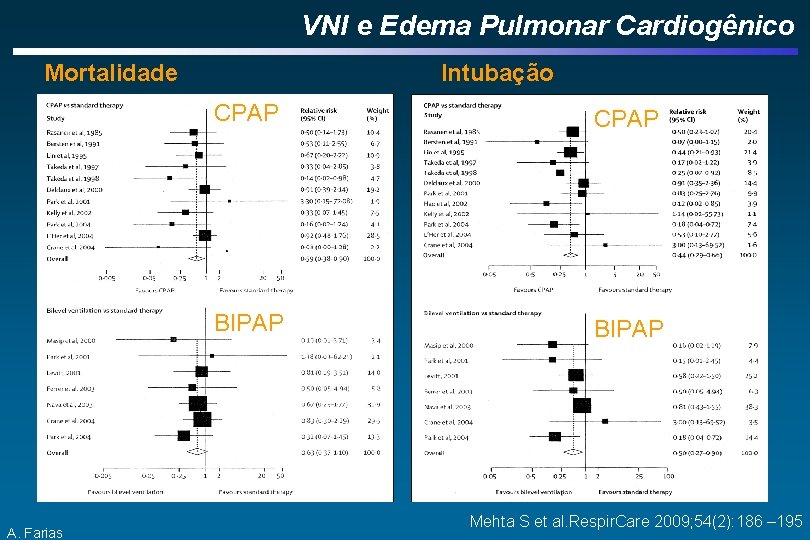
VNI e Edema Pulmonar Cardiogênico Mortalidade A. Farias Intubação CPAP BIPAP Mehta S et al. Respir. Care 2009; 54(2): 186 – 195
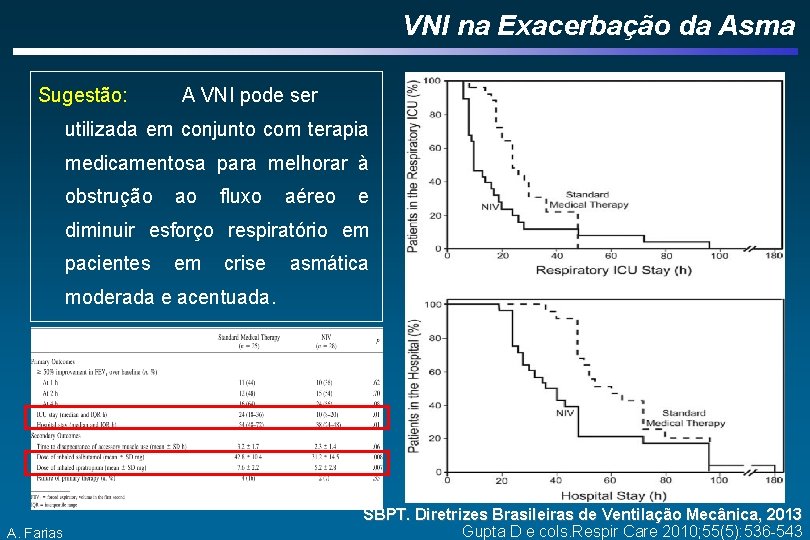
VNI na Exacerbação da Asma Sugestão: A VNI pode ser utilizada em conjunto com terapia medicamentosa para melhorar à obstrução ao fluxo aéreo e diminuir esforço respiratório em pacientes em crise asmática moderada e acentuada. A. Farias SBPT. Diretrizes Brasileiras de Ventilação Mecânica, 2013 Gupta D e cols. Respir Care 2010; 55(5): 536 -543

VNI na SARA • Sugestão: Pode-se utilizar a VNI na SARA, especialmente nos casos de SARA Leve, com os cuidados de se observar as metas de sucesso de 0, 5 a 2 horas. No caso de não sucesso evitar retardar a intubação. • Recomendação: Na SARA Grave evitar utilizar VNI, devido à alta taxa de falência respiratória e necessidade de IOT, especialmente em pacientes com Pa. O 2/FIO 2 < 140 e SAPS II > 35. A. Farias SBPT. Diretrizes Brasileiras de Ventilação Mecânica, 2013 Agarwal R e cols. Respir Care 2010; 55(12): 1653 -1660
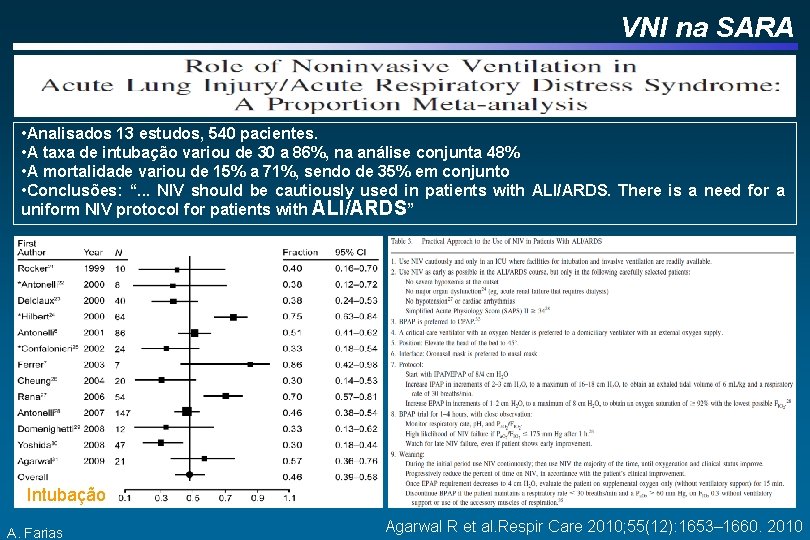
VNI na SARA • Analisados 13 estudos, 540 pacientes. • A taxa de intubação variou de 30 a 86%, na análise conjunta 48% • A mortalidade variou de 15% a 71%, sendo de 35% em conjunto • Conclusões: “. . . NIV should be cautiously used in patients with ALI/ARDS. There is a need for a uniform NIV protocol for patients with ALI/ARDS” Intubação A. Farias Agarwal R et al. Respir Care 2010; 55(12): 1653– 1660. 2010
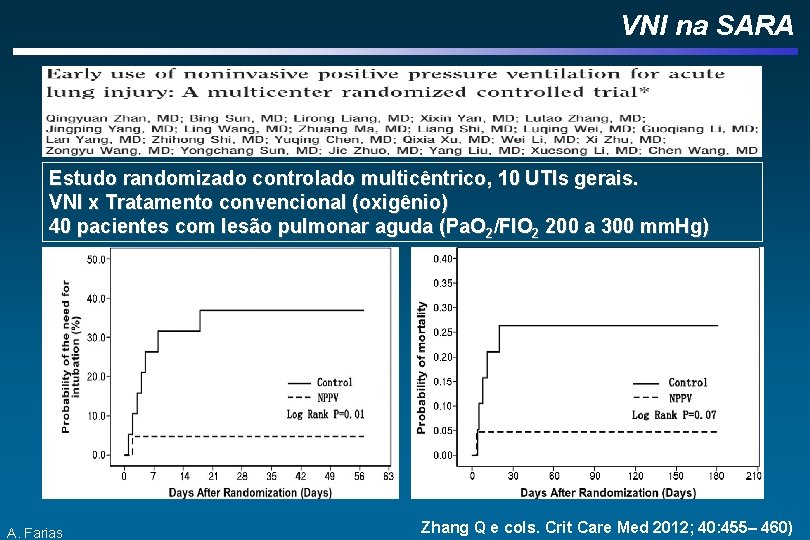
VNI na SARA Estudo randomizado controlado multicêntrico, 10 UTIs gerais. VNI x Tratamento convencional (oxigênio) 40 pacientes com lesão pulmonar aguda (Pa. O 2/FIO 2 200 a 300 mm. Hg) A. Farias Zhang Q e cols. Crit Care Med 2012; 40: 455– 460)

VNI na Pneumonia Adquirida na Comunidade Grave ü Sugestão: com Pode-se utilizar a VNI em PAC grave insuficiência respiratória hipoxêmica, especialmente nos portadores concomitantes de DPOC com os cuidados de se observar as metas de sucesso de 0, 5 a 2 horas. ü No caso de não sucesso evitar retardar a intubação. A. Farias SBPT. Diretrizes Brasileiras de Ventilação Mecânica, 2013 Confalonieri M e cols. Am J Respir Crit Care Med 1999; 160: 1585– 1591.
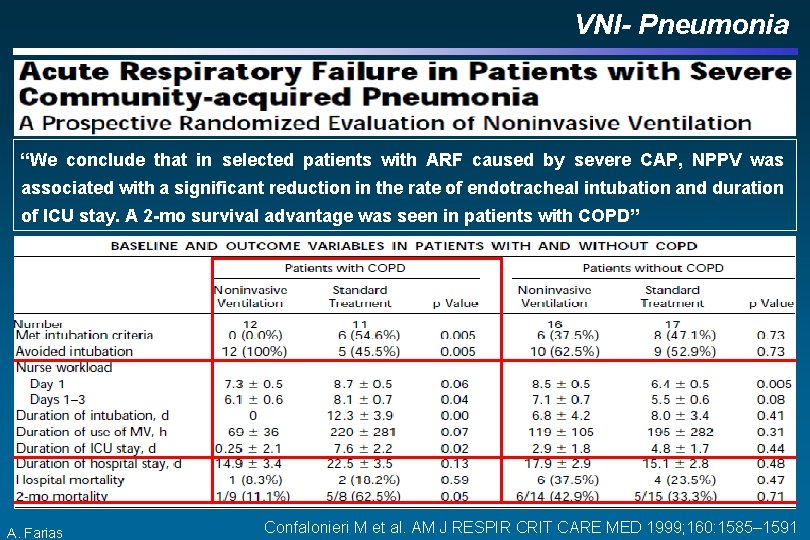
VNI- Pneumonia “We conclude that in selected patients with ARF caused by severe CAP, NPPV was associated with a significant reduction in the rate of endotracheal intubation and duration of ICU stay. A 2 -mo survival advantage was seen in patients with COPD” A. Farias Confalonieri M et al. AM J RESPIR CRIT CARE MED 1999; 160: 1585– 1591
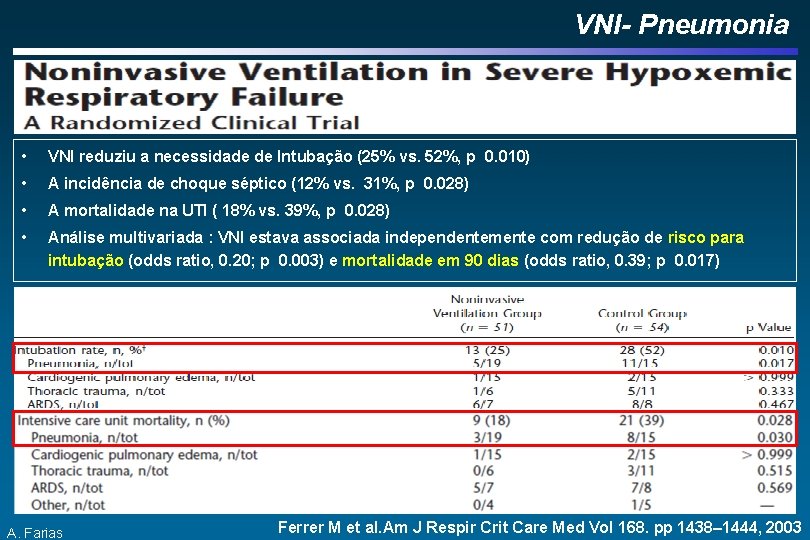
VNI- Pneumonia • VNI reduziu a necessidade de Intubação (25% vs. 52%, p 0. 010) • A incidência de choque séptico (12% vs. 31%, p 0. 028) • A mortalidade na UTI ( 18% vs. 39%, p 0. 028) • Análise multivariada : VNI estava associada independentemente com redução de risco para intubação (odds ratio, 0. 20; p 0. 003) e mortalidade em 90 dias (odds ratio, 0. 39; p 0. 017) A. Farias Ferrer M et al. Am J Respir Crit Care Med Vol 168. pp 1438– 1444, 2003

VNI em Pós-Operatório ü Recomendação: A VNI para Tratamento da IRp. A no pós-operatório imediato de cirurgia abdominal e torácica eletivas deve ser utilizada estando associado à melhora da troca gasosa, redução de atelectasias e diminuição do trabalho respiratório, além de diminuição da necessidade de IOT e possivelmente da mortalidade. . . ü Sugestão: Em cirurgias esofágicas pode-se usar VNI para se evitar IRp. A, mantendo-se pressões inspiratórias mais baixas (EPAP < 8 e IPAP < 15). ü A mesma sugestão vale para Cirurgia Torácica, Cirurgia Abdominal, Cirurgia Cardíaca, e Cirurgia Bariátrica. A. Farias SBPT. Diretrizes Brasileiras de Ventilação Mecânica, 2013 Chiumello D e cols. Intensive Care Med 2011; 37(6): 918 -929. Squadrone V e cols. JAMA 2005; 293(5): 589 -595. Huerta S e cols. J Gastrointest Surg 2002 6: 354 -358.
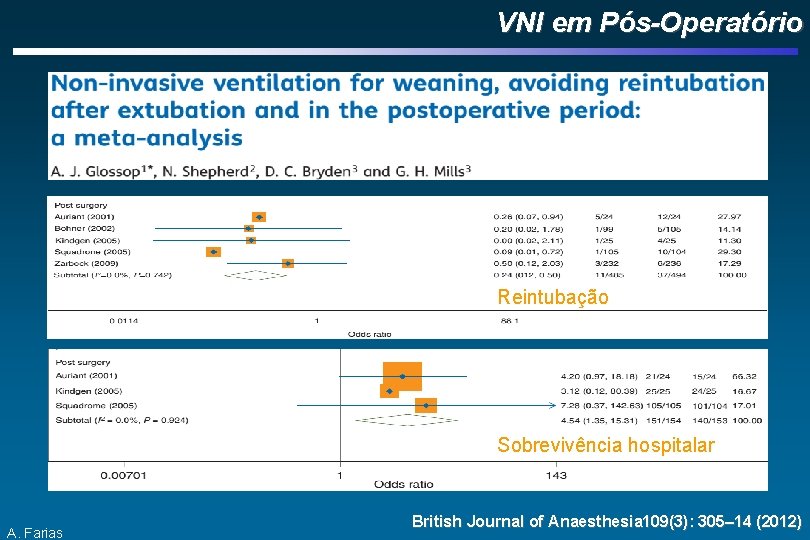
VNI em Pós-Operatório Reintubação Sobrevivência hospitalar A. Farias British Journal of Anaesthesia 109(3): 305– 14 (2012)

VNI em Pós-Operatório 14 estudos (1211 pacientes) Redução na taxa de reintubação (risk ratio [RR], 0. 29; 95% CI, 0. 16– 0. 53; P < 0. 0001), permanência hospitalar e mortalidade. Benefícios mais importantes no curso da falência respiratória naqueles com alto risco e de complicações pulmonares A. Farias Olper L e cols. Crit Care Resusc 2013; 15: 220– 227
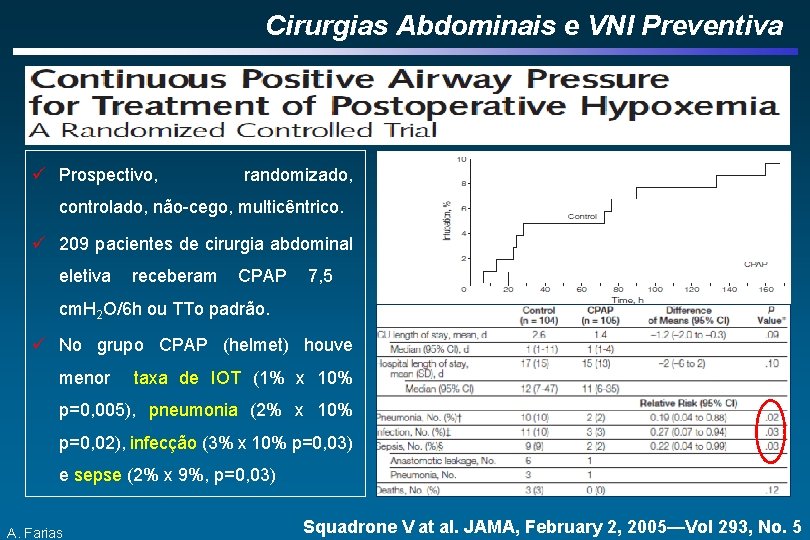
Cirurgias Abdominais e VNI Preventiva ü Prospectivo, randomizado, controlado, não-cego, multicêntrico. ü 209 pacientes de cirurgia abdominal eletiva receberam CPAP 7, 5 cm. H 2 O/6 h ou TTo padrão. ü No grupo CPAP (helmet) houve menor taxa de IOT (1% x 10% p=0, 005), pneumonia (2% x 10% p=0, 02), infecção (3% x 10% p=0, 03) e sepse (2% x 9%, p=0, 03) A. Farias Squadrone V at al. JAMA, February 2, 2005—Vol 293, No. 5

Cirurgia Torácica e VNI Curativa ü Prospectivo, randomizado controlado, 48 pacientes (24 x 2) para avaliar VNIn em pacientes com IResp. A após ressecção pulmonar ü Necessitaram IOT 50% (12/24) dos controles vs. 20, 8% (5/24) do grupo VNIn (P=0, 035). ü Morreram 9 controles (37, 5%) vs. 3 (12, 5%) VNIn (P= 0, 045) A. Farias Auriant I at al. Am J Respir Crit Care Med V 164. pp 1231 -1235, 2001
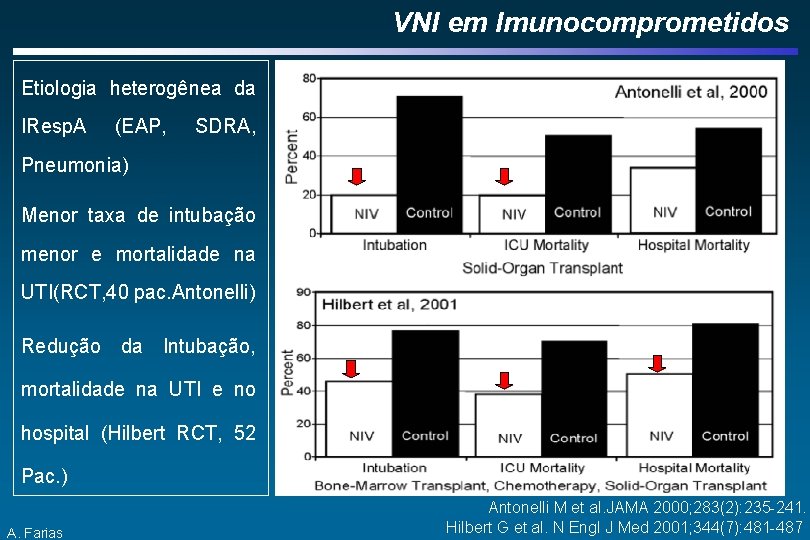
VNI em Imunocomprometidos Etiologia heterogênea da IResp. A (EAP, SDRA, Pneumonia) Menor taxa de intubação menor e mortalidade na UTI(RCT, 40 pac. Antonelli) Redução da Intubação, mortalidade na UTI e no hospital (Hilbert RCT, 52 Pac. ) A. Farias Antonelli M et al. JAMA 2000; 283(2): 235 -241. Hilbert G et al. N Engl J Med 2001; 344(7): 481 -487

VNI em Imunocomprometidos • Análise retrospectiva de dados colhidos prospectivamente de 1302 pacientes em 158 UTIs italianas • 21% inicialmente receberam VNI • 46% destes requereu VMI • Melhores desfechos foram associados ao sucesso da VNI (vs. VMI inicial e vs. VMI após falência da VNI). Mortalidade respectivamente : 42% vs. 69% e 77%. • Retardo no início da VMI (vs. VMI imediata) foi associado a elevação não significante na mortalidade hospitalar (65% vs. 58%, p. 12). • Após ajustes, VNI foi associada a menor mortalidade que VMI A. Farias Gristina GR et al. Crit Care Med 2011; 39: 2232– 2239)

VNI no Trauma Dez estudos (368 pac. ). VNI aumentou de forma significativa a oxigenação arterial e foi associado com uma redução significativa na mortalidade, taxa de intubação, na incidência de complicações em geral e infecções. A. Farias Chiumello D. Intensive Care Med (2013) 39: 1171– 1180
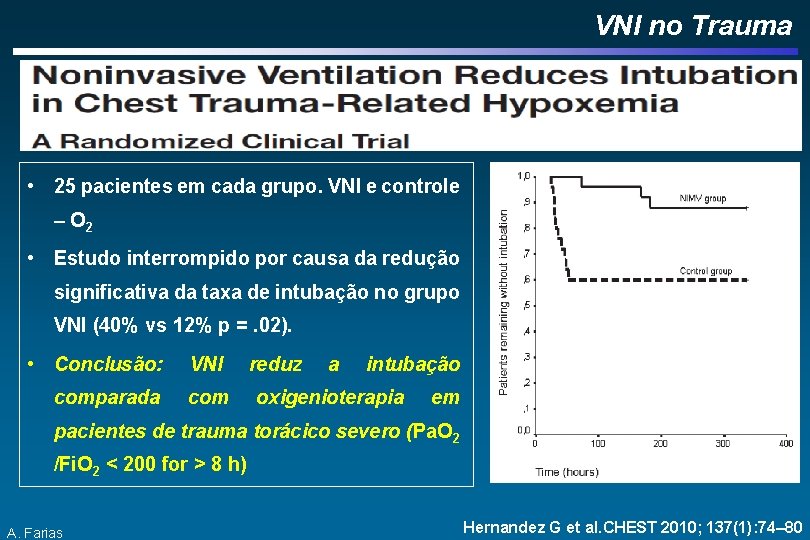
VNI no Trauma • 25 pacientes em cada grupo. VNI e controle – O 2 • Estudo interrompido por causa da redução significativa da taxa de intubação no grupo VNI (40% vs 12% p =. 02). • Conclusão: comparada VNI com reduz a intubação oxigenioterapia em pacientes de trauma torácico severo (Pa. O 2 /Fi. O 2 < 200 for > 8 h) A. Farias Hernandez G et al. CHEST 2010; 137(1): 74– 80

VNI - Trauma • Randomizado, controlado • 52 pac. ventilados mecanicamente • CPAP não invasivo com anestesia epidural vs VMI • CPAP - Redução da mortalidade e menor taxa de infecção nosocomial • Oxigenação e permanência em UTI foram similares entre os grupos A. Farias Gunduz M et al. Emerg Med J 2005; 22: 325– 329

VNI e Broncoscopia ü Sugestão: A VNI pode ser utilizada durante e após a broncoscopia visando diminuir o risco de complicações associadas ao procedimento em pacientes com hipoxemia grave refratária, insuficiência respiratória pós-operatória, ou DPOC grave. ü Cuidados especiais devem ser utilizados após procedimento de biópsia transbrônquica mantendo-se as pressões de vias aéreas abaixo de 20 cm. H 20 e realizando RX de tórax se descompensação clínica do paciente e após cerca de 6 horas do procedimento para verificação de possível ocorrência de pneumotórax. A. Farias SBPT. Diretrizes Brasileiras de Ventilação Mecânica, 2013 Cabrini L e cols. Minerva Anestesiol. 2013 Jun; 79(6): 683 -94 Hess DR. Respir Care 2013; 58(6): 950– 969

VNI – sucesso vs. insucesso Recomendação: O uso de VNI deve ser monitorado por profissional da saúde à beira-leito de 0, 5 a 2 horas. ü Para ser considerado sucesso: – Deve ser observado diminuição da freqüência respiratória – Aumento do VC, – Melhora do nível de consciência, – Diminuição ou cessação de uso de musculatura acessória – Aumento da Pa. O 2 e/ou da Sp. O 2 – Diminuição da Pa. CO 2 sem distensão abdominal significativa. ü Quando não há sucesso: – Recomenda-se imediata IOT e ventilação invasiva. ü Espera-se sucesso na população hipercápnica com o uso da VNI em 75% dos casos, e nos hipoxêmicos em cerca de 50%. A. Farias SBPT. Diretrizes Brasileiras de Ventilação Mecânica, 2013

OBRIGADO PELA ATENÇÃO A. Farias

VNI – Pós-operatório Metanálise, 09 RCT “This systematic review suggests that CPAP decreases the risk of PPCs, atelectasis, and pneumonia and supports its clinical use in patients undergoing abdominal surgery” Cirurgia Abdominal superior, Squadrone et al. JAMA 2005; 293: 589– 595. Torácica, Ricksten SE et al. Chest 1986; 89: 774– 781 Cardíaca, Kilger E et al. Heart Surg Forum 2010; 13: 91– 95. Vascular, Bagan P et al. Ann Vasc Surg 2011; 25: 920– 922. Hepática, Narita M et al. Intern Med 2010; 49: 1501– 1507. Tireoidectomia. Chi SY et al. World J Surg 2011; 35: 1977– 198 A. Farias
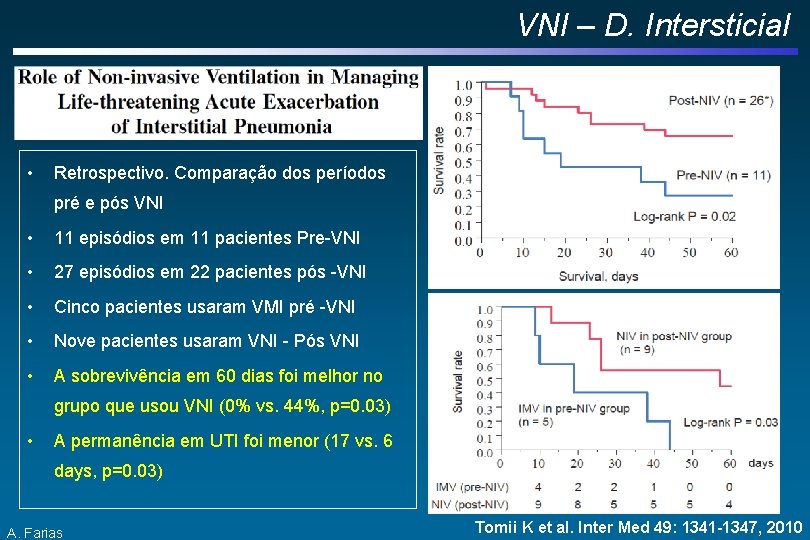
VNI – D. Intersticial • Retrospectivo. Comparação dos períodos pré e pós VNI • 11 episódios em 11 pacientes Pre-VNI • 27 episódios em 22 pacientes pós -VNI • Cinco pacientes usaram VMI pré -VNI • Nove pacientes usaram VNI - Pós VNI • A sobrevivência em 60 dias foi melhor no grupo que usou VNI (0% vs. 44%, p=0. 03) • A permanência em UTI foi menor (17 vs. 6 days, p=0. 03) A. Farias Tomii K et al. Inter Med 49: 1341 -1347, 2010

VNI - Trauma • Randomizado, controlado • 69 pacientes randomizados em dois grupos: 1. CPAP via máscara com anestesia regional 2. VMI com PEEP • Menos dias de tratamento • Menor estadia em UTI • Menor hospitalização • Menor nº. de complicações A. Farias Bollinger CT et al. Chest 1990; 97(4): 943 -948

VNI - Contraindicações Absolutas (sempre evitar) üNecessidade de intubação de emergência üParada cardíaca ou respiratória Relativas (analisar caso a caso risco x benefício) üIncapacidade de cooperar, proteger as vias aéreas, ou secreções abundantes üRebaixamento de nível de consciência (exceto acidose hipercápnica em DPOC) üFalências orgânicas não respiratórias (encefalopatia, arritmias malignas ou hemorragia digestivas graves com instabilidade hemodinâmica) üCirurgia facial ou neurológica üTrauma ou deformidade facial üAlto risco de aspiração üObstrução de vias aéreas superiores üAnastomose de esôfago recente (evitar pressurização acima de 20 cm. H 2 O) A. Farias SBPT. Diretrizes Brasileiras de Ventilação Mecânica, 2013
A. Farias
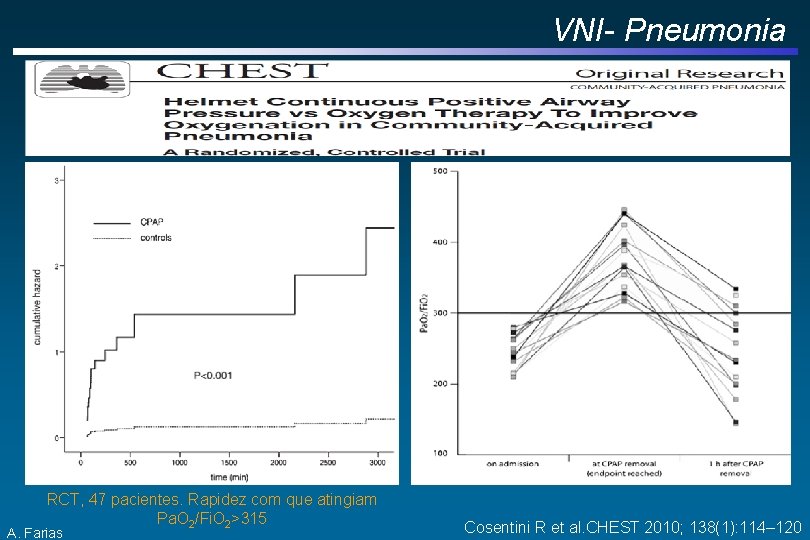
VNI- Pneumonia RCT, 47 pacientes. Rapidez com que atingiam Pa. O 2/Fi. O 2>315 A. Farias Cosentini R et al. CHEST 2010; 138(1): 114– 120
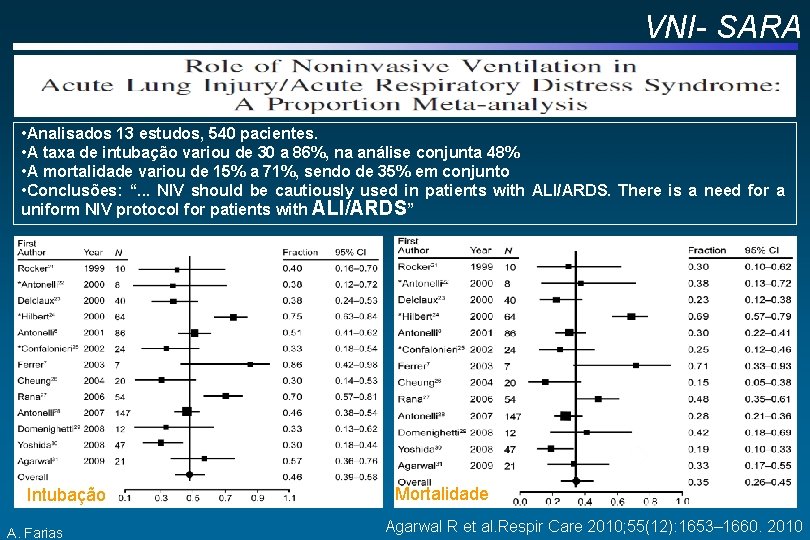
VNI- SARA • Analisados 13 estudos, 540 pacientes. • A taxa de intubação variou de 30 a 86%, na análise conjunta 48% • A mortalidade variou de 15% a 71%, sendo de 35% em conjunto • Conclusões: “. . . NIV should be cautiously used in patients with ALI/ARDS. There is a need for a uniform NIV protocol for patients with ALI/ARDS” Intubação A. Farias Mortalidade Agarwal R et al. Respir Care 2010; 55(12): 1653– 1660. 2010

VNI- SARA 1. Apenas em UTI 2. Ausência de: 1. Severa hipoxemia 2. Instabilidade 3. Disfunção orgânica 1. SAPS>34 4. Ventilador de UTI 5. BIPAP, Masc. oronasal 6. Cabeceira a 45º A. Farias Agarwal R et al. Respir Care 2010; 55(12): 1653– 1660. 2010
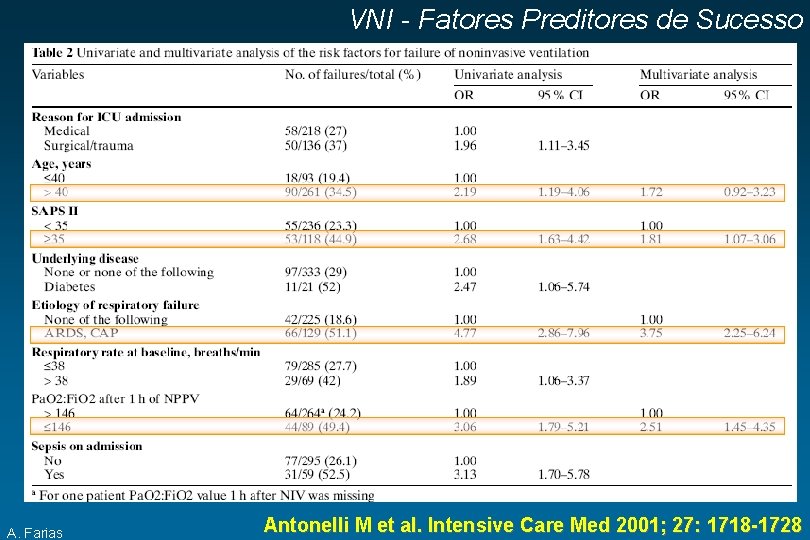
VNI - Fatores Preditores de Sucesso A. Farias Antonelli M et al. Intensive Care Med 2001; 27: 1718 -1728
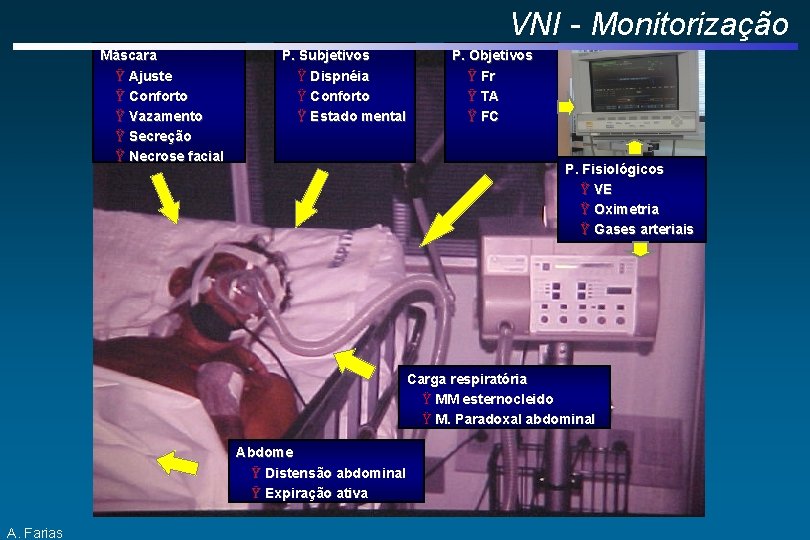
VNI - Monitorização Máscara Ÿ Ajuste Ÿ Conforto Ÿ Vazamento Ÿ Secreção Ÿ Necrose facial P. Subjetivos Ÿ Dispnéia Ÿ Conforto Ÿ Estado mental P. Objetivos Ÿ Fr Ÿ TA Ÿ FC P. Fisiológicos Ÿ VE Ÿ Oximetria Ÿ Gases arteriais Carga respiratória Ÿ MM esternocleido Ÿ M. Paradoxal abdominal Abdome Ÿ Distensão abdominal Ÿ Expiração ativa A. Farias
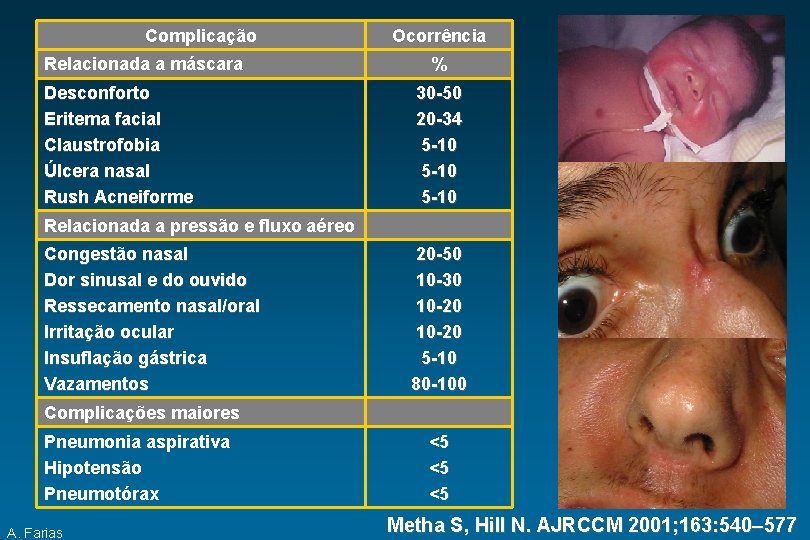
Complicação Relacionada a máscara Desconforto Eritema facial Claustrofobia Úlcera nasal Rush Acneiforme Ocorrência % 30 -50 20 -34 5 -10 Relacionada a pressão e fluxo aéreo Congestão nasal Dor sinusal e do ouvido Ressecamento nasal/oral Irritação ocular Insuflação gástrica Vazamentos 20 -50 10 -30 10 -20 5 -10 80 -100 Complicações maiores Pneumonia aspirativa Hipotensão Pneumotórax A. Farias <5 <5 <5 Metha S, Hill N. AJRCCM 2001; 163: 540– 577

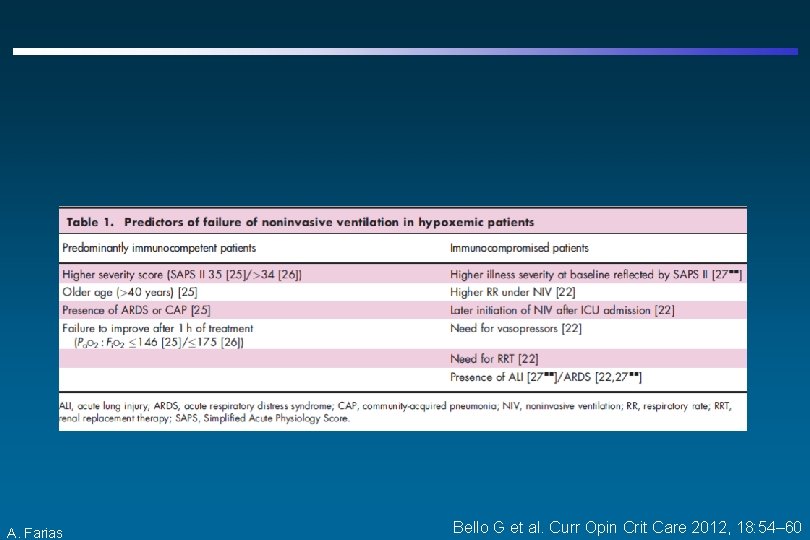
Critérios de Falha da VNI A. Farias Bello G et al. Curr Opin Crit Care 2012, 18: 54– 60

VNI e IResp Hipoxêmica A. Farias

Contra-indicações para uso de VNI na IResp. A Absolutas • Parada cardíaca ou respiratória • Falência de múltiplos órgãos • Agitação severa ou encefalopatia • Vômitos incoercíveis • Grave sangramento digestivo alto ou respiratório • Necessidade de imediata intubação • Instabilidade hemodinâmica ou elétrica (arritmias) • Incapacidade de proteger vias aéreas • Incapacidade de ajustar a máscara (trauma facial, queimaduras) • Obstrução de via aérea (VA) alta • Pneumotórax não drenado • Secreção abundante Relativas • Não cooperação • Leve redução da consciência • Grave falência respiratória progressiva • Cirurgia recente em VA ou Ap. digestivo alto (PSV+PEEP>25 cm. H 2 O) A. Farias Jaber S at al. Anesthesiology 2010 Liesching T. Chest 2003

Critérios de Seleção da VNI na IResp. A • PCR • Instabilidade hemodinâmica ou elétrica (arritmias) • Incapacidade de proteger vias aéreas Ausência de contra-indicações • Incapacidade de ajustar a máscara (trauma facial, queimaduras) • Obstrução de via aérea (VA) alta • Pneumotórax não drenado • Secreção abundante • Não cooperação • Cirurgia recente em VA ou Ap. digestivo alto A. Farias Liesching T. Chest 2003

Falência da VNI • Piora clínica • Ausência de melhora ou piora da gasometria • Desenvolvimento de novos sintomas ou complicações • Intolerância ou falha na coordenação com o ventilador • Falha em aliviar sintomas • Piora do nível de consciência • Paciente ou assistente decidem suspender o tratamento A. Farias BTS guideline. Non-invasive ventilation in acute respiratory failure. Thorax 2002
A. Farias Bello G et al. Curr Opin Crit Care 2012, 18: 54– 60

VNI em Insuficiência Respiratória Aguda (IResp. A) 42 UTIs , 1337 pacientes, 689 receberam suporte ventilatório VMI foi usada em 581 pacientes (84%) e VNI em 108 (16%) VNI foi utilizada em 35% dos pacientes não intubados na admissão 43 (40%) dos pacientes de VNI necessitaram VMI e intubação VNI foi usada em 50% daqueles com IResp. A hipercápnica, 27% dos pac. com edema pulmonar cardiogênico, e 14% c/ IResp. A hipoxêmica A. Farias Carlucci A et al. Noninvasive versus conventional mechanical ventilation. An epidemiologic survey, Am J Respir Crit Care Med 2001

VNI - Fatores Preditores de Sucesso • Retrospectivo, 59 episódios de IResp. A, em 47 pacientes com DPOC tratados com VNI [PSV (25) e IPPV (34)]. 78% bem sucedidos. • O fracasso correlacionou-se com menor peso (desnutrição), pior estado neurológico, gravidade (APACHE II), pior p. H e Pa. CO 2 basal e após VNI, e presença de pneumonia (38% x 9% dos casos de IResp. Ca que falharam). • O sucesso foi associado a melhor aderência ao tratamento, menor severidade clínica e funcional dos pacientes e menor acidose no momento da triagem. Ambrosino et al. Thorax 1995; 50: 755 -757 A. Farias
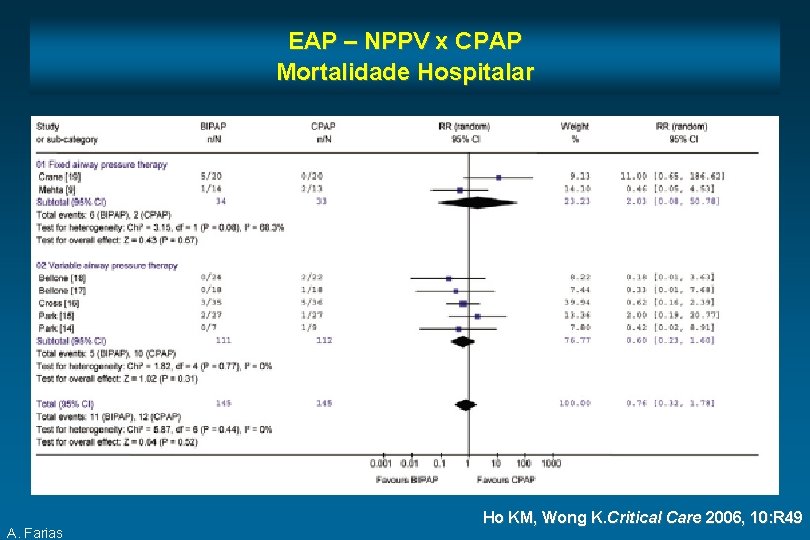
EAP – NPPV x CPAP Mortalidade Hospitalar A. Farias Ho KM, Wong K. Critical Care 2006, 10: R 49

EAP – BIPAP x CPAP Risco de Requerer VMI A. Farias Ho KM, Wong K. Critical Care 2006, 10: R 49

EAP – BIPAP x CPAP Duração do Edema Pulmonar e Risco de IAM A. Farias Ho KM, Wong K. Critical Care 2006, 10: R 49

Critérios de seleção da VNI na IResp. A 1. Diagnóstico Apropriado (de acordo com a patologia e nível de evidência para uso de VNI), com potencial reversibilidade 2. Estabelecimento da necessidade de VM • Dispnéia moderada a severa • Taquipneia ( FR > 35 ) • Uso de musculatura acessória ou Movimento paradoxal do abdome • Alterações gasométricas p. H < 7, 35 Pa. CO 2 > 45 Pa. O 2 / Fi. O 2 < 200 A. Farias Liesching T. Chest 2003

VNI - Após a Falência • Keenan e cols. RCT, 81 pacientes com falência dentro de 48 horas da extubação. 1. Sem diferença na taxa de reintubação, mortalidade hospitalar, duração da VM, tempo de UTI e hospitalização • Esteban A e cols. (RCT, 221 pac. ) 1. A reintubação foi de 48% em ambos os grupos 2. Aumento da mortalidade no grupo VNI (25% vs 14%, P = 0. 048). 3. O tempo para a reintubação foi maior nos pacientes de VNI (12 x 2, 5 horas p=0, 02). A. Farias Keenan SP e cols. JAMA 2002, 287: 3238– 3244 Esteban A. N Engl J Med. 2004 Jun 10; 350(24): 2452 -60

Muito Obrigado A. Farias

A ESCOLHA DA INTERFACE Máscara Nasal Máscara Facial Mais usada em VNI prolongada Mais usada em CPAP Preferencial p/ IRA leve-moderada Preferencial p/ IRA severa Menor espaço morto Mais eficaz em ↓ a Pa. CO 2 Causa menos claustrofobia Mais útil em pacientes que respiram pela boca Menor risco de aspiração Facilidade p/ expectorar Facilidade p/ alimentar-se (VO) Melhor vocalização Melhor tolerada Não funciona se há obstr. nasal A. Farias Maior incremento de VC Outras Plug nasal Bocais / Ortodônticas Full face / Capacete Meduri GU. Clinics in Chest Medicine, 1996. Brochard L. Critical Care Medicine, 2000
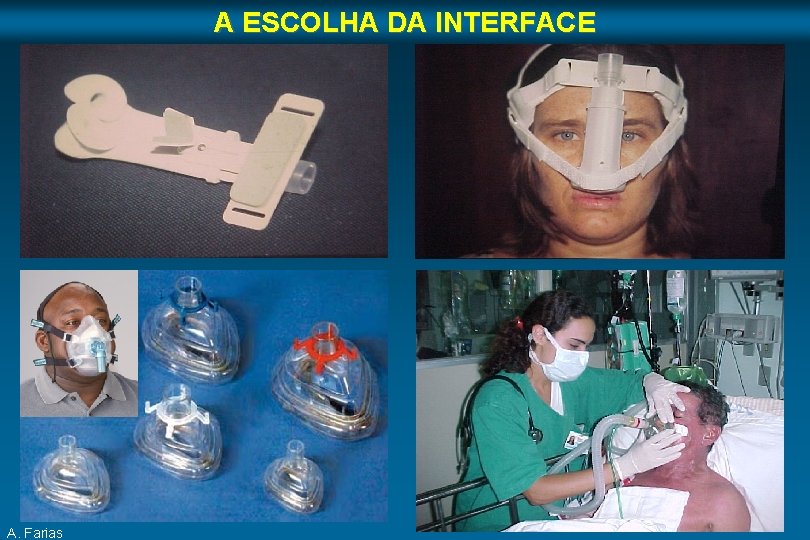
A ESCOLHA DA INTERFACE A. Farias

A ESCOLHA DO RESPIRADOR Variáveis Invasiva Não-invasiva Pressão Inspiratória ++ ++ Tolera vazamento + ++ Diversidade de modos ++ + Alarmes ++ + Monitorização ++ + Bateria - - Controle de Fi. O 2 ++ - Mais compacto + ++ A. Farias Liesching T. Chest 2003

MONITORIZAÇÃO DA VNI Avaliação clínica (vigilância especial na 1ª hora) (D) ØConforto ØNível de consciência ØMovimentação da parede torácica ØUtilização de musculatura acessória da respiração ØSincronia com o respirador ØFreqüência respiratória e cardíaca Avaliação de gases sanguíneos (B) ØHabitualmente entre 1 -2 horas e após 4 -6 horas, se houve pequena melhora inicial. ØSe p. H e Pa. CO 2 não melhorarem após este período, com ajuste otimizado da VNI, esta deve ser descontinuada. A. Farias BTS guideline. Non-invasive ventilation in acute respiratory failure. Thorax 2002

Ajustando os Parâmetros da Ventilação 1. Posicione a cabeceira do paciente a 45º 2. Explique ao paciente a técnica e suas vantagens, obtendo a sua confiança e colaboração A. Farias 3. Conecte a máscara ao respirador 4. Ligue o respirador e ajuste os parâmetros iniciais Consenso Brasileiro de Ventilação Mecânica, J. de Pneumologia 2000 Abou-Shala N, Meduri GH. Critical Care Medicine, 1998

Ajustando os Parâmetros da Ventilação 5. Silencie os alarmes 6. Inicie com um modo assistido 7. Prefira os modos limitados a pressão (PSV, BIPAP, PCV). 8. Modo limitado a volume (VCV) também pode ser usado, mas o conforto é menor 9. Modos com ciclagem a tempo (PCV, Bi. PAP) podem melhorar a sincronia na presença de vazamentos A. Farias Consenso Brasileiro de Ventilação Mecânica, J. de Pneumologia 2000 Abou-Shala N, Meduri GH. Critical Care Medicine, 1998

Ajustando os Parâmetros da Ventilação 8. Ajustes iniciais: • PEEP = 0, • PSV / IPAP = 10 cm H 2 O, • Sensibilidade = (-1 a -2) cm H 2 O ou 1 -5 L/min, • Fi. O 2 para Sa. O 2 > 90 mm. Hg • Se modo VCV (A/C) limite a pressão a 40 cm H 2 O A. Farias Consenso Brasileiro de Ventilação Mecânica, J. de Pneumologia 2000 Abou-Shala N, Meduri GH. Critical Care Medicine, 1998

Ajustando os Parâmetros da Ventilação 9. Ajuste a máscara gentilmente e a fixe manualmente quando iniciar o método • Observe a sincronia entre o respirador e o paciente • Atente para pontos de vazamento e maior atrito • Se necessário proteja-os com adesivos A. Farias Consenso Brasileiro de Ventilação Mecânica, J. de Pneumologia 2000 Abou-Shala N, Meduri GH. Critical Care Medicine, 1998

Ajustando os Parâmetros da Ventilação 10. Após a sincronia ser obtida , fixe a máscara com tiras elásticas A. Farias • Evite apertar demais (o ideal é que dois dedos possam passar sob a tira) • Pequenos vazamentos podem ser permitidos se não comprometerem a eficácia da ventilação • Distribua igualmente a pressão sobre a máscara • Proteja do atrito as áreas de contato com as tiras Consenso Brasileiro de Ventilação Mecânica, J. de Pneumologia 2000, V 26 Abou-Shala N, Meduri GH. Critical Care Medicine, 1998

Ajustando os Parâmetros da Ventilação 11. Incremente lentamente os parâmetros para o ajuste definitivo • PEEP • PEEP mínimo de 5 cm H 2 O • Incrementos de 2 a 3 cm H 2 O, até Sa. O 2 >90%, com Fi. O 2 menor ou igual a 60% (até 10 -15 cm H 2 O) • Em DPOC: buscar 85% do auto. PEEP (ou empiricamente 5 -8 cm H 2 O) • Volume corrente • Ajustar a pressão para um VC de 7 ml/kg (habitualmente pico de pressão < 25 cm H 2 O) e FR < 25 A. Farias Consenso Brasileiro de Ventilação Mecânica, J. de Pneumologia 2000 Abou-Shala N, Meduri GH. Critical Care Medicine, 1998

Ajustando os Parâmetros da Ventilação 12. Observe vazamentos e FR 13. Questione o paciente quanto ao seu conforto 14. Regule os parâmetros de alarme e vent. de apnéia do respirador 15. Solicite ao paciente que informe qualquer desconforto ou necessidade 16. Estabeleça vigilância especial na primeira hora A. Farias Consenso Brasileiro de Ventilação Mecânica, J. de Pneumologia 2000 Abou-Shala N, Meduri GH. Critical Care Medicine, 1998

A ESCOLHA DA INTERFACE A máscara deve ser: Macia (silicone) - Conforto e prevenção de lesões Facilmente ajustável - Minimizar vazamentos Transparente - Visualização de secreções Considerar : Dispositivos anti-asfixia Risco de re-inalação (circuitos únicos, maior espaço morto) Necessidade de umidificação Interferência de vazamentos na ciclagem do modo ventilatório A. Farias
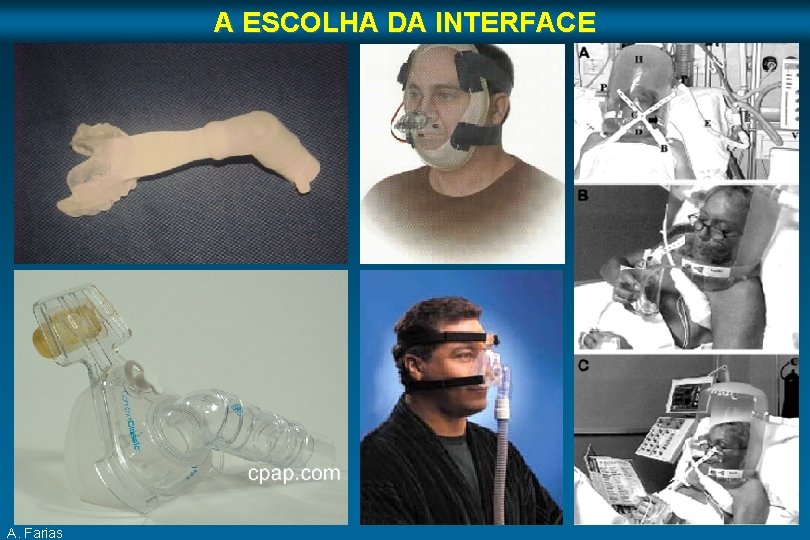
A ESCOLHA DA INTERFACE A. Farias
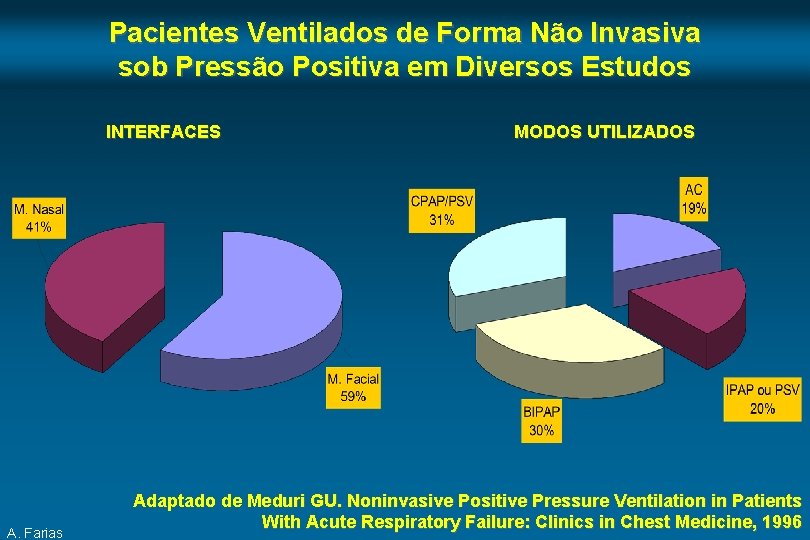
Pacientes Ventilados de Forma Não Invasiva sob Pressão Positiva em Diversos Estudos INTERFACES A. Farias MODOS UTILIZADOS Adaptado de Meduri GU. Noninvasive Positive Pressure Ventilation in Patients With Acute Respiratory Failure: Clinics in Chest Medicine, 1996

MONITORIZAÇÃO DA VNI O tratamento clínico/fisioterápico está otimizado? Existem complicações? Pneumotórax? Pneumonia? Aspiração? Pa. CO 2 está elevado? üOferta excessiva de O 2 - Ajuste Fi. O 2 üEscape aéreo - Ver máscara, considere full face ou mentoneira üProblemas no circuito - Ver conexões e escapes üProblemas com reinalação - Ver válvula expiratória, aumente EPAP üAssincronia - Ajuste FR e/ou I/E, sensibilidade ins e expiratória, considere EPAP em DPOC üA ventilação está inadequada - Veja expansão, aumente a pressão (IPAP), volume, tempo ins. ou FR, considere outro modo ventilatório Pa. CO 2 está melhor, porem Pa. O 2 permanece baixo Aumente Fi. O 2 ou EPAP A. Farias BTS guideline. Non-invasive ventilation in acute respiratory failure. Thorax 2002

MONITORIZAÇÃO DA VNI 1. Sa. O 2 deve ser monitorizada continuamente por ao menos 24 h. Suplementação de O 2 deve ser administrada para Sa. O 2 entre 85 -90% (C) 2. Pacientes que demonstram benefício com a VNI devem ser ventilados pelo maior tempo possível durante as primeiras 24 h ou até melhorarem (B) 3. Todos os pacientes submetidos a VNI por IResp Hipercápnica devem realizar gasometria arterial em ar ambiente e espirometria antes da alta (C) A. Farias BTS guideline. Non-invasive ventilation in acute respiratory failure. Thorax 2002

VNI – Ventilação Não Invasiva com Pressão Positiva Introdução Insuficiência respiratória aguda (IResp. A) ou agudizada não responsiva as medidas conservadoras freqüentemente necessita de ventilação mecânica invasiva (VMI) Entretanto, a intubação traqueal acrescenta riscos de pneumonia, sinusite e trauma em via aérea, entre outros problemas A utilização de uma interface menos invasiva (máscara) poderia dar suporte a ventilação sem os riscos inerentes convencional A. Farias a técnica

VNI - Fatores Preditores de Sucesso • Prospectivo, 44 episódios em 36 pacientes. DPOC, bronquiectasias, seqüela de TB e outros com limitação crônica do fluxo aéreo. • Sucesso em 77% dos pacientes. Os bem sucedidos tinham melhor nível de consciência (LC) prévio a abordagem e melhora significativa de LC, Pa. CO 2 e p. H após 1 h. A. Farias Anton A et al. CHEST 2000; 117: 828– 833

VNI - Fatores Preditores de Sucesso • Prospectivo, multicêntrico, randomizado, controlado, 232 pac. DPOC (VNI x convenc. ) A. Farias Plant PK et al. Thorax 2001; 56: 708 -712

VNI - Indicações • DPOC com acidose respiratória (p. H 7, 25 -7, 35) (A). Pacientes com p. H < 7, 25 estão mais sujeitos a falha e devem ser tratados em UTI • IRA hipercápnica secundária a deformidade torácica (escoliose, toracoplastia) ou doença neuromuscular (C) • Edema pulmonar cardiogênico não responsivo a CPAP (B) • Desmame da intubação traqueal (B) na falha de estratégias convencionais • VNI não é substituto da VMI (B) Pacientes com severa hipoxemia (elevado gradiente alvéolo-arterial) são melhor tratados com VMI A. Farias BTS guideline. Non-invasive ventilation in acute respiratory failure. Thorax 2002

Fatores associados ao sucesso da VNI na IResp. A • Menor vazamento pela • máscara Melhor escore SAPS II ou APACHE II • Respiração sincronizada • Melhor escore neurológico • Pouca secreção • Ausência de pneumonia • Dentição intacta • Pa. CO 2 < 92 mm. Hg • Melhor adesão a técnica • p. H > 7, 10 • Boa tolerância a máscara • Boa resposta inicial a VNI ( ↑ p. H, ↓ FR, ↓ Pa. CO 2) A. Farias Liesching T. Chest 2003
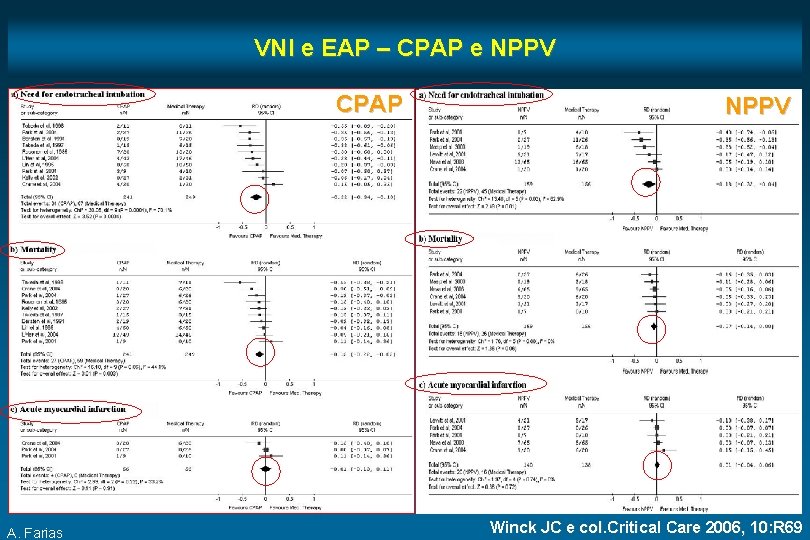
VNI e EAP – CPAP e NPPV CPAP A. Farias NPPV Winck JC e col. Critical Care 2006, 10: R 69

VNI – Ventilação Não Invasiva com Pressão Positiva Introdução A VNI e o CPAP tem sido progressivamente utilizados na IResp. A de forma a evitar a intubação traqueal e suas complicações. Entretanto nem todos os grupos de pacientes com IResp. A beneficiam-se igualmente desta estratégia. Em algumas situações constitui a estratégia preferencial de abordagem. Em outras ainda necessita melhor definição na literatura com taxa de falha mais elevada. A. Farias

VNI na Insuficiência Respiratória Forte (múltiplos ensaios controlados e metanálises) EA-DPOC / desmame DPOC EAP (mais forte para CPAP) Imunocomprometidos Prevenção da falência da extubação (não instalada) Menos forte (mais de um ensaio IResp. A – Pós-operatório controlado, caso controle, Oxigenação antes da intubação coortes) Suporte durante endoscopia Fraca (séries de casos ou resultados conflitantes) A. Farias Obstrução de VAS ALI / SDRA Asma Pneumonia Recusa de intubação Pierson DJ. Respir Care 2009; 54(1): 40– 50. 2009
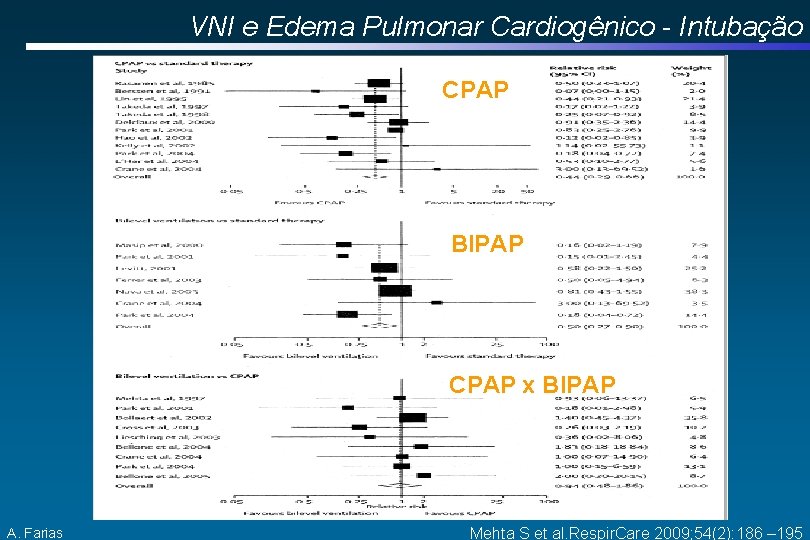
VNI e Edema Pulmonar Cardiogênico - Intubação CPAP BIPAP CPAP x BIPAP A. Farias Mehta S et al. Respir. Care 2009; 54(2): 186 – 195
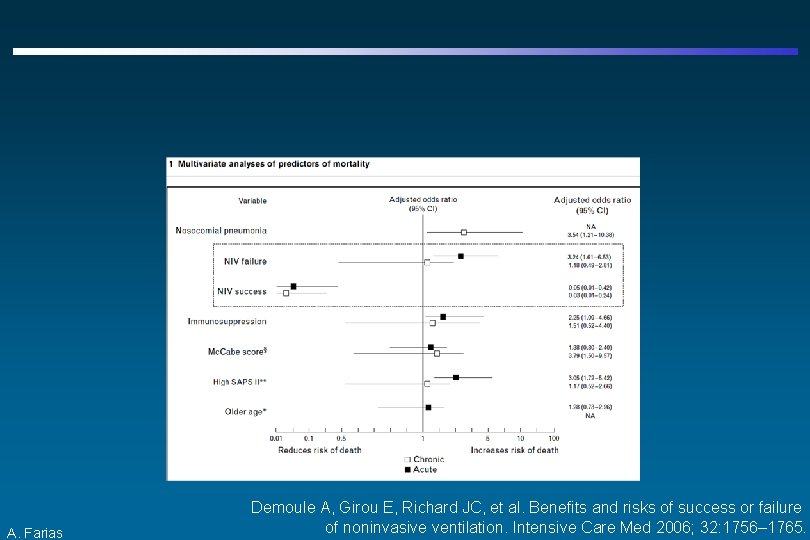
A. Farias Demoule A, Girou E, Richard JC, et al. Benefits and risks of success or failure of noninvasive ventilation. Intensive Care Med 2006; 32: 1756– 1765.

VNI- SDRA Metanálise de três ensaios randomizados controlados • A adição de VNI aos cuidados pacientes com SDRS não reduziu a taxa de intubação traqueal • Não houve impacto na taxa de sobrevivência na UTI • A atual evidência sugere que estes pacientes provavelmente não possuem desfechos melhores pelo uso de VNI. • Estas conclusões são limitadas pela heterogeneidade dos estudos A. Farias

VNI na Insuficiência Respiratória Hipoxêmica • Edema pulmonar cardiogênico • Pneumonia • ALI / SDRS • Imunocomprometidos • Trauma Torácico • Fibrose pulmonar idiopática • Pós-cirúrgica A. Farias Hipercápnica • • • DPOC Asma Fibrose cística Bronquiectasia Depressão do SNC Lesão medular Neuropatia Neuromuscular Miopatia Cifoescoliose
- Slides: 77