Ventilacin Mecnica Evolucin histrica y Principios bsicos Dr

Ventilación Mecánica: Evolución histórica y Principios básicos. (Dr. M. A. Taberna. Servicio de Medicina Intensiva. Hospital Ntra. Sra del Prado. Talavera) REUNIÓN DE MEDICINA INTENSIVA DE CASTILLA LA MANCHA (SOMIUCAM). Talavera de la Reina, 19 -20 de Febrero de 2010

Minino de Cheshire, ¿podrías decirme, por favor, qué camino debo seguir para salir de aquí? Esto depende en gran parte del sitio al que quieras llegar dijo el Gato. --No me importa mucho el sitio. . . --dijo Alicia. --Entonces tampoco importa mucho el camino que tomes -dijo el Gato. --. . . siempre que llegue a alguna parte --añadió Alicia como explicación. --¡Oh, siempre llegarás a alguna parte --aseguró el Gato--, si caminas lo suficiente!

• • ANATOMÍA FISIOLOGÍA HISTORIA DE LA VENTILACIÓN MECÁNICA NOCIONES BÁSICAS.
ANATOMÍA

Anatomía. • Vía aérea de conducción. • Unidades de intercambio gaseoso.

Vía aérea de conducción. • calienta el gas inspirado • humedece y satura de vapor de agua • filtra partículas extrañas
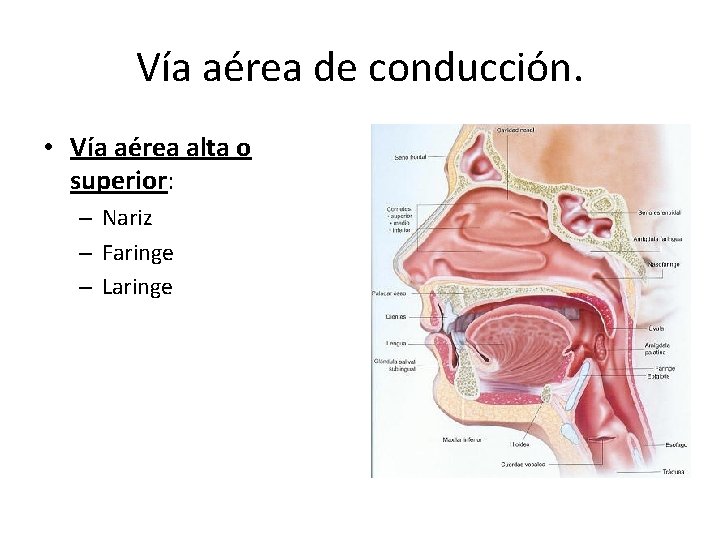
Vía aérea de conducción. • Vía aérea alta o superior: – Nariz – Faringe – Laringe
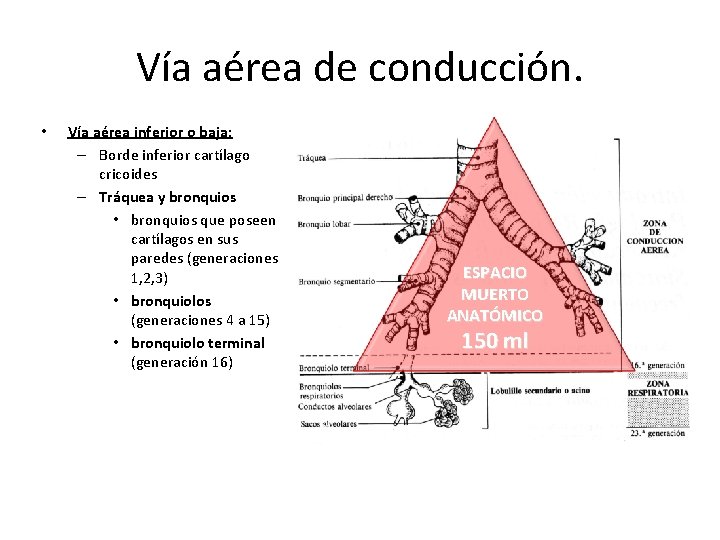
Vía aérea de conducción. • Vía aérea inferior o baja: – Borde inferior cartílago cricoides – Tráquea y bronquios • bronquios que poseen cartílagos en sus paredes (generaciones 1, 2, 3) • bronquiolos (generaciones 4 a 15) • bronquiolo terminal (generación 16) ESPACIO MUERTO ANATÓMICO 150 ml
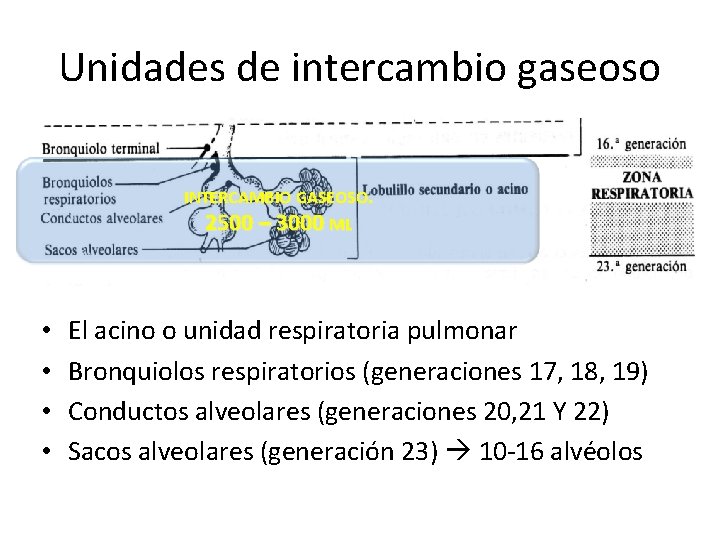
Unidades de intercambio gaseoso INTERCAMBIO GASEOSO. 2500 – 3000 ML • • El acino o unidad respiratoria pulmonar Bronquiolos respiratorios (generaciones 17, 18, 19) Conductos alveolares (generaciones 20, 21 Y 22) Sacos alveolares (generación 23) 10 -16 alvéolos

Irrigación sanguínea • doble aporte sanguíneo: – circuito menor a través de las arterias pulmonares (sangre venosa) – circuito mayor (circulación sistémica), por mediación de las arterias bronquiales (sangre arterial), que proceden de la porción proximal de la aorta torácica o de las intercostales superiores • Las venas bronquiales desembocan en la vena ácigos y en la aurícula derecha, y en una pequeña cuantía en las venas pulmonares.

FISIOLOGÍA

Etapas de la respiración • VENTILACIÓN – Concepto de flujo: – Mecánica pulmonar: • PERFUSIÓN • INTERCAMBIO GASEOSO – Difusión – Relación V/Q: • TRANSPORTE DE GASES

Ventilación. Concepto de flujo. • VENTILACIÓN: Es el proceso que conduce un flujo de aire hasta el alveolo, durante la inspiración y un flujo de aire, en sentido contrario, en la espiración.

Ventilación. Concepto de flujo. • El flujo (de un gas o un líquido), es un volumen en una unidad de tiempo (l/m) o lo que es igual, "la velocidad" a la que se mueve ese gas o líquido. Etapas de la respiración. Ventilación.

Concepto de flujo. En la ventilación espontánea, la entrada de aire hacia los alvéolos es posible gracias a la actividad de los músculos respiratorios. En la inspiración se contrae el diafragma (principal músculo inspiratorio y responsable del 70% del volumen PRESIONES REPOSO INSPIRACIÓN corriente), la caja torácica se ensancha en todos sus diámetros, la presión pleural se hace más negativa, el alveolo se distiende y la presión Atmosférica (P 760 B) alveolar desciende por debajo de la presión atmosférica provocando así la entrada de un flujo de aire desde el exterior hasta los pulmones. Pleural (Ppl) 755 750 • Cuando cesa la contracción de los músculos inspiratorios, la propia elasticidad del tejido pulmonar genera una presión, llamada de Alveolar (Palv) 760 757 retroceso elástico que se suma a la presión pleural y al rebasar la presión atmosférica se genera el flujo espiratorio. • ESPIRACIÓN 760 755 763 Presiones que intervienen en la ventilación. PB = presión atmosférica; Pb = presión en boca; Ppl = presión pleural; Pel = presión de retroceso elástico pulmonar; Palv = presión alveolar (Ppl + Pel). En posición de reposo del sistema respiratorio (capacidad residual funcional), La Ppl es negativa (5 cm. Hr. O) y la Palv iguala la Pb. Etapas de la respiración. Ventilación.

Concepto de flujo. • • En la ventilación artificial, el ventilador genera una presión positiva sobre un volumen de gas y lo moviliza insuflándolo sobre el pulmón, lo que corresponde a la inspiración. Una vez ha cesado el flujo a presión positiva, el retroceso elástico del pulmón genera el flujo espiratorio igual que en la ventilación espontánea. Presiones que intervienen en la ventilación. PB = presión atmosférica; Pb = presión en boca; Ppl = presión pleural; Pel = presión de retroceso elástico pulmonar; Palv = presión alveolar (Ppl + Pel). En posición de reposo del sistema respiratorio (capacidad residual funcional), La Ppl es negativa (5 cm. Hr. O) y la Palv iguala la Pb. Etapas de la respiración. Ventilación.
Concepto de flujo. • • • El pulmón alcanza la situación de reposo al final de una espiración no forzada. Actúan fuerzas elásticas en sentido contrario que se equilibran: por un lado la caja torácica tiende a expandirse y por otro el pulmón tiende a retraerse. El volumen de aire queda entonces en los pulmones se denomina capacidad residual funcional (CRF). Este es un concepto fundamental en la fisiopatología de la insuficiencia respiratoria aguda ya que es el volumen de gas eficaz para el intercambio gaseoso y se renueva gracias a la ventilación. La disminución de la CRF implica un deterioro en la oxigenación. Algunas de las maniobras ventilatorias tienen como finalidad aumentar la CRF para mejorar el intercambio de gases Presiones que intervienen en la ventilación. PB = presión atmosférica; Pb = presión en boca; Ppl = presión pleural; Pel = presión de retroceso elástico pulmonar; Palv = presión alveolar (Ppl + Pel). En posición de reposo del sistema respiratorio (capacidad residual funcional), La Ppl es negativa (5 cm. Hr. O) y la Palv iguala la Pb. Etapas de la respiración. Ventilación.
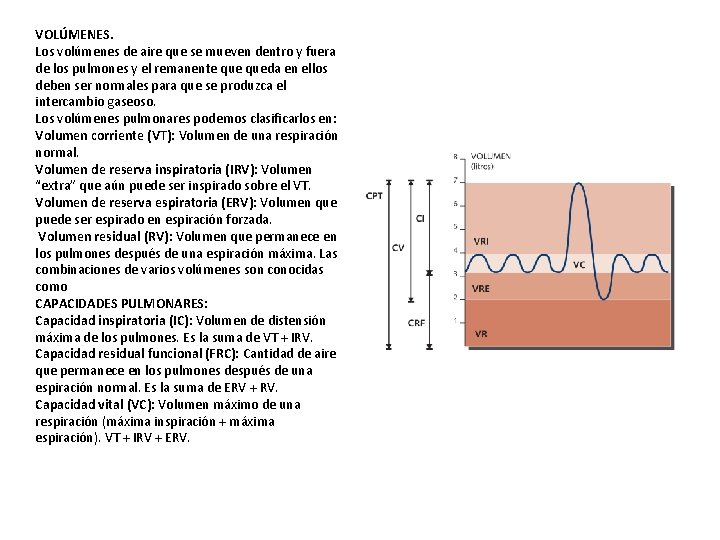
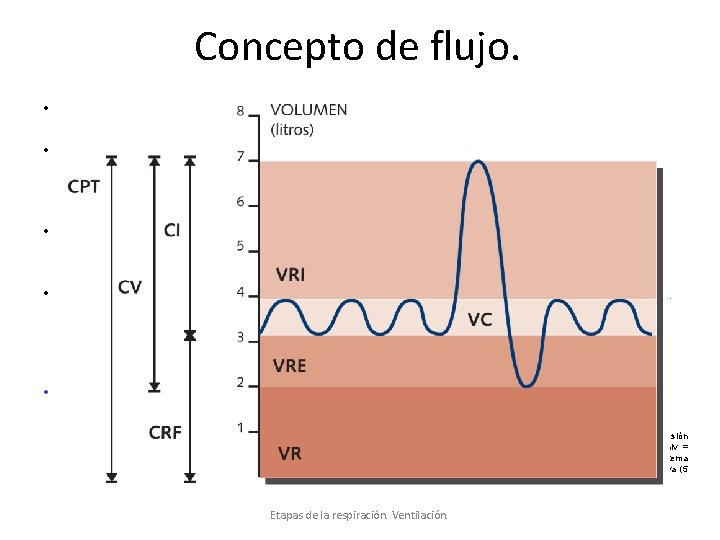
VOLÚMENES. Los volúmenes de aire que se mueven dentro y fuera de los pulmones y el remanente queda en ellos deben ser normales para que se produzca el intercambio gaseoso. Los volúmenes pulmonares podemos clasificarlos en: Volumen corriente (VT): Volumen de una respiración normal. Volumen de reserva inspiratoria (IRV): Volumen “extra” que aún puede ser inspirado sobre el VT. Volumen de reserva espiratoria (ERV): Volumen que puede ser espirado en espiración forzada. Volumen residual (RV): Volumen que permanece en los pulmones después de una espiración máxima. Las combinaciones de varios volúmenes son conocidas como CAPACIDADES PULMONARES: Capacidad inspiratoria (IC): Volumen de distensión máxima de los pulmones. Es la suma de VT + IRV. Capacidad residual funcional (FRC): Cantidad de aire que permanece en los pulmones después de una espiración normal. Es la suma de ERV + RV. Capacidad vital (VC): Volumen máximo de una respiración (máxima inspiración + máxima espiración). VT + IRV + ERV.
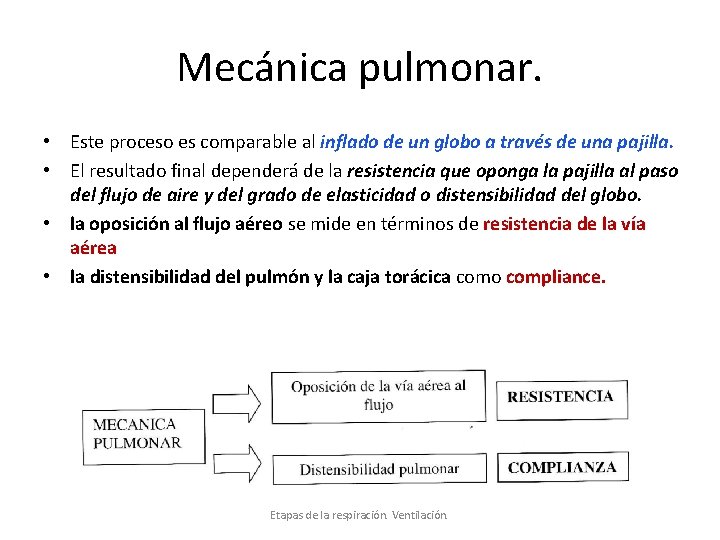
Mecánica pulmonar. • Este proceso es comparable al inflado de un globo a través de una pajilla. • El resultado final dependerá de la resistencia que oponga la pajilla al paso del flujo de aire y del grado de elasticidad o distensibilidad del globo. • la oposición al flujo aéreo se mide en términos de resistencia de la vía aérea • la distensibilidad del pulmón y la caja torácica como compliance. Etapas de la respiración. Ventilación.

Resistencia. • Los factores que determinan la resistencia de la vía aérea(Raw) son: – el calibre de la vía aérea – el tipo de flujo – el área de sección total Etapas de la respiración. Ventilación. Mecánica pulmonar.

Resistencia. RESISTENCIA DE LA VÍA AÉREA • P 1 ó presión pico: la presión máxima que se registra mientras se produce el flujo inspiratorio • P 2 ó presión de pausa: la presión registrada cuando ya no hay flujo circulante (final de la inspiración) Etapas de la respiración. Ventilación. Mecánica pulmonar.

Resistencia. • El valor normal de Raw se sitúa alrededor de 2, 5 cm H 2 O · L -1 · seg. • Puede haber aumentos significativos en pacientes con SDRA (en torno a 9, 0), así como en la limitación crónica al flujo aéreo (alrededor de 26 , 4). Etapas de la respiración. Ventilación. Mecánica pulmonar.

Compliance. • La distensibilidad o compliance (C), se calcula dividiendo el incremento de volumen entre el incremento de presión originada. • Dicho incremento de volumen es el aportado al pulmón durante la inspiración (volumen corriente o tidal) y el incremento de presión alveolar que éste ha originado se corresponde a la presión registrada cuando el flujo inspiratorio ha cesado (P 2 ó presión de pausa) • El valor normal de la compliance se sitúa alrededor de 1 ml/cm H 2 O por kg. de peso. Etapas de la respiración. Ventilación. Mecánica pulmonar.

utilidad • si conocemos la patología pulmonar del paciente y a qué compartimento se refiere (vía aérea y por tanto, aumento de la Raw, o parénquima pulmonar y por tanto, deterioro de la C), podremos aplicar la estrategia ventilatoria más adecuada. Etapas de la respiración. Ventilación. Mecánica pulmonar.

PERFUSIÓN • Gravedad: la presión hidrostática es mayor en las bases, por lo que están más perfundidas. • Presión intravascular: si aumenta la presión de la arteria pulmonar, se abrirán vasos previamente cerrados. • Presión alveolar: si la presión alveolar es mayor que la presión de los vasos alveolares (arteriolas, capilares y vénulas), los capilares se colapsan. • Hipoxia: cuando la PAO 2 desciende, se produce una vasoconstricción pulmonar para desviar la sangre a zonas mejor ventiladas e intentar corregir la hipoxemia. Etapas de la respiración. Perfusión.

Intercambio gaseoso. • Difusión: El factor más importante que influye en la difusión de los gases entre el alveolo y el capilar es la superficie de la membrana alveolo-capilar (7 Om 2) Etapas de la respiración. Intercambio gaseoso.

Intercambio gaseoso. • Relación V/Q: es necesario que exista un equilibrio entre la renovación de aire de los alvéolos (ventilación), y la llegada de flujo sanguíneo a los mismos (perfusión). • tanto la ventilación como la perfusión aumentan del vértice a la base; sin embargo, la perfusión aumenta en mayor medida por lo que la relación V/Q disminuye hacia las bases. Etapas de la respiración. Intercambio gaseoso.
VENTILACIÓN / PERFUSIÓN V/ Q VENTILACIÓN PERFUSIÓN Etapas de la respiración. Intercambio gaseoso.

Relación V/Q • Unidad normal: V/Q = 1 • Unidad silenciosa: no ventilada, no perfundida. • Unidades con V/Q ↑: (V/Q)efecto espacio muerto alveolar. (TEP). • Unidades con V/Q ↓: (V/Q)efecto “shunt”. (SDRA) Etapas de la respiración. Intercambio gaseoso.

Relación V/Q • La causa más común de hipoxemia es la desigualdad de la relación V/Q entre las diferentes unidades respiratorias. Etapas de la respiración. Intercambio gaseoso.
![• Gradiente alveolo-arterial de oxígeno [D (A-a) O 2]: eficacia del intercambio gaseoso. • Gradiente alveolo-arterial de oxígeno [D (A-a) O 2]: eficacia del intercambio gaseoso.](http://slidetodoc.com/presentation_image_h/8dbd7704da295a976a842d80ed8b58ca/image-31.jpg)
• Gradiente alveolo-arterial de oxígeno [D (A-a) O 2]: eficacia del intercambio gaseoso. • Diagnosticar el mecanismo causante de la insuficiencia respiratoria aguda, ya que si existe hipoxemia y el gradiente es normal, corresponde a hipoventilación alveolar (p. ej. enfermedades neuromusculares o depresión del centro respiratorio). • Su valor se correlaciona con la gravedad de la insuficiencia respiratoria aguda. En condiciones normales es < 15 mm Hg. Etapas de la respiración. Intercambio gaseoso.
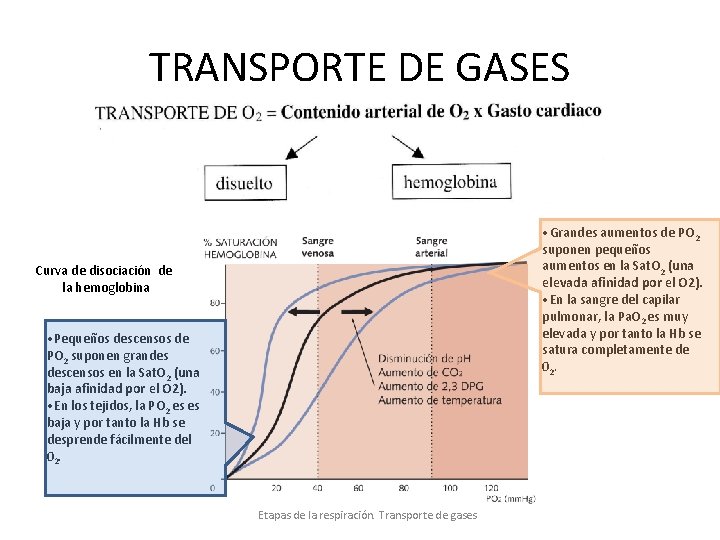
TRANSPORTE DE GASES • Grandes aumentos de PO 2 suponen pequeños aumentos en la Sat. O 2 (una elevada afinidad por el O 2). • En la sangre del capilar pulmonar, la Pa. O 2 es muy elevada y por tanto la Hb se satura completamente de 02. Curva de disociación de la hemoglobina • Pequeños descensos de PO 2 suponen grandes descensos en la Sat. O 2 (una baja afinidad por el O 2). • En los tejidos, la PO 2 es es baja y por tanto la Hb se desprende fácilmente del 02. Etapas de la respiración. Transporte de gases

Regulación de la respiración • Centro respiratorio: – BULBAR – PROTUBERANCIAL. • Modulación del centro respiratorio: – CORTICAL – QUÍMICO – REFLEJO Etapas de la respiración. Regulación de la respiración

Modulación del centro respiratorio. • CORTICAL. • QUÍMICO. – CENTRAL ↑ p. CO 2 y p. H de LCR (p. CO 2 arterial) – PERIFÉRICO receptores del cayado aórtico y bifurcación carotídea. ↓ Pa. O 2 (< 60 mm. Hg) • REFLEJO. – comprende reflejos de estiramiento pulmonar de insuflación y deflación, y los receptores residen en el músculo liso de las vías aéreas intrapulmonares. Etapas de la respiración. Regulación de la respiración

Insuficiencia respiratoria aguda • Aparece cuando el sistema respiratorio no es capaz de mantener un intercambio gaseoso (oxigenación y ventilación) adecuado • Siempre existe hipoxemia +/- hipercapnia • Diagnóstico: PO 2 y PCO 2 en sangre arterial • Fallo centro respiratorio o bomba muscular hipoxemia e hipercapnia. • Fallo pulmonar (fases iniciales) hipoxemia e hipocapnia Fisiopatología respiratoria

Insuficiencia respiratoria aguda Valores normales de la Pa. O 2 (Fi. O 2 21%) 85 – 100 mm. Hg. Hipoxemia Pa. O 2 60 – 85 mm. Hg Insuficiencia respiratoria aguda Pa. O 2 < 60 mm. Hg (< 50 mm. Hg para Enf. Pulm. Cron. ) Hipercapnia Pa. CO 2 > 45 mm. Hg (> 60 mm. Hg para Enf. Pulm. Cron. ) Fisiopatología respiratoria
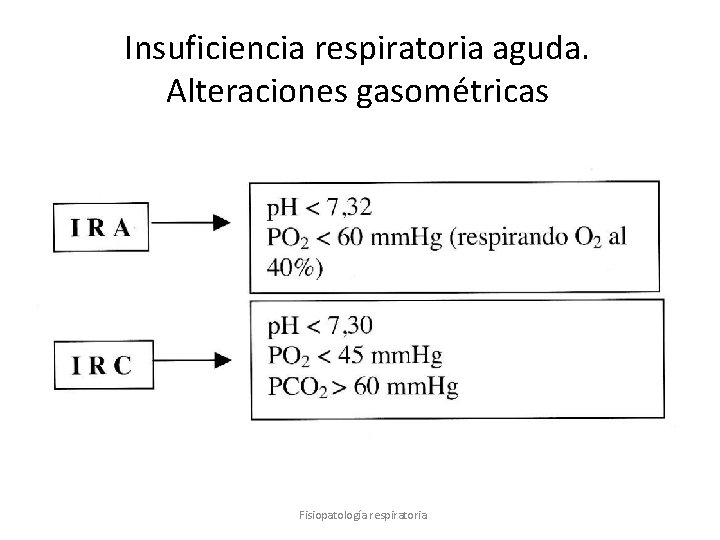
Insuficiencia respiratoria aguda. Alteraciones gasométricas Fisiopatología respiratoria

Insuficiencia respiratoria aguda PRINCIPALES SIGNOS DE ALARMA EN LA I. R. A. GRAVE Aspecto general Ansiedad, inquietud, asterixis, cianosis, diaforesis Estado mental Agitación, desorientación, confusión, letargia, coma Frecuencia y ritmos respiratorios Bradipnea (< 10 rpm), taquipnea (> 35 rpm), pausas de apnea, boqueadas. Trabajo respiratorio excesivo Signos faciales, tiraje, descenso laríngeo, uso de músculos accesorios Fatiga muscular Discordancia o paradoja toraco-abdominal. Inestabilidad hemodinámica Taquicardias, hipotensión, arritmias, hipoperfusión Fisiopatología respiratoria

Insuficiencia respiratoria aguda • CLASIFICACIÓN CLÍNICA – IRA parcial (hipoxémica o tipo I) con Pa. CO 2 normal: excluye el fallo ventilatorio por afectación del centro respiratorio o la bomba muscular – IRA global (hipoxémica e hipercápnica o tipo II): la causa puede residir en cualquiera de los compartimentos, pulmonar o extrapulmonar, de la respiración. Fisiopatología respiratoria

Insuficiencia respiratoria aguda CLASIFICACIÓN FISIOPATOLÓGICA Ventilación: . Afectación del impulso respiratorio central: . Fallo en la tremsmisión del impulso. Fallo muscular. . Anomalías de la estructura o expansión de la caja torácica: . Obstrucción de vías aéreas altas. - IRA global o de tipo II, con predominio de la hipercapnia. -gradiente alveolo-arterial de 02 normal. Perfusión: . Cardiopatías con shunt derecha-izquierda. TEP masivo. -IRA parcial o de tipo I, inicialmente, que puede progresar a IRA global. -El gradiente alveolo arterial de 02 está aumentado. Intercambio gaseoso: difusión: Intercambio gaseoso: relación V/Q: Transporte de gases: . Asma bronquial. . Agudización de EPOC. . Neumonía / Traqueobronquitis. . Neumopatía intersticial aguda. . Atelectasia. . Tromboembolismo pulmonar. . Edema pulmonar cardiogénico. . Edema pulmonar no cardiogénico (SDRA). a) disminución de la Hb b) alteración de la afinidad de la Hb por el 02. c) disminución severa del gasto cardíaco. La afectación exclusiva de la difusión no origina IRA. -Es la causa más frecuente de IRA. -En la fase inicial corresponde a una IRA parcial o de tipo I, pero puede progresar a IRA global. -El gradiente alveolo arterial está aumentado. -Efecto "shunt”.

HISTORIA DE LA VENTILACIÓN MECÁNICA
“Entonces Yahvé Dios formó al hombre, le insufló aliento de vida y resultó un ser viviente” GENESIS 2: 7

Antecedentes históricos de la ventilación mecánica • Edad Media es un periodo de oscurantismo científico • Renacimiento cuando empezamos a tener los primeros intentos documentados de sustituir la función mecánica ventilatoria de una forma artificial.

Antecedentes históricos de la ventilación mecánica • La primera experiencia en Ventilación Mecánica puede ser considerada la realizada por Paracelso (Theofrastus Philippus Aureolus Bombastus von Hohenheim, 1493 -1541) • intentó reanimar a un paciente colocando un tubo en la boca e insuflando aire a través de él

Antecedentes históricos de la ventilación mecánica • En esta época Andreas Vesalius (1514 – 1564) (1543) conecta la traquea de un perro, por medio de una cánula fabricada de caña e introduce aire utilizando un fuelle, logrando mantener al animal con vida.

Antecedentes históricos de la ventilación mecánica • Estos experimentos fueron repetidos más de 100 años después por R. Hooke, siendo sus estudios sobre fisiología respiratoria continuados por los ingleses J. Hunter y C. Kite, en el siglo XVIII • Leroy en 1827 comunica, en la Academia Francesa de Ciencias, experiencias similares en humanos víctimas de ahogamiento, a los que se aplica insuflaciones mediante una especie de fuelle; el entusiasmo con este procedimiento condujo a casos de muerte por neumotórax

Antecedentes históricos de la ventilación mecánica • • • El paso fundamental construcción de los primeros respiradores en la segundad mitad del siglo XIX Primer ventilador a presión positiva movido a pie por Fell y J. O´Dwyer Fue utilizado por el cirujano de origen catalán Rudolph Matas en Nueva Orleáns en 1898 en intervenciones de cirugía torácica. La primera aplicación de respiración artificial intra-anestésica fue realizada en Paris por Tuffier y Hallion en 1896. En 1902 el propio Matas perfecciona el método ventilatorio con intubación traqueal, realizada por palpación, conectando el tubo endotraqueal al flujo creado mediante el empleo del respirador de Fell y O´Dwyer Respirador de Fell y O'Dwyer, utilizado por Matas. Primer ventilador a presión positiva movido a pie

Antecedentes históricos de la ventilación mecánica • • P. Dinker, ingeniero americano, publica en 1929 su invento para ventilación artificial conocido como “pulmón de acero”, basado en un tanque en el quedaba fuera la cabeza de paciente y que permitía aplicar sobre el cuerpo, de forma intermitente, presiones negativas, posibilitando la respiración El respirador a presión negativa o “pulmón de acero” de Dinker fue perfeccionado por la compañía J. H. Emerson MA, y fue ampliamente utilizado en clínica, en insuficiencia respiratoria secundaria a parálisis muscular
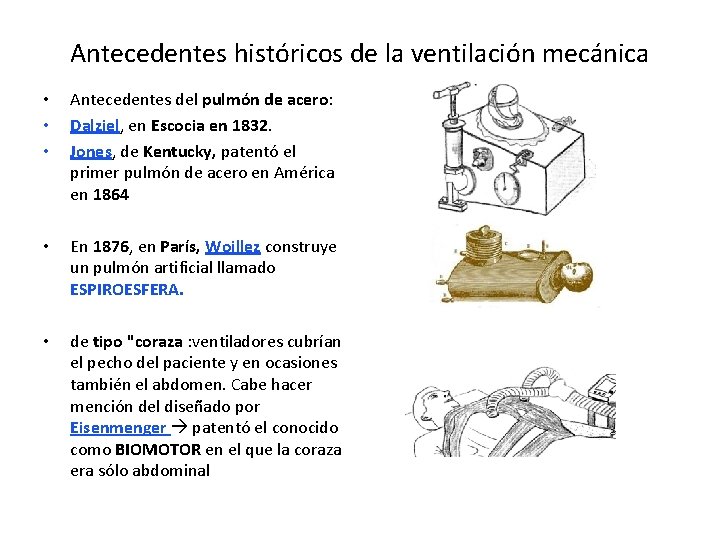
Antecedentes históricos de la ventilación mecánica • • • Antecedentes del pulmón de acero: Dalziel, en Escocia en 1832. Jones, de Kentucky, patentó el primer pulmón de acero en América en 1864 • En 1876, en París, Woillez construye un pulmón artificial llamado ESPIROESFERA. • de tipo "coraza : ventiladores cubrían el pecho del paciente y en ocasiones también el abdomen. Cabe hacer mención del diseñado por Eisenmenger patentó el conocido como BIOMOTOR en el que la coraza era sólo abdominal

Antecedentes históricos de la ventilación mecánica • El pulmón de acero (primera mitad del s. XX) suplía la dificultad del acceso a la vía aérea. • La aplicación de la presión positiva quedaba limitada a su utilización como soporte ventilatorio intra-anestésico • intubaciones bajo visión directa tras el desarrollo de distintos tipos de laringoscopios • sistemas de liberación de gases a presión positiva cabe destacar el “spiropulsator” de Craffort [17], que sirvió de base para la construcción de un primer respirador (Aga Company, 1940).

Antecedentes históricos de la ventilación mecánica • La epidemia de poliomielitis en Dinamarca a primeros de los años 1950. • los anestesistas daneses optaron por la ventilación a presión positiva, dados los malos resultados de la utilización de los tanques o “pulmones de acero”. Pero la ausencia de respiradores hizo que H. Lassen y B. Ibsen movilizaran a equipos de estudiantes de medicina y enfermería de la ciudad de Copenhague para la aplicación de ventilación manualmente, mediante bolsas ventilatorias. En dicha epidemia fueron documentados 2. 702 casos, de los cuales 316 precisaron ayuda ventilatoria y 70 pacientes respiración artificial.

Antecedentes históricos de la ventilación mecánica • Engstron, en 1953, construyó un primer respirador capaz de liberar volúmenes predeterminados. • utilizado en casos de parálisis bulbar aplicando la ventilación a través de traqueotomía, con una mortalidad del 27% • un émbolo movido por un motor eléctrico producía una presión positiva sobre una cámara, quedando completamente comprimida la bolsa ventilatoria existente en la misma. En la espiración se producía el retroceso del pistón

Historia reciente de la ventilación mecánica • • • Epidemia de poliomielitis en Dinamarca punto de inicio de la ventilación mecánica moderna y el arranque de las unidades de cuidados intensivos respiratorios “pulmones de acero” paulatinamente fue abandonándose a partir de la década de los años 60 aparición de nuevos modelos de respiradores a presión positiva, tanto ciclados por presión como por volumen. "volumétricos“: Engstrom, Beaver, Cape, Emerson postoperatorio, el francés SF 4 Fournier, etc. "de presión“: Blease, el Bennett PR-2 y el Bird M 6. (menos complejos, inconveniente de lo inconstante del volumen tidal; muchas veces solían aplicarse de forma no invasiva, mediante mascarilla facial. Junto al desarrollo tecnológico, este periodo de tiempo se caracterizó por la apertura paulatina de Unidades de Cuidados Intensivos en distintos hospitales y países, así como la inclusión de un número cada vez mayor de patologías

Historia reciente de la ventilación mecánica • A partir de los años 70: • quedando implantada prácticamente sólo la ventilación a presión positiva • Bennet MA-1, con su sistema espirométrico incorporado de concertina, una adecuada sensibilidad para la ventilación en asistida y la presencia de alarmas de volumen y presión. • Nuevas modalidades de ventilación fundamentalmente desarrolladas para mejorar la interacción de los esfuerzos inspiratorios del paciente y su aplicación en el proceso de desconexión: modalidades como la IMV y la SIMV. • imponiéndose la ventilación por volumen sobre la ventilación por presión • utilizándose volúmenes elevados (12 ml/kg peso) y frecuencias de 12 -14 respiraciones por minuto; junto a estos elevados volúmenes tidal era frecuente intercalar "suspiros“

Historia reciente de la ventilación mecánica • introduciéndose y generalizándose el uso de la PEEP en situaciones de hipoxemia secundarias a "síndrome de dificultad respiratoria aguda" (SDRA, Ashbaugh 1968), y quedando completamente abandonada la utilización de resistencias espiratorias • En un principio los niveles de PEEP utilizados no solían sobrepasar los 7 cm H 2 O, siendo excepcional la utilización de niveles de PEEP superiores a los 10 cm H 2 O. • Mejor PEEP o PEEP mas favorable podemos considerarla el trabajo de P. Suter: aquella con la que se obtendría un mejor transporte de oxígeno coincidiría asimismo con la mejor distensibilidad pulmonar. • rebatido por Gallagher, Kirby y Civetta en 1978: PEEP alta + volumen +inotrópicos. barotrauma mortalidad en esta época del SDRA superior al 60%.

Historia reciente de la ventilación mecánica • Años siguientes: • la computerización hizo su entrada en la ventilación mecánica. • ya no liberaban volumen por un pistón u otro sistema mecánico, sino que la fuente de suministro venía de los gases a alta presión (oxígeno y aire comprimido). Un microprocesador, al que se accedería por los mandos del respirador, regularía las funciones El respirador Pulmosystem de la empresa Carburos Metálicos y el CPU de Ohmeda, desarrollados a principios de los años 80 pueden ser considerados de los primeros y más ampliamente difundidos con esta tecnología. • técnicas alternativas cabe mencionar la ventilación a alta frecuencia (HFV: "High Frequency Ventilation") siendo las modalidades de HFV que más desarrollo alcanzaron la ventilación oscilatoria (HFOV: "High Frequency Oscillatory Ventilation"), y la ventilación con sistema Jet (HFJV: "High Frequency Jet Ventilation") • La ventilación líquida puede considerarse asimismo una forma alternativa en orden a mejorar los resultados

Historia reciente de la ventilación mecánica • la década de los años 90: • microprocesadores, que nos permiten variaciones en la forma del flujo, relación I/E, mayor sensibilidad e integración en la relación entre el paciente y el respirador, etc. • lesión pulmonar aguda y el SDRA, se va viendo el papel que juega la ventilación con altos volúmenes y los niveles inadecuados de la PEEP en el mantenimiento de la inflamación y la perpetuación del fallo orgánico, al ser responsable en base al “biotrauma”. • conferencia de consenso de Northbrokk en 1993 se marcan unos objetivos y unas recomendaciones para la ventilación en las distintas patologías; asimismo se hace un análisis de los distintos parámetros y modos ventilatorios a utilizar • estudio en el año 2000 del grupo ARDS-network [118] se va consolidando la ventilación con bajos volúmenes (6 ml/kg) en la lesión pulmonar aguda y SDRA, procurando no sobrepasar 30 cm H 2 O de presión meseta.

Historia reciente de la ventilación mecánica • el enfermo sujeto a respiración artificial es un enfermo grave y la ventilación mecánica una ciencia dinámica.

NOCIONES BÁSICAS DE VENTILACIÓN MECÁNICA

Definición. • Se denomina ventilación mecánica (VM) a todo procedimiento de respiración artificial que emplea una aparato mecánico para ayudar o sustituir la función ventilatoria, pudiendo , además, mejorar la oxigenación e influir en la mecánica pulmonar. • Se produce un gradiente de presión entre dos puntos (boca o vía aérea-alvéolo) que origina un desplazamiento de un volumen de gas. • La VM no es una terapia, sino un soporte externo y temporal, que pretende dar tiempo a que la lesión estructural o alteración funcional por la cual se indicó, se repare o recupere.

Principios físicos de la VM • Un respirador es un generador de presión positiva en la vía aérea durante la inspiración para suplir la fase activa del ciclo respiratorio • se oponen la resistencia al flujo aéreo del árbol traqueobronquial y la resistencia elástica del parénquima pulmonar. • En el ciclo ventilatorio se distinguen 3 fases: insuflación, meseta, y deflación. El cambio de fase se realiza por un mecanismo de ciclado
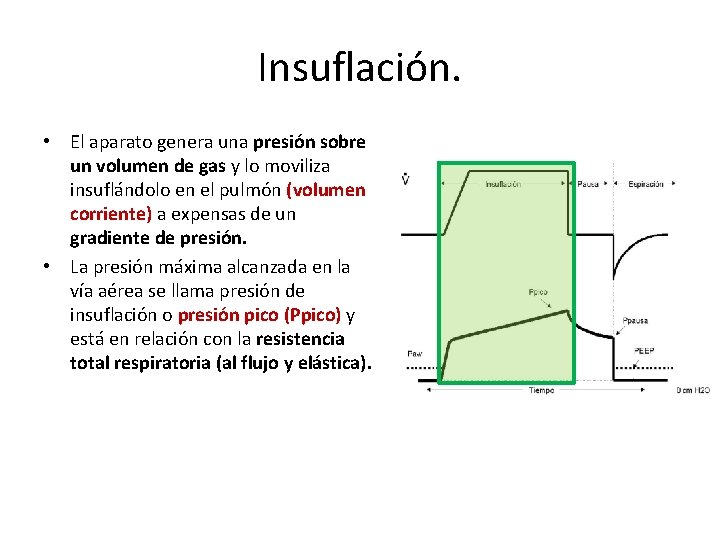
Insuflación. • El aparato genera una presión sobre un volumen de gas y lo moviliza insuflándolo en el pulmón (volumen corriente) a expensas de un gradiente de presión. • La presión máxima alcanzada en la vía aérea se llama presión de insuflación o presión pico (Ppico) y está en relación con la resistencia total respiratoria (al flujo y elástica).
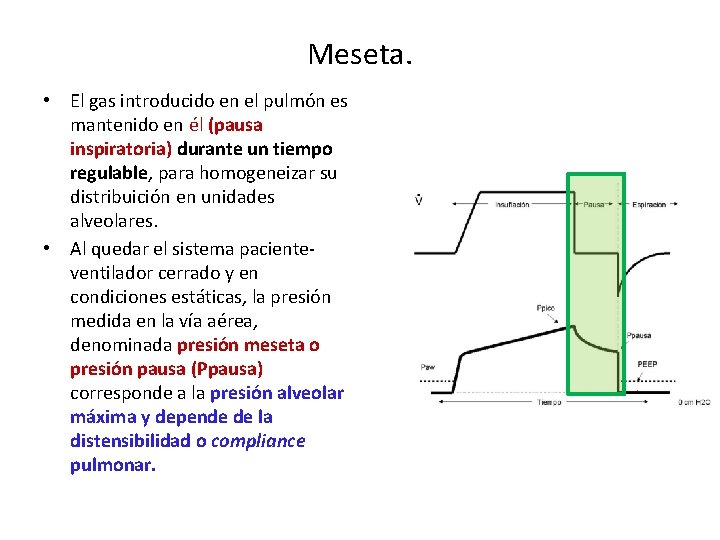
Meseta. • El gas introducido en el pulmón es mantenido en él (pausa inspiratoria) durante un tiempo regulable, para homogeneizar su distribuición en unidades alveolares. • Al quedar el sistema pacienteventilador cerrado y en condiciones estáticas, la presión medida en la vía aérea, denominada presión meseta o presión pausa (Ppausa) corresponde a la presión alveolar máxima y depende de la distensibilidad o compliance pulmonar.
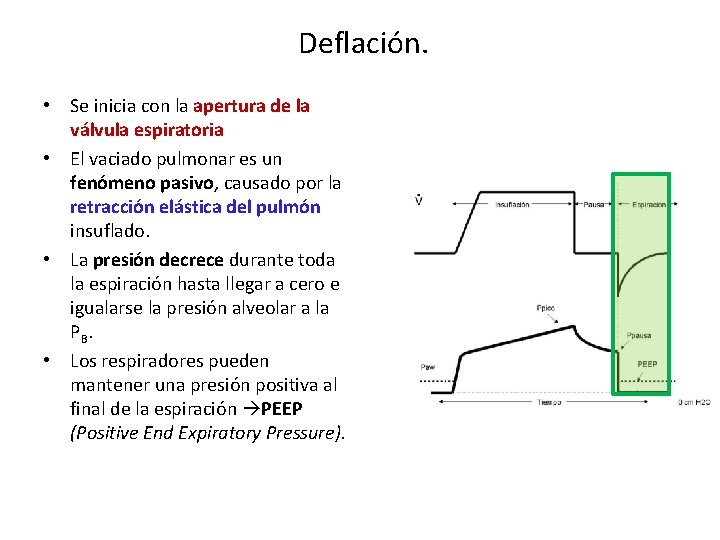
Deflación. • Se inicia con la apertura de la válvula espiratoria • El vaciado pulmonar es un fenómeno pasivo, causado por la retracción elástica del pulmón insuflado. • La presión decrece durante toda la espiración hasta llegar a cero e igualarse la presión alveolar a la PB. • Los respiradores pueden mantener una presión positiva al final de la espiración PEEP (Positive End Expiratory Pressure).

• En el ventilador hay unos parámetros o variables de control que producen la inspiración: el flujo o la presión y unos parámetros que provocan el cambio de inspiración a espiración y viceversa. • 1/ Gatillo o trigger : es un mecanismo con distinto grado de sensibilidad que se activa para iniciar el flujo de gas inspiratorio, al detectar una caída de presión o un cambio de flujo en el circuito respiratorio. • 2/ Límite: Gobierna el flujo de gas y permanece constante durante la inspiración. Se limita el flujo (volumétrico) o la presión (barométrico ). • 3/ Ciclado: El tipo de ciclado interviene en el inicio de la fase de espiración, para ello los respiradores incorporan un sensor ajustado a unos valores específicos en la presión, el volumen, el flujo o el tiempo. Se refiere al modo de terminación de la fase del ciclo ventilatorio
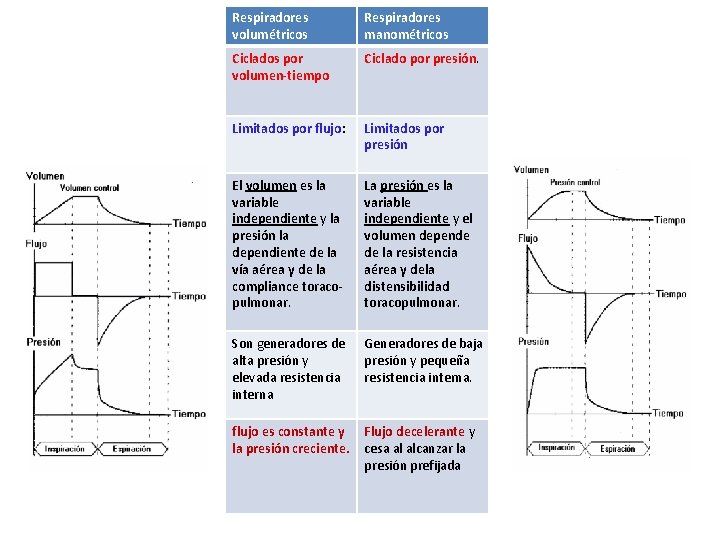
Respiradores volumétricos Respiradores manométricos Ciclados por volumen-tiempo Ciclado por presión. Limitados por flujo: Limitados por presión El volumen es la variable independiente y la presión la dependiente de la vía aérea y de la compliance toracopulmonar. La presión es la variable independiente y el volumen depende de la resistencia aérea y dela distensibilidad toracopulmonar. Son generadores de alta presión y elevada resistencia interna Generadores de baja presión y pequeña resistencia interna. flujo es constante y la presión creciente. Flujo decelerante y cesa al alcanzar la presión prefijada
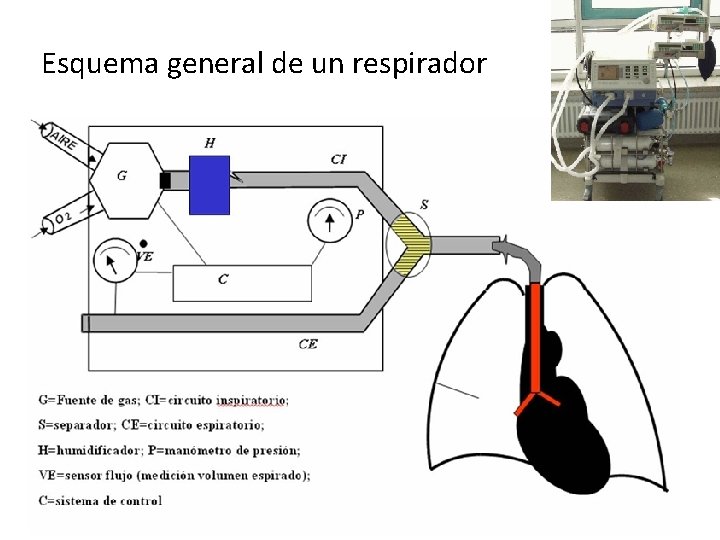
Esquema general de un respirador

Funcionamiento del respirador • Gobernados por un microprocesador • El ciclado del respirador depende de la secuencia de apertura y cierre de las válvulas inspiratoria y espiratoria • La apertura de la válvula inspiratoria puede estar programada según la frecuencia respiratoria establecida en los parámetros del respirador; éste es el caso de la ventilación controlada. • el paciente puede provocar la apertura de la válvula inspiratoria mediante su esfuerzo inspiratorio; la disminución de la presión en el circuito respiratorio producida por un esfuerzo inspiratorio es detectada por el respirador, que dispara la apertura de la válvula inspiratoria; esto ocurren en la ventilación asistida, y en este caso la válvula inspiratoria se denomina válvula de demanda. • La válvula inspiratoria también regula la velocidad del flujo inspiratorio mediante la mayor o menor apertura del orificio de salida de la mezcla de gases

Funcionamiento del respirador • El microprocesador calcula el flujo necesario para aplicar el volumen corriente en el tiempo programado. • El final de la inspiración, con el consiguiente cierre de la válvula inspiratoria y apertura de la espiratoria , suele estar ciclado por tiempo, ocurre cuando finaliza el tiempo inspiratorio calculado por el microprocesador a partir de la frecuencia respiratoria y de la relación de la duración entre inspiración y espiración (I: E) programadas. • El cierre de la válvula inspiratoria está ciclada por presión (respiradores barométricos o manométricos, se programa la presión) o por el flujo (respiradores volumétricos, se programa el volumen que se efectúa a un tiempo determinado), es decir, que la inspiración termina cuando se alcanza un determinado valor de presión o de flujo

Funcionamiento del respirador • La apertura de la válvula espiratoria inicia la espiración, permitiendo el vaciado pulmonar. • En la válvula espiratoria está contenido además el mecanismo de la presión positiva al final de la espiración (PEEP). Cuando se aplica PEEP, la válvula espiratoria se cierra cuando la presión en vía aérea, en descenso durante la espiración, llega al nivel de la PEEP prefijado, impidiendo que continúe el vaciamiento pulmonar y manteniendo esa presión hasta el final del periodo espiratorio.

COMPONENTES DE LA TÉCNICA DE VM. Componentes primarios. Componentes secundarios. • Modos de ventilación • Volumen • Frecuencia respiratoria • Tasa de flujo • Patrón de flujo • Tiempo inspiratorio. Relación inspiraciónespiración (I: E). • Sensibilidad o Trigger • Fi. O 2 • PEEP • Pausa inspiratoria • Suspiro Componentes monitorizados. • Volumen • Presión • Ppico o Peak • Pmeseta o Plateau • Presión al final de la espiración • Auto. PEEP

IPPV (Intermittent Positive Pressure Ventilation) • Ventilación con volumen controlado, con VM fijo mandatorio, ajustada con Vt y una frecuencia f.

Ventilación con Presión limitada (IPPV – Auto. Flow) • Limitación de los picos de presión.
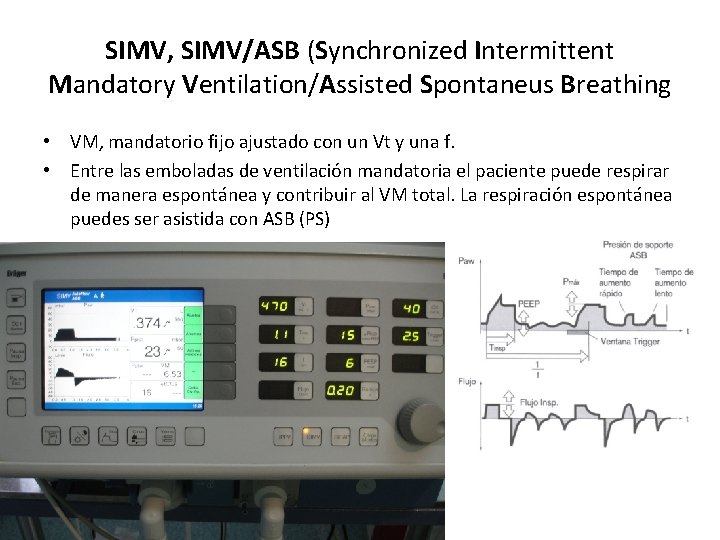
SIMV, SIMV/ASB (Synchronized Intermittent Mandatory Ventilation/Assisted Spontaneus Breathing • VM, mandatorio fijo ajustado con un Vt y una f. • Entre las emboladas de ventilación mandatoria el paciente puede respirar de manera espontánea y contribuir al VM total. La respiración espontánea puedes ser asistida con ASB (PS)
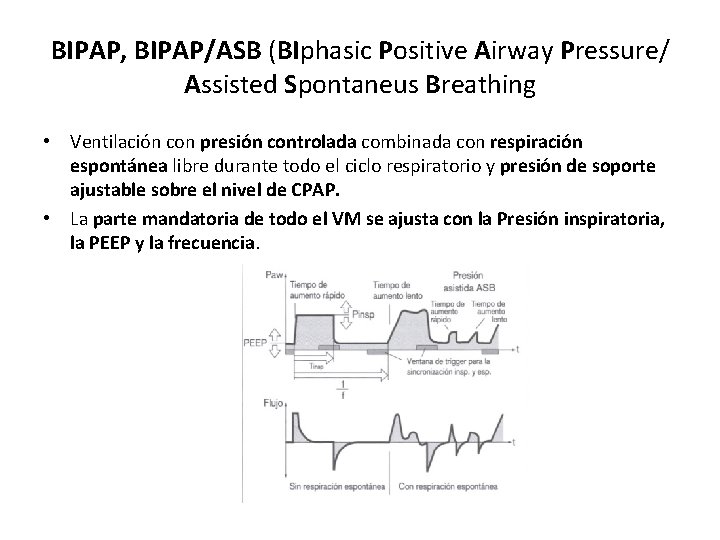
BIPAP, BIPAP/ASB (BIphasic Positive Airway Pressure/ Assisted Spontaneus Breathing • Ventilación con presión controlada combinada con respiración espontánea libre durante todo el ciclo respiratorio y presión de soporte ajustable sobre el nivel de CPAP. • La parte mandatoria de todo el VM se ajusta con la Presión inspiratoria, la PEEP y la frecuencia.

CPAP, CPAP/ASB (Continuous Positive Airway Pressure / Assisted Spontaneus Breathing • Respiración espontánea a un nivel de presión elevado para aumentar la CRF. La respiración espontánea puede ser asistida en PS.

MMV, MMV/ASB (Mandatory Minute Volume Ventilation / Assisted Spontaneus Breathing • • Volumen minuto total preajustado-ajustado con Vt y f. El paciente puede respirar espontáneamente y contribuir así al VM. Hay emboladas mandatorias. Se puede asistir con PS.

OBJETIVOS DE LA VENTILACIÓN MECÁNICA • Objetivos fisiológicos: – Mantener o normalizar el intercambio gaseoso: proporcionando una ventilación alveolar adecuada y mejorando la oxigenación arterial. – Reducir el trabajo respiratorio – Incrementar el volumen pulmonar: abriendo vía aérea y unidades alveolares y aumentando la capacidad residual funcional impidiendo colapso de alvéolos y cierre de vía aérea al final de la espiración.

OBJETIVOS DE LA VENTILACIÓN MECÁNICA • Objetivos clínicos: – – – – – Mejorar la hipoxemia arterial Aliviar disnea y sufrimiento respiratorio Corregir acidosis respiratoria Resolver o prevenir la aparición de atelectasias Permitir el descanso de los músculos respiratorios Permitir la sedación y el bloqueo neuromuscular Disminuir consumo de oxigeno sistémico y del miocardio Reducir la presión intracraneal (PIC) Estabilizar la pared torácica.

INDICACIONES DE LA INTUBACIÓN Y DE LA CONEXIÓN A VENTILACIÓN MECÁNICA. 1. Estado mental: agitación, confusión, inquietud. Escala de Glasgow<8. 2. Trabajo respiratorio: se considera excesivo si existe taquipnea por encima de 35 rpm , tiraje y uso de músculos accesorios. 3. Fatiga de los músculos inspiratorios: asincronía toraco-abdominal. 4. Signos faciales de insuficiencia respiratoria grave: -Ansiedad -Dilatación de orificios nasales. Aleteo nasal. -Boca abierta -Labios fruncidos -Lamedura de labios -Mordedura de labios 5. Agotamiento general del paciente, imposibilidad de descanso ó sueño. 6. Hipoxemia Pa. O 2 < de 60 mm de Hg ó Saturación menor del 90 % con aporte de oxígeno. 7. Hipercapnia progresiva Pa. CO 2 > de 50 mm de Hg Acidosis p. H < de 7. 25 8. Capacidad vital baja (< de 10 ml / kg de peso) 9. Fuerza inspiratoria disminuida ( < - 25 cm de Agua) 10. Parada respiratoria

Ventilación Mecánica: Evolución histórica y Principios básicos. GRACIAS (Dr. M. A. Taberna. Servicio de Medicina Intensiva. Hospital Ntra. Sra del Prado. Talavera) REUNIÓN DE MEDICINA INTENSIVA DE CASTILLA LA MANCHA (SOMIUCAM). Talavera de la Reina, 19 -20 de enero de 2010
- Slides: 81