Vasile Panaid UASM Obiectivele n n n n

Vasile Panaid UASM

Obiectivele: n n n n n Funcţiile fiziologice ale sîngelui Componenţa chimică a sîngelui (noţiuni generale). Compoziţia chimică a eritrocitelor: hemoglobina, enzimele, componentele organice nehemoglobinice şi componentele minerale. Metabolismul eritrocitului matur, caracteristicele particulare: glicoliza şi ciclul fosfogliceratului. Reglarea acestor căi metabolice. Semnificaţia biologică a 2, 3 -difosfogliceratului. calea ciclului pentozofosfat. particularităţile metabolismului energetic. Sinteza ATP. utilizarea O 2 în eritrocite. Compoziţia chimică şi particularităţile metabolice a populaţiei leucocitare din sîngele periferic. Afecţiunile ereditare ale leucocitului. Compoziţia chimică, particularităţile metabolice şi funcţiile trombocitelor. Patologia biochimică a trombocitului.

Sângele n Sângele – ţesut lichid heterogen, ce asigură conexiunea umorală a ţesuturilor şi organelor. Cantitatea totală a sângelui din organism constituie volumul sanguin total, care la un om adult este de 4, 5 -5 l. n reprezintă 5 -7, 5% din greutatea corpului n 2/3 – circulă prin patul vascular, 1/3 – depozitat (splină, ficat şi alte organe)

1. Scăderea V plasmatic – hipovolemie (în sindromul nefrotic, şocul traumatic şi posthemoragic, arsuri extinse, deshidratări profunde: vomă, diaree). Creşterile V plasmatic – hipervolemie (se atestă în retenţii hidrosaline, inclusiv în graviditate; posttransfuzional).

Componenţa: n Se compune din 2 faze: n lichidă – plasma – 55%-60% ( soluţie apoasă de protide şi săruri minerale), PH= 7, 35. n solidă – reprezentată de elementele figurate – 40 -45% (eritrocite, leucocite, trombocite) n

Plasma: 1. 91 -95% H 2 O n 2. 5 -9% - reziduu uscat: - Substanţe minerale (anioni şi cationi) - Substanţe organice: n a) azotate (enzime, proteine, neproteice) b) neazotate (glucide, lipide, a. organici)

Hematocritul – raportul elementelor figurate la volumul total de sânge: Ø la femei - 41 -43%. Ø la bărbaţi - 44 -48%, Ø la noi născuţi hematocritul este cu 10% mai mare, la sugari cu 7% mai mic.

Proprietăţile fizico- chimice 1. PH sângelui –este uşor alcalin, în condiţiile fiziologice fiind de 7, 35 -7, 4. n Dereglarea p. H-ului: < 7, 3 se numeşte acidoză (p. H=7 – comă, 6, 8 – moartea) > 7, 4 se numeşte alcaloză (p. H=7, 8 – comă, 8 – moartea)

2. greutatea specifică a sângelui, 1, 057 -1, 067 la bărbaţi şi 1, 056 -1, 061 la femei. E dependentă de: 1. procentul elementelor figurate 2. cantitatea de Hb 3. C% proteinelor în sânge n Greutatea specifică a plasmei (normă – 1, 025 - 1, 035) – corelată direct cu c% proteinelor plasmatice (variază în stări patologice) n Greutatea specifică a eritrocitelor este de 1, 090

3. Viscozitatea Sîngele – lichid vîscos, n viscozitatea sângelui integral - e de 5, 0 (depinde de proporţia eritrocitelor), Viscozitatea totală a sângelui creşte în: 1. policitemii şi leucemii (datorită creşterii numărului elementelor figurate) 2. sferocitoză şi anemie falciformă (graţie sporirii rezistenţei eritrocitelor) n viscozitatea plasmei e de 1, 6 -2, 1 poises (depinde de c% proteinelor). Viscozitatea plasmei se majorează în hiperproteinemii şi e scăzută în anemii. n

4. Presiunea osmotică n Posm a sîngelui = Posm a plasmei şi e dependentă exclusiv de săruri, 80% din valoarea ei revine Na. Cl; Posm se exprimă în miliosmoli, Posm a palsmei este -290 mosm (7, 6 -8, 0 Atm) ↓Posm sanguine duce la pătrunderea H 2 O în interiorul eritrocitului – tumifierea şi hemoliza lui ↑P osm plasmatice duce la ieşirea H 2 O din celulă şi retatinarea (zbărcirea) celulei

5. Presiunea coloid-osmotică – 21 -31 mm Hg (1/200 parte din valoarea Posm – 0, 02 -0, 03 Atm), datorită căreia este menţinută faza lichidă a sângelui în patul vascular n este cauzată de proteinele plasmei– 80%albumine şi 20% de globuline n Micşorarea P oncotice – hipoalbuminemiile renale sau hepatice – edeme (lichidul părăseşte patul vascular)

Funcţiile sângelui: 2 funcţii fundamantale: n de transport: respiratorie, nutritivă, de apărare. n reglatoare homeostatică: izoionie, izotermie.

n n 1. 2. 3. n 1. 2. 3. F-ţia de transport F-ţia respiratorie a sângelui: transportul oxigenului de la plămîni la ţesuturi şi CO 2 de la ţesuturi spre plămîni. F-ţia nutritivă: transportul: substanţelor nutritive din tractul digestiv (aminoacizi, acizi graşi, oze, vitamine); produselor finale metabolismului intermediar (uree, acid uric) pentru eliminarea prin rinichi, plămâni, piele, intestin; hormonilor transferaţi de la glandele endocrine la ţesuturile ţintă. F-ţia de apărare – transportul: - proteinelor plasmatice de tipul imunoglobulinelor (Ig): Ig G, Ig. M, Ig. A, Ig. D, Ig E); - limfocitelor T şi B - macrofagelor şi limfocitelor.

F-ţia reglatoare homeostatică Izoionie: -păstrarea constantă a c% anionilor şi cationilor (Na+; K+; Ca 2+, Mg 2+, Cl-, H 2 PO 4 -, HCO 3 - ) - păstrarea EAB şi menţinerea c% ionilor de H+ la PH=7, 35. n Izotonie: menţinerea la nivel constant a presiunii osmotice a sângelui (proporţională cu compuşii nedisociaţi şi ioni ai electroliţilor). Este corelată cu menţinerea constantă a volumului sanguin sau volemia. n Izotermia: - menţinerea constantă a temperaturii corpului n

Elementele figurate ale sângelui n n n I. Eritrocitele 1 ml de sânge conţine 4 -6 mln de globule roşii. Sunt celule anucleate (nu posedă capacitatea de a sintetiza proteine noi), de forma unui disc biconcav T 1/2 a eritrocitelor = 120 zile. Eritrocitele se produc în urma eritrocitopoiezei medulare din celula de origine, sub influenţa eritropoietinei, sintetizate în rinichi.

Componenţa chimică: 1. 2. n 1. 2. 3. 4. 5. 6. 65%- H 20 (liberă-70%; legată -30%) 35% - substanţe solide (Hb-92%; strom 3, 3%; alte substanţe -4, 7%). Componenţi minerali: K – 125 m. Eq/L sau 4, 8 g/L Na – 20 m. Eq/L sau 0, 46 g/L Ca -1, 2 m. Eq/L sau 0, 025 g/L Cl – 50 -60 m. Eq/L sau 1, 8 -2, 4 g/L Bicarbonat (HCO 3) -15 m. Eq/l Fosfaţi anorganici -1, 1 m. Eq/L sau 0, 035 g/L

n 1) 2) Componenţa organică: Hb - 120 -150 g/l Proteine nehemoglobinice Membranare: AEP (Anion Exchange Protein) – străbat membrana de 10 ori şi asigură schimbul ionilor de Cl şi bicarbonat Glicoforinele – A, B, C – străbat membrana doar o singură dată Citoscheletul: spectrinele, ankirina, adducina, actina, tropomiozina – contribuie la menţinerea formei şi flexibilităţii eritrocitare 3). Compuşi organici neproteici: urea, glucoza, colesterolul liber, glutationul redus

Enzimele: n n n glicolitice (acţiune slabă: hexokinaza, aldolaza, fosfofructokinaza; acţiune puternică: 1, 3 bifosfogliceratkinaza piruvatkinaza; LDH); 2, 3 difosfogliceratmutaza ciclul Rapoport – Luiebering –produce 2, 3 di. P-gliceratul E şuntului pentozofosfat E ciclului glutationic: glutation peroxidaza, glutation transferaza, glutation reductaza NADH- DH I şi II; NADPH –DH A şi B – asigură reducerea la Hb a cantităţilor mici de met. Hb Carbanhidrazele A, B, C – transportul lui CO 2 în formă de bicarbonaţi

n Trăsăturile caracteristice eritrocitului: consum slab de oxigen n absenţa sistemului citocromic n absenţa în cursul maturităţii a E ciclului Krebs (ex: fumarazei, aconitazei, malat. DH, izocitrat. DH) n degradarea glucozei pe 2 căi: 1. anaerobă -92%, 2. şuntului pentozofosfat – 8 -11% -acumularea de NADPH (reducerea glutationului, met. Hb) n Acumularea în cantităţi mari a 2, 3 difosfogliceratului (ciclul Rapoport –Luebering) şi glucozei 1, 6 difosfatului n

ciclul Rapoport –Luebering

Rolul 2, 3 difosfogliceratului: n constituie o rezervă energetică n participă în transportul activ al cationilor (când glicoliza este inhibată, micşorarea ATP – ieşirea K+ este reglată prin degradarea 2, 3 difosfogliceratului. n rol în reducerea methemoglobinei n reglator al proprietăţilor alosterice ale Hb.

Leucocitele 3, 2 -9, 8 X 109/L n Creşterea numărului de leucocite se numeşte leucocitoză- infecţii, inflamaţii n Micşorarea numărului de leucocite – leucopenie - iradierea copului cu raze gama, administrarea de citostatice n n 1. 2. 3. sunt divizate în: granulocite (neutrofile- 58 -70% , eozinofile- 1 -5%, , bazofile - 0, 5 -1% ); limfocite - 18 -40% Monocite - 2 -10 %

Granulocitele: n 1. 2. n n n specific: profilul energetic e pe baza glicolizei anaerobe existenţa FO (prezenţa MC; acţiunea inhibitorilor LR şi decuplanţilor. Metabolismul granulocitelor în cursul maturităţii: I fază: predomină procesele energetice (oxidative şi glicolitice, asupra celor hidrolazice); lipsesc peroxidazele II fază (odată cu apariţia granulaţiilor) – se produce mieloperoxidaza; hidrolazele prevalează E energetice; dispariţia E mitocondriale, cresc depozitele de glicogen; predomină glicoliza anaerobă; şuntul pentozofosfat este activ.

n Funcţiile: Granulocitul neutrofil: – rol de protecţie – fagocitoză. – rol secretor – secretă o alfa 2 globulină care fixează şi transportă vitamina B 12 – transcobalamina. În dinamica fagocitozei se deosebesc 3 etape: n leucotaxia –atracţia şi mişcarea neutrofilului către particulă sau microbul de fagocitat n fagocitoza – se formează o vacuolă de fagocitoză în care e cuprinsă bacteria. Granulaţiile neutrofilului fuzionează cu fagozomul, se degranulează iar enzimele (hidrolazele, lizozimul) se revarsă şi distrug peretele bacterian. n Bactericidia – are 3 trăsături esenţiale: creşterea consumului de oxigen; stimularea şuntului pentozofosfat, producerea de H 2 O 2 şi superoxid anion.

Eozinofilele: predomină în ele peroxidazele, dar ele nu conţin lizozim şi fagocitină; sunt bogate în arginină. n F-ţia: 1. Distrug toxine de origine proteică 2. sunt implicate în procesele alergice participă prin fagocitarea complexelor antigen-anticorp şi eliminarea histaminei secretate de bazofile în timpul reacţiei alergice. n

Bazofilul: nu conţin substanţe bactericide specifice, dar sunt sursa de histamină 1. participă în procesele de coagulare sanguină (prin degranulare se eliberează heparină); 2. intervine în inflamaţii (eliberare de serotonină şi histamină); 3. Rol în reacţiile alergice (determinată de Ig. E) n 4. într-o măsură mică participă în fagocitoză.

Monocitul: n n n se formează în măduva osoasă şi organele limfopoietce, se diferenţiază în macrofag. Monocitele-macrofage sunt localizate în ganglionii limfatici, splină, măduva osoasă, pleură, pericard, piele, pulmoni, ficat, SNC Sunt energetic dependente de glicoliza anaerobă (excep. macrofagele pulmonare - aerobe) Secretă substanţe cu activitate bactericidă - lizozim; antivirală –interferon; stimulatori ai activării şi diferenţierii limfocitelor în plasmocite – interleukina 1 sunt capabile la fagocitoză, avînd rol antimicrobian.

Limfocitele T (timus) şi B (medula osoasă) Se formează în sistemul limforeticular şi pe cale limfatică agung în circulaţie n Limfocitele T – realizează imunitatea celulară prin 2 mecanisme: producerea limfokinelor şi activitatea citotoxică – eliberarea organismului de microorganisme, virusuri, celule tumorale n B limfocitele – imunitatea umorală mediată de anticorpi. Se divid în multe familii, fiecare avînd specificitate de interacţiune cu un anumit antigen. După interacţiune ele se transformă în plasmocite ce produc imunoglobuline specifice n n

Trombocitele – elemente anucleate, formate în măduva osoasă din megacariocite. n 130 -400 X 109 n T 1/2 -8 -10 zile n Compoziţia chimică: 1. Proteinele: – integrinele membranare –asigură aderarea trombocitelor la suprafaţa lezată a vasului (GPI; GPII; GPV; GPIX) Proteinele citoplasmatice: plecstrina, calmodulina, lanţurile uşoare ale miozinei – intervin în activarea plachetelot şi în coagularea sângelui 2. E- adenilatkinaza, Na-K-ATP-aza, fosfolipaza A 2, ciclooxigenaza, tromboxan sintetaza n sunt active E glicolizei, şuntului pentozo-fosfat, ciclului Krebs, LR n

n Particularităţile metabolice 1. ATP e de 150 de ori mare ca în eritrocit. El e necesar pentru fosforilarea lanţurilor miozinei şi asamblarea actomiozinei; fosforilarea plecstrinei ce realizează agregarea şi eliberarea conţinutului 2. În MC se sintetizează factorul XIII – factorul de stabilizare a fibrinei 3. Activarea plachetară e însoţită de scindarea fosfolipidelor cu eliberarea acidului arahidonic din care se sintetizează tromboxanul A 2

Funcţiile trombocitului: n 1. 2. 3. 4. n n homeostază (atât în faza celulară , cât şi în cea plasmatică. Acţiunea se desfăşoară în 4 timpi: timpul 1 (parietal) – exercită acţiune vasculotonică, prin serotonina pe care o eliberează; timpul 2 (plachetar) – realizează adevizitatea la sediul leziunii, peretelui vascular şi agregarea cu formarea trombului; timpul 3 (plasmatic) – intervin în coagulare prin intermediul factorului 3 şi transportă factorii de coagulare în atmosfera periplachetară; timpul 4 (trombodinamic) – contracţia trombosteninei şi retracţia cheagului. F-ţii secundare: - în procesele imune; - fagocitoza complexelor imune şi particulelor virale; - f-ţia de protecţie a peretelui vascular.

Obiectivele n n n n Compoziţia sângelui. Substanţele organice azotate proteice ale plasmei sanguine: Proteinele plasmatice. Albuminele, globulinele (fibrinogenul, transferina, ceruloplasmina, haptoglobinele, imunoglobulinele, glico- şi lipoproteinele etc). Rolul, metodele de dozare şi separare a proteinelor. Variaţiile fracţiilor proteice în patologie. Enzimele plasmatice. Clasificarea funcţională. Mecanismul disenzinemei plasmatice. Principalele enzime plasmatice cu valoare diagnostică. Peptidele sanguine de valoare biologică (angiotensinele şi kininele). Compuşii neproteici azotaţi ai plasmei sanguine. Azotul rezidual, fracţiile lui în normă şi patologie. Compuşii organici neazotaţi ai plasmei sangvine. Importanţa determinării lor. Componenţii plasmatici minerali. Rolul lor. Ionograma sângelui. Sistemele tampon sangvine. Noţiuni generale de echilibru acidobazic (EAB), acidoze şi alcaloze. Principalii indici ai EAB.

Proteinele plasmatice n C% P în plasmă – 60 -80 g/L Funcţiile proteinelor: ØMenţin presiunea coloid-osmotică (oncotică) ØDe transport (vitamine, metale, hormoni) ØParticipă la menţinerea EAB ØDetermină viscozitatea ØHemostatică (fibrinogenul) Øprotecţie (prin intermediul anticorpilor) ØReprezintă o rezervă proteică

n Principalele proteine ale plasmei sunt: n Albuminele - 40– 50 g/L n Globulinele - 20– 30 g/L n Fibrinogenul – 2 -4 g/L n Plasma lipsită de fibrinogen se numeşte ser sanguin.

metode de separare a proteinelor electroforeza: liberă, de zonă, pe hârtie, în gel de agar, imunoelectroforeza; n metode cromotografice: precipitarea cu soluţii saline, separarea prin solvenţi organici; n Ultracentrifugarea n Cea mai răspândită în clinică este separarea acestora prin metoda electroforezei pe hîrtie. Această metoda permite separarea proteinelor serului în 5 fracţiuni: albumine; 1 -, 2 -, - şi globuline. n

Fibrinogen proteină plasmatică - masa 340 k. Da - 2496 AA - rol în hemostază -

Albuminele n n n n 1. 2. se sintetizează în ficat (în jur de 20 g/zi), T 1/2 – 17 -27 zile; bine se dizolvă în apă, Sunt proteine simple, acide. constituie 50 -65% din conţinutul total al proteinelor serului greutatea moleculară de 69 k. Da. Funcţia: menţinerea presiunii coloidosmotice (oncotice); participă la transportul unor substanţe (Ca 2+, bilirubina, a. uric, a. graşi, vitamine, unii hormoni).

n 1. 2. 3. 4. n 1. 2. 3. 4. n Hipoalbuminemia : scăderea aportului de a/a din malnutriţie şi malabsorbţie constituie o cauză de reducere a sintezei hepatice de albumină în reacţiile de fază acută mediat de citochine de cauză hepatică la nivel renal (sd nefrotic) sau intestinal. La scăderea conţinutului acestora în sînge apar edeme. Analbuminemia – este o boală genetică transmisă autosomal recesiv, ce se manifestă doar la homozigozi. lipsa albuminei la electrofareza proteinelor serice Edeme hipotensiune arterială uneori steatoree Bisalbuminemia – tulburare genetică a sintezei albuminelor, caracterizată prin prezenţa în ser a două fracţiuni albuminice distincte

Globulinele n n n – sunt proteine cu caracter slab acid sau neutru (PI se află în limitele PH=7, 3). Conţin 3 -30% glucide (hezoze, hexozamine, acid sialic, fucoze). Funcţia principală a: - şi -globulinelor - transportul diferitor substanţe (hormoni, glucide, lipide, medicamente etc). - globulinele (imunoglobuline) -ele prezintă anticorpi, ce asigură imunitatea.


Exemple de 1 globuline: - fracţiunea sero mucoizilor – reprezentantul orosomucoidul Winzler – se măreşte în reumatismul poliarticular; n - 1 – antitripsina – inhibitor al proteazelor (inhibă tripsina, chimotripsina). Mărirea c% inflamaţii; micşorarea - în infecţii bronhopulmonare. n - 1 fetoproteina – se sintetizează în ficat şi tractul gastro-intestinal. n

2 globuline 2 macroglobulina – inhibitor natural al proteazelor. Mărirea c% – nefroza lipoidică, micşorarea – artrita reumatoidă. n haptoglobinele – pot forma complexe cu Hb (1 mol leagă 2 moli de Hb). Stabilizarea acestei legături duce la pierderea sigmoidală a curbei de disociere a oxihemoglobinei. Mărirea c% - inflamaţii acute, procese neoplazice, micşorarea – boli hepatice, anemii hemolitice. n Ceruloplasmina – este o metaloglicoproteină. F-ţia : transportă Cu 2+, intervine în oxidarea Fe 2+-- Fe 3+ fiind implicată în metabolismul transferinei; sunt implicate în metabolismul aminelor biogene (oxidarea hidroxitriptaminei); intervin în procesele de sinteză a citocromoxidazei; rol antioxidant. Micşorarea c% - boala Wilson (degenerescenţa hepato – lenticulară- ficatul şi nucleul lenticular din creier conţin cantităţi mari de Cu). n

-globuline n 1 transferina – se sintetizează în ficat, splină, ganglioni limfatici, ileon. n F-ţia: transportul de Fe plasmatic ( fixează 2 atomi de Fe/molec. n Stabil la PH=7, 5 -10; disociază la PH=4. n Capacitatea de legare a Fe în transferină: la bărbaţi: 53, 7 -71, 9 m. M Fe/l; la femei: 44, 77 – 62, 96 m. M Fe/l.

n n n Hiperproteinemia – mărirea c% P totale în plasmă Hiperproteinemie relativă – diaree, vomă în ocluzie intestinală , combustii (pierderea de H 2 O, plasmă – conduce la creşterea c% de P în sânge) Hiperproteinemie absolută - - creşterea γ- globulinelor (boala mielomatoasă, macroglobulinemia Valdenstrem - 100– 160 g/L)

n Hipoproteinemia – micşorarea c% de P în plasmă (albuminelor) n Sd nefrotic - 30– 40 g/L. Atrofia ficatului Hepatite toxice Carcinoma TGI Disproteinemia – c% totală a P este în normă, dar se modifică raportul procentual al fracţiilor proteice. . n n


Enzimele plasmatice: n 1. 2. 3. Enzimele care se identifică în serul sangvin se pot clasifică în: secretorii; indicatorii; excreto- secretorii.

Enzimele secretorii se sintetizează în ficat, în normă se secretă în plasmă (enzimele coagulării, lecitin colesterol –transferaza, ceruloplasmina, renina). n Nivelul lor se micşorează odată cu lezarea celulelor producătoare. n

Enzimele indicatorii – sunt localizate intracelular: în citoplasmă (lactat. DH, aldolaza), în mitocondrii (glutamat. DH), în lizosomi ( -glucoronidaza, fosfataza alcalină). n Acestea E în normă în plasmă se găsesc în concentaţii foarte mici. La afecţiunile celulare activitatea lor în plasmă este brusc mărită – servesc ca indicatori ai sediului organului lezat. n

Enzimele excreto –secretorii – provin din glande exocrine, pancreas şi sunt excretate, acţionînd la nivelul tubului digestiv (amilaza, lipaza, tripsina) sau se elimină prin bilă (leucinaminopeptidaza, fosfataza alcalină). n În unele patologii excreţia acestor E cu bila este dereglată şi activitatea lor e majorată. n

Mecanismul disenzimiei plasmatice n Trecerea E tisulare în ser poate fi directă sau prin sistemul limfatic n Situaţiile patologice duc la modificarea permeabilităţii selective a membranelor celulare - la necroză - distrugerea celulei – determină revărsarea E în torentul circulator.

disenzemia plasmatică n 1. 2. 3. 4. 5. 6. 7. 8. este o rezultantă a interacţiunii mai multor factori: viteza diferită a biosintezei enzimelor; localizarea diferită a E, cele citoplasmatice fiind mai uşor revărsate în circulaţie decît E situate în organitele celulare; greutatea moleculară a E; gradul de alterare a permeabilităţii membranelor; timpul de înjumătăţire diferit al E; vascularizarea organul lezat; eliminarea diferită prin bilă şi urină; schimbarea profilului enzimatic al organului prin boală.

Enzimele organospecifice ale ficatului 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Histidaza Urocanaza Ceto 1 fosfat aldolaza Sorbitoldehidrogenaza Ornitincarbomoiltransferaza Arginaza Glutamat. DH – e mai puţin specifică (localizată în mitocondriile ficatului) – indicator al afecţiunilor mitocondriilor. Al. At (citoplasma ficatului) – serveşte la diagnosticul precoce al formelor anicterice ale hepatitelor cronice; Lactat. DH (LDH): LDH 5 – necroza ficatului. Leucinaminopeptidaza – icterele obstructive: Izocitrat. DH – hepatopatii evolutive.

Enzimele organospecifice ale miocardului n n n Beta- hidroxibutiratdehidrogenaza LDH 1 Aspartataminotransferaza Creatinkinaza (KK) - (ea este de 3 tipuri: MM – muşchiul scheletic şi miocard; BB – creier şi muşchiul scheletic; MB –miocard) La infarctul miocardic creşte valoarea KK/MB, pe când în miopatii – creşte KK, fără modificarea izoenzimei MB. În infarctul miocardic acut: creşte 3 gliceraldehidfosfat. DH; fosforilaza b.

Enzimele organospecifice ale creerului n Creatinkinaza totală şi izoenzima BB n Acetilcholinesteraza n monoaminoxidaza

E organospecifice ale rinichilor n Glicinamidinotransferaza n Glutaminaza rinichiului n Alaninaminopeptidaza (3 izoemzime: AAP 1în ficat; AAP 2 - în pancreas; AAP 3 -în rinichi

E organospecifice ale muşchilor scheletici n Kreatinkinaza totală + MM izoenzima n Fr 1, 6 difosfataldolaza n LDH (LDH 1) Fosfataza alcalină: 3 izoforme: hepatobiliară, osoasă şi intestinală Fosfataza acidă – prostată, oase, ficat – carcinomul metastazat al prostatei

Azotul neproteic n Substanţele azotate neproteice reprezintă produşi intermediari sau finali ai proceselor metabolice. n Anume ele alcătuiesc azotul neproteic şi cuprind: uree (50%), aminoacizi (25%), acid uric (4%), creatina (5%), creatinina (2, 5%), amoniac, indican, nucleotide, polipeptide. n Determinarea azotului neproteic se face în filtratul obţinut prin precipitarea proteinelor din plasmă.

Azotul rezidual n n n 1. 2. Diferenţa între azotul neproteic şi azotul ureic – azotul rezidual Creşterea c% azotului neproteic – azotemie Deosebim: Azotemie de retenţie – micşorarea eliminării prin urină a produselor azotate (renală: pe baza creşterii în sânge a ureei; extrarenală: apare în insuficienţa cardiovasculară, micşorarea TA, scăderea fluxului sanguin renal) Azotemie de producţie - - consecinţă a lizei proteinelor tisulare în arsuri, traume, inflamaţii

n 1. 2. 3. 4. n 1. 2. 3. Ureea Concentraţia normală 3 -6 m. Mol/l. este produsul final al metabolismului proteic, se sintetizează în ficat. Creşterea c% -în insuficienţa renală, degradarea excesivă de proteine, tumori, iradieri, aport excesiv de proteine în alimentaţie. Acidul uric produsul final al catabolismului bazelor purinice. concentraţia normală-0, 24 -0, 29 m. Mol/l. Creşterea c%- gută şi hiperuricemiile secundare. Creatina 25 -35 μmol/L, se localizează principal în eritrocit Creatinina – corelat cu metabolismul muscular, indicator sensibil al funcţiei renale; c% -62 -97μmol/L la bărbaţi şi 44 -88 μmol/L la femei

Substanţele organice neazotate n sunt prezentate prin glucoză, lipide, unii hormoni etc. n Toate se supun diverselor transformări în metabolismul celular.

Componentele minerale n n n sunt prezentate prin apă şi sărurile minerale. Substanţele minerale îndeplinesc numeroase funcţii: structurală (întră în componenţa oaselor, dinţilor etc), reglatorie (reglează presiunea osmotică, p. H-ul). intră în componenţa substanţelor biologic active, de exemplu: Fe – este component al hemoglobinei, citocromilor; P - întră în componenţa AN, nucleotidelor, Co; Co- în componenţa vitaminei B 12; Zn - în componenţa carbanhidrazei.

n 1. 2. 3. 4. n 1. Natriul Cationii: C% plasmatică este 133 -147 mmol/L şi este de 8 ori mai înaltă ca în eritrocite. Rol: reglează presiunea osmotică şi echilibrul acido-bazic Hipernatriemia este însoţită de retenţia apei în patul sanguin şi în ţesuturi, mărirea presiunii arteriale. Se întîlneşte în nefrite, hiperaldosteronism, insufucienţă cardio-vasculară. Hiponatriemia se manifestă prin dehidratarea organismului Kaliul C% în plasmă este de 3, 4 -4, 5 mmol/L, în eritrocite este de 20 ori mai înaltă. 2. Hipercaliemie se întîlneşte în insuficienţa renală, hipofuncţia suprarenalelor, pot duce la paralizie şi oprirea inimii în diastolă. 3. Hipocalemie apare în hiperaldosteronism, tulburări neuromusculare şi cardiace asociate cu alcaloza metabolică

n Calciul Concentraţia plasmatice este de 2, 25 -2, 8 mmol/l. 2. Ca 2+ plasmatic este: a. neionizat b. legat cu proteinele plasmatice n Participă la procesele de excitabilitate neuro-musculară, în procesul de coagulare a sângelui, întră în matricea structurală a ţesutului osos. n Hipercalciemia se întâlneşte în tumorile ţesutului osos, hiperplazie sau adenomul paratiroidelor n Hipocalciemia se dezvoltă în stările de hipoparatireoidie. Se manifestă prin convulsii musculare. Scăderea concentraţie Ca 2+ se întîlneşte în rahit, icter mecanic, nefroze, glomerulonefrite. 1.

n Magneziul. Concentraţia plasmatice este de 0, 8 - 1, 5 mmol/L, în eritrocite – 2, 4 -2, 8 mmol/L. În muşchi se conţine de 10 ori mai mult Mg 2+ decât în plasmă, deaceea c% Mg 2+ în plasmă este menţinută de rezervele musculare. n Fierul. Concentraţia fierului din sânge e de 18, 5 mmol/L în plasma constituie doar 0, 02 mmol/L. Rol: transportul O 2 în componenţa Hb. Insuficienţa Fe provoacă anemie din cauza limitării vitezei de transformare a protoporfirinei IX în hem. n Este important ca c% anionilor şi cationilor din plasmă să fie echilibrată.
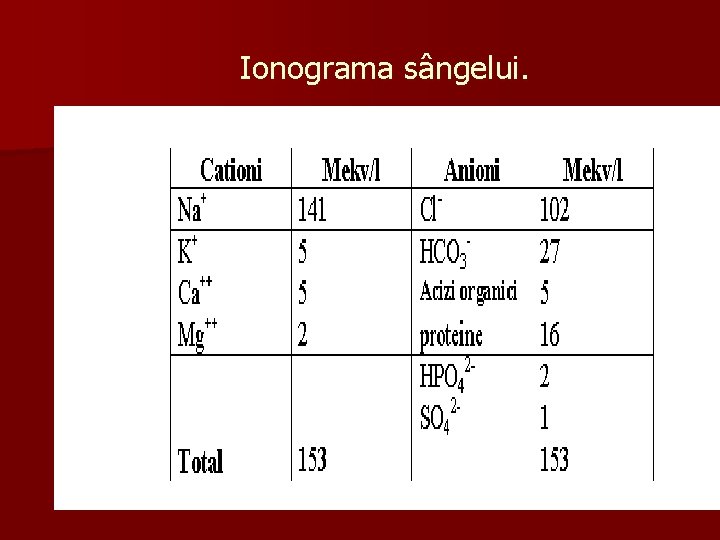
Ionograma sângelui.

Noţiuni generale de EAB n n n 1. 2. 3. Echilibrul acido-bazic reprezintă menţinerea constantă a p. H-ului mediilor lichide ale organismului. p. H –ul sîngelui în normă este 7, 35 -7, 45. Păstrarea acestei constante este importantă pentru desfăşurarea normală a tuturor proceselor vitale. Menţinerea p. H-ului în limitele date o realizează următoarele mecanisme funcţionale: Eliminarea renală a acizilor şi bazelor; Eliminarea pulmonară a dioxidului de carbon; Neutralizarea acizilor şi bazelor de către sistemele tampon;

Sistemul tampon Amestecul a 2 substanţe tampon: 1. acid slab + sarea sa alcalină sau 2. bază slabă + sarea sa acidă constă dintr-un donor şi dintr-un acceptor de protoni care se opun scăderii şi creşterii p. H-ului mediului la adăugarea unei cantităţi mici de acid sau bază. n Componenta care neutralizează acizii – componenta bazică; iar cea care neutralizează bazele – componenta acidă. n În sînge deosebim următoarele sisteme tampon: n plasmatice (hidrocarbonat, proteine, fosfat); n eritrocitare (al hemoglobinei, hidrocarbonat, fosfat) n
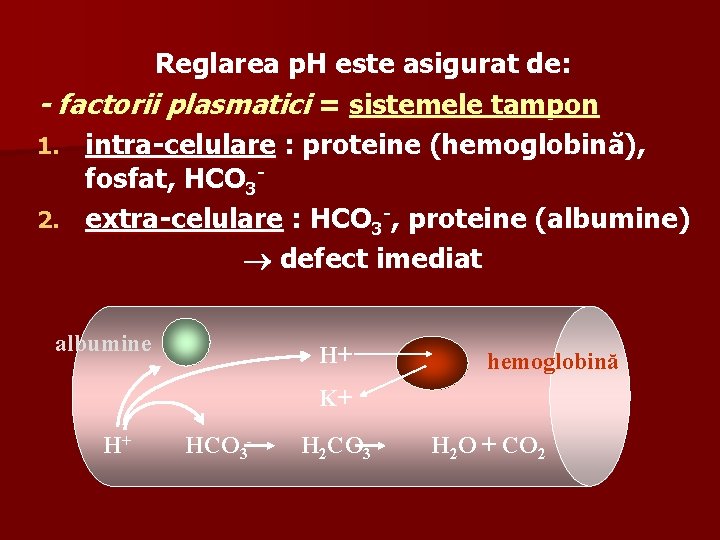
Reglarea p. H este asigurat de: - factorii plasmatici = sistemele tampon 1. intra-celulare : proteine (hemoglobină), fosfat, HCO 32. extra-celulare : HCO 3 -, proteine (albumine) defect imediat albumine H+ hemoglobină K+ H+ HCO 3 - H 2 CO 3 H 2 O + CO 2

Sistemul tampon acid carbonic bicarbonat. n Cota lui e de 10% n H 2 CO 3 – donator de protoni H 2 CO 3 H+ + HCO 3 n HCO 3 - - acceptor de protoni n Bicarbonaţii din lichidul extracelular se prezintă sub formă de Na. HCO 3 -, iar în eritrocite – KHCO 3 La PH =7, 4 – raportul bicarbonat/acid este de 20/1
![Ecuaţia lui Henderson-Hasselbach [HCO 3 -] p. H =PKH 2 CO 3 +lg [H Ecuaţia lui Henderson-Hasselbach [HCO 3 -] p. H =PKH 2 CO 3 +lg [H](http://slidetodoc.com/presentation_image_h2/13f501158cd30a578d75e114752a353a/image-73.jpg)
Ecuaţia lui Henderson-Hasselbach [HCO 3 -] p. H =PKH 2 CO 3 +lg [H 2 CO 3] PK =6, 1 – constanta disociaţiei [HCO 3 -] - concentraţia ionilor [H 2 CO 3] – concentraţia moleculelor nedisociate

Sistemul tampon acid carbonic bicarbonat. n n n Bazele tari sunt neutralizate de componenta acidă H 2 CO 3: Na. OH + H 2 CO 3 Na. HCO 3 + H 2 O Pentru neutralizarea acizilor intervine componenta bazică şi are loc reacţia de tipul: HCl + Na. HCO 3 Na. Cl + H 2 CO 3 format sub acţiunea anhidrazei carbonice: H 2 CO 3 H 2 O + CO 2 ( este eliminat prin plămîni).

n La o hipoventilaţie pulmonară – CO 2 se reţine în plasmă - creşte aciditatea sîngelui n La o hiperventilaţie – CO 2 se elimină prin alveolele pulmonare

sistemul tampon al fosfaţiilor n n n n n este constituit din: Na. H 2 PO 4 ( donator) Na 2 HPO 4 ( acceptor). Procesul tamponării are loc potrivit reacţiilor: HCl + Na 2 HPO 4 Na. Cl + Na. H 2 PO 4 Na. OH + Na. H 2 PO 4 Na 2 HPO 4 + H 2 O La PH =7, 4 – raportul HPO 4 2 -/H 2 PO 4 - este de 5/1 Este activ în hematii şi celulele tubilor renali Cota lui e de 1% din întregul sistem

sistemul tampon al proteinelor. n n n La p. H-ul slab alcalin al mediului proteinele plasmatice sunt anioni (-). În combinaţie cu protoni anionii proteici constiuie componenta acidă (H-proteină) şi tamponează bazele: Na. OH + H-proteină H 2 O + Na – proteina Anionii proteici în combinaţie cu cationii (Na+, K+), formează componenta bazică şi tamponează acizii: HCl + Na-proteină Na. Cl + H – proteina

sistemul tampon al hemoglobinei n n n n n Hb întră în componenţa a 2 sisteme tampon: HHb – KHb HHb. O 2 – KHb. O 2 îşi exercită acţiunea tampon datorită resturilor de histidină din partea sa proteică. Inelul imidiazolic al histidinei posedă capacitatea de a accepta şi a ceda protoni. KOH+HHb KHb +H 2 O HCl + KHb HHb + KCl Na. OH +HHb. O 2 Na. Hb. O 2 +H 2 O HCl + Na. Hb. O 2 HHb O 2 +Na. Cl Cota acestui sistem e de 75%
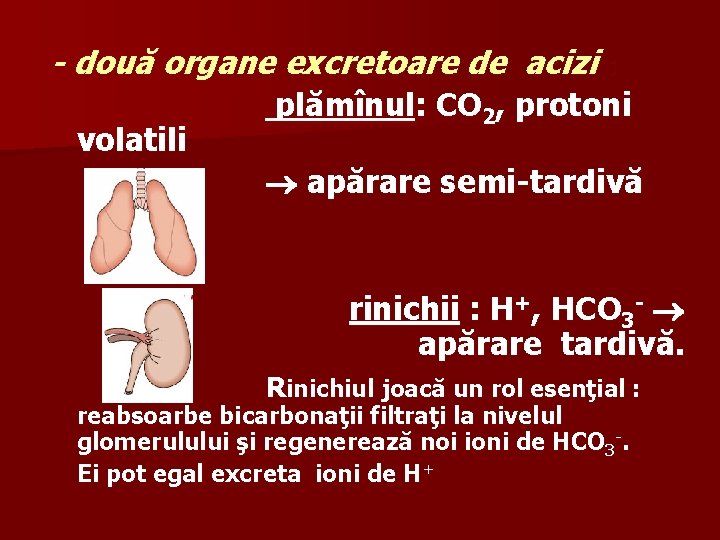
- două organe excretoare de acizi : volatili plămînul: CO 2, protoni apărare semi-tardivă rinichii : H+, HCO 3 - apărare tardivă. Rinichiul joacă un rol esenţial : reabsoarbe bicarbonaţii filtraţi la nivelul glomerulului şi regenerează noi ioni de HCO 3 -. Ei pot egal excreta ioni de H+
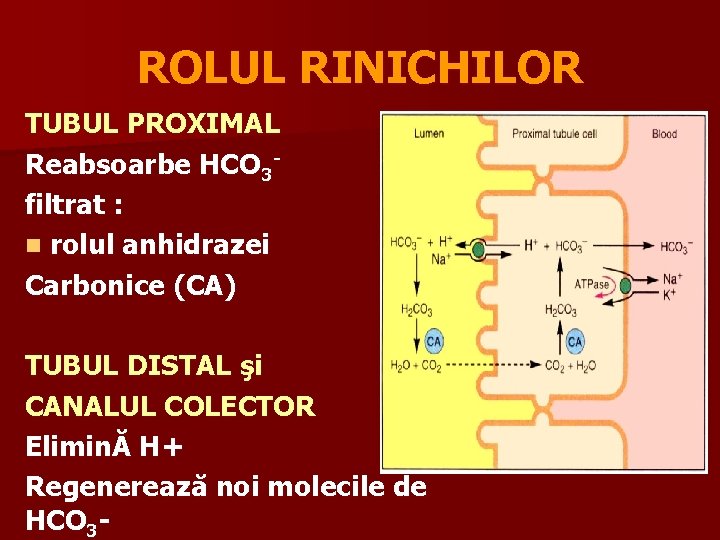
ROLUL RINICHILOR TUBUL PROXIMAL Reabsoarbe HCO 3 filtrat : n rolul anhidrazei Carbonice (CA) TUBUL DISTAL şi CANALUL COLECTOR EliminĂ H+ Regenerează noi molecile de HCO 3 -

n. Principalii indici ai EAB. p. H = 7. 40 ± 0, 02 HCO 3 - = 24 ± 2 mmol/l p. CO 2 = 40 ± 4 mm. Hg

Perturbările EAB n Acidoza - mărirea c% de H+ şi micşorarea p. H (metabolică şi respiratorie) n Alcaloza - micşorarea c% de H+ şi mărirea p. H (metabolică şi respiratorie)
![ACIDOZA n p. H = 6, 1 + log [HCO 3 -] 0, 03 ACIDOZA n p. H = 6, 1 + log [HCO 3 -] 0, 03](http://slidetodoc.com/presentation_image_h2/13f501158cd30a578d75e114752a353a/image-83.jpg)
ACIDOZA n p. H = 6, 1 + log [HCO 3 -] 0, 03 x p. CO 2 => acidoza metabolică n p. H = 6, 1 + log [HCO 3 -] 0, 03 x p. CO 2 => acidoza respiratorie

Acidoze metabolice Acumularea în ţesuturi a acizilor organici p. H (< 7, 38) cu HCO 3 - (< 20 mm. Hg) compensat prin p. CO 2 ® diabet, inaniţie (corpi cetonici) Cations = Anions

Acidoza respiratorie p. H (< 7, 38) p. CO 2 (> 45 mm. Hg) Compensată prin HCO 3= hipoventilaţie alveolară n micşorarea minut volumului respiraţiei acută: toate cauzele de insuficienţă respiratorie acută cronică : emfizem, astmă bronşică
![ALCALOZE n p. H = 6, 1 + log [HCO 3 -] 0, 03 ALCALOZE n p. H = 6, 1 + log [HCO 3 -] 0, 03](http://slidetodoc.com/presentation_image_h2/13f501158cd30a578d75e114752a353a/image-86.jpg)
ALCALOZE n p. H = 6, 1 + log [HCO 3 -] 0, 03 x p. CO 2 => alcaloza metabolică n p. H = 6, 1 + log [HCO 3 -] 0, 03 x p. CO 2 => alcaloza respiratorie

Alcaloza metabolică p. H (> 7, 42) HCO 3 - (> 27 mmol/l) compensată prin p. CO 2 - - Pierdere de acizi de origine digestivă (vomă, aspiraţie gastrică) ori renală (diuretice, hipercalcemie) - Cîştig de baze : administrare de bicarbonaţi, acetat, citrat - Alcaloză de contracţie (deshidratare)

Alcaloza respiratorie p. H (> 7, 42) p. CO 2 (< 35 mm. Hg) compensată prin HCO 3 - = hiperventilaţie alveolară - centrală : origine septică, tumorală, psihogenă, toxică (salicilaţi), metabolică - secundar unei hipoxii tisulare prin hipoxemie, anemie, căderea debitului cardiac…

n Acidoza cu TA mărit : cîştig de H+ (normohloremică) Acidocetoza (alcoolism, inaniţie, diabet), insuficienţă renală acută, acidoză lactică, intoxicaţie cu metanol, salicilaţi, etilenglicol n Acidoza cu TA normală: perdere de HCO 3 - (hipercloremică) diaree, fistule duodenale, biliire ori pancreatice, enterocistoplastie, acidoza de diluţie (SF), acidoza tubulară proximală ori distală, mielom, amiloză, hiperparatiroidie, nefropatii interstiţiale, hiperaldosteronism ş. a,

Obiectivele n n n n n Hemoglobina – model ideal de proteină alosterică. Oxigenarea – deoxigenarea hemoglobinei. Modificările conformaţionale hemoglobinei în aceste procese. Curba de oxigenare. Efectul Bohr. Transportul O 2 şi CO 2 de către sânge. Mecanismul biochimic. Importanţa hemoglobinei în aceste procese şi în menţinerea constantă a p. H-ului sangvin. Noţiune de hipoxemie şi hipoxie. Cauzele apariţiei lor. Hemoglobinopatiile. Hemostaza. Rolul trombocitelor, substanţelor biologic active, vitaminei K, ATP –ului, ADP-ului, prostaglandinelor, kininelor, kalikreinelor conform mecanismelor de desfăşurare a hemostazei în următorii timpi: timpul parietal- caracteristica generală; timpul plasmatic – factorii principali ai coagulării, mecanismele intrinsec şi extrinsec de coagulare a sângelui; timpul fibrinolitic – sistemul anticoagulant, fibrinoliza. Reglarea stării fluide a sângelui. Indicii fundamentali de definire a fazelor coagulării. Coagulograma. Coagulopatiile. Noţiuni generale. Exemple.

Hemoglobina – model ideal de proteină alosterică. Hb- cromoproteină (din partea proteică-globină şi partea neproteică-hemul). n Hb are o structură cuaternară, ce constă din patru catene polipeptidice (două α şi două β), fiecare catenă mai conţine şi hemul. n n Hemul prezintă un ciclu porfirinic ce conţine fierul cu gradul de oxidare (II). Fierul stă în planul porfirinic înconjurat cu 4 atomi de azot de la ciclurile pirolice, şi doi atomi de azot de la ciclurile imidazolice a histidinei distale şi proximale.


Funcţia respiratorie a sîngelui. Transportul O 2 În plămîni are loc saturaţia sângelui cu oxigen. n Difuziunea O 2 din alveolele pulmonare în sânge decurge datorită diferenţei alveolaro-capilară a presiunilor oxigenului: 13, 85 (p. O 2 în alveole) / 5, 98 (p. O 2 în calpilarele plămînilor) =7, 8 k. KPa. n Oxigenul pătrunde în plasma sanguină prin peretele capilarului, unde se dizolvă, iar apoi trece prin membrana eritrocitului şi se leagă cu hemoglobina. n
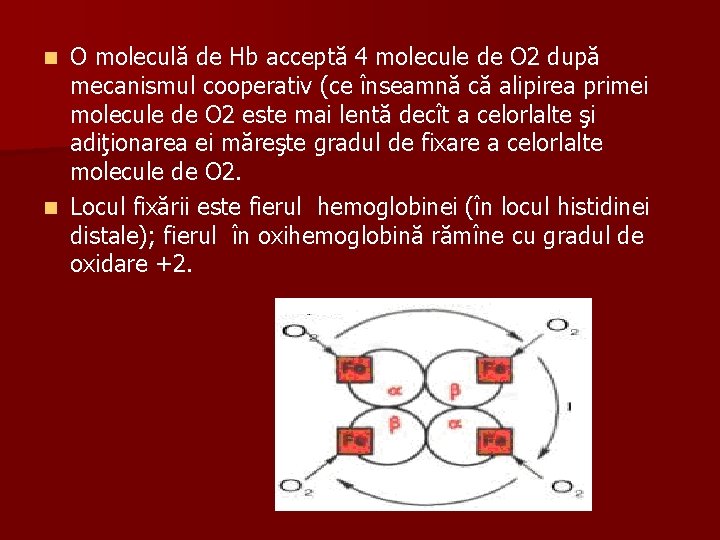
O moleculă de Hb acceptă 4 molecule de O 2 după mecanismul cooperativ (ce înseamnă că alipirea primei molecule de O 2 este mai lentă decît a celorlalte şi adiţionarea ei măreşte gradul de fixare a celorlalte molecule de O 2. n Locul fixării este fierul hemoglobinei (în locul histidinei distale); fierul în oxihemoglobină rămîne cu gradul de oxidare +2. n

n Adiţionînd oxigenul, hemoglobina trece în oxihemoglobină: n HHb + 4 O 2 → HHb(O 2)4 n Hemoglobina transportă O 2 la ţesuturi în formă de oxihemoglobină (HHb. O 2) şi mai puţin în formă dizolvată în plasmă.
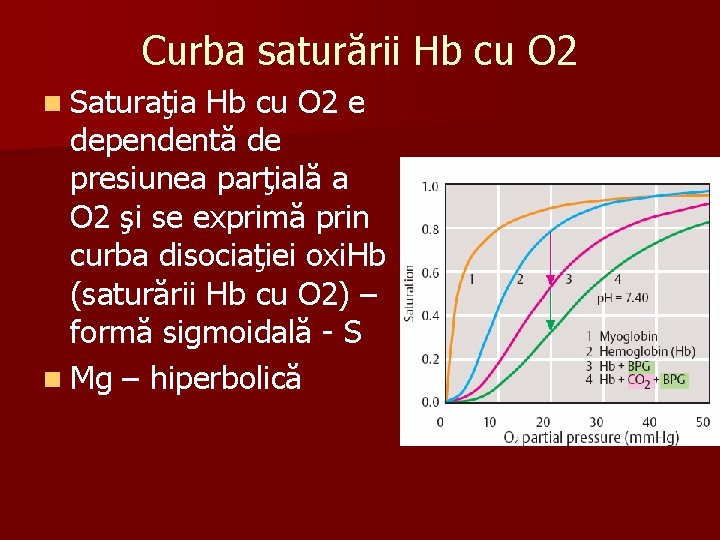
Curba saturării Hb cu O 2 n Saturaţia Hb cu O 2 e dependentă de presiunea parţială a O 2 şi se exprimă prin curba disociaţiei oxi. Hb (saturării Hb cu O 2) – formă sigmoidală - S n Mg – hiperbolică

n n 1. 2. Afinitatea se caracterizează prin mărimea P 50, egală cu presiunea parţială a O 2 la saturarea a 50% din locusurile de fixare (p. H 7, 4; t=37 C) Deplasarea curbei saturării Hb cu O 2: spre dreapta – micşorarea afinităţii (saturării) Hb la O 2, P 50 - măreşte spre stînga – mărirea afinităţii Hb la O 2; p 50 -micşorat

n Saturarea Hb cu oxigen depinde de: – PH – odată cu mărirea PH are loc şi creşterea saturării Hb cu O 2, creşte afinitatea O 2 către Hb (în plămâni PH este mai mare ca în ţesuturi) – temperatură (t plăm. <t ţesuturi) – odată cu creşterea t se micşorează saturarea Hb cu O 2, dar se măreşte disocierea HHb. O 2 Este reglată de n C% 2, 3 difosfogliceratului -la mărirea c% lui scade afinitatea O 2 faţă de Hb, ea mai uşor cedează O 2 (c% 2, 3 difosfogliceratului în plăm < în ţesuturi).


Transportul de CO 2: Are loc pe 3 căi: dizolvat în plasmă -6 -7% sub formă de carbhemoglobină -3 -10% R – NH 2 + HO – C = O → R – NH – C = O + H 2 O │ │ n 1. 2. OH OH Carbhemoglobina 3. sub formă de bicarbonaţi n 80% de CO 2 este transportat în formă de KHCO 3 (bicarbonat de potasiu sau sodiu). n Mai există formele patologice a hemoglobinei: carboxihemoglobina (în locul O 2 se fixează CO); şi methemoglobină (fierul este trivalent). n


Coagularea sîngelui

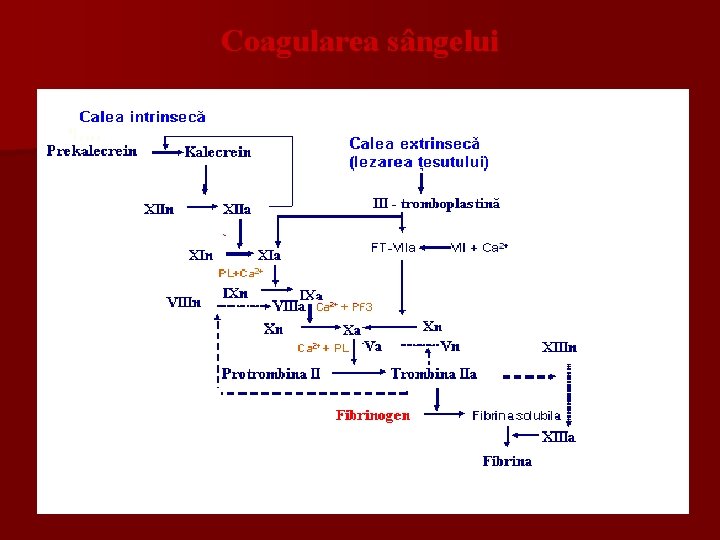
Fazele şi factorii principali ai coagulării n n n Fenomenul coagulării sângelui constă în transformarea fibrinogenului în fibrină insolubilă. Caracteristic: Număr mare de activatori şi inhibitori Majoritatea factorilor coagulării sunt în formă neactivă (proteoliză limitată şi autocatalitic) Procesul se desfăşoară „în cascadă” şi implică participarea a 13 factori plasmatici şi a factorilor trombocitari. Factorii plasmatici sunt însemnaţi prin cifre romane, iar cei trombocitari prin cifre arabe.

În procesul coagulării se deosebesc 2 faze distincte care se divizează în 2 timpi: 1. timpul parietal – se produce vasoconstricţia capilarelor în ţesutul lezat, controlată prin serotonină, catecolamine, elaborate de trombocite. (la interacţiunea fibrelor de colagen a vasului lezat cu trombocite are loc agregarea trombocitelor şi eliminarea de catecolamine, serotonină, ATP, ADP, ultimul amplifică agregarea trombocitelor şi accelerează obturarea vaselor lezate. Este o agregare reversibilă. 2. timpul plasmatic – faza adevărată a coagulării, o agregare ireversibilă a trombocitelor, asigurată de acţiunea trombinei, care conduce la formarea cheagului rezistent. Sunt 2 mecanisme: calea extrinsecă şi calea intrinsecă n

Factorii plasmatici: n n n Factorul I – fibrinogenul – este o glicoproteină, sintetizat în ficat, alcătuite din 6 lanţuri peptidice grupate câte 2 (2α 2β 2γ) Factorul II – protrombina – natură glicoproteică, α 2 globulină, conţinut ridicat de Asp, Glu, Arg, Liz. Este sintetizat în ficat în prezenţa vitaminei K. Factorul III – tromboplastina tisulară – este de natură lipoproteică (fosfolipid) şi catalizează transformarea protrombinei în trombină. Factorul IV – ionii de Ca++ - catalizează mai multe trepte ale formării trombinei. Factorul V – proaccelerina - - este o globulină. Se activează cu ajutorul factorului X. Factorul VI – anulat

n n n n Factorul VII – proconvertina- este o globulină, sintetizat în ficat cu participarea vitaminei K. Factorul VIII – antihemofilic A – este o β macroglobulină, sintetizat în ficat, activat de trombină Factorul IX –antihemofilic B (Christmas) – sintetizat în ficat cu participarea vitaminei K. Factorul X- Stuart-Prower – sintetizat în ficat cu participarea vitaminei K. Factorul XI – Rozenthal –este o beta globulină, are activitate esterazică. Factorul XII – Hageman – factor de contact, este o alfa 2 globulină. Factorul XIII – fibrinostabilizator – este o transglutaminază plasmatică. Factorul XIV – Wilebrand sau factorul Nilsson e socotit ca factor de antisângerare.

n n n Factorii trombocitari (plachetari) Cei 9 factori plachetari sunt: Factorul 1 – ia parte la conversia protrombinei în trombină; Factorul 2 – este implicat în transformarea fibrinogenului în fibrină; Factorul 3 – este un fosfolipid implicat în formarea f X; Factorul 4 –antiheparina; Factorul 5 –serotonina; Factorul 6 - fibrinogenul plachetar; Factorul 7 – trombostenina; Factorul 8 - antifibrinolizina plachetară; Factorul 9 – factorul stabilizant al fibrinei.


Calea intrinsecă: durează minute. n Lezarea vasului: calicreina ← precalicreinei activată de kininogen ↓ n n n Factorul XII n → Factorul XII a ↓ Factorul XIn → Factorul XIa ↓ F IXn→ F {IXa + VIIIa +f. 3 +Ca 2+ } ↓ Factorul Xn → factorul Xa { Va +Xa+ PL +Ca 2+} ↓ Trombină IIa ← Protrombina IIn ↓ Fibrinogenul In → Fibrin monomer ↓Ca 2+ , XIIIa ←FXIIIn Fibrin polimer ↓ f 8, ATP Polimer → fibrină stabilă (cheag)

n n n n Calea extrinsecă – durează secunde: Ţesut lezat, eliberarea F. III (tromboplastinei tisulare) ↓ Factorul VIIn → factorul {VIIa +F. 3, F. III, Ca 2+} ↓ Factorul Xn → factorul Xa Vn →{ Va +Xa+ PL +Ca 2+} complex protrombinazic ↓ Protrombina IIn → Trombină IIa ↓ Fibrinogenul In → Fibrin monomer ↓ Ca 2+, XIIIa ← factorul XIIIn Fibrin polimer ↓ ←f 8, ATP Polimer – fibrină stabilă (cheag)
Coagularea sângelui n n

Anticoagulanţii Antitrombinele - I, III, IV, V, VI. Antitrombina III- unicul inhibitor specific al trombinei şi necesită ptrezenţa unui Co- heparina. Inhibă deasemenea activitatea f X şi VII n Trombomodulina – glicoproteid ce formează un complex cu trombina, unde creşte afinitatea ei faşă de proteina C n Proteina C – serinprotează β globulinică, dependentă de vitamina K, care în prezenţa Co-proteina S – descompune f Va, VIIIa n Anticoagulantele cu aplicare terapeutică mai folosite sunt heparina şi antagoniştii vitaminei K. n Heparina - mucopolizaharid, ce conţine glucozaminglican, acid glucuronic şi o cantitate de esteri sulfurici. Inhibă direct activitatea factorului X, cât şi acţiunea enzimatică a trombinei deja formate. Acţiunea sa depinde de gradul de sulfatere: un mg corespunde la circa 100 -300 UI şi poate inhiba coagularea la 100 -130 ml sânge. Heparina are şi efect lipolitic prin lipoproteinlipaza care o conţine. Este distrusă în ficat, prin heparinaze. n Antagoniştii vitaminei K (dicumarin, neodicumarin, pelentan, sincumar, varfarina(otravă pentru şobolani)) sunt derivaţi ai 4 hidroxi-cumarină şi inden-1, 3 -dionă- ei inhibă biosinteza factorilor de coagulare II, V, VII, X, provoacă hemoragii. n n

Fibrinoliza n n n Fibrinoliza – ultima fază a hemostazei şi are ca efect eliminarea fragmentelor de cheag şi a depozitelor de fibrină sub acţiunea plasminei. Plasmina scindează fibrina în fragmente polipeptidice mici, solubile, ce nu pot forma reţele coerente. Plasmina se formează din plasminogen. Plasminogenul poate fi activat sau inhibat. Activatori: streptokinaza, lizokinaza, proteina streptococică neenzimatică (factori tisulari), urokinaza (urină), activator al plasminogenului (sânge şi ţesuturi). Inhibitori: 2 – macroglobulina; 2 - antitripsina şi antitrombina III. Fibrinoliza patologic crescută se întîlneşte în leucoze, intervenţii chirurgicale pe organe bogate în activatori ai fibrinolizei (uter, prostată, plămîn). Fibrinoliza poate fi inhibată prin antifibrinolitice cu acidul e-aminocapronic, acid-p-aminometilbenzoic sau trasilol.

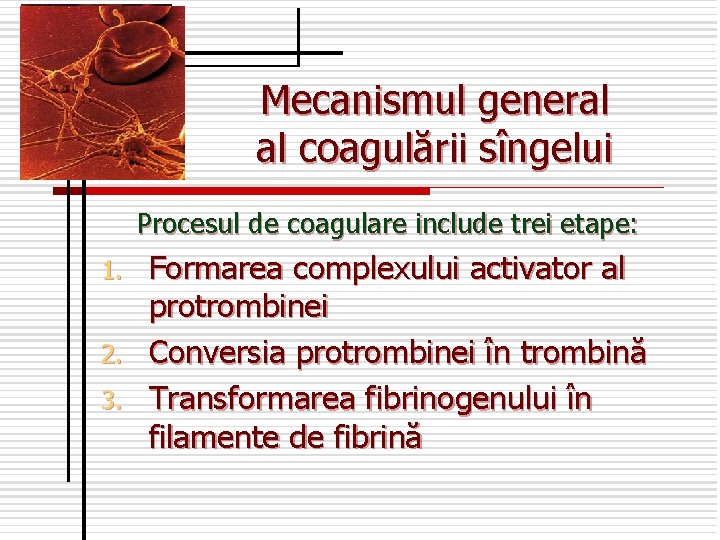
Mecanismul general al coagulării sîngelui Procesul de coagulare include trei etape: Formarea complexului activator al protrombinei 2. Conversia protrombinei în trombină 3. Transformarea fibrinogenului în filamente de fibrină 1.
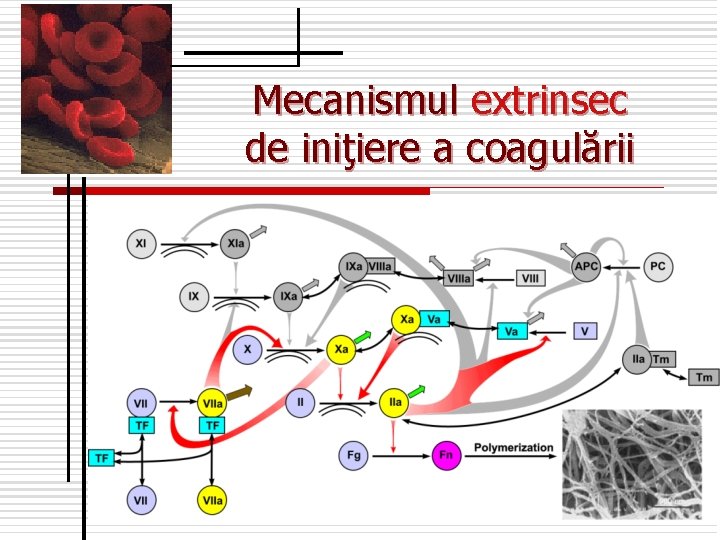
Mecanismul extrinsec de iniţiere a coagulării
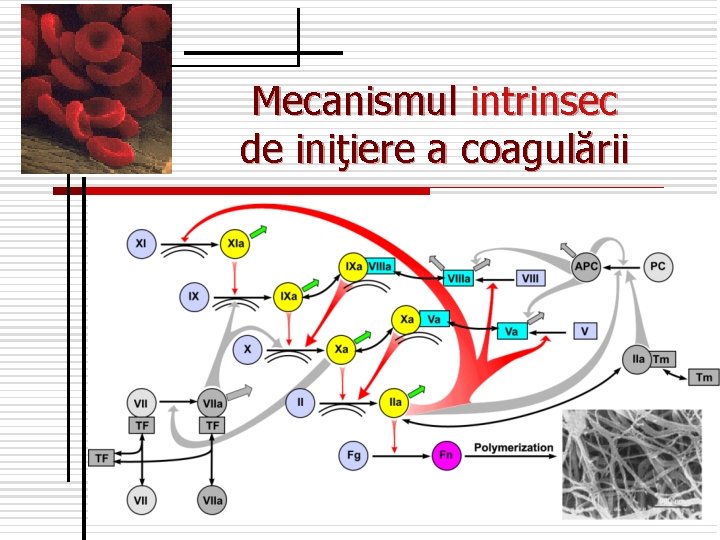
Mecanismul intrinsec de iniţiere a coagulării
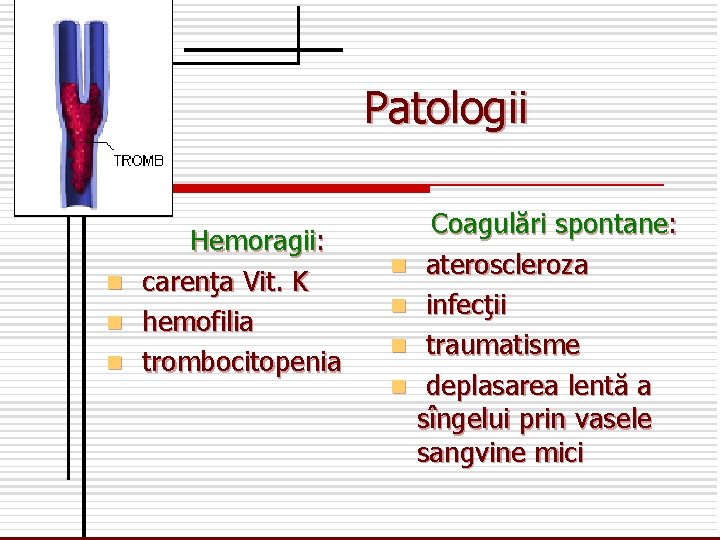
Patologii n n n Hemoragii: carenţa Vit. K hemofilia trombocitopenia n n Coagulări spontane: ateroscleroza infecţii traumatisme deplasarea lentă a sîngelui prin vasele sangvine mici
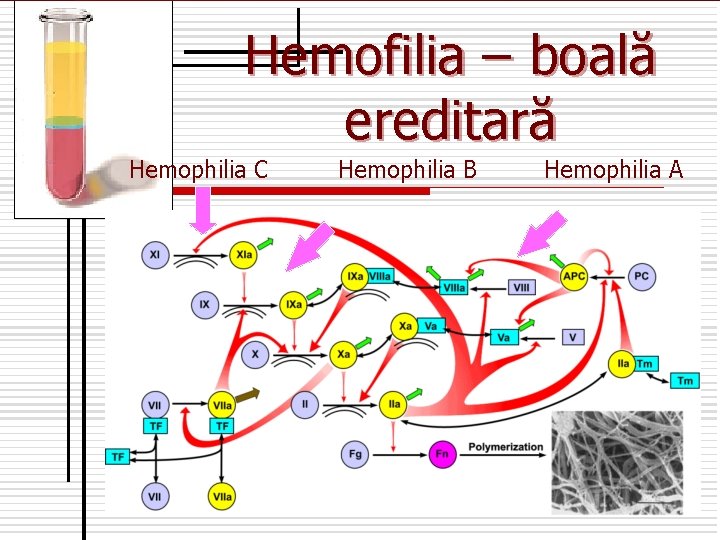
Hemofilia – boală ereditară Hemophilia C Hemophilia B Hemophilia A
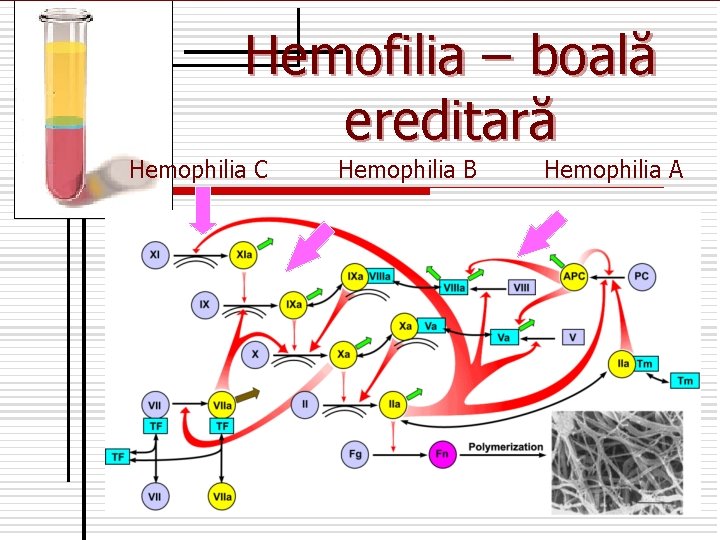
Hemofilia – boală ereditară Hemophilia C Hemophilia B Hemophilia A


- Slides: 124