vagfraskingar barna Sindri Valdimarsson barnalknir Srfringur nrnalkningum barna

Þvagfærasýkingar barna Sindri Valdimarsson, barnalæknir Sérfræðingur í nýrnalækningum barna Landspítala við Hringbraut

Yfirlit • • Faraldsfræði þvagsýkinga Afleiðingar þvagsýkinga – eru þær hættulegar? Einkenni þvagsýkinga Uppvinnsla og meðferð sjúklinga Myndgreining Guidelines Sjúkratilfelli ef tími gefst
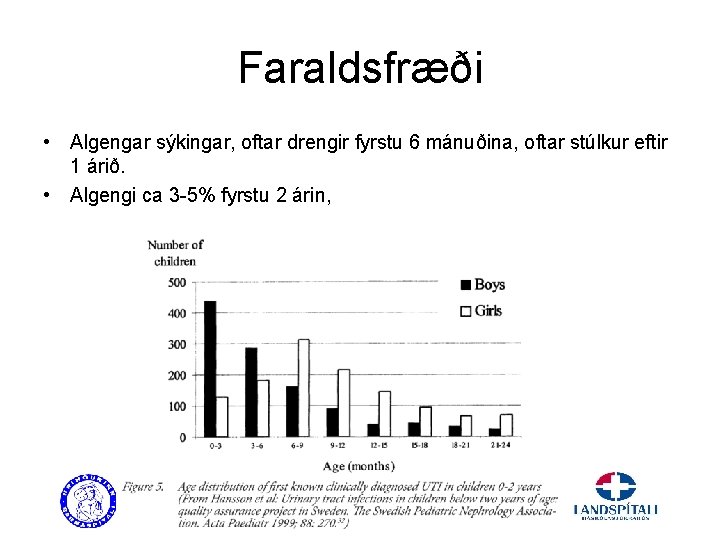
Faraldsfræði • Algengar sýkingar, oftar drengir fyrstu 6 mánuðina, oftar stúlkur eftir 1 árið. • Algengi ca 3 -5% fyrstu 2 árin,

Börn með hita á bráðamóttöku

Orsakir • Ascenderandi bakteríur upp þvagrás • E. coli 80 -90% • Klebsiella, proteus (strákar), staph saphrophyticus (unglingar), enterobakter • “Óvanalegar bakteríur” enterokokkar, pseudomonas, staph epidermidis, H. infl, streptokokkar benda til anatómískra galla

Virulence þættir • • E. coli fimriae: viðloðun við þvagfæraþekju Flagella: hreyfanleiki baktería Lipopolysaccharide Capsular polysaccharide Hemolysin Aerobactin: bindur járn, keppir um næringu ABU sýkingar oft bakteríur án virulence þátta

Viðbragð við þvagfærasýkingu • • TLR viðtakar ræsast við fimbriae viðloðun Cytokine myndun, IL 6 ræsir CRP myndun IL 8 eykur neutrophil migration Experimental bólusetningar við e. coli lofa góðu gegn ákveðnum virulens factorum • Börn með ABU mælast með lægra TLR 4 en börn með pyelonefrít
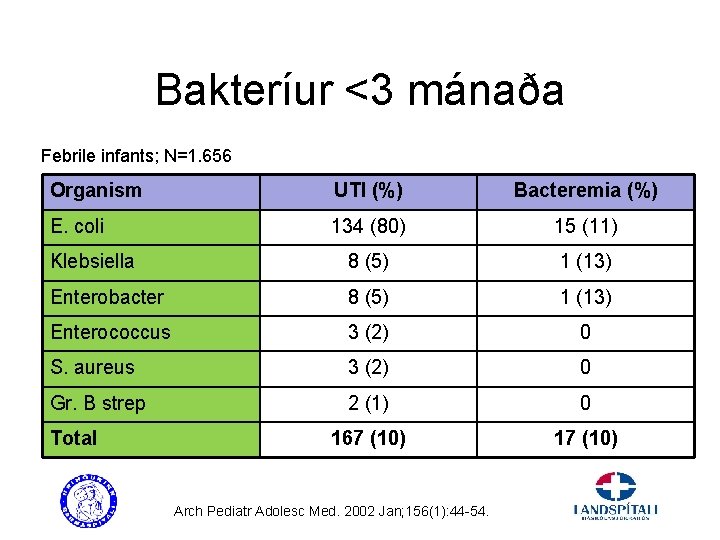
Bakteríur <3 mánaða Febrile infants; N=1. 656 Organism UTI (%) Bacteremia (%) E. coli 134 (80) 15 (11) Klebsiella 8 (5) 1 (13) Enterobacter 8 (5) 1 (13) Enterococcus 3 (2) 0 S. aureus 3 (2) 0 Gr. B strep 2 (1) 0 167 (10) 17 (10) Total Arch Pediatr Adolesc Med. 2002 Jan; 156(1): 44 -54.
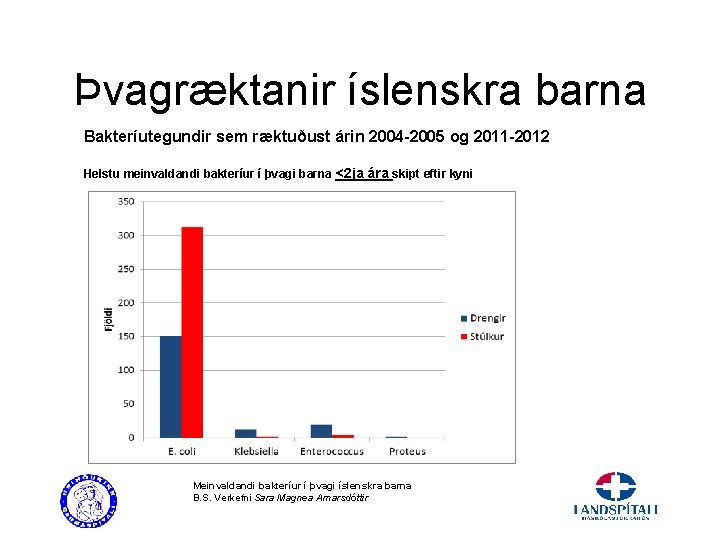
Þvagræktanir íslenskra barna Bakteríutegundir sem ræktuðust árin 2004 -2005 og 2011 -2012 Helstu meinvaldandi bakteríur í þvagi barna <2 ja ára skipt eftir kyni Meinvaldandi bakteríur í þvagi íslenskra barna B. S. Verkefni Sara Magnea Arnarsdóttir

Þvagræktanir íslenskra barna Bakteríutegund Fjöldi Escherichia coli 344 (52, 8%) Staphylococcus saprophyticus 32 (4, 9%) Klebsiella sp. 26 (4, 0%) Enterococcus sp. 24 (3, 7%) Staphylococcus aureus 15 (2, 3%) Staphylococcus kóagúlasa-neikvæður 13 (2, 0%) Proteus sp. 9 (1, 4%) Enterobacter cloacae 8 (1, 2%) Streptococcus viridans 8 (1, 2%) Lactobacillus sp. 5 (0, 8%) Staphylococcus sp. 5 (0, 8%) Húðflóra 5 (0, 8%) Corynebacterium sp. 4 (0, 6%) Pseudomonas sp. 4 (0, 6%) Gram-neikvæður stafur 4 (0, 6%) Streptococcus hemolytic gr. B 3 (0, 5%) Streptococcus non-hemolytic gr. G 2 (0, 3%) Kólíform-bakteríur 2 (0, 3%) Aerococcus urinae 1 (0, 2%) Citrobacter freundii 1 (0, 2%) Citrobacter koseri 1 (0, 2%) Enterobacter sp. 1 (0, 2%) Bacillus sp. 1 (0, 2%) Citrobacter diversus 1 (0, 2%) Neisseria sp. 1 (0, 2%) Streptococcus sp. 1 (0, 2%) Haemophylus parainfluenzae 1 (0, 2%) Stenotropomonas maltophilia 1 (0, 2%) Bakteríutegundir sem ræktuðust árin 2004 -2005 og 20112012 á Sýkladeild LSH Meinvaldandi bakteríur í þvagi íslenskra barna B. S. Verkefni Sara Magnea Arnarsdóttir
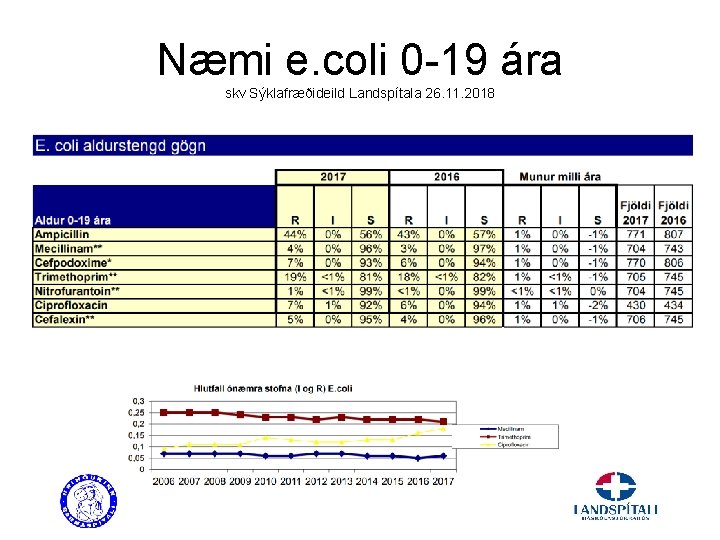
Næmi e. coli 0 -19 ára skv Sýklafræðideild Landspítala 26. 11. 2018
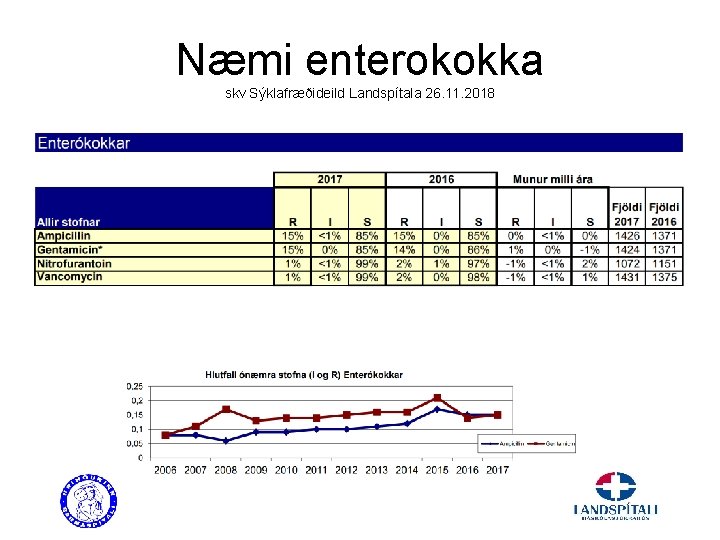
Næmi enterokokka skv Sýklafræðideild Landspítala 26. 11. 2018
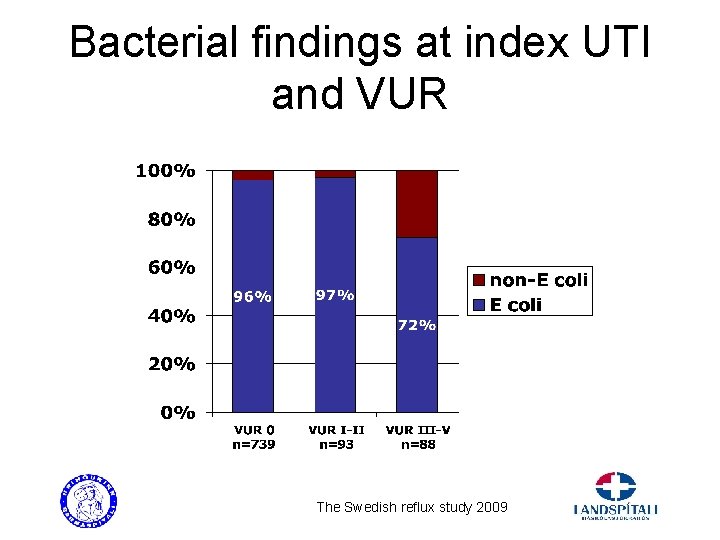
Bacterial findings at index UTI and VUR The Swedish reflux study 2009
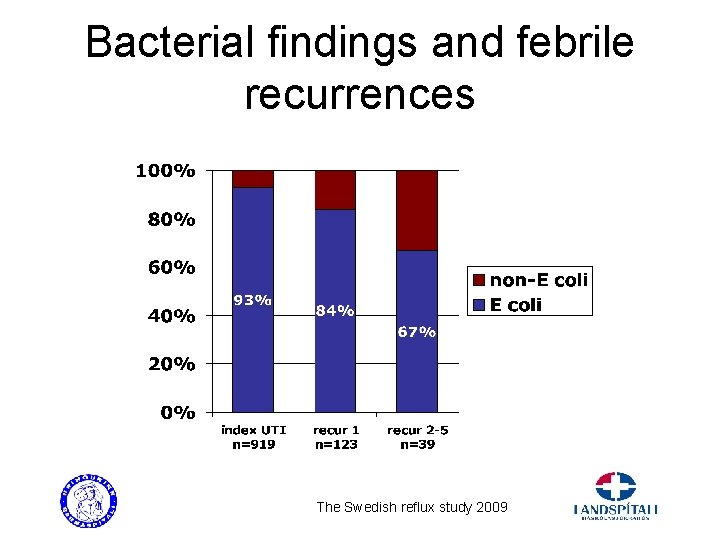
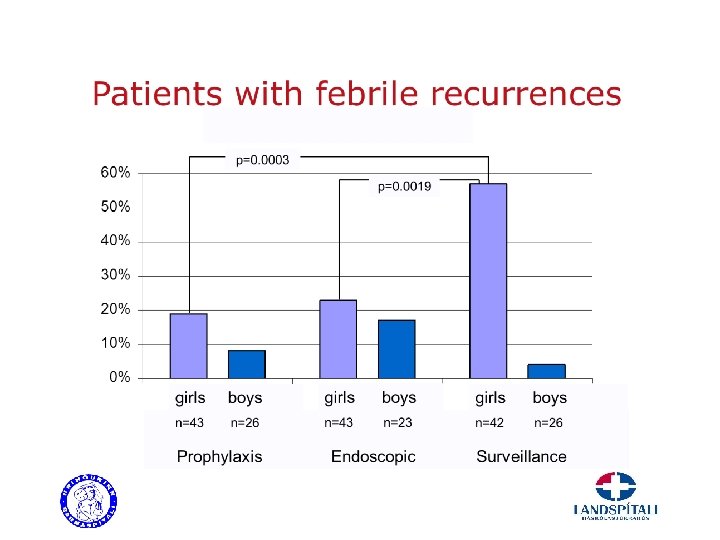
Bacterial findings and febrile recurrences The Swedish reflux study 2009

Bakteríur sem geta myndað steina í þvagfærum • • • Proteus Klebsiella. Pseudomonas Enterobacter Staphylococker Mycoplasma (Ureaplasma urealyticum)

Afleiðingar örmyndunar • Skert nýrnastarfsemi • Háþrýstingur • Fylgikvillar á meðgöngu Hversu algengt?

Langtímahorfur • Fyrri rannsóknir sýndu hátt hlutfall sjúklinga með lokastigs nýrnabilun, háþrýsting og toxemíu á meðgöngu • Síðari rannsóknir sýna að við góðar aðstæður eru fylgikvillar sjaldgæfir 20 -30 árum síðar – Um 10% með GSH 70 -79 ml/min/1, 73 m 2 og aðrir >80 ml/min/1, 73 m 2 – Marktækt hærri blóðþrýstingur

Afleiðingar þvagsýkinga • Betri langtímahorfur en fyrri rannsóknir bentu til • Áhætta tengd meðgöngu, sérstaklega ef bilateral nýrnaskaði • Eftirlit í 3 -4 áratugi þarf áður en hægt er að segja fullnægjandi til um langtímahorfur • Langtíma eftirlit og meðferð barna með þvagfærarsýkingar getur minnkað líkur á fylgikvillum

Horfur eftir þvagfærasýkingar • 25% með reflux, 2 -3% gráðu 4 -5 • Flestir einkennalitlir <48 klst eftir fyrstu sýklalyfjagjöf • 10 -30% fá ör á nýra eftir nýrnasýkingu • 5 -10% fá endurteknar sýkingar • Langtímafylgikvillar-sjaldgæfir – Háþrýstingur – Skert nýrnastarfsemi/ lokastigsnýrnabilun

Einkenni þvagsýkinga • <1 árs. – hiti, óværð, upppköst, niðurgangur og vanþrif • Eldri börn – óþægindi við þvaglát, tíð þvaglát og kviðverkir • • Yngri börn stundum hitalaus Eldri börn kvarta um bak/kviðverki Blóðmiga Einkennalaus sýking, ABU

Þvagprufa • Ástunguþvag: Áreiðanlegt sýni. Ráðlagt hjá börnum yngri en eins árs. • Þvagleggsþvag: Áreiðanlegt sýni. • Miðbunuþvag: Nokkuð áreiðanlegt. Ákjósanlegt að staðfesta jákvætt sýni með áreiðanlegra sýni eða endurteknu sýni. • Pokaþvag: Minna áreiðanlegt. Þarf að staðfesta jákvætt sýni með ástungu eða þvagleggsþvagi. Húðbakteríur menga oft sýni. Gagnlegt þegar sýni reynist neikvætt

Þvagsýni • Nítrít – Stelpur, ef jákvætt => bakteruria – Strákar, etv jákvætt vegna forhúðarflóru – Falsk jákvætt við blóðmigu • Hvít blóðkorna esterasi – Jákvætt styður greiningu, etv falsk jákvætt – Neikvætt talar gegn greiningu en útilokar ekki • Almenn rannsókn, etv smásjárskoðun • Ræktun!

Greining þvagsýkinga • Allur hreingróður úr þvagi og merki um bólgu – Talning ekki aðalatriði, blöðrutími hefur td áhrif • Neikvætt dífipróf útilokar ekki þvagsýkingu, sérstaklega hjá yngstu börnunum • Gramslitun hjálpar við val á meðferð – Gram neikvæðar bakt - oftast E. Coli – Gram jákvæðar bakt – oftast Enterococcar – Cephalosporin ónæmir • Biðja um: almenna ræktun-obs pyelonephrit ef óskað eftir bráðabirgðanæmi

Blóðprufur • • CRP Kreatínín Na hjá yngstu börnunum (<3 mán) Blóðræktun ef grunur um sepsis eða áætlað að gefa i. v. sýklalyf

Uppvinnsla • • Hiti; hversu hár og hversu lengi? Þvaglátasaga ( ef án bleyju) Hægðatregða? Ættarsaga? (sýkingar, bakflæði, blöðruvandamál) • Léleg þvagbuna? • Unglingar- sexual saga, STD • Skoðun: kynfæri, hryggur, kviður

Meðferð • • Blöðrubólga – Nitrofurantoin -ekki tæmandi listi 3 mg/kg/dag í 2 skömmtum – Keflex (25 - 50 mg/kg/dag, gefið í 3 -4 jöfnum skömmtum – Selexid 20 mg/kg/d í 3 skömmtum – Trimetoprim+/-sulfa 6 mg/30 mg per kg/d í 2 skömmtum – einnig við nýrnasýkingu ef næmi fyrir lyfi – Amoxicillin/klavúlansýra 50/12, 5 mg/kg/d í 2 -3 skömmtum Nýrnasýking – Keflex (25 - 50 mg/kg/dag, gefið í 3 -4 jöfnum skömmtum) – Amoxicillin/klavúlansýra 50/12, 5 mg/kg/d í 2 -3 skömmtum ef grunur um gram jákv bakt – Ampicillin i. v. 100 mg/kg/d í 3 -4 sk +Gentamicin i. v. 7, 5 mg/kg/d í 1 eða 3 skömmtum – Cefotaxim i. v 100 mg/kg/d í 3 skömmtum ef septískt barn eða uppköst hindra per os. (+ampicillin ef gram jákv bakt Fyrirbyggjandi meðferð: - Nitrofurantoin 1 mg/kg/d (ekki ef <1 mán eða gauklasíunarhraði ) - Trimetoprim 0, 5 -1 mg/kg/d

Uppvinnsla sjúklinga/ Myndgreining

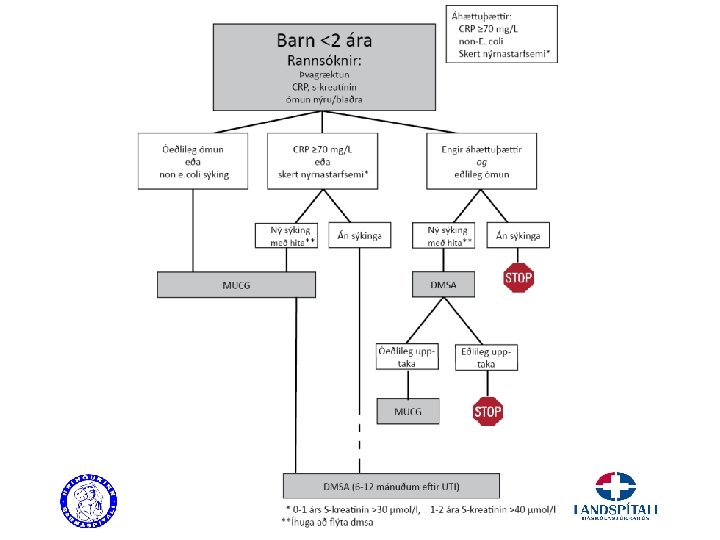
Myndrannsóknir < 2 ja ára • Ómun nýru / þvagfæri • DMSA ( 6 mán eftir sýkingu) ef áhættuþættir: – Hátt CRP , >70, eða hiti í >2 daga fram að meðferð ef CRP ekki mælt – Non E. coli baktería – Hækkað kreatínín (>30 µmól/L <1 árs og >40 µmól/L 1 -2 ja ára) • MUCG ef áberandi óeðlileg ómun eða DMSA og íhuga við endurteknar sýkingar

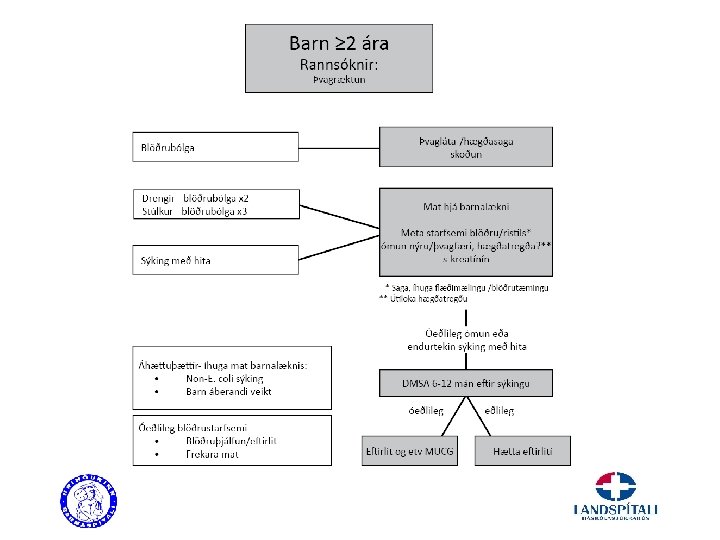
Myndrannsóknir > 2 ja ára Blöðrubólga • Oftast ekki þörf á rannsóknum nema endurteknar sýkingar • Flæðimæling/blöðrutæming hjá strákum? Asymptomatísk bakteruria • Flæðimæling/blöðrutæming ef án bleyju, ómun • DMSA ef langvarandi Nýrnasýking • Ómun nýru • DMSA nýru (6 mánuðum eftir sýkingu) ef kröftug sýking • Flæðimæling/blöðrutæming? – sérstaklega hjá strákum

Áhættuþættir 1. 2. 3. 4. 5. 6. 7. 8. 9. Léleg þvagbuna Þreifanleg fyrirferð í kvið Septísk börn Bakteremía Hækkað serum kreatínín Hæg svörun við meðferð > 48 klst Önnur baktería en e. coli Óeðlileg prenatal ómun af þvagfærum Endurteknar þvagfærasýkingar
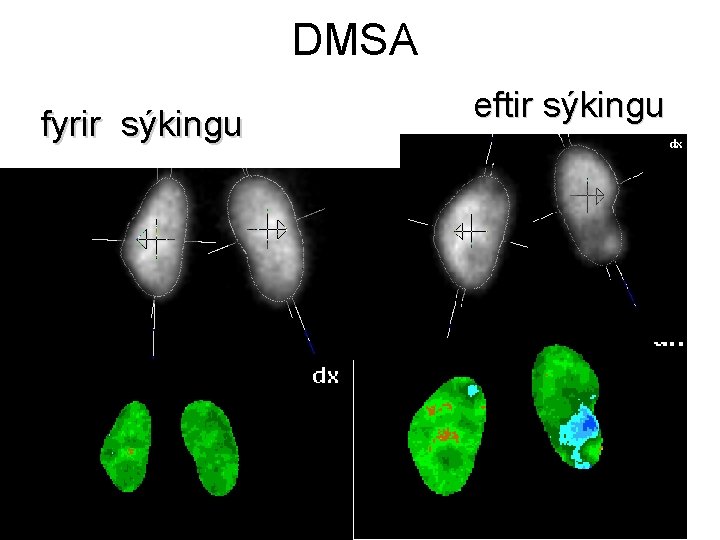
DMSA fyrir sýkingu eftir sýkingu
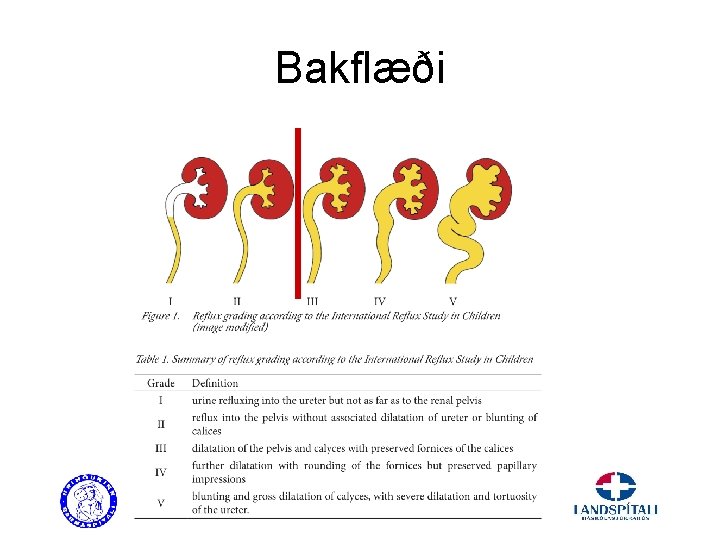
Bakflæði
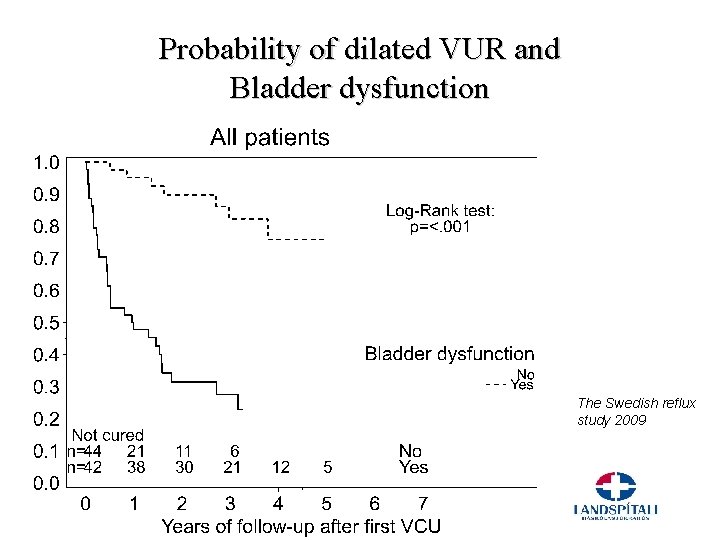
Probability of dilated VUR and Bladder dysfunction The Swedish reflux study 2009
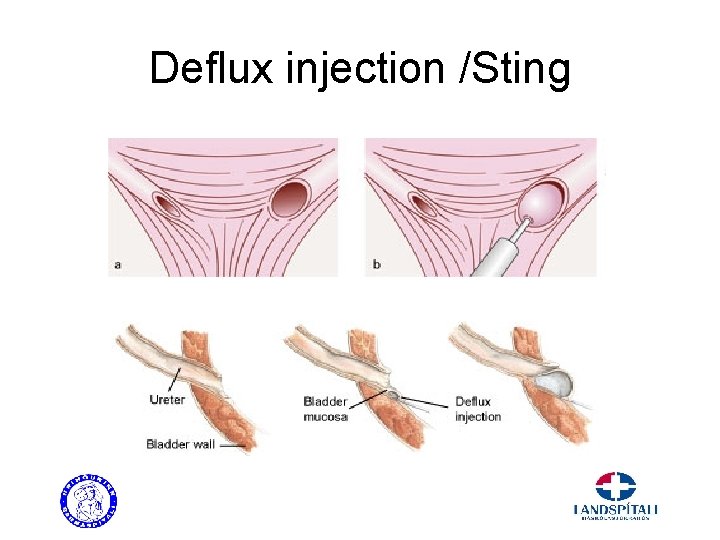
Deflux injection /Sting
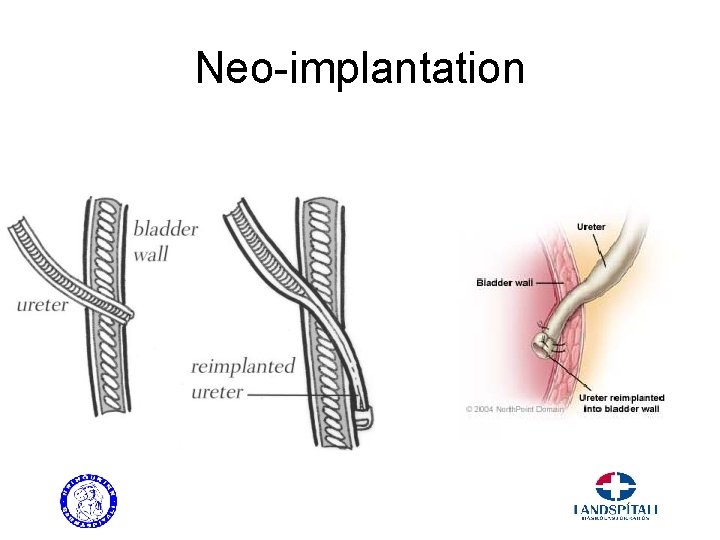
Neo-implantation

Swedish Reflux Study • Aim to compare – prophylaxis, – endoscopic treatment – surveillance • 3 treatment arms – prophylaxis – endoscopic treatment – surveillance • Eligible patients – VUR grade III-IV – age 12 -23 months • prospective, randomised, controlled and multicenter study


NICE og American Academy of Pediatrics guidelines

Eftirlit ef ör á DMSA

Takk fyrir
- Slides: 43