Vacunaci en immunodeprimits Barcelona 11052018 Xavier Martnez Gmez

Vacunació en immunodeprimits Barcelona, 11/05/2018 Xavier Martínez Gómez Servei de M. Preventiva Hospital Universitari Vall d’Hebron

POTENCIAL CONFLICTO DE INTERESES Investigador asociado en estudios clínicos financiados per GSK, Sanofi Pasteur – MSD, Statens Serum Institut y European Center for Disease Control Coinvestigador principal en estudios clínicos financiados por el Instituto de Salud Carlos III Honorarios profesionales per conferencias y/o paneles de expertos a cargo de GSK, Pfizer y Pax. Vax Beca económica para un proyecto de investigación a cargo de Sanofi-Pasteur
METODOLOGÍA XXXxxxxxxx x x xxxxxxx xxxx x? 10 seg xxxxxx. XXX

XXXxxxxxxx x x xxxxxxx xxxx x? xxxxxx. XXX

VACUNACIÓN EN PACIENTES CON TRATAMIENTOS BIOLÓGICOS Ana es una paciente de 45 años, a la que hace menos de 12 meses que le diagnosticaron Artritis Reumatoide. En la actualidad está asintomática y recibe 10 mg diarios de Prednisona, pero su internista le ha planteado iniciar tratamiento con Adalimumab. Al leer en internet sobre dicho tratamiento, mencionaba que era importante vacunarse antes de iniciar el tratamiento. No presenta alergias conocidas y la última vacuna recibida fue una dosis de d. T hace dos años, a consecuencia de un accidente de moto. Acude a nuestra consulta para saber si es necesario o no recibir vacunas.

PREGUNTA 1 ¿SE RECOMIENDA VACUNAR A ESTOS PACIENTES? No se recomienda ninguna vacuna, dado que la paciente no presenta un incremento de riesgo para enfermedades infecciosas No se recomienda ninguna vacuna, dado que pueden desencadenar brotes de su enfermedad No se recomienda ninguna vacuna, dado que no son suficientemente inmunógenas en pacientes con su enfermedad Existen recomendaciones vacunales específicas, tanto por su enfermedad como por el tratamiento a recibir
![ENFERMEDADES INFLAMATORIAS AUTOINMUNES (EIA) [1] Patologías en las que el sistema inmunológico ataca a ENFERMEDADES INFLAMATORIAS AUTOINMUNES (EIA) [1] Patologías en las que el sistema inmunológico ataca a](http://slidetodoc.com/presentation_image_h/f2259a99d0c116ff5ebb78f8035e31de/image-7.jpg)
ENFERMEDADES INFLAMATORIAS AUTOINMUNES (EIA) [1] Patologías en las que el sistema inmunológico ataca a estructuras propias como consecuencia de una pérdida de tolerancia inmune Wang L. J Intern Med. 2015
![EIA [2] Wang L. J Intern Med. 2015 EIA [2] Wang L. J Intern Med. 2015](http://slidetodoc.com/presentation_image_h/f2259a99d0c116ff5ebb78f8035e31de/image-8.jpg)
EIA [2] Wang L. J Intern Med. 2015

RIESGOS INFECCIOSOS IMMUNOPREVENIBLES EN EIA § Riesgos derivados de la clínica de la enfermedad § Inmunosupresión endógena (propia de la enfermedad) § Inmunomodulación farmacológica § Hipoesplenismo funcional en determinadas enfermedades § Descripción de inmunoprevenibles: formas graves o Neumococo (sepsis fulminante) o Varicela (neumonia) o Hepatitis B (reactivación) o Herpes Zóster diseminado de infecciones

DIFICULTADES PARA LA VACUNACIÓN EN EIA § Evidencia científica limitada sobre la respuesta y seguridad vacunal: o Limitado número de estudios o Tamaño muestral reducido § Respuesta inmunológica no óptima § Influencia del tratamiento en la respuesta vacunal: dificultad para hallar el momento ideal § Dudas históricas en relación a la aparición de brotes § Desconocimiento del incremento de riesgo infeccioso

VACUNAS COMO DESENCADENANTES DE EIA No existen evidencias sólidas de esta relación, excepto en los siguientes casos: 1. Vacuna antigripal y Síndrome de Guillain-Barré: a. Vacuna antigripal porcina A (H 1 N 1) subtipo A/NJ/76 – 1976 [4 -12 casos adicionales por cada 1. 000 dosis administradas] b. Vacuna antigripal monovalente A (H 1 N 1) – 2009 [1 caso adicional por cada 1. 000 dosis administradas] 2. Vacuna Triple Vírica y Púrpura Trombocitopénica Idiopática [1 caso adicional por cada 22. 300 -50. 000 primeras dosis administradas] 3. Vacuna antigripal adyuvada con AS 03 y Narcolepsia (síndrome ASIA) [circunscrito a Finlandia, Suecia, Noruega, Irlanda y Reino Unido] Schonberger LB, et al. Am J Epidemiol 1979; 1100: 105 -23 Green SK, et al. Am J Epidemiol 2012; 175: 1100 -19 Andrews N, et al. Vaccine 2012; 30: 3042 -6 Stowe J, et al. Arch Clin dis 2008; 93: 182 -3 Nohynek H, et al. Plo. S one 2012; 7: e 33536 -e

VACUNAS COMO DESENCADENANTES DE BROTES EN EIA No existen evidencias sólidas de esta relación, excepto en casos puntuales de empeoramiento clínico. Hay trabajos de revisión en AR, LES, AIJ, enfermedad del tejido conectivo, espondiloartritis, vasculitis y EII revisando la seguridad de las siguientes vacunas: - Gripe - Neumococo - Tétanos - Hib - VHA - VHB - VPH Todos los trabajos se han realizado en situaciones de estabilidad clínica. Van Assen S, et al. Autoimmun Rev 2011; 10: 341 -52 Bengtsson C, et al. Ann rheum dis 2010; 69: 1831 -3 Salemi S, et al. Int rev immunol 2010; 29: 270 -314 Bijl M, et al. Autoimmun rev 2012; 11: 572 -6 Mook CC, et al. Ann rheum dis 2012
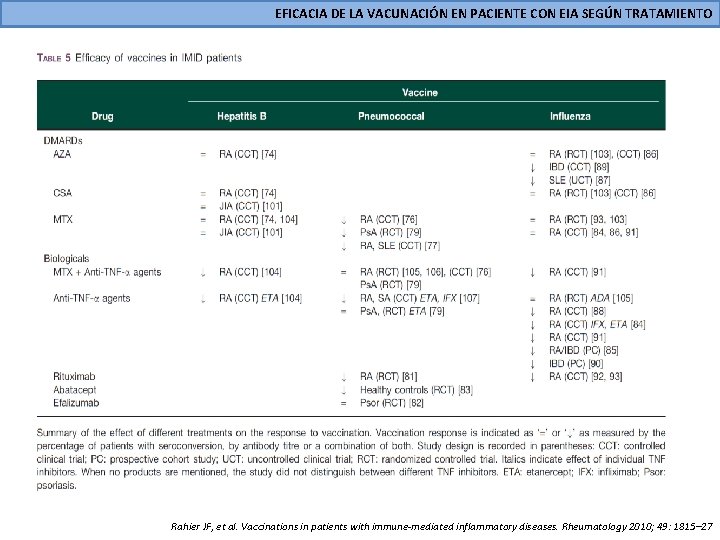
EFICACIA DE LA VACUNACIÓN EN PACIENTE CON EIA SEGÚN TRATAMIENTO Rahier JF, et al. Vaccinations in patients with immune-mediated inflammatory diseases. Rheumatology 2010; 49: 1815– 27

PREGUNTA 2 ¿CUÁNDO SE RECOMIENDA VACUNAR A ESTOS PACIENTES? Esperar hasta el inicio del tratamiento con el fármaco biológico Parar el tratamiento de corticoides, administrar las vacunas 1 mes después, iniciar el tratamiento con el fármaco biológico Administrar las vacunas e iniciar el tratamiento con el fármaco biológico simultáneamente Realizar serologías pre/post-vacunales y decidir el momento de iniciar el tratamiento con el fármaco biológico en función de las vacunas administradas

PREGUNTA 3 ¿QUÉ VACUNAS SE RECOMIENDA VALORAR EN ESTOS PACIENTES? VHB, PC 13 V-PN 23 V, Gripe, TV, VVZ VHB, Hib, MCC, PC 13 V-PN 23 V, Gripe VHB, Hib, MCC, MCB, PC 13 V-PN 23 V, Gripe, TV, VVZ PC 13 V-PN 23 V, Gripe

GUÍAS Y RECOMENDACIONES VACUNALES

RECOMENDACIONES VACUNALES Conselleria de Salut. Recomanacions provisionals en relació amb els protocols de vacunació no oficials per a adults amb diverses patologies que reben tractament amb teràpies biològiques. Programa de vacunacions de Catalunya. 2014

PROTOCOLO DE VACUNACIÓN EN PACIENTES CON TRATAMIENTO INMUNOSUPRESOR § Valorar tratamiento actual (inmunosupresor/inmunomodulador) § Revisar y actualizar estado vacunal (en relación al calendario sistemático local) § Solicitar serologías prevacunales (varicela, sarampión, rubeola (en mujeres en edad fértil), hepatitis B +/- hepatitis A) en función de los antecedentes clínicos y/o vacunales del paciente § Utilizar pautas de vacunación con intervalos mínimos siempre que sea posible: se priorizará su administración antes del inicio de tratamiento o bien durante las fases estables de la enfermedad. § Solicitar serologías posvacunales (control respuesta vacunal) § Vacunación de convivientes y personal sanitario
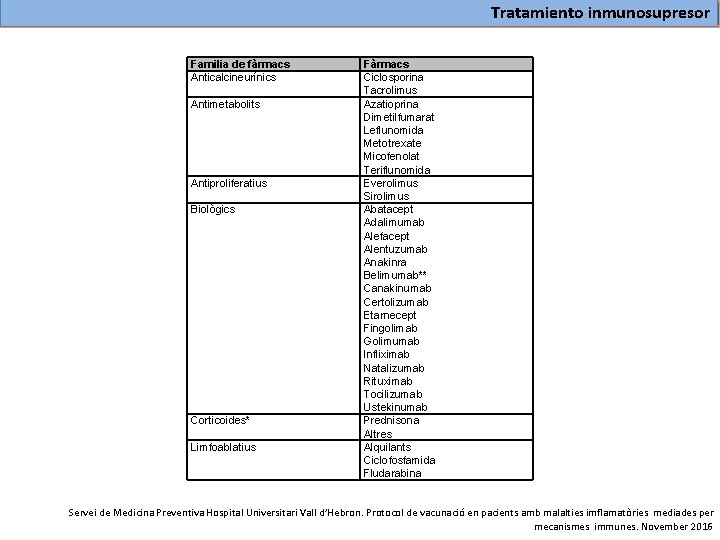
Tratamiento inmunosupresor Familia de fàrmacs Anticalcineurínics Antimetabolits Antiproliferatius Biològics Corticoides* Limfoablatius Fàrmacs Ciclosporina Tacrolimus Azatioprina Dimetilfumarat Leflunomida Metotrexate Micofenolat Teriflunomida Everolimus Sirolimus Abatacept Adalimumab Alefacept Alentuzumab Anakinra Belimumab** Canakinumab Certolizumab Etarnecept Fingolimab Golimumab Infliximab Natalizumab Rituximab Tocilizumab Ustekinumab Prednisona Altres Alquilants Ciclofosfamida Fludarabina Servei de Medicina Preventiva Hospital Universitari Vall d’Hebron. Protocol de vacunació en pacients amb malalties imflamatòries mediades per mecanismes immunes. November 2016

DOSIS Y EFECTO INMUNOSUPRESOR Prednisona: Duración de tratamiento >=14 días - Dosis total >20 mg/día - ≥ 2 mg/kg/día en niños con peso inferior a 10 kg Antimetabolitos, anti-TNF y otros fármacos biológicos: Cualquier dosis y duración del tratamiento se considera inmunosupresora Excepción: a partir de datos de ensayos clínicos, se autoriza el uso de vacuna frente a Herpes Zóster en caso de administración concomitante de los siguientes fármacos a las dosis indicadas: Azatioprina: < 3 mg/kg/d 6 -mercaptopurina: <1, 5 mg/kg/d Metotrexate: <0, 4 mg/kg/setmana

PRINCIPIOS BÁSICOS DE VACUNACIÓN § Vacunas inactivadas NO contraindicadas en caso de tratamiento inmunosupresor. Se recomienda vacunar como mínimo 15 días antes del inicio del tratamiento (respuesta inmune óptima). En la mayoría de guías, se recomienda volver a administrar aquellas vacunas inactivadas inoculadas durante el tratamiento inmunosupresor § Vacunas atenuadas contraindicadas en caso de tratamiento inmunosupresor. Se recomienda vacunar 4 semanas antes del inicio del tratamiento o posponer hasta 1 mes (corticoides)/ 3 meses (antimetabolitos y mayoría de fármacos biológicos) de finalizar el tratamiento.
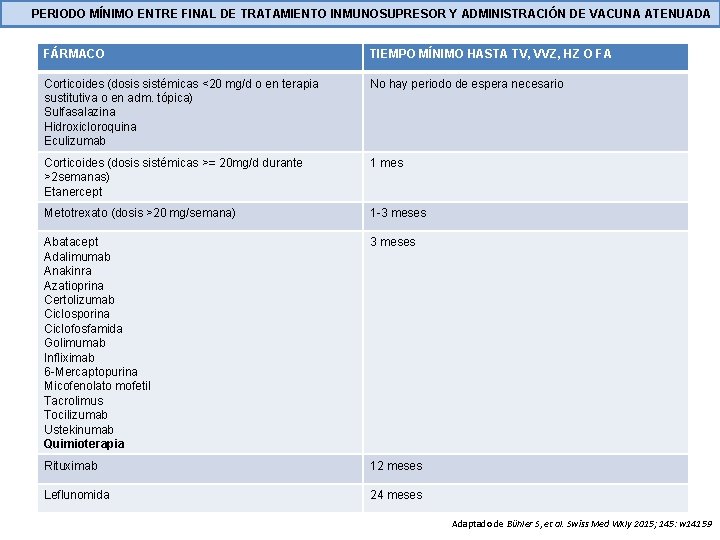
PERIODO MÍNIMO ENTRE FINAL DE TRATAMIENTO INMUNOSUPRESOR Y ADMINISTRACIÓN DE VACUNA ATENUADA FÁRMACO TIEMPO MÍNIMO HASTA TV, VVZ, HZ O FA Corticoides (dosis sistémicas <20 mg/d o en terapia sustitutiva o en adm. tópica) Sulfasalazina Hidroxicloroquina Eculizumab No hay periodo de espera necesario Corticoides (dosis sistémicas >= 20 mg/d durante >2 semanas) Etanercept 1 mes Metotrexato (dosis >20 mg/semana) 1 -3 meses Abatacept Adalimumab Anakinra Azatioprina Certolizumab Ciclosporina Ciclofosfamida Golimumab Infliximab 6 -Mercaptopurina Micofenolato mofetil Tacrolimus Tocilizumab Ustekinumab Quimioterapia 3 meses Rituximab 12 meses Leflunomida 24 meses Adaptado de Bühler S, et al. Swiss Med Wkly 2015; 145: w 14159
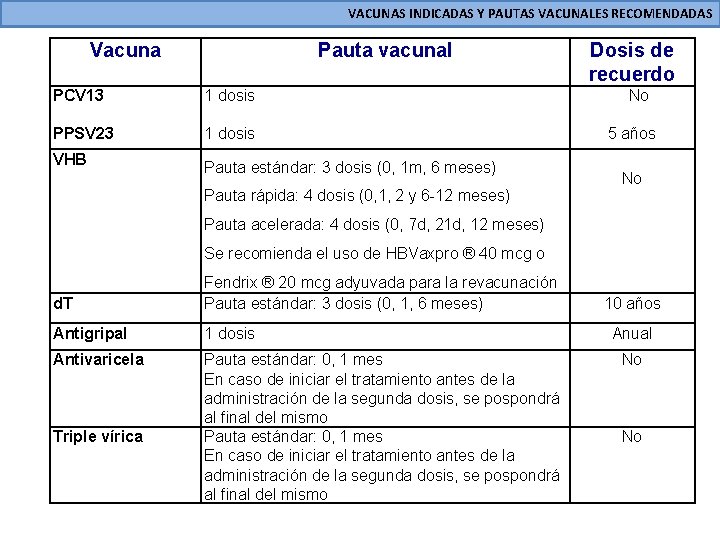
VACUNAS INDICADAS Y PAUTAS VACUNALES RECOMENDADAS Vacuna Pauta vacunal PCV 13 1 dosis PPSV 23 1 dosis VHB Pauta estándar: 3 dosis (0, 1 m, 6 meses) Pauta rápida: 4 dosis (0, 1, 2 y 6 -12 meses) Dosis de recuerdo No 5 años No Pauta acelerada: 4 dosis (0, 7 d, 21 d, 12 meses) Se recomienda el uso de HBVaxpro ® 40 mcg o d. T Fendrix ® 20 mcg adyuvada para la revacunación Pauta estándar: 3 dosis (0, 1, 6 meses) Antigripal 1 dosis Antivaricela Pauta estándar: 0, 1 mes En caso de iniciar el tratamiento antes de la administración de la segunda dosis, se pospondrá al final del mismo Triple vírica 10 años Anual No No

VACUNACIÓN EN CONVIVIENTES Y PERSONAL SANITARIO Vacuna Pauta vacunal Recomendaciones 1 dosis (2 dosis en caso Todos los convivientes de primovacunación en < 9 años) Antivaricela Pauta estándar: 0, 1 mes Todos los convivientes ≥ 12 meses Antigripal Triple vírica Pauta estándar: 0, 1 mes no inmunes (excepto embarazadas e inmunosuprimidos) Todos los convivientes ≥ 12 meses no inmunes (excepto embarazadas e inmunosuprimidos)

OTRAS VACUNAS A EVALUAR: HERPES ZÓSTER Y VPH Vacunación HZ: Zostavax ® Vacuna virus vivos atenuados; 1 dosis a administrar > 50 años Eficacia en prevención de HZ: 51% a 70% (mayor en edades más jóvenes) Eficacia en prevención de NPH: 66 a 74% Su uso está autorizado en pacientes con los siguientes tratamientos: • Azatioprina: < 3 mg/kg/d • 6 -mercaptopurina: <1, 5 mg/kg/d • Metotrexate: <0, 4 mg/kg/setmana

OTRAS VACUNAS A EVALUAR: HERPES ZÓSTER Y VPH AEPCC-Guía: Vacunación selectiva frente al virus del papiloma humano en poblaciones de riesgo elevado. Coordinador: Campins, M. Autores: Alemany L. , Bayas J. M. , Borruel N. , Campins M. , Castellsagué X. , Curran A. , Díaz de Heredia C. , Martínez X. , Moraga-Llop F. A, Torné A. Revisores. Editores: Torné A. , del Pino M. Publicaciones AEPCC. 2016; pp: 1 -46.

PREGUNTA 4 ¿QUIÉN DEBE ENCARGARSE DE LA VACUNACIÓN DEL PACIENTE INMUNOSUPRIMIDO? Su internista Su médico de Atención Primaria Su preventivista Es recomendable establecer un protocolo consensuado entre todos los servicios sanitarios implicados en la atención del paciente inmunosuprimido

Vacunació en immunodeprimits Barcelona, 11/05/2018 Xavier Martínez Gómez Servei de M. Preventiva Hospital Universitari Vall d’Hebron
- Slides: 28