v REACCIONES v ADVERSAS A v FRMACOS v




















- Slides: 22

v REACCIONES v ADVERSAS A v FÁRMACOS v ANTITUBERCULOSIS (RAFAs) Prof. Dr. Domingo Palmero Hospital Muñiz, UBA, USAL

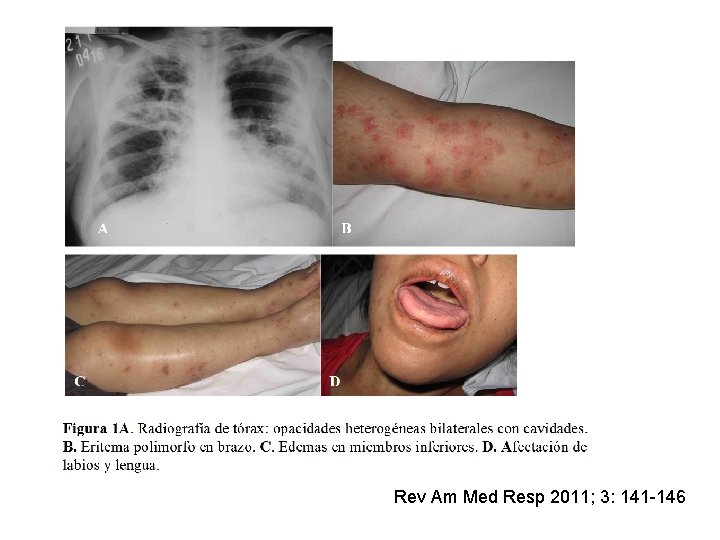
ü Paciente de 26 años, enfermera, se diagnostica TB pulmonar con baciloscopía +. ü Inicia HRZE con buena tolerancia por aproximadamente 30 días. ü Al día 35 de tratamiento consulta por rash. ü Se observa eritrodermia generalizada. ü Hepatograma: GPT x 25 VMN, GOT x 20 VMN, subictérica, Quick 60%. ü Hemograma: 12. 000 blancos, 2. 350 Eosinófilos.

¡DRESS! (Reacción inducida por drogas con eosinofilia y síntomas sistémicos)

¿CONDUCTA? ü Suspender el tratamiento antifímico. ü Iniciar hidroxicina (25 -50 mg c/12 hs) + meprednisona (1 mg/kg/d). ü Exhaustivo examen de las lesiones cutáneas buscando compromiso mucoso (enantema)= ¿epidermolisis? , tratamiento local. ü Control hematológico, hepatograma, función renal= ¿diario? . . a) Si b) No c) ¿Por qué?

ü La paciente mejora lentamente de sus lesiones cutáneas con descamación generalizada. ü A la tercer semana el hepatograma normaliza. Parámetros renales no se modificaron. Hemograma: 200 Eosinófilos. ü Se plantea reiniciar tratamiento. ¿Con qué modalidad y droga/drogas? ü Siempre se reinicia de a una droga, durante como máximo una semana, y se controla dentro de esa semana hepatograma y hemograma. ü Hay que comenzar con drogas no hepatotóxicas (levofloxacina, estreptomicina, etambutol). ü Se puede comenzar con levofloxacina. Si hay reacción cutánea, en dosis progresiva a lo largo de una semana.

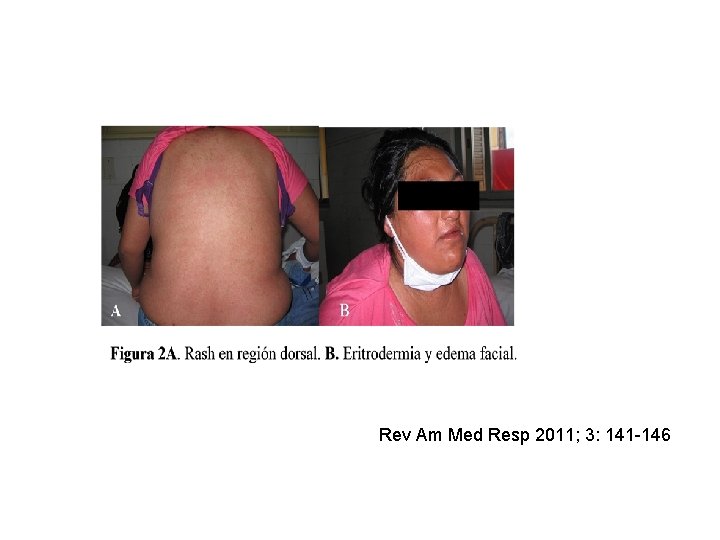
ü Bueno, toleró la levofloxacina. ¿Cómo seguimos? ü Decidimos etambutol: es oral, de fácil administración y bajo perfil de toxicidad…… Iniciará 200 mg el 1 er. día, 400 el 2º, 800 el 3º y luego 1. 200. ü Al 2º día amanece con eritrodermia, fiebre, edema facial, los eosinófilos suben a 1700 y las transaminasas x 15. ü Suspendemos todo, y a esperar nuevamente que se normalicen los parámetros clínicos y biológicos. Ya sabemos que etambutol NO y levofloxacina SI.

ü Una vez normalizada (dos semanas esta vez), le reiniciamos levofloxacina sin novedades y vamos por la segunda droga: estreptomicina. 100 mg IM el 1 er. día, luego 250, 500, 750 y si corresponde al peso, 1. 000 mg. ü ¡Sorpresa! Toleró la estrepto. Ya tenemos 2 drogas: levofloxacina y estrepto. ü ¿Cómo seguimos? Nos queda una única droga no hepatotóxica: la cicloserina. ü Ensayar drogas de 1ª. línea: isoniacida (más hepatotóxica pero con menor frecuencia; rifampicina al revés). ü También el linezolid, pero es una opción menos deseable por el costo y porque lo dejamos más para TBXDR.

ü Toleró la isoniacida, reintroducida en 50 mg el 1 er día, luego 100, 200 y finalmente 300 mg/d. Otra semana. Ya tenemos: levofloxacina, estreptomicina e isoniacida. ü ¿Probamos la rifampicina? ü Y, dále, probemos la rifampicina. Si la tolera nos permitirá hacer un tratamiento de 9 meses a partir de que armemos el esquema definitivo tolerado. ü Sin rifampicina y con un esquema que incluya DPL, se requerirán no menos de 18 meses de tratamiento.

ü Lamentablemente, no toleró la rifampicina. Otras dos semanas hasta estabilizarla y poder probar la cicloserina. ü La pirazinamida preferimos no probarla en este caso por la elevación importante de TA y caída del Quick. ü Finalmente toleró cicloserina + isoniacida + levofloxacina + estreptomicina. Nos quedamos allí. ¿Cuánto tiempo de inyectable? El resto ya sabemos que lo vamos a administrar 18 meses. ü 6 S H Lfx Cs + 12 H Lfx Cs ü Es un esquema pobre, si las lesiones son muy extensas (carga bacilar) podríamos intentar introducir linezolid.

TOXICIDAD CONJUNTA DE FÁRMACOS ANTI-TB: üIntolerancia digestiva üHepatotoxicidad (valor máximo normal de TA x 5 o x 3 si hay síntomas). En orden de frecuencia. Z, R, H. Régimen no hepatotóxico: E+S+Lfx üReacciones cutáneas (desde exantemas urticarianos hasta Steven. Johnson y Lyell). Todos los fármacos pueden darlas.

DRESS Drug Rash with Eosinophilia and Systemic Symptoms syndrome (1996, Bocquet) • Fiebre, edema facial, exantema, linfadenopatía, compromiso hepático y renal. • Mortalidad 10%, pacientes con falla multiorgánica. • Difficult clinical management of anti-tuberculosis DRESS syndrome. . Palmero D, Castagnino J, Musella RM, Mosca C, González Montaner P, de Casado GC. Int J Tuberc Lung Dis. 2013; 17(1): 76 -8

Rev Am Med Resp 2011; 3: 141 -146

Rev Am Med Resp 2011; 3: 141 -146

Incidence of Serious Side Effects from First-Line Antituberculosis Drugs among Patients Treated for Active Tuberculosis. Yee D et al. Am J Resp Crit Care Med 2003 Ø PZ : 1, 48/100 personas/mes exposición ØINH: 0, 49 ØRMP: 0, 43 ØEMB: 0, 07

MONITOREO DE RAFA. ØControl diario por el administrador del DOT y reporte de novedades al médico. ØExamen clínico inicial y luego mensual. ØPerfil biológico inicial, al mes y luego cada 2 meses: hemograma, VSG, hepatograma, creatinina, uricemia e ionograma (mensual si recibe inyectables), orina. ØAl inicio del tratamiento: glucemia, VIH, test de embarazo. ØExamen oftalmológico inicial, luego bimestral (EMB). ØAudiometría inicial, luego bimestral (inyectables).

ESQUEMA NO HEPATOTÓXICO: ESTREPTO + LEVO + EMB + (CICLOSERINA) + (Linezolid) ¿QUÉ DROGAS REINICIAR? : 1 - ISONIACIDA. 2 -RIFAMPICINA.

REACCIONES CUTÁNEAS LEVES: como exantema urticariano o prurigo, se indican antihistamínicos e inclusive dosis bajas de corticoides sin suspender el tratamiento. GRAVES: Ø Específicas: fotosensibilidad por FQ, clofazimina. ØExantema generalizado, vesiculoso o con compromiso de mucosas (eritema polimorfo, sindromes de Stevens Johnson y Lyell) : suspender el tratamiento y administrar medicación antihistamínica y corticoidea hasta que mejore.

INYECTABLES ØNEFROPATIA, INSUFICIENCIA RENAL. Suspender si es posible. Alternativas: rotar aminoglucósidos a capreomicina, administración intermitente, ajustarla dosis por clearance de creatinina. ØTRASTORNOS ELECTROLÍTICOS: suplementar K y Mg. Atención a la hipopotasemia.

MIOARTRALGIAS ØPirazinamida: descartar hiperuricemia en el estudio inicial del paciente, interrogar sobre gota. ØFluoroquinolonas: tendinitis. Puede ser muy invalidante. Kinesioterapia, AINE. Suspensión definitiva del fármaco en raras ocasiones.

ØNeuritis óptica: EMB. SUSPENDERLO DEFINITIVAMENTE (puede ocasionarla la H). Es reversible en etapas iniciales. Control oftalmológico inicial, bimestral luego e interrogatorio frecuente del paciente respecto de agudeza visual y visión de los colores. ØHipotiroidismo: etionamida y PAS. Terapia de sustitución, evaluación por Endocrinología.

CONCLUSIONES v Las RAFAs complican el tratamiento de la TB, requieren internaciones prolongadas y pueden ser causa de fracaso terapéutico. v En el caso ejemplo: 3 meses de internación, egresó con un esquema “liviano” (mayor posibilidad de recaídas). v Siempre contar con pruebas de sensibilidad. v Por último: para el manejo de las RAFAs, que es muy artesanal, hacen falta 3 virtudes: * Sapiencia * Experiencia * Y, sobre todo, paciencia

djpalmero@intramed. net