Uso adecuado de antibiticos en infecciones respiratorias bajas

Uso adecuado de antibióticos en infecciones respiratorias bajas BRONQUITIS AGUDA
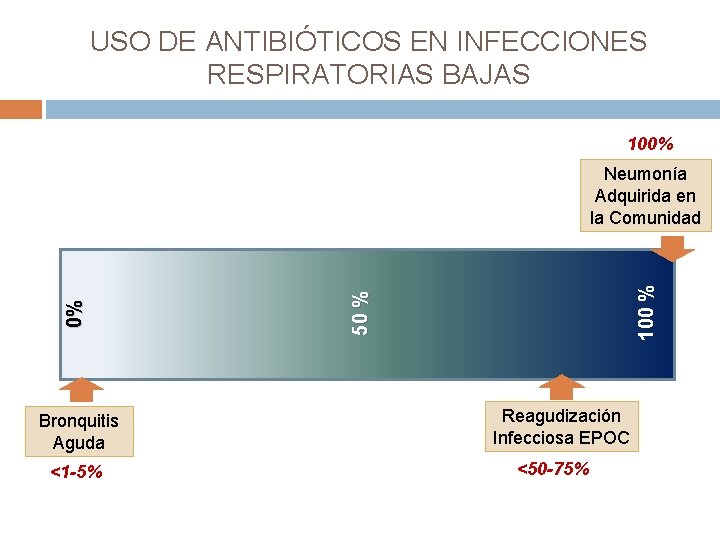
USO DE ANTIBIÓTICOS EN INFECCIONES RESPIRATORIAS BAJAS 100% Bronquitis Aguda <1 -5% 100 % 50 % 0% Neumonía Adquirida en la Comunidad Reagudización Infecciosa EPOC <50 -75%
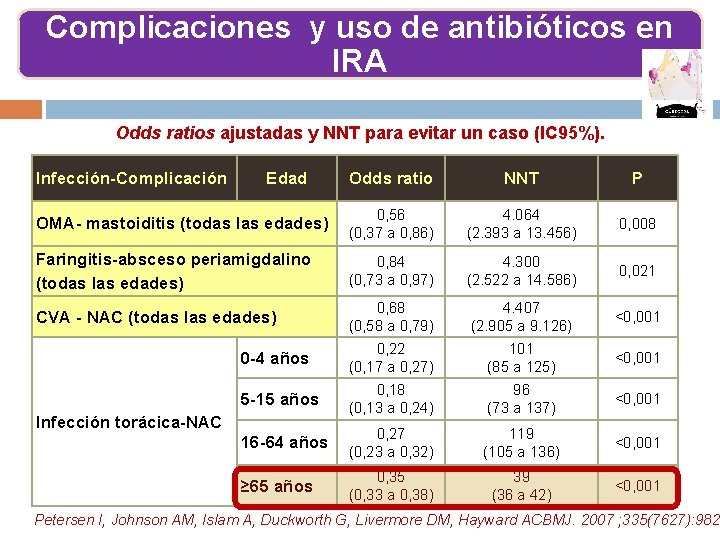
Complicaciones y uso de antibióticos en IRA Odds ratios ajustadas y NNT para evitar un caso (IC 95%). Infección-Complicación Edad Odds ratio NNT P OMA- mastoiditis (todas las edades) 0, 56 (0, 37 a 0, 86) 4. 064 (2. 393 a 13. 456) 0, 008 Faringitis-absceso periamigdalino (todas las edades) 0, 84 (0, 73 a 0, 97) 4. 300 (2. 522 a 14. 586) 0, 021 CVA - NAC (todas las edades) 0, 68 (0, 58 a 0, 79) 4. 407 (2. 905 a 9. 126) <0, 001 0 -4 años 0, 22 (0, 17 a 0, 27) 101 (85 a 125) <0, 001 5 -15 años 0, 18 (0, 13 a 0, 24) 96 (73 a 137) <0, 001 16 -64 años 0, 27 (0, 23 a 0, 32) 119 (105 a 136) <0, 001 ≥ 65 años 0, 35 (0, 33 a 0, 38) 39 (36 a 42) <0, 001 Infección torácica-NAC Petersen I, Johnson AM, Islam A, Duckworth G, Livermore DM, Hayward ACBMJ. 2007 ; 335(7627): 982.

Bronquitis aguda Síntomas • Frecuente: tos generalmente productiva con empeoramiento nocturno y >7 días (media: 2 -4 semanas) • Otros síntomas: • Expectoración clara, amarillenta, purulento (50% de BA) o incluso hemoptoica Inflamación de vías respiratorias bajas • Disnea leve acompañada de tos que dura de 1 a 3 semanas. • Dolor torácico, febrícula, escalofríos Exploración: • Ruidos respiratorios (roncus modificables por la tos, sibilancias por broncoespasmo con reducción del FEV 1 en 40%) • Importante: distinguir la bronquitis aguda de la neumonía Etiología: • Vírica (90 -95%) Virus respiratorio sincitial, parainfluenza, influenza A y B, coronavirus (1 -3), adenovirus, Rinovirus, Coxsackievirus y echovirus • No víricas: • Mycoplasma pneumoniae (2. 5%), Chlamydia pneumoniae (2%), Moraxella catarrhalis, Bordetella pertussis • Haemophilus influenzae, neumococo (poco frecuentes en adulto sin enfermedad previa) • No relación etiología “no vírica” con tos ni con aspecto esputo La sobreinfección bacteriana GRAVE y riesgo de neumonía asociado a la BA es poco frecuente en individuos sanos (<1%)

Uso de antibióticos en Bronquitis aguda Amoxicillin for acute lower-respiratory-tract infection in primary care when pneumonia is not suspected: a 12 -country, randomised, placebo-controlled trial. Little P, et al. Lancet Infect Dis 13(2): 123– 129. Estudio GRACE: 16 Grupos de 12 paises europeos (España), entre 20072010 Ensayo controlado multicéntrico europeo de placebo (n=1023) vs amoxicilina (n=1038) RESULTADOS: • No diferencias significativas en duración de los síntomas calificado como " moderadamente mala" o peor, ni en la gravedad de los síntomas • Desarrollo de síntomas nuevos o peores fue significativamente menos frecuentes en el grupo de amoxicilina (15, 9 vs 19, 3, p = 0, 043 ; NNT: 30 ) • Náuseas , erupción o diarrea fueron significativamente más frecuentes en el grupo de amoxicilina (NN dañar: 21 , IC 95 % 11 a 174 , p = 0, 025) • Ninguna evidencia de beneficio selectivo en pacientes ≥ 60 años CONCLUSIONES: En infecciones respiratorias bajas clínicamente no complicadas (sin sospecha clínica de neumonía) amoxicilina (1 gr/8 h, 7 días) ofrece poco
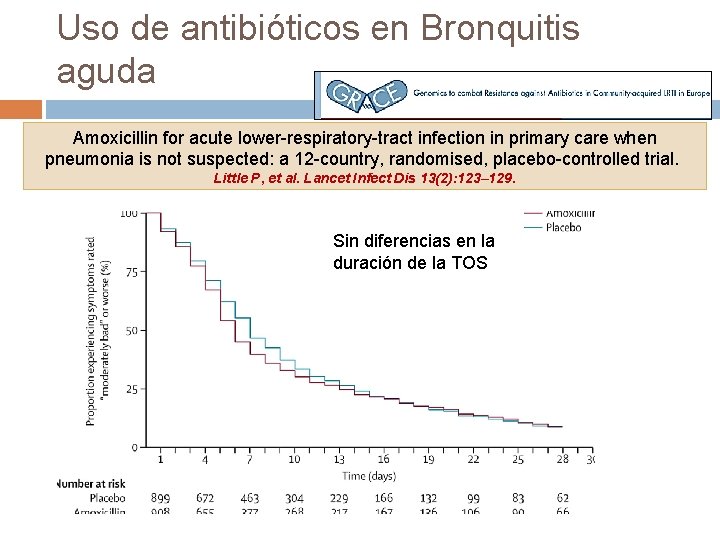
Uso de antibióticos en Bronquitis aguda Amoxicillin for acute lower-respiratory-tract infection in primary care when pneumonia is not suspected: a 12 -country, randomised, placebo-controlled trial. Little P, et al. Lancet Infect Dis 13(2): 123– 129. Sin diferencias en la duración de la TOS

Interpretación del valor de proteína C reactiva en una infección del tracto respiratorio inferior (en pacientes sin EPOC) Valor de PCR (mg/L) % de casos Observaciones Decisión de tratar o no con antibióticos Infección respiratoria que se Evitar la prescripción de 1. < 20 PCR no~70% puede diferenciar la infección del tracto respiratorio autolimita inferior (IRVB) de etiología bacteriana de la viral. antibióticos La mayoría tiene una infección Evitar la prescripción de 2. Ayuda a diferenciar IRVB graves de las que se autolimitan. respiratoria que se autolimita. antibióticos en la mayoría 3. La PCR nunca debe considerarse como una prueba aislada. Es 20 - 50 ~15% Considerar la PCR junto con los de los casos. Considerar la una prueba de diagnóstico adicional que puede ser de ayuda para factores de riesgo, signos y prescripción diferida de determinar la gravedad de la enfermedad (complementa a la HªC y síntomas de la infección antibióticos EF). Se combinan infecciones Biomarcador útil par descartar infecciones autolimitadas y más graves. Es Considerar la prescripción de importante considerar antibióticos si se sospecha 50 - 100 ~10% potencialmente graves en las infecciones del tracto comorbilidad, factores de infección bacteriana respiratorio inferior, cuando la historia clínica y la riesgo, signos y síntomas exploración no son concluyentes y tenemos > 100 ~5% física. Infección grave Prescribir antibióticos dudas razonables Procalcitonina< 0, 10 mcg / L: NO Antibiíotico de que el paciente pueda tener un ¿Procalcitonina procalcitonina> 0, 50 mcg / L: Antibioterapia proceso neumónico. ?

El tratamiento de la BA con antibióticos podría valorarse en: Cuadro de 7 -10 días de infección respiratoria baja en pacientes no EPOC Con elevada sospecha de etiología bacteriana (PCR capilar >100 mg/L) 1. Con signos de alarma por afectación grave (valorar hospitalización): 1. 2. 3. 4. 5. 2. 3. Disnea severa, taquipnea (≥ 30 rpm), dolor torácico, hemoptisis persistente Fiebre alta mantenida (≥ 39ºC) Disminución del nivel de conciencia. Taquicardia, hipotensión arterial Descompensación de enfermedad crónica de base grave Empeoramiento progresivo: deterioro progresivo del malestar general, aparición de fiebre o el aumento de la tos y/o de la dificultad respiratoria Presencia de factores de alto riesgo de descompensación y complicaciones

Bronquitis aguda: Factores de alto riesgo de infección grave y/o complicaciones: National Institute for Health and Clinical Excellence (NICE clinical guideline 69. 2018) Factores de alto riesgo de descompensación y complicaciones Pacientes con alto riesgo de complicaciones de la BA por presentar comorbilidad importante en riesgo de descompensarse Pacientes > 65 años con ≥ 2 o Pacientes > 80 de años con ≥ 1 de los siguientes criterios • Inmunosupresión severa • Insuficiencia cardiaca congestiva en tratamiento farmacológico • Insuficiencia respiratoria crónica (O 2 domiciliario) • Insuficiencia renal crónica grave (G 4 < 30 ml/min) • Insuficiencia hepática crónica (descompensada) • Enfermedades neuromusculares crónicas • Fibrosis quística • Diabetes mellitus tipos 1 ó 2 ( >10 -15 años de evolución, indulino-dependiente) • Insuficiencia cardiaca congestiva en tratamiento farmacológico • Uso concurrente de corticoides orales. Uso diario ≥ 10 mg de prednisona al día o equivalente, ≥ un mes) • Hospitalización en el año previo

Tos ferina. Infección por B. pertussis en 7 -32% de adultos con tos persistente (> 3 sem) Criterios clínicos Cualquier persona con tos que dure al menos dos semanas y al menos una de las tres siguientes: • • • Tos paroxística Estridor inspiratorio Vómitos provocados por la tos o Cualquier persona diagnosticada de tos ferina por un médico o Niños < un año con episodios de apnea Criterios de laboratorio Al menos uno de los tres siguientes: • • Aislamiento de B. pertussis en una muestra clínica. Detección del ácido nucleico de B. pertussis en una muestra clínica Respuesta de anticuerpos específicos de B. pertussis Los resultados de la serología deben interpretarse según el estado de vacunación Criterios epidemiológicos: • Vínculo epidemiológico entre humanos y humanos • Período de incubación 6 -20 días, más a menudo 10 días. Contacto con un caso confirmado 6 -20 días antes del inico de los síntomas Caso sospechoso: • Persona que cumple los criterios clínicos. Caso probable: Caso confirmado: • Persona que cumple los criterios clínicos y tiene vínculo epidemiológico con un caso confirmado. • persona que cumple los criterios clínicos y de laboratorio.

Bronquitis aguda Pautas de tratamiento antibiótico Infección potencialmente grave: • Amoxicilina 500/8 horas, 5 días • Claritromicina 500 mg/12 h, 5 -7 d Sospecha de infección por Bordetella pertussis • Elección: • Eritromicina 500 m 81 h (7 días) • Claritromicina 500 mg/12 h (7 días) • Azitromicina 500 mg/día (3 días) • Alternativo: • Trimetoprim Sulfametoxazol 800 mgl 160 mg 112 h (7 días) NICE clinical guideline 69. July 2008 Smucny J, Fahey T, Becker L, Glazier R. Biblioteca Cochrane Plus, 2008 Número 4. Oxford: Update
- Slides: 11