USL 19 Adria 04 2016 Il diabete persone

USL 19 Adria 04. 2016 Il diabete: persone, malati, studenti e insegnanti Il diabete mellito a scuola Roberto Mattei

Diabete Mellito di tipo 1 Il diabete mellito di tipo 1 costituisce una delle malattie croniche più frequenti. Gli obiettivi più importanti che i Pediatri Diabetologi perseguono sono: • ottenere il miglior controllo glicemico e metabolico possibile, • ridurre significativamente la prevalenza delle complicanze, • fare in modo che la malattia interferisca il meno possibile sulla qualità di vita del bambino e della sua famiglia.

Diabete nell’età evolutiva (OMS, ADA) • Diabete mellito di tipo 1 (T 1 DM) • Diabete mellito di tipo 2 (T 2 DM) • Diabete gestazionale • Altri tipi specifici: §Difetti genetici della funzione cellulare (MODY) §Diabete associato a malnutrizione (MRDM) §Sindromi con insulino-resistenza §Intolleranze transitorie al glucosio (può essere indicativo di diabete latente) §Diabete secondario (fibrosi cistica, pancreatite, . . ) §Associato con malattie genetiche/sindromi §Diabete ereditario materno e sordità (MIDD) §Diabete neonatale
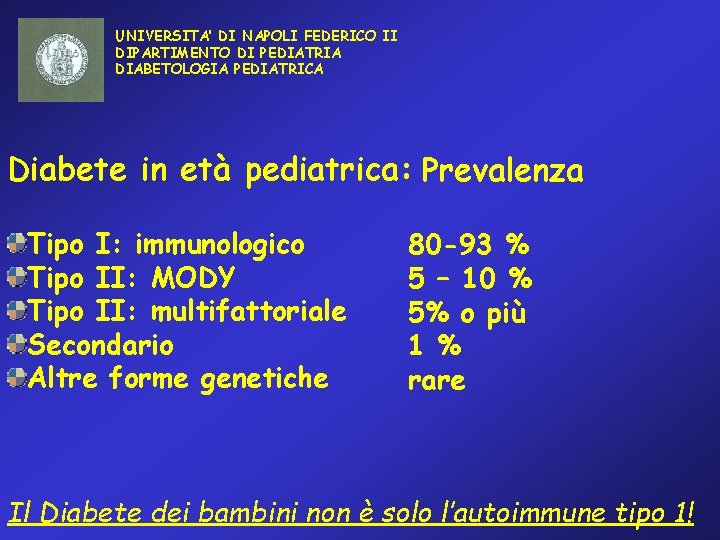
UNIVERSITA’ DI NAPOLI FEDERICO II DIPARTIMENTO DI PEDIATRIA DIABETOLOGIA PEDIATRICA Diabete in età pediatrica: Prevalenza Tipo I: immunologico Tipo II: MODY Tipo II: multifattoriale Secondario Altre forme genetiche 80 -93 % 5 – 10 % 5% o più 1 % rare Il Diabete dei bambini non è solo l’autoimmune tipo 1!
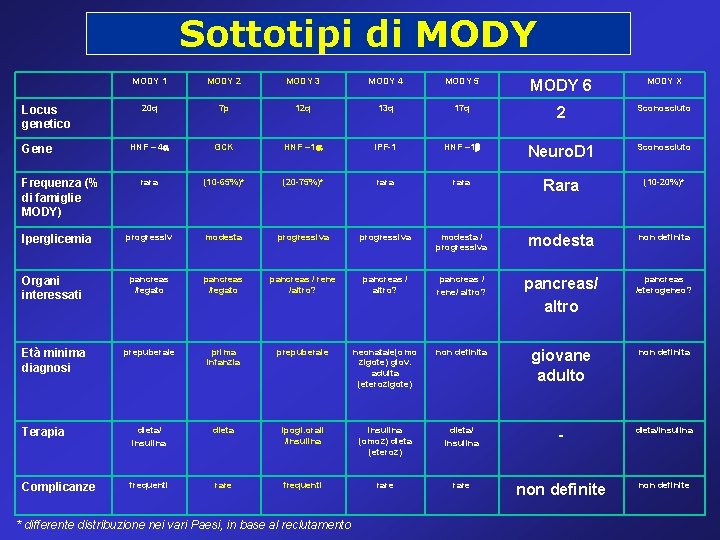
Sottotipi di MODY 1 MODY 2 MODY 3 MODY 4 MODY 5 MODY 6 MODY X 20 q 7 p 12 q 13 q 17 q 2 Sconosciuto HNF – 4 a GCK HNF – 1 a IPF-1 HNF – 1 Neuro. D 1 Sconosciuto rara (10 -65%)* (20 -75%)* rara Rara (10 -20%)* progressiv modesta progressiva modesta / progressiva modesta non definita pancreas /fegato pancreas / rene /altro? pancreas / rene/ altro? pancreas/ altro pancreas /eterogeneo? prepuberale prima infanzia prepuberale neonatale(omo zigote) giov. adulta (eterozigote) non definita giovane adulto non definita Terapia dieta/ insulina dieta ipogl. orali /insulina (omoz) dieta (eteroz) dieta/ insulina - dieta/insulina Complicanze frequenti rare non definite Locus genetico Gene Frequenza (% di famiglie MODY) Iperglicemia Organi interessati Età minima diagnosi * differente distribuzione nei vari Paesi, in base al reclutamento

UNIVERSITA’ DI NAPOLI FEDERICO II DIPARTIMENTO DI PEDIATRIA DIABETOLOGIA PEDIATRICA Forme genetiche: Diabete Mitocondriale S. Kearns. Sayre Diabete, sordità, miopatia DIDMOAD Diabete mellito e insipido, sordità, atrofia ottica TRMA Diabete, sordità, anemia tiamino-sensibile

UNIVERSITA’ DI NAPOLI FEDERICO II DIPARTIMENTO DI PEDIATRIA DIABETOLOGIA PEDIATRICA Forme genetiche: Il Diabete Neonatale Transitorio 1/3 Permanente 1/3 Ricorrente 1/3 Disomia 6 q 22 -23 Delezione Duplicazione Difetto di secrezione insulinica Talora quadro sindromico

UNIVERSITA’ DI NAPOLI FEDERICO II DIPARTIMENTO DI PEDIATRIA DIABETOLOGIA PEDIATRICA Le iperglicemie da stress Iperglicemie (140 -350 mg/dl) registrabili in corso di malattie acute. Età tipica sotto i 4 anni. Soggetti peraltro sani e non diabetici in un follow -up < 5 anni. Piu’ frequenti in corso di febbri, convulsioni, traumi cerebrali. “L’iperglicemia non è sempre diabete…”

UNIVERSITA’ DI NAPOLI FEDERICO II DIPARTIMENTO DI PEDIATRIA DIABETOLOGIA PEDIATRICA Diagnosi erronee (>10%) ØSepsi urinaria ØAddome acuto ØAnoressia nervosa ØIpertiroidismo ØDisturbi dell’adolescenza
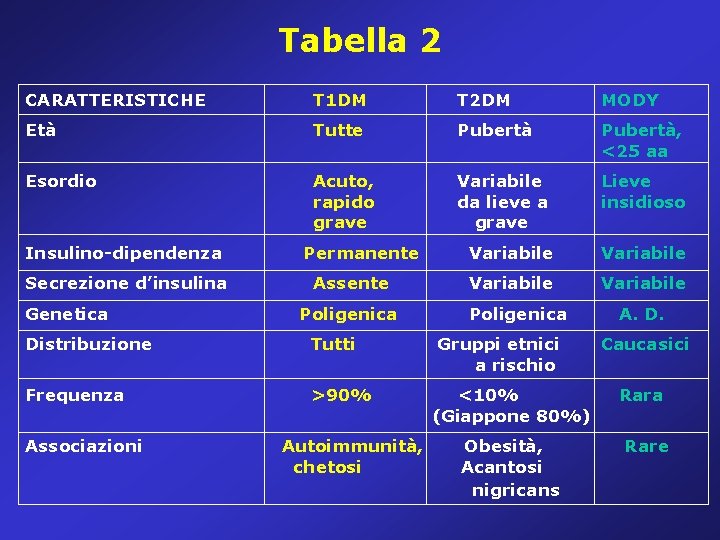
Tabella 2 CARATTERISTICHE T 1 DM T 2 DM MODY Età Tutte Pubertà, <25 aa Esordio Acuto, rapido grave Variabile da lieve a grave Lieve insidioso Variabile Insulino-dipendenza Secrezione d’insulina Genetica Permanente Assente Poligenica Distribuzione Tutti Frequenza >90% Associazioni Autoimmunità, chetosi Poligenica Gruppi etnici a rischio <10% (Giappone 80%) Obesità, Acantosi nigricans A. D. Caucasici Rara Rare


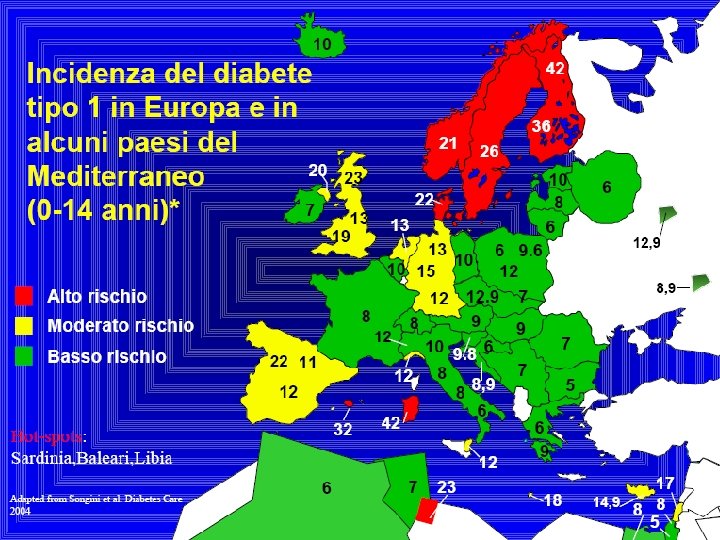
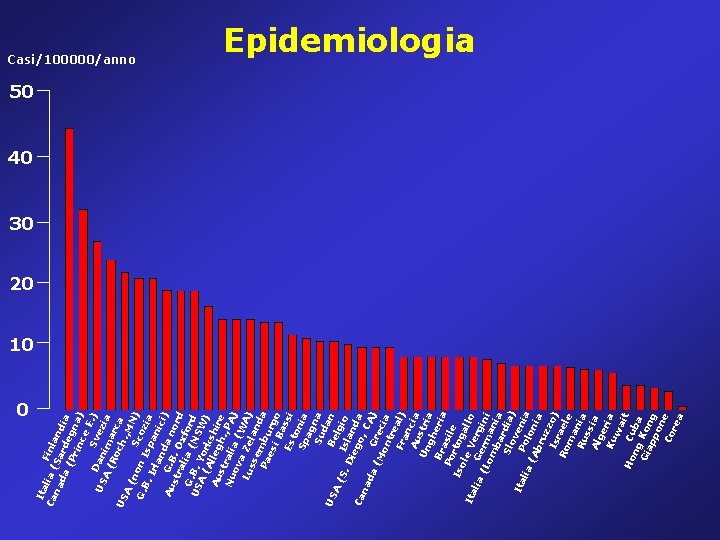
Epidemiologia Per studiare l’epidemiologia del diabete in età pediatrica sono stati istituiti: • WHO DIAMOND Study (progetto multinazionale coordinato dalla OMS (oltre 80 Paesi partecipanti nei 5 continenti), • EURODIAB ACE Study (progetto finanziato dall’Unione Europea, coinvolgente 24 regioni d’Europa) Nel nostro Paese: • RIDI (Registro Italiano del Diabete Infantile)

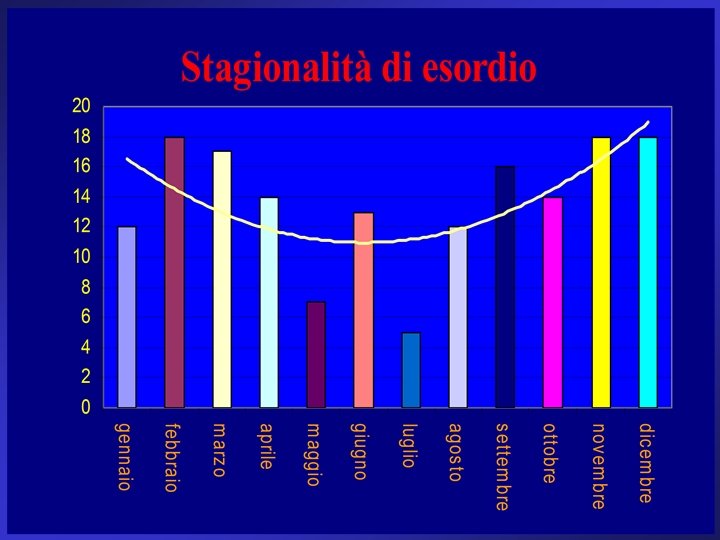
Nuove acquisizioni • Aumento dell’incidenza del diabete nel bambino in molti Paesi (circa 3 -5% per anno) • Epidemie (in Polonia, in Nuova Zelanda, in Estonia e negli Stati Uniti), per la maggior parte nella prima metà degli anni ’ 80 • Stagionalità (aumento dell’incidenza nei mesi invernali) • Differenze di incidenza nelle varie età pediatriche • In alcuni Paesi è stata osservato un significativo incremento dell’incidenza nei primi 5 anni • Non vi sono sostanziali differenze tra maschi e femmine

Fattori ambientali (aumento di incidenza in popolazioni migranti, studi su gemelli, epidemie in alcune regioni, etc. ): • Infezioni virali (Echovirus, Coxsackie A e B) • Alimenti (proteine del latte vaccino, glutine, vitamina D, altri) • Tossine I fattori ambientali favoriscono l’instaurarsi dei meccanismi autoimmunitari che conducono alla distruzione delle betacellule
0 Ita Ca lia ( Finla na S n da ard dia (P egn rin a ce ) E. ) S US Dan vez ia A ( im Ro arc a ch US. , M A( N no Sc ) G. B. n Isp ozia Irl an anic Au G. B da n i) str. O ord a x G. lia ( ford B US. Y NS W A ( or All ksh ) Au eg s h ire Nu trali. , PA ) ov a ( WA Lu a Ze ) l ss em and Pa bu a es r i B go as s Es to i Sp nia ag Su na d US Be an A( lgi I S. o Di slan eg d Ca o, a na CA da G (M rec ) on i tre a a Fr an l) Au cia Un stri gh a er Br ia Po asile Iso rtog all le Ita o V lia Ge erg rm ini (L om an ba ia Slo rdia) ve Ita lia Pol nia (A oni a br uz z o) Is Ro raele ma Ru nia s Alg sia e Ku ria wa Ho Cu it ng ba Gi Kon ap po g n Co e re a Casi/100000/anno Epidemiologia 50 40 30 20 10

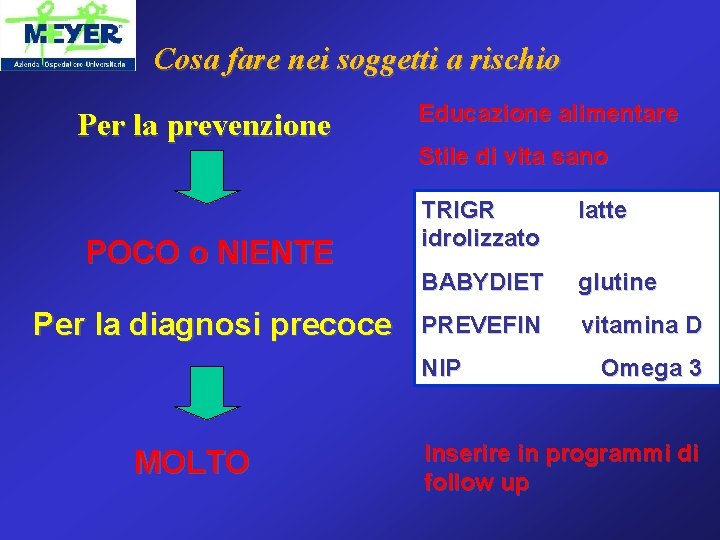
Cosa fare nei soggetti a rischio Per la prevenzione POCO o NIENTE Per la diagnosi precoce Educazione alimentare Stile di vita sano TRIGR idrolizzato latte BABYDIET glutine PREVEFIN vitamina D NIP Omega 3 MOLTO Inserire in programmi di follow up
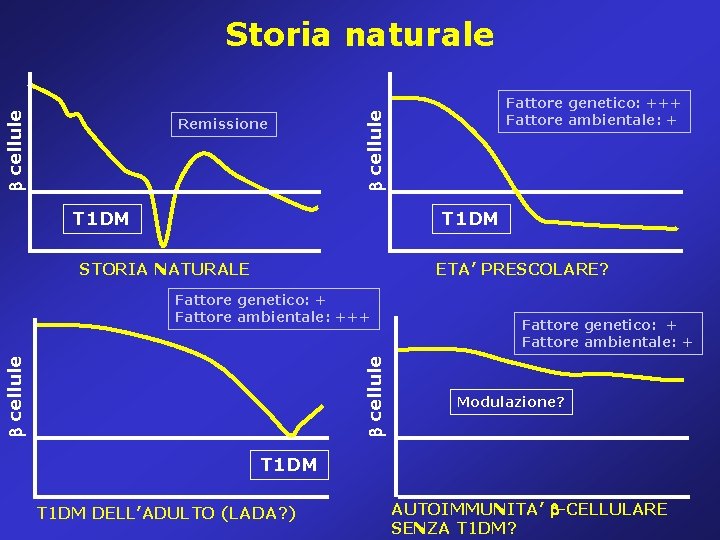
Remissione Fattore genetico: +++ Fattore ambientale: + cellule Storia naturale T 1 DM STORIA NATURALE ETA’ PRESCOLARE? cellule Fattore genetico: + Fattore ambientale: +++ Fattore genetico: + Fattore ambientale: + Modulazione? T 1 DM DELL’ADULTO (LADA? ) AUTOIMMUNITA’ -CELLULARE SENZA T 1 DM?

Terapia insulinica Gli scopi del trattamento insulinico del diabete mellito di tipo 1 in età evolutiva sono: • Normalizzare la glicemia (ottimizzare Hb. A 1 c) • Evitare l’ipoglicemia • Assicurare una buona crescita
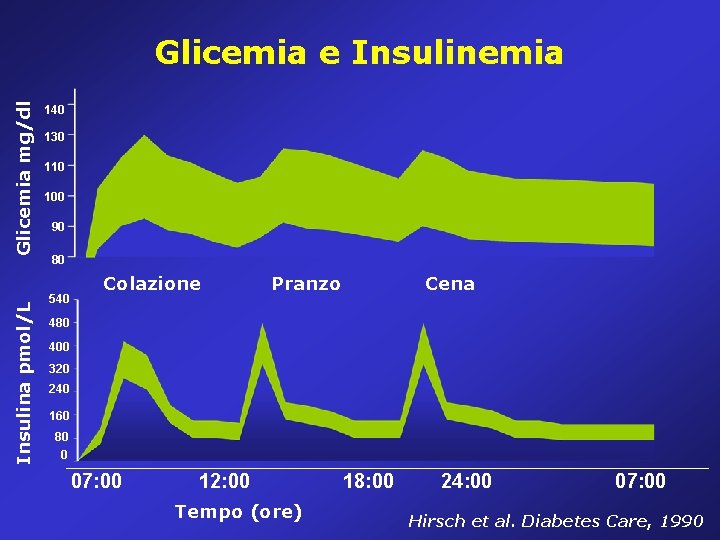
Insulina pmol/L Glicemia mg/dl Glicemia e Insulinemia 140 130 110 100 90 80 540 Colazione Pranzo Cena 480 400 320 240 160 80 0 07: 00 12: 00 Tempo (ore) 18: 00 24: 00 07: 00 Hirsch et al. Diabetes Care, 1990

Insulin Analogs • Analogs are more predictable and more reliable and consistent in action. Less chance of hypoglycemia. • Rapid Acting: - Humalog (Lispro) - Novolog (Aspart) - Apidra (Glulisine) • Long Acting (Basal): - Lantus (Glargine) - Levemir (Detemir) q Mixes: Novolog 70/30 and Humalog 75/25 & 50/50
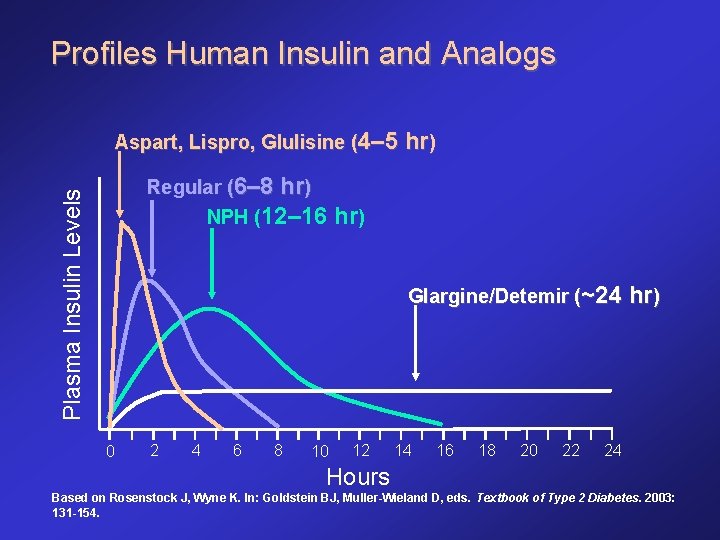
Profiles Human Insulin and Analogs Aspart, Lispro, Glulisine (4– 5 hr) Plasma Insulin Levels Regular (6– 8 hr) NPH (12– 16 hr) Glargine/Detemir (~24 hr) 0 2 4 6 8 10 12 14 16 18 20 22 24 Hours Based on Rosenstock J, Wyne K. In: Goldstein BJ, Muller-Wieland D, eds. Textbook of Type 2 Diabetes. 2003: 131 -154.

Malattie e condizioni associate • Malattie cutanee associate al diabete • Osteopenia • Problemi odontoiatrici • Cura dei piedi • Malattie della tiroide (tiroidite di Hashimoto ed ipotiroidismo, morbo di Graves) • Morbo di Addison • Gastrite atrofica • Malattia celiaca • Altre malattie autoimmuni

Diabete e disordini autoimmuni associati Tiroiditi Anemia perniciosa Addison Miastenia gravis Diabete tipo 1 Uveiti Porpora idiopatica Leucopenia idiopatica Cirrosi biliare primitiva Colite ulcerosa S. Di Sjogren Artrite reumatoide Collagenopatie MALATTIE Organo specifiche Non organo specifiche

1. PERCHÈ È IMPORTANTE LA SCUOLA BENESSERE DEL RAGAZZO PSICOLOGICO SOCIALE FISICO Lo STATO PSICOLOGICO del paziente diabetico non è estraneo al CONTROLLO METABOLICO La SCUOLA è, assieme alla FAMIGLIA, uno dei due micro-sistemi che concorrono ad aumentare il benessere dei bambini/ragazzi/adolescenti (con o senza diabete) La modalità di VERIFICA del bambino rispetto alla malattia è “AMBIENTALE”

2. IL VISSUTO DEGLI INSEGNANTI ALCUNI DATI Il corpo insegnanti è scarsamente informato sul diabete: • Solo il 25% dichiara di avere sufficienti nozioni e di averle apprese dai propri alunni e dai loro genitori; • Il 50% delle famiglie si dichiara insoddisfatto per la scarsa collaborazione degli insegnanti; • L’ 85% degli insegnanti ignora che anche i bambini possono essere affetti da diabete; • Il 76% crede che sia una malattia invalidante; • Il 15% crede che sia letale ed infettiva. • La maggior parte degli insegnanti non sa riconoscere i sintomi dell’ipoglicemia né sa quali provvedimenti immediati prendere; talora i sintomi vengono interpretati come indisciplina o scarsa applicazione allo studio. (Multari)

3. IL VISSUTO DELL’ALUNNO A SCUOLA INCOMPRENSIONE Gli insegnanti lo potrebbero rimproverare ingiustamente perché in possesso di scarse informazioni o idee sbagliate FRUSTRAZIONE I compagni, per ingenuità, potrebbero costruirsi delle false credenze sulla malattia e tendere ad emarginarlo o a deriderlo IMPOTENZA Il bambino stesso, soprattutto all’inizio, si deve confrontare con degli effettivi nuovi vincoli che ha e con cui deve fare i conti

MICROINFUSORE Pompa per l’infusione di insulina, costituita da: COMPUTER che consente la programmazione di 48 diverse velocità di infusione SISTEMA DI INFUSIONE: pistone siringa che eroga insulina (analogo ad azione rapida) in un piccolo catetere di Teflon da posizionare sottocute mediante un ago introduttore rimovibile

VANTAGGI E LIMITAZIONI DELL’USO DEI MICROINFUSORI IN ETA’ PEDIATRICA Possibilità di programmare diverse velocità di infusione basale e prandiale Miglioramento del compenso metabolico e della qualità di vita del paziente, riduzione delle crisi ipoglicemiche e del fabbisogno insulinico Costo elevato in termini economici e di impegno del paziente e del team curante

Nei pazienti con: • andamento glicemico instabile • frequenti ipoglicemie, specialmente notturne • glicemie accettabili in presenza di valori di Hb. A 1 c alti (indici di insoddisfacente compenso metabolico) PUO’ ESSERE VALUTATA LA POSSIBILITA’ di posizionare il sensore glicemico per 3 giorni Il SENSORE è un elettrodo molto sottile, collegato ad un MONITOR, collocato all’interno di un ago cannula che viene inserito sottocute, nella zona addominale. Esso rileva le variazioni della concentrazione di glucosio nel liquido interstiziale ogni 10 secondi, ed ogni 5 minuti viene effettuata una media dei valori così ottenuti dando luogo a 288 rilevazioni ogni 24 ore.
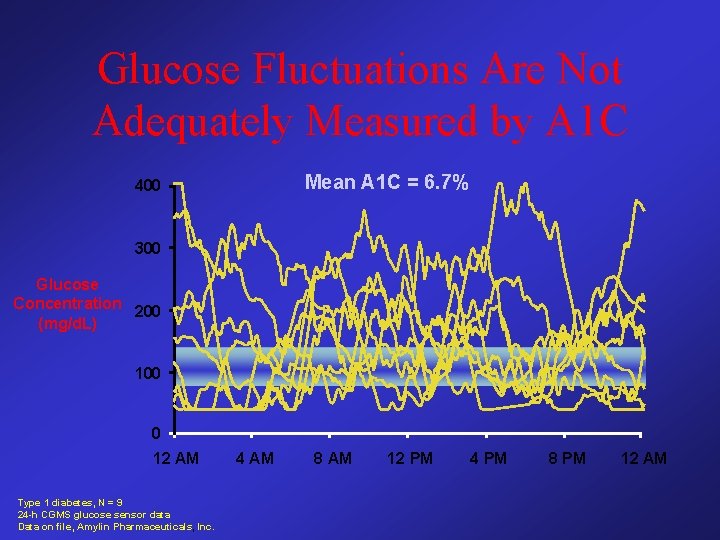
Glucose Fluctuations Are Not Adequately Measured by A 1 C Mean A 1 C = 6. 7% 400 300 Glucose Concentration 200 (mg/d. L) 100 0 12 AM Type 1 diabetes, N = 9 24 -h CGMS glucose sensor data Data on file, Amylin Pharmaceuticals, Inc. 4 AM 8 AM 12 PM 4 PM 8 PM 12 AM
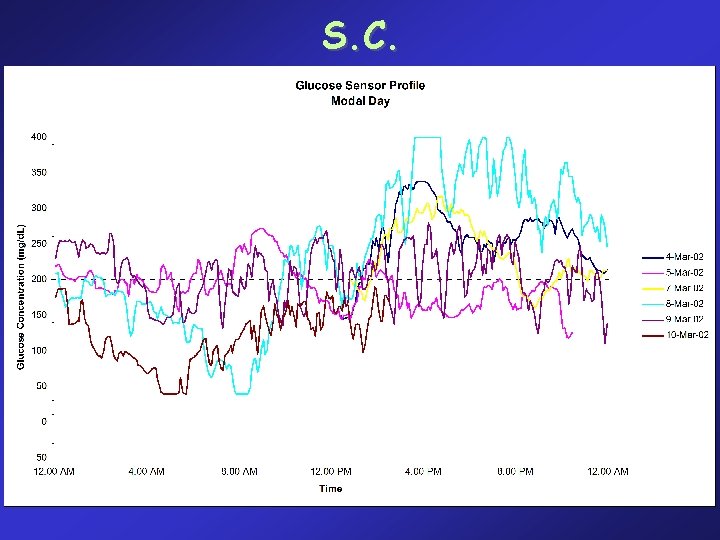
S. C.

Computer portatile, holter e microinfusore La chiusura del circuito tra sensore e infusore è per ora immaginabile solo con l’holter e non con i sistemi non invasivi.

Complicanze • Già durante l'adolescenza (o comunque 2 -5 anni dopo l’esordio del diabete) possono evidenziarsi le prime alterazioni strutturali e funzionali relative alle complicanze microvascolari. • Nei bambini e negli adolescenti l'angiopatia diabetica è costituita principalmente dalla microangiopatia (microcircolo retinico e glomerulare) • La neuropatia diabetica e la macroangiopatia sono le altre due principali complicanze tardive

Retinopatia diabetica • Minime lesioni retiniche si sviluppano dopo 20 anni di malattia • Una retinopatia a rischio di cecità può potenzialmente svilupparsi dopo 30 anni di malattia • Le metodiche più sensibili per lo screening delle precoci lesioni retiniche sono rappresentate dalla retinografia e dalla fluoroangiografia. • Lo screening è raccomandato dopo 5 anni di diabete in soggetti con inizio in epoca prepuberale e dopo i 15 anni di vita in tutti gli altri (Berlin Retinopathy Study) • I controlli devono essere effettuati ogni 2 anni

Nefropatia diabetica • L’incidenza aumenta dopo 5 anni di malattia e raggiunge un picco intorno ai 20 anni • Comporta un aumento del rischio di mortalità che non è solo legato all’insufficienza renale ma anche all’aumentata incidenza di problemi cardiovascolari • La nefropatia diabetica manifesta è preceduta da una fase clinicamente silente ma caratterizzata da un’escrezione di albumina urinaria nel range microalbuminurico (20 -200 g/min)

Screening della nefropatia diabetica Si esegue valutando l’escrezione urinaria di albumina (albumin excretion rate, AER) in raccolta temporizzata notturna: limite superiore negli adulti è 20 g/min. Tuttavia tale valore è arbitrario e ogni Centro dovrebbe costituire il proprio standard considerando patologico un valore superiore al valore di 2 DS rispetto alla media ottenuta nei bambini normali. Se ciò non fosse possibile si può utilizzare il valore soglia di 20 g/min avendo cura di correggere il valore ottenuto per la superficie corporea

Microalbuminuria • Non è sempre predittiva di proteinuria persistente • Si definisce Microalbuminuria persistente: AER > 20 g/min in 2 su 3 raccolte consecutive di urine della notte in 6 mesi • Lo screening dovrebbe essere eseguito ogni 6 -12 mesi a partire dall’età di 11 anni oppure dopo 5 anni di malattia nei bambini prepuberi e dopo 2 anni di malattia se l’esordio avviene dopo la pubertà • La microalbuminuria è associata ad alterazioni anatomopatologiche (ispessimento membrana basale glomerulare, espansione mesangio). • Il miglioramento del controllo metabolico rallenta la progressione di tali lesioni

Our Current Diabetes Approach Does Not Work Noncompliance is not a patient problem. It is a system failure. Dr. Paul Farmer First to successfully use complex drug regimens to treat AIDs and TB in Haiti © 2004, John Walsh, P. A. , C. D. E.

Current Treatment Interval (CTI) • Unlike many other chronic diseases where CTI is not critical, the current treatment interval in diabetes with a doctor’s visit every 3 to 4 months does not work © 2004, John Walsh, P. A. , C. D. E.

Required Treatment Interval (RTI) • The required treatment interval in diabetes is every 2 to 5 hours rather than 3 to 4 months • This is the typical time interval between decisions that significantly affect glucose levels, such as BG monitoring, food intake, and activity • Only something that is both available and intelligent can assist the person with a chronic disease like diabetes © 2004, John Walsh, P. A. , C. D. E.

When a system is not working for patients, trying harder will not work. Only changing the care system or our approach to care will work. © 2004, John Walsh, P. A. , C. D. E.
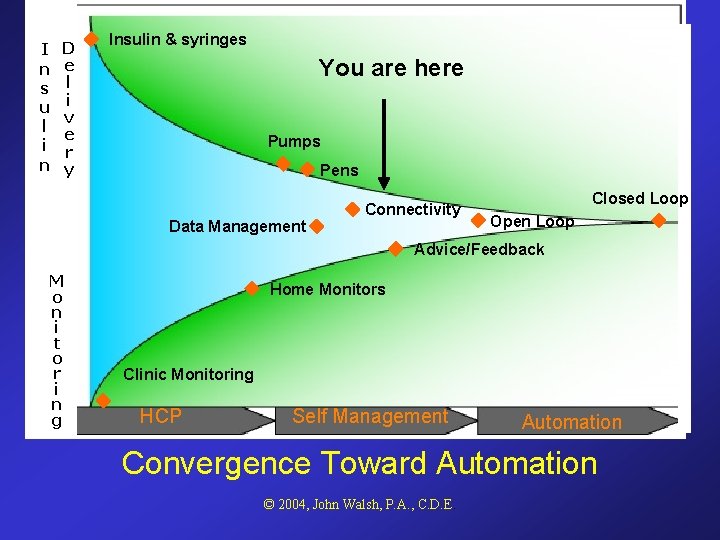
I n s u l i n D e l i v e r y Insulin & syringes You are here Pumps Pens Data Management Connectivity Closed Loop Open Loop Advice/Feedback M o n i t o r i n g Home Monitors Clinic Monitoring HCP Self Management Automation Convergence Toward Automation © 2004, John Walsh, P. A. , C. D. E.

Fattori di rischio I fattori di rischio per lo sviluppo di microangiopatia in età pediatrica sono: • Fattori metabolici (AGE, Polioli, Stress ossidativo, IGF 1, GH, ormoni surrenalici e gonadici) • Fattori vascolari • Fattori genetici

Strategie di prevenzione Le strategie in grado di prevenire e migliorare l’angiopatia diabetica in età pediatrica sono: • Controllo metabolico (terapia insulinica intensiva, DCCT) • Terapia antiipertensiva • Alimentazione

Follow-up Il follow-up raccomandato nei bambini ed adolescenti con diabete mellito di tipo 1 include: • Valutazioni trimestrali (altezza, peso, BMI, stadio puberale, pressione arteriosa) • Valutazioni annuali (colesterolo totale, colesterolo HDL, trigliceridi, creatinina, funzionalità tiroidea, autoanticorpi anti- tiroide, markers sierologici di malattia celiaca, immunoglobuline) • Valutazioni al raggiungimento della pubertà: fotografia del fundus e fluoroangiografia escrezione urinaria di albumina (AER)

I S U L I The total calories intake depends on patients age and activity but have to related to the desirable body weight. Total daily calories = IBW X Estimated daily energy Add 300 kcal/day during pregnancy. Add 500 kcal/day during lactation. Fibers, sweeteners, vitamins, and minerals. N Body weight Diet N 25 years male IBW 60 kgm 30 35 40 25 30 35 20 25 30 Physical activity 60 Kg X 30 kcal = 1800 kcal I N J E C T I O Breakfast 600 kcal Carbohydrate (65%) Protein (10%) 60 Fat (25%) Carbohydrate Protein (10%) Fat (25%) Diet Arabian bread Cheese Honey Glass of milk Total 390 150 100 gm 15 gm 17 gm Carbohy. Protein 30 gm --5 gm 10 gm 50 gm 2 gm 10 gm 5 gm 95 gm 17 gm Fat _ --10 gm 3 gm 5 gm_ 18 gm Lunch 800 kcal Carbohydrate (65%) Protein (10%) 80 Fat (25%) Carbohydrate Protein (10%) Fat (25%) Diet Rice chicken Salad Orange Total 520 200 130 gm 22 gm Carbohy. Protein Fat _ 80 gm --6 gm 5 gm 12 gm 30 gm 4 gm 10 gm -----___ 125 gm 19 gm 22 gm Dinner 400 kcal Carbohydrate (65%) Protein (10%) 40 Fat (25%) Carbohydrate Protein (10%) Fat (25%) Diet Tuna sandwich Apple Tea Total 260 100 65 gm 10 gm 11 gm Carbohy. Protein Fat _ 45 gm 12 gm 10 gm 15 gm -----95 gm 17 gm 18 gm N Multiple Insulin Injection Therapy _

Old Basal/Bolus Concepts • Basal insulin – ~ 50% of daily insulin need – Limits hyperglycemia after meals – Suppresses glucose production between meals and overnight • Bolus insulin (mealtime) – Limits hyperglycemia after meals – Immediate rise and sharp peak at 1 hour – 10% to 20% of total daily insulin requirement at each meal © 2004, John Walsh, P. A. , C. D. E.
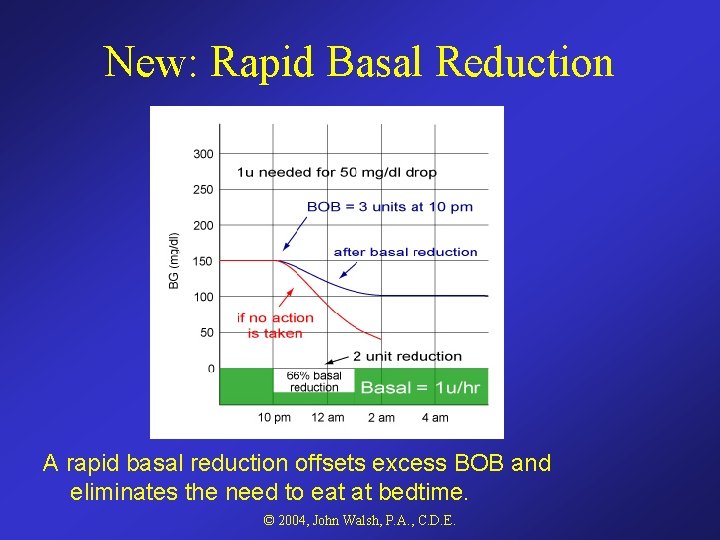
New: Rapid Basal Reduction A rapid basal reduction offsets excess BOB and eliminates the need to eat at bedtime. © 2004, John Walsh, P. A. , C. D. E.
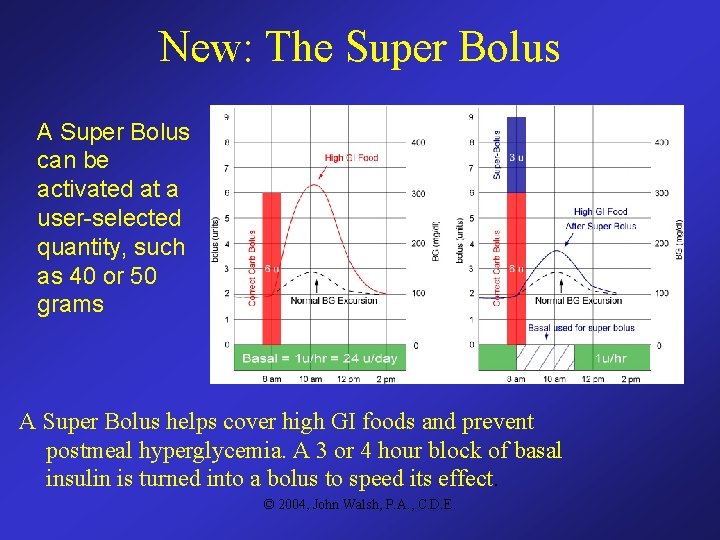
New: The Super Bolus A Super Bolus can be activated at a user-selected quantity, such as 40 or 50 grams A Super Bolus helps cover high GI foods and prevent postmeal hyperglycemia. A 3 or 4 hour block of basal insulin is turned into a bolus to speed its effect. © 2004, John Walsh, P. A. , C. D. E.

New: The Super Bolus • To ensure safety and success, the Super Bolus will require some clinical testing: – How long can basal delivery be stopped or reduced without increasing the risk for clogging of the infusion line – How long (3, 4, 5 hours? ) can the basal be lowered before a rebound high will occur once the Super Bolus is gone? – Is a reduction of the basal delivery rather than complete stoppage a better policy? – If a person sets their basal delivery too low or too high, will this affect a Super Bolus? © 2004, John Walsh, P. A. , C. D. E.
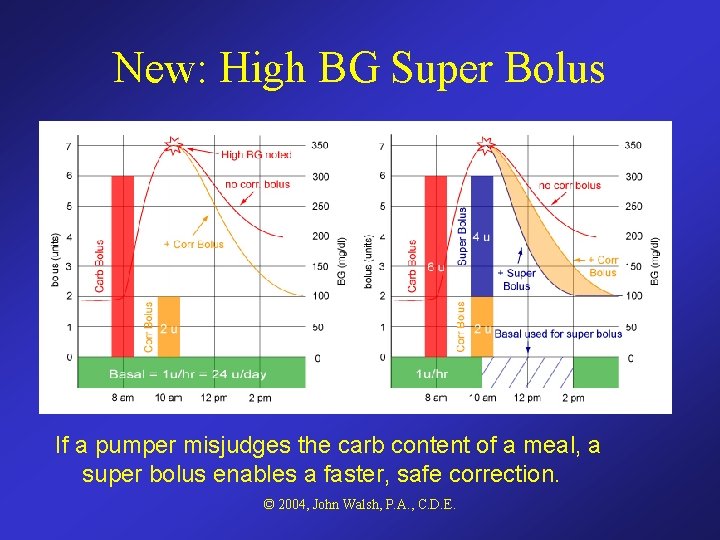
New: High BG Super Bolus If a pumper misjudges the carb content of a meal, a super bolus enables a faster, safe correction. © 2004, John Walsh, P. A. , C. D. E.
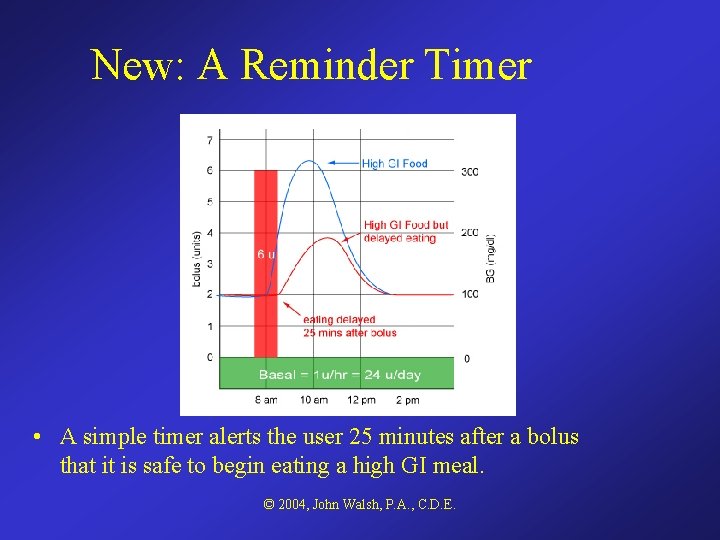
New: A Reminder Timer • A simple timer alerts the user 25 minutes after a bolus that it is safe to begin eating a high GI meal. © 2004, John Walsh, P. A. , C. D. E.
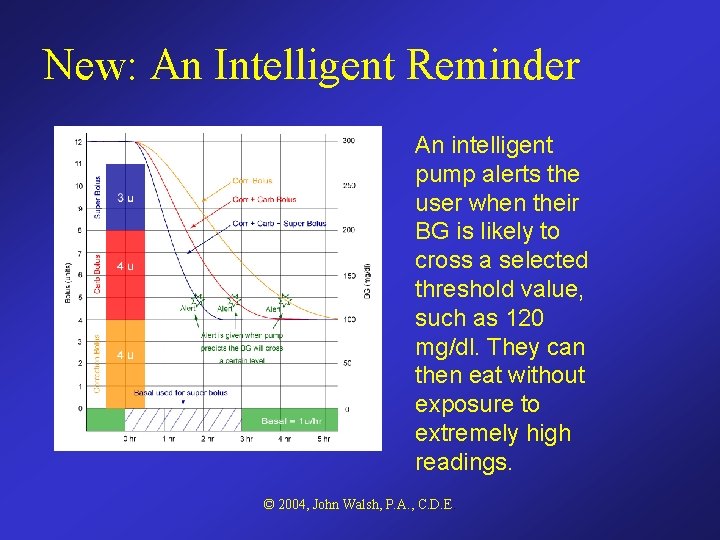
New: An Intelligent Reminder An intelligent pump alerts the user when their BG is likely to cross a selected threshold value, such as 120 mg/dl. They can then eat without exposure to extremely high readings. © 2004, John Walsh, P. A. , C. D. E.
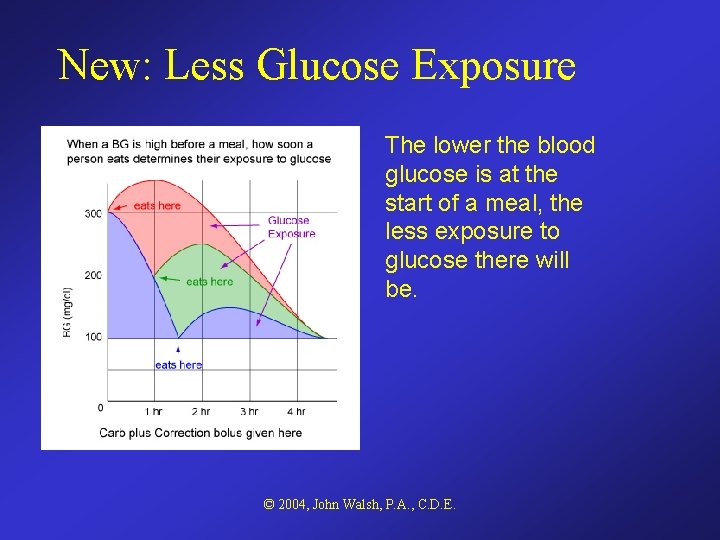
New: Less Glucose Exposure The lower the blood glucose is at the start of a meal, the less exposure to glucose there will be. © 2004, John Walsh, P. A. , C. D. E.

Prospettive future Nuove vie di somministrazione: • Infusione continua sottocutanea • Somministrazione per via inalatoria • Somministrazione orale • Terapia combinata Trapianto di pancreas e di insule Terapia genica

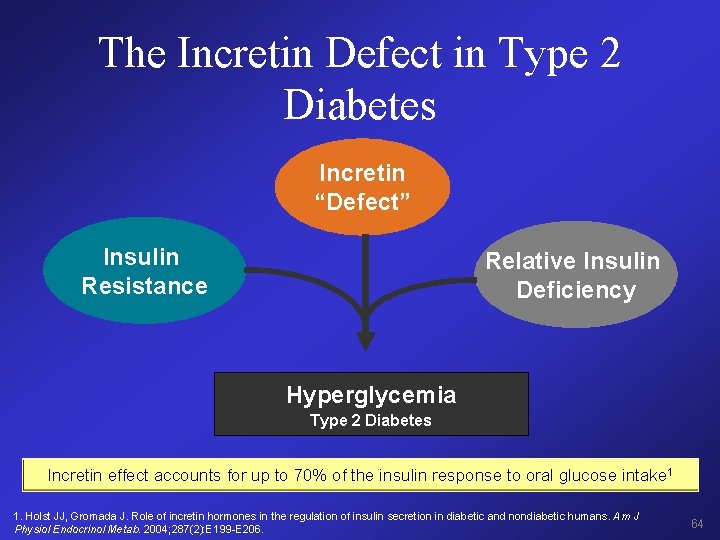
The Incretin Defect in Type 2 Diabetes Incretin “Defect” Insulin Resistance Relative Insulin Deficiency Hyperglycemia Type 2 Diabetes Incretin effect accounts for up to 70% of the insulin response to oral glucose intake 1 1. Holst JJ, Gromada J. Role of incretin hormones in the regulation of insulin secretion in diabetic and nondiabetic humans. Am J Physiol Endocrinol Metab. 2004; 287(2): E 199 -E 206. 64

ADA/EASD Consensus Statement Includes a GLP-1 Receptor Agonist STEP 1 At diagnosis: Lifestyle + MET If A 1 C ≥ 7% STEP 2 Tier 1: Well-validated core therapies* Lifestyle + MET + SFU Lifestyle + MET + basal insulin MET, metformin PIO, pioglitazone SFU, sulfonylurea STEP 3 OR Tier 2: Less well-validated therapies* Lifestyle + MET + GLP-1 receptor agonist† Lifestyle + MET + PIO “If hypoglycemia is particularly Lifestyle + MET + undesirable…” PIO + SFU of and/or “promotion weight loss is a consideration…” Lifestyle + MET + basal insulin Lifestyle + MET + intensive insulin *Validation based on clinical trials and clinical judgment. †Insufficient clinical use to be confident regarding safety. Adapted from Nathan DM, et al. Diabetes Care. 2009. 65
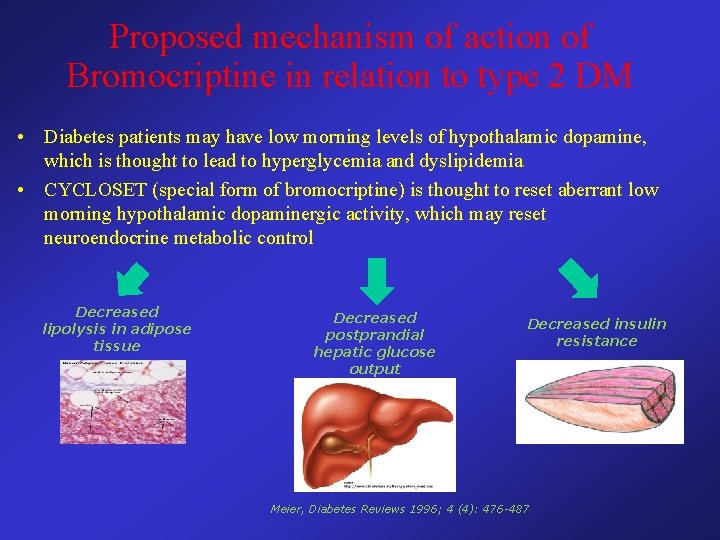
Proposed mechanism of action of Bromocriptine in relation to type 2 DM • Diabetes patients may have low morning levels of hypothalamic dopamine, which is thought to lead to hyperglycemia and dyslipidemia • CYCLOSET (special form of bromocriptine) is thought to reset aberrant low morning hypothalamic dopaminergic activity, which may reset neuroendocrine metabolic control Decreased lipolysis in adipose tissue Decreased postprandial hepatic glucose output Decreased insulin resistance Meier, Diabetes Reviews 1996; 4 (4): 476 -487

Newer Therapies • Newer DDP IV inhibitors. • Newer Insulin: Insulin Degludec which a new long acting insulin given only 3 times a week. • Newer GLP 1 agonists: given once a week. • Newer agents such as inhibitors of renal tubular glucose re absorption. • Newer smart pumps which communicate with CGMS monitors to deliver insulin more physiologically.
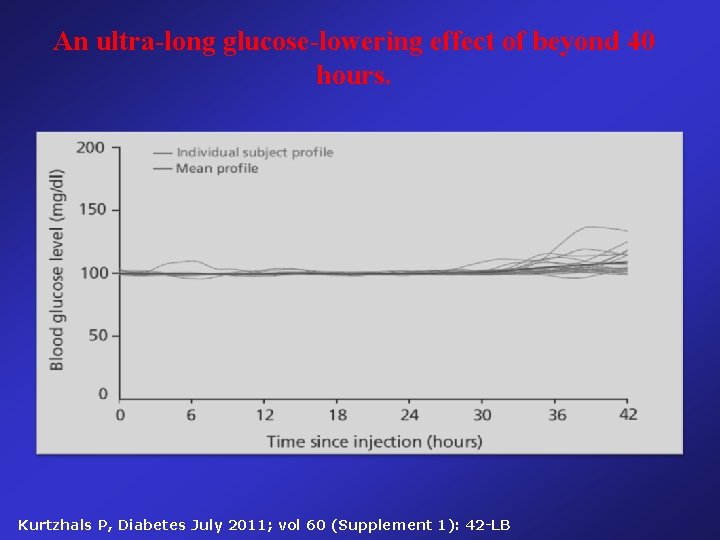
An ultra-long glucose-lowering effect of beyond 40 hours. Kurtzhals P, Diabetes July 2011; vol 60 (Supplement 1): 42 -LB
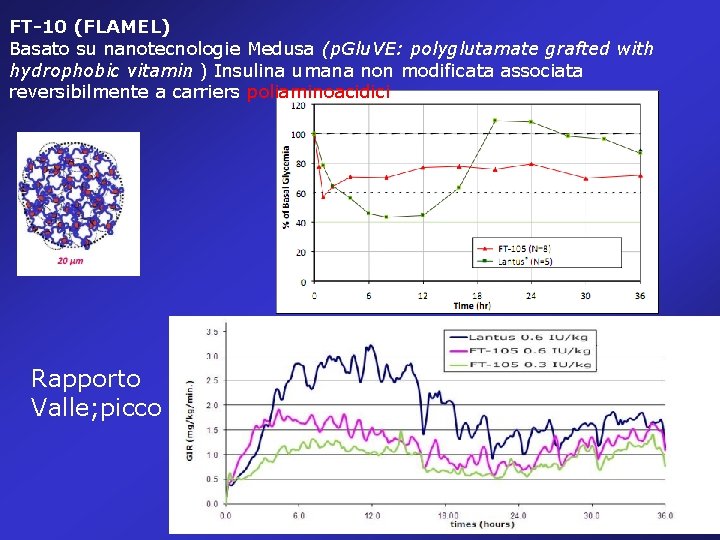
FT-10 (FLAMEL) Basato su nanotecnologie Medusa (p. Glu. VE: polyglutamate grafted with hydrophobic vitamin ) Insulina umana non modificata associata reversibilmente a carriers poliaminoacidici Rapporto Valle; picco
Terapia sostitutiva, NON farmacolog
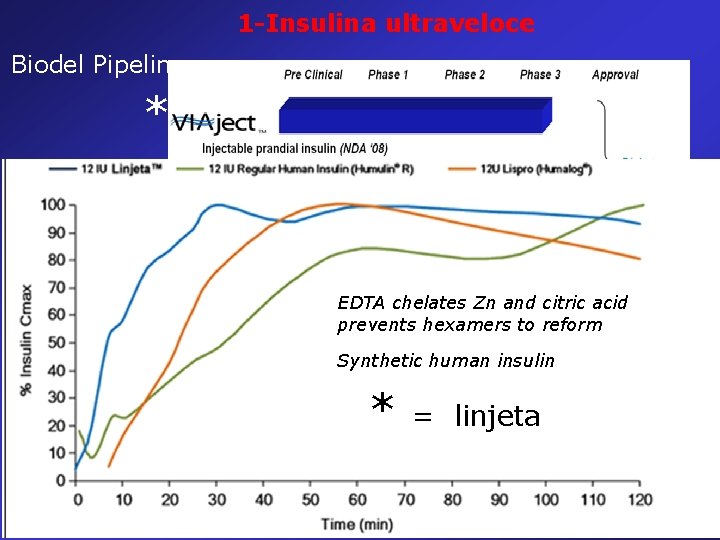
1 -Insulina ultraveloce Biodel Pipeline * EDTA chelates Zn and citric acid prevents hexamers to reform Synthetic human insulin * = linjeta Diabetes Sci Technol Vol 2, issue 4, July 2008, 568

La Biocon LTD ha presentato dati clinici nell’ uomo per la IN-105 (oral insulin) al EASD meeting in Rome Vantaggi: • Sistema Needle-free • Unico sistema di circolazione fisiologica (attraverso la vena porta) Studi rilevanti • soggetti con DMT 2 con placebo e compresse di 10, 15, 20 e 30 mg. • Assorbimento proporzionale alla dose somministrata • Riduzione della glicemia proporzionale alla dose somministrata
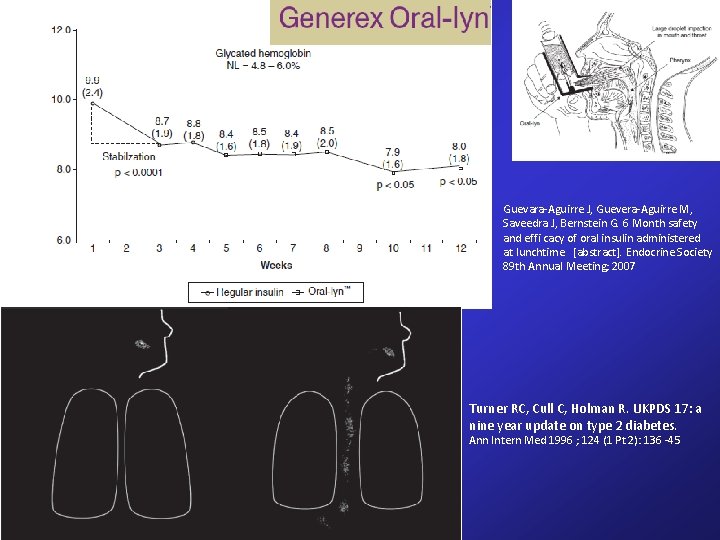
Guevara-Aguirre J, Guevera-Aguirre M, Saveedra J, Bernstein G. 6 Month safety and effi cacy of oral insulin administered at lunchtime [abstract]. Endocrine Society 89 th Annual Meeting; 2007 Turner RC, Cull C, Holman R. UKPDS 17: a nine year update on type 2 diabetes. Ann Intern Med 1996 ; 124 (1 Pt 2): 136 -45
- Slides: 73