URGENZE IN MEDICINA DI LABORATORIO Per esame di

URGENZE IN MEDICINA DI LABORATORIO

Per esame di urgenza si deve intendere quell’analisi di laboratorio la cui richiesta, esecuzione e refertazione debbono essere attuate in un tempo tale da assicurare un’ottimale condotta diagnostica e terapeutica in situazioni cliniche gravi e talora di pericolo per la vita del paziente.

Emergenze Per esame d’emergenza si intende quell’analisi di laboratorio che è necessaria al medico per fronteggiare le situazioni di pericolo di vita tipo: • Esami per diagnosi differenziale dei coma, • Esami per la valutazione delle cardiopatie ischemico infartuali, • Esami per la valutazione delle turbe elettrolitiche, • Esami per la valutazione della osmolarità e dell’equilibrioacido base in pediatria oppure in terapia intensiva.

Il “Turn. Around Time’’ (TAT) Con l’adozione di sistemi analitici automatici e della loro integrazione con sistemi informatici idonei il laboratorio clinico ha potuto gestire e migliorare un aspetto fondamentale della sua attività

TAT intralaboratorio: dalla ricezione della richiesta alla comunicazione del risultato TAT clinico: dalla formulazione della richiesta alla disponibilità dei risultati in termini di utilità clinica

Gli aspetti organizzativi che si dovrebbero prendere in considerazione per controllare il proprio TAT sono:

La trasmissione delle richieste

E’ indispensabile la presenza di adeguati Sistemi Informatici di Laboratorio e di Ospedale connessi tra di loro e di un metodo di identificazione dei campioni che ne permetta la tracciabilità durante l’iter preanalitico, analitico e post analitico.

L’accettazione dei campioni

Un sistema di trasporto dei campioni al laboratorio rapido, sicuro ed efficiente. Un sistema di accettazione, check-in, aliquotazione e smistamento campioni completamente automatico

La strumentazione analitica

La trasmissione dei risultati al Clinico/reparto richiedente

In laboratorio è necessaria la presenza di tappe di controllo il più possibile automatizzate sui risultati analitici prima della “autorizzazione” alla loro comunicazione al cliente. I mezzi adottati per la trasmissione dei referti devono essere rapidi e sicuri.

Fra gli esami Urgenti Ricordiamo: • Controllo dei markers cardiaci: Troponina e Mioglobina • Emogas Analisi
Storia dei Markers Cardiaci I Marcatori Biochimici di danno miocardico sono stati una scoperta avvenuta nei primi anni ‘ 50, quando La. Due e colleghi stavano studiando gli enzimi Transaminasi, allora noti come GOT (Glutammato. Ossalacetato transaminasi, ora detto AST) e GPT (Glutammato -Piruvato transaminasi, ora detto ALT).
Da indagini in diversi pazienti, i ricercatori hanno osservato che i livelli di Transaminasi sieriche si alzavano nettamente dopo un Infarto Miocardico (MI) ed è nata così l’era degli enzimi cardiaci. Il principio alla base di questi marcatori è che la morte cellulare causa il Rilascio di Proteine Cellulari nella circolazione!
Le Transaminasi però non sono specificatamente informativi come marcatori cardiaci a causa della loro abbondanza nel fegato, nel muscolo scheletrico e in altri tessuti.

Lattato Deidrogenasi (LDH) È un enzima contenente zinco, che fa parte della via glicolitica, e si trova potenzialmente il tutte le cellule dell’organismo.

Creatina Chinasi (CK) Trasferisce il fosfato ad alta energia tra creatina e ADP, principalmente nelle cellule muscolari, ma è poco specifico dato che si trova in tutti i tipi di muscolo e anche nel cervello e in altri tessuti.
Sia per LDH che per CK è stata ottenuta una migliore specificità cardiaca dopo la individuazione e la misurazione degli isoenzimi

Isoenzimi LDH E’ costituito da quattro monomeri (H, M) per cui può esistere in cinque isoenzimi che differiscono per caratteristiche chimico-fisiche utili per l’identificazione. • L'isoenzima M 4 (LDH 5) è predominante nei muscoli e nel fegato, mentre H 4 (LDH 1) nel cuore e H 3 M 1 (LDH 2) negli eritrociti. • L'isoenzima cardiaco (LDH 1) è facilmente riconoscibile perché è in grado di catalizzare la trasformazione dell'α-idrossibutirrato in α-cheto-butirrato.
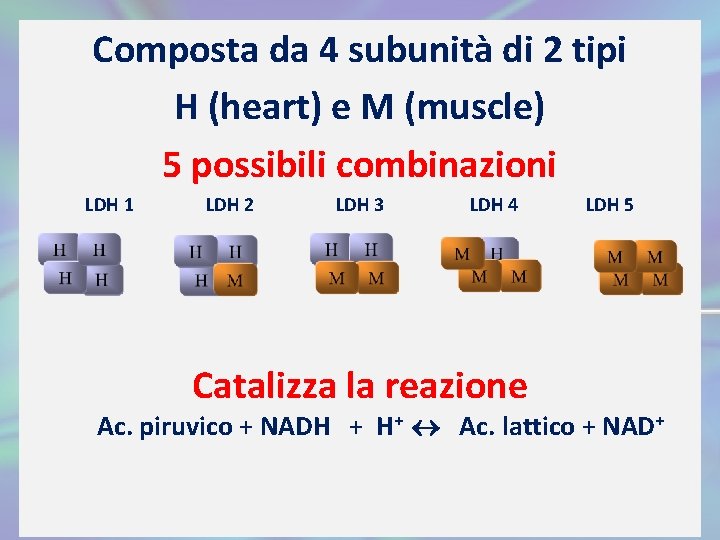
Composta da 4 subunità di 2 tipi H (heart) e M (muscle) 5 possibili combinazioni LDH 1 LDH 2 LDH 3 LDH 4 Catalizza la reazione LDH 5 Ac. piruvico + NADH + H+ Ac. lattico + NAD+

Isoforme LDH e prevalenza nei tessuti M. SCHELETRICA 5 4 3 2 1 RENE M. CARDIACA FEGATO 5 4 3 2 1 EMAZIE 5 4 3 2 1
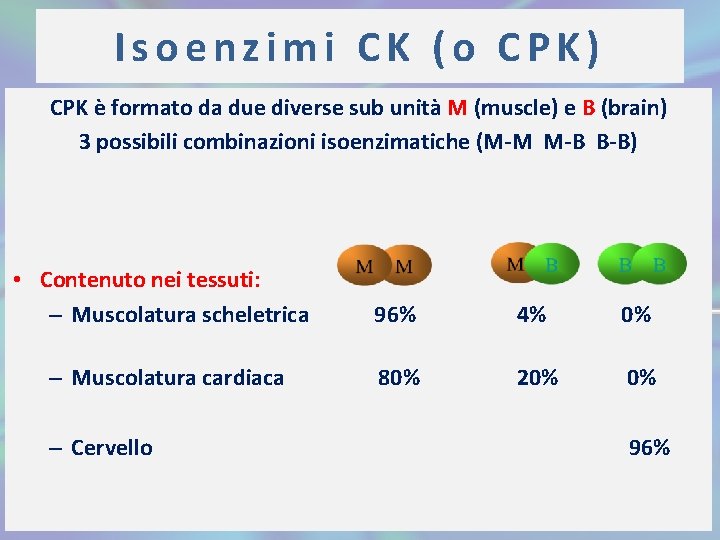
Isoenzimi CK (o CPK) CPK è formato da due diverse sub unità M (muscle) e B (brain) 3 possibili combinazioni isoenzimatiche (M-M M-B B-B) • Contenuto nei tessuti: – Muscolatura scheletrica 96% 4% 0% – Muscolatura cardiaca 80% 20% 0% – Cervello 96%

CK-MB massa • Incremento tra 2 -6 ore, picco 10 -24 ore, rientro 3 gg. • Utile (insieme alla Mioglobina) nelle prime 10 ore dall’inizio della sintomatologia • Correla con estensione della zona infartuata
Troponina Con l’avvento dei saggi immunometrici è diventato possibile per la prima volta ricercare marcatori di proteine organo-specifiche, che non hanno alcuna attività enzimatica misurabile. Questo ha portato all’introduzione del saggio per la troponina cardiaca (c. Tn), che oggi rappresenta il test di laboratorio più importante nella diagnosi cardiologica.
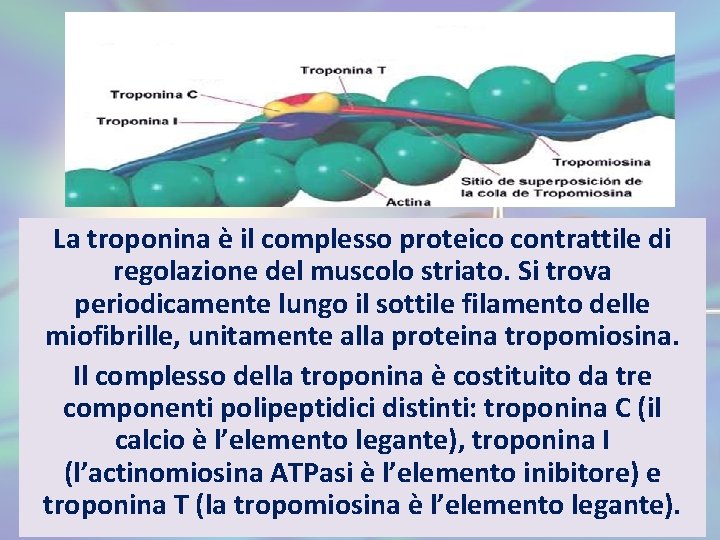
La troponina è il complesso proteico contrattile di regolazione del muscolo striato. Si trova periodicamente lungo il sottile filamento delle miofibrille, unitamente alla proteina tropomiosina. Il complesso della troponina è costituito da tre componenti polipeptidici distinti: troponina C (il calcio è l’elemento legante), troponina I (l’actinomiosina ATPasi è l’elemento inibitore) e troponina T (la tropomiosina è l’elemento legante).
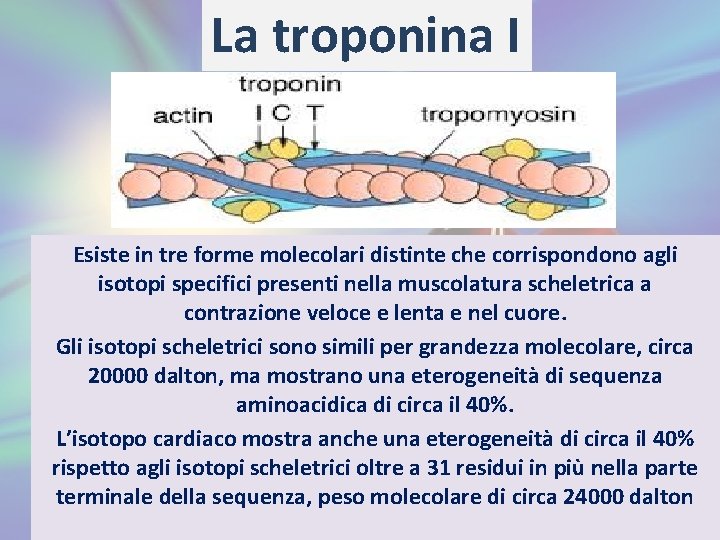
La troponina I Esiste in tre forme molecolari distinte che corrispondono agli isotopi specifici presenti nella muscolatura scheletrica a contrazione veloce e lenta e nel cuore. Gli isotopi scheletrici sono simili per grandezza molecolare, circa 20000 dalton, ma mostrano una eterogeneità di sequenza aminoacidica di circa il 40%. L’isotopo cardiaco mostra anche una eterogeneità di circa il 40% rispetto agli isotopi scheletrici oltre a 31 residui in più nella parte terminale della sequenza, peso molecolare di circa 24000 dalton
la troponina I cardiaca viene rilasciata nel sangue entro alcune ore dalla comparsa dei sintomi dell’infarto miocardico (IM) e rimane elevata per diversi giorni dopo l’infarto. I livelli di troponina I iniziano a superare i valori normali nelle 4 -8 ore successive alla comparsa del dolore toracico fino a raggiungere il picco dopo 12 -16 ore e rimangono elevati per 5 -9 giorni dopo l’infarto
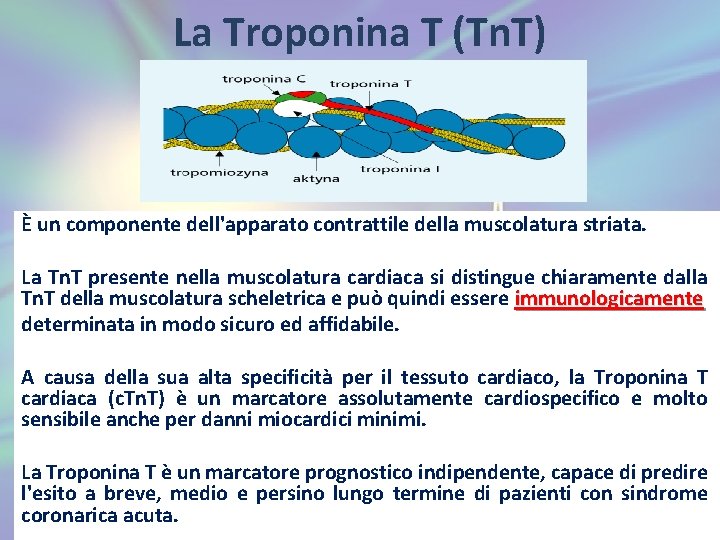
La Troponina T (Tn. T) È un componente dell'apparato contrattile della muscolatura striata. La Tn. T presente nella muscolatura cardiaca si distingue chiaramente dalla Tn. T della muscolatura scheletrica e può quindi essere immunologicamente determinata in modo sicuro ed affidabile. A causa della sua alta specificità per il tessuto cardiaco, la Troponina T cardiaca (c. Tn. T) è un marcatore assolutamente cardiospecifico e molto sensibile anche per danni miocardici minimi. La Troponina T è un marcatore prognostico indipendente, capace di predire l'esito a breve, medio e persino lungo termine di pazienti con sindrome coronarica acuta.

Troponine: falsi positivi • Presenza di anticorpi eterofili – (Fitzmaurice TF et al Clin Chem 1998) • Fattore reumatoide – (Dasgupta A et al Am J Clin Pathol 1999) • Incompleta separazione del siero – (Nosanchuk JS et al Clin Chem 1999) • Emolisi • Bilirubina – (Dasgupta A. et al J. Clin. Lab. Anal. 2001)
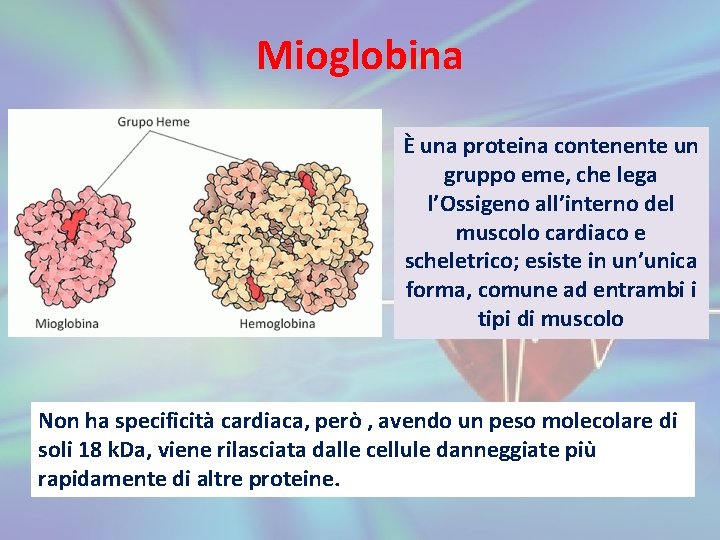
Mioglobina È una proteina contenente un gruppo eme, che lega l’Ossigeno all’interno del muscolo cardiaco e scheletrico; esiste in un’unica forma, comune ad entrambi i tipi di muscolo Non ha specificità cardiaca, però , avendo un peso molecolare di soli 18 k. Da, viene rilasciata dalle cellule danneggiate più rapidamente di altre proteine.
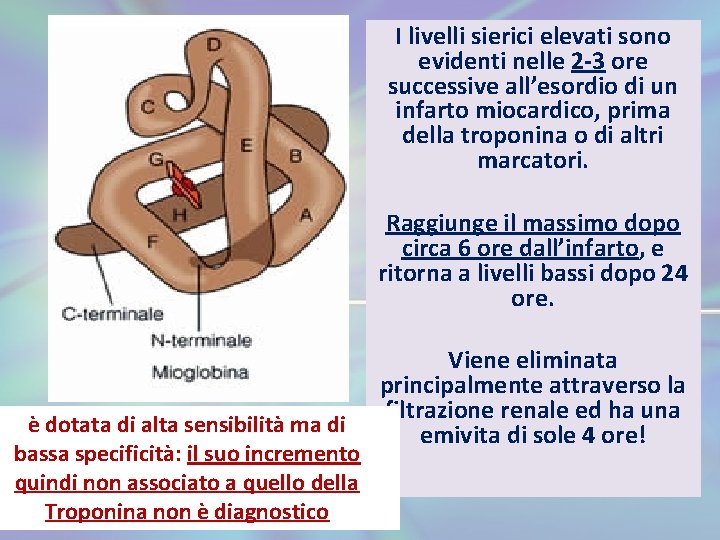
I livelli sierici elevati sono evidenti nelle 2 -3 ore successive all’esordio di un infarto miocardico, prima della troponina o di altri marcatori. Raggiunge il massimo dopo circa 6 ore dall’infarto, e ritorna a livelli bassi dopo 24 ore. è dotata di alta sensibilità ma di bassa specificità: il suo incremento quindi non associato a quello della Troponina non è diagnostico Viene eliminata principalmente attraverso la filtrazione renale ed ha una emivita di sole 4 ore!
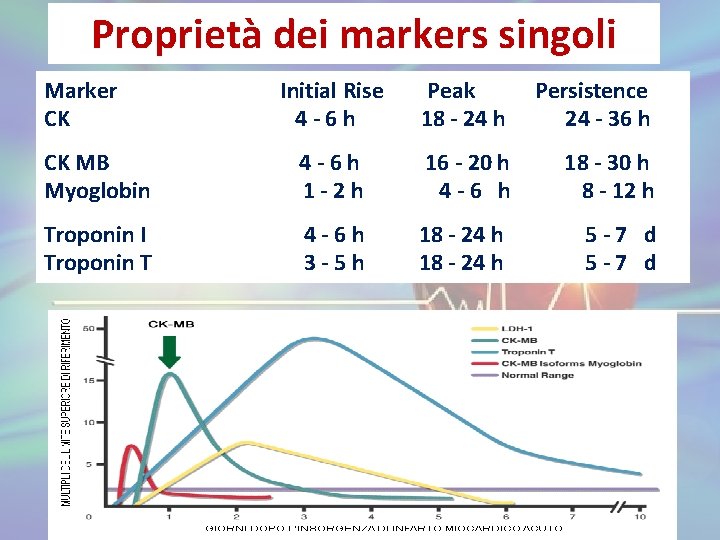
Proprietà dei markers singoli Marker CK Initial Rise 4 -6 h Peak 18 - 24 h Persistence 24 - 36 h CK MB Myoglobin 4 -6 h 1 -2 h 16 - 20 h 4 -6 h 18 - 30 h 8 - 12 h Troponin I Troponin T 4 -6 h 3 -5 h 18 - 24 h 5 -7 d
- Slides: 34