URGENCIAS VITALES EN EL MBITO ESCOLAR 6 supuestos

URGENCIAS VITALES EN EL ÁMBITO ESCOLAR 6 supuestos fáciles de reconocer y tratar, “pueden salvar una vida

URGENCIAS PEDIÁTRICAS PREHOSPITALARIAS • Es un reto actual de los sistemas Sanitarios y de la población en general • Uno de los objetivos prioritarios para mejorar la morbi-mortalidad infantil • El 1º reto es para los Eq. At. Primaria • El 2º: Centros Escolares, deportivos • El 3º: población general: calle, playas, montaña…

TODA LA POBLACIÓN…

QUÉ PROBLEMAS O RESPONSABILIDADES RECAEN SOBRE LOS DOCENTES EN EL ÁREA SANITARIA • Situaciones urgencia vital: pocas veces, pero “vitales” • Urgencias “menores”: heridas, esguinces, fiebre etc…. botiquín adecuado • Niños con enfermedades crónicas y/o síndromes, cardiopatías, diabetes, etc… • Promoción de hábitos saludables, seguridad alimentaria… • Otras situaciones: excursiones… • Cada vez más…

SITUACIÓN ACTUAL • Desconexión mundo sanitario con el docente • Dudas sobre legalidad, actuación… • Escasa formación en los supuestos riesgos vitales y en las “novedades” • Alta exigencia de la sociedad • Limitaciones, miedos, ….

Plan de urgencias en ámbito escolar: 3 jornadas • Plan elaborado Educación y Osakidetza • 3 jornadas: urgencias vitales / Signos de alarma psiquiatría + enfermería / RCP básica • Urgencias vitales: - Pediatras de At. primaria: somos 10 - grupos de 30 docentes / 3 pediatras - Jornada de 3 horas: - 1. 15 h conceptos teóricos - 30 min descanso - 60 min: 3 mini talleres de 20 min - 15 min: dudas ó sugerencias

Objetivos de nuestra jornada • Mayor comunicación entre profesores y pediatras de Atención primaria • Situaciones de urgencia vital fáciles de reconocer y tratar

¿POR DÓNDE EMPEZAMOS? URGENCIAS VITALES • En muy pocasiones pero el resultado puede ser salvar una vida • Gran interés en conocerlas para saber el “ABC” • Con muy poca formación, conseguiremos: - Detección precoz de la “urgencia” - Actuar y tratar eficazmente - Ttos sencillos y fáciles de utilizar

Supuestos de urgencia vital • “actuación muy precoz, la ambulancia llega tarde…”

Programa: 6 situaciones vitales • • • Convulsiones / epilepsia Hipoglucemia en el diabético Crisis de asma Traumatismo craneoencefálico Atragantamiento Anafilaxia v 2 situaciones no vitales, pero sí frecuentes y agobiantes • Síncope / pérdida de conocimiento • Crisis de ansiedad 10´teoria/tema – descanso – taller: 3 grupos

Crisis convulsiva • “Es un malfuncionamiento súbito del cerebro desencadenado por señales eléctricas incontroladas, estas descargas trastornan bruscamente la función normal del cerebro” • El tipo de síntomas depende del lugar donde se produce la actividad eléctrica anormal

Crisis convulsiva • Diferentes manifestaciones • Diferentes causas: epilepsia con ó sin causa conocida/traumatismo craneal/ fiebre elevada/ sustancias tóxicas

Crisis convulsiva ¿Qué deben saber los educadores? • • • Reconocer los síntomas Duración habitual de las crisis Qué hacer. Primeros auxilios Qué no hacer ¿tratamiento? Si hay alguna actividad que los padres ó el médico consideran se debe evitar

Síntomas de la convulsión • • Pérdida de conocimiento Rigidez Movimientos de brazos y piernas Labios morados “Espuma por la boca” Emisión de orina “Otros”…. .

Duración de las crisis • Si convulsión febril: 3% niños <6 años duración < 2 min. Benignas. No producen daño cerebral. La mayoría no repite la 2º. • Epilepsias. Duración mayor. Se repiten. Importancia del tratamiento precoz si lo tuviera.

¿Qué hacer? • Llamar a emergencias 112 y familia • Mantener la calma y tranquilizar a los de alrededor. (la epilepsia por sí sola no provoca la muerte) • Despejar la zona de objetos peligrosos • Desabroche las prendas ajustadas • Colocar en posición lateral de seguridad • Acompañarla hasta que se recupere • Tratar si está indicado

Posición de seguridad
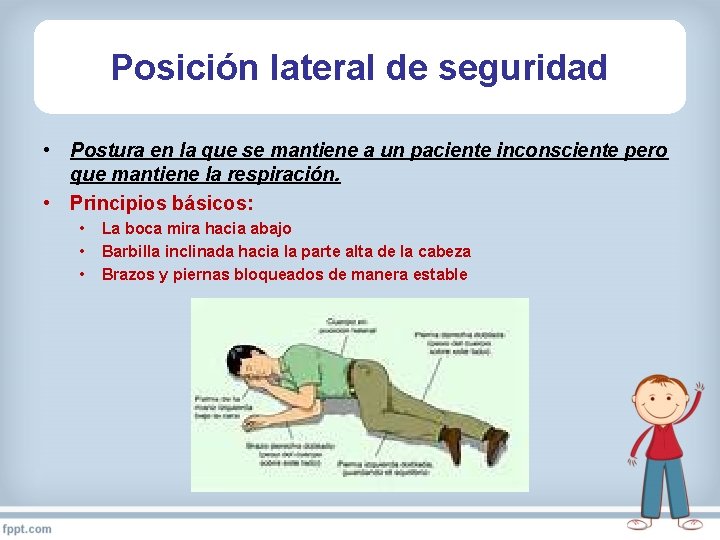
Posición lateral de seguridad • Postura en la que se mantiene a un paciente inconsciente pero que mantiene la respiración. • Principios básicos: • • • La boca mira hacia abajo Barbilla inclinada hacia la parte alta de la cabeza Brazos y piernas bloqueados de manera estable

Qué no hacer • No poner nada en la boca: no hay riesgo de que se trague la lengua. Podemos producir lesiones más serias. • No echarle agua no darle de beber • No agarrarlo con fuerza para mantenerlo quieto. • No trate de despertarle. La crisis provoca un enorme agotamiento y es preciso darle tiempo para su recuperación.
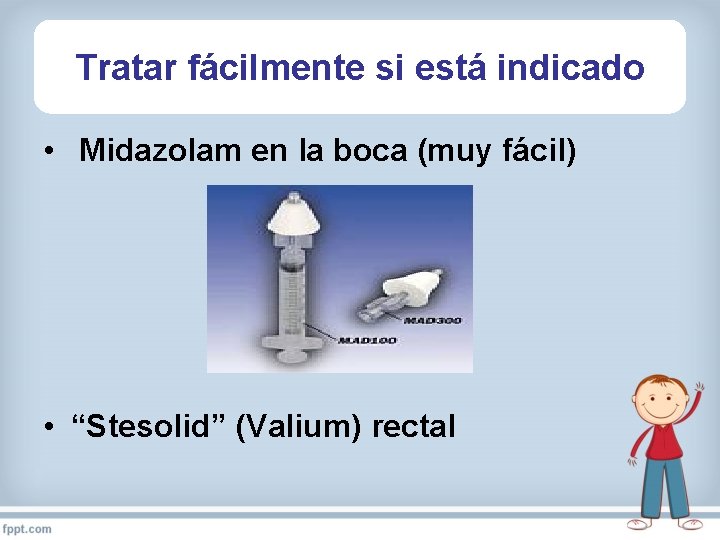
Tratar fácilmente si está indicado • Midazolam en la boca (muy fácil) • “Stesolid” (Valium) rectal

Llega el equipo sanitario con unos excelentes primeros auxilios realizados. Les daremos información del niño y de nuestra actuación

Diabetes • Saber que …

Diabetes y “urgencia vital escolar” • Niños “conocidos” con diabetes tipo 1 • Defecto de producción de insulina • Precisan tto con insulina + conocimiento de “raciones” comida + ejercicio físico • Integración absoluta en las actividades escolares
Autocontrol

Urgencia grave: hipoglucemia • Por haber hecho mucho ejercicio • No haber tomado el alimento adecuado en la hora pautada • Aparición de vómitos • Haber tomado dosis excesiva de insulina

Signos “iniciales” de hipoglucemia • Cuando el azúcar baja, el organismo se defiende y pone en marcha hormonas que suben el azúcar y dan lugar a “signos de alerta” - sensación de hambre - dolor de cabeza - sudoración fría - cambio de carácter - temblores - dolor abdominal

Si no se trata • • • Dificultad para pensar ó hablar Visión borrosa Adormecimiento Mareos Comportamientos extraños…agresividad…

Si sigue bajando el azúcar en sangre…. • Pérdida de conciencia • Convulsiones y coma

¿Podemos medir la Hipoglucemia? • Detector de niveles de azúcar • Sólo es necesaria una gota de sangre • Confirmaríamos los síntomas que empezamos a ver • Evitaríamos pasar a una situación mucho más grave

De una forma fácil y sencilla. Lo veremos en el taller - Conocer el Free. Style: sensor que controla niveles de azúcar

Cómo actuar en la hipoglucemia • No dejarle solo • Si está consciente: dar 2 terrones de azucar ó zumo de frutas ó… • Si mejora ofrecer posteriormente: pan ó galletas ó pieza de fruta

Si pierde el conocimiento • No dar alimentos por boca • Administrar glucagón (se adiestrará individualizando el caso) • Llamar al 112 y familia

¿Qué pasa si sube el azúcar? ¿Cómo se detecta? • • No entra dentro de “urgencias vitales” Se inicia lentamente Mucha sed, ganas de orinar… Importante tener una ficha completa del niño…síntomas de ese niño ó niña. .

• Lo más importante en el niño diabético es detectar la HIPOGLUCEMIA precozmente y administrar azúcar Dudas, poner en práctica estos conceptos teóricos, sugerencias etc… ¡ EN EL TALLER! !

Con una mínima actuación, podemos conseguir algo tan importante como salvar una vida

ASMA
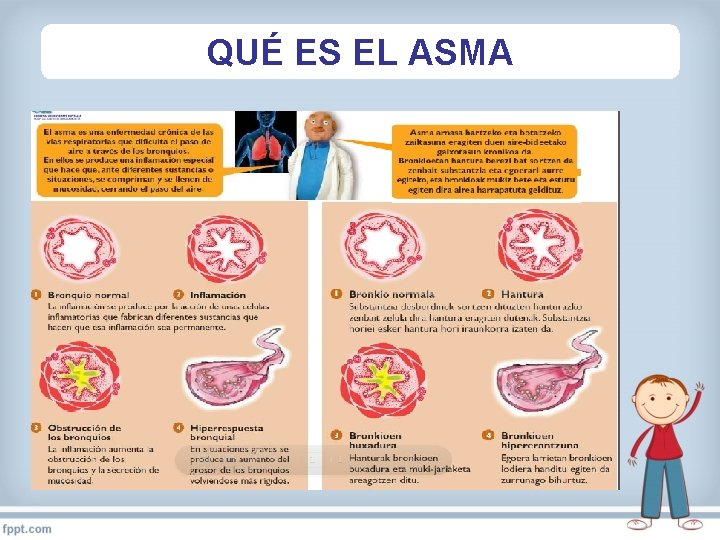
QUÉ ES EL ASMA

ALERGIAS INFECCIONES RESPIRATORIAS

PREVALENCIA: 10%
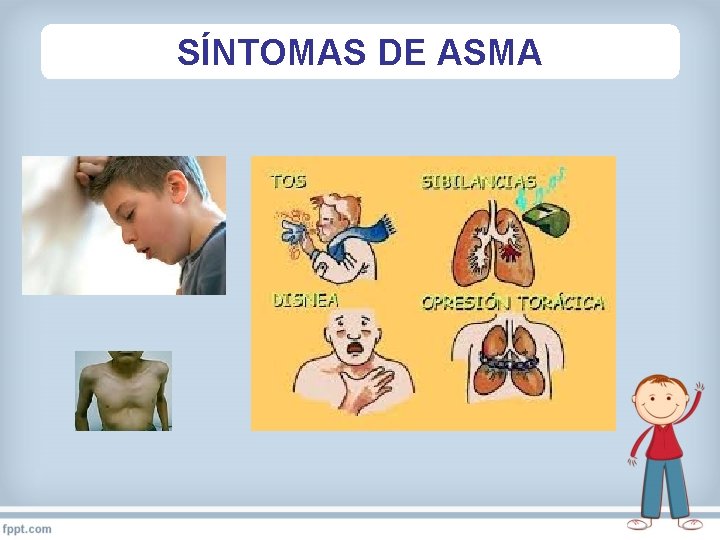
SÍNTOMAS DE ASMA

TRATAMIENTO DEL ASMA TRATAMIENTO AGUDO TRATAMIENTO CRONICO - Salbutamol = Ventolin - Terbutalina = Terbasmin - Fluticasona= Flixotide, Inalacor - Budesonida - Seretide

DISPOSITIVOS DE INHALACIÓN
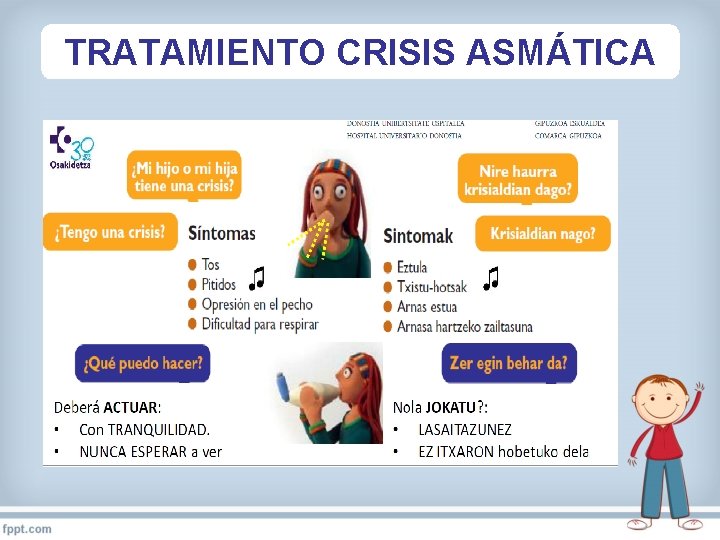
TRATAMIENTO CRISIS ASMÁTICA

TRATAMIENTO CRISIS ASMATICA
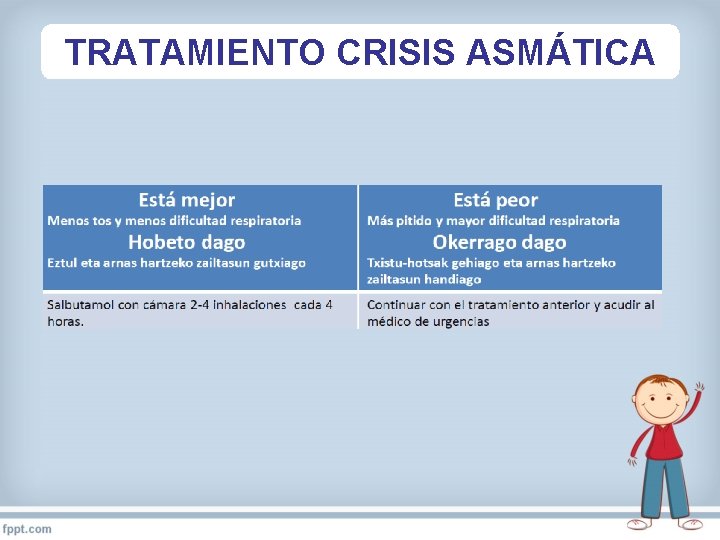
TRATAMIENTO CRISIS ASMÁTICA

ASMA Y DEPORTE



TRAUMATISMO CRANEOENCEFÁLICO

INTRODUCCIÓN • Es uno de los accidentes más frecuentes en la infancia. • Sobre todo son leves y no se asocian con daño cerebral o secuelas a largo plazo. • Más frecuente en varones.

CAUSAS • CAIDAS • TRÁFICOS: 1ª causa de T. C. E (traumatismo craneoencefálico) con lesiones graves y fallecimiento. • MALTRATO: más frecuente en < 2 años. • OTRAS: accidentes de bicicleta, deporte…

TIPOS DE TCE • CONTUSIÓN : Lesión que no produce herida ( chichón) • CONMOCIÓN: “sacudida del cerebro” Provoca confusión mental transitoria, somnolencia, vómitos, amnesia de lo ocurrido, incluso pérdida de conciencia … • HERIDA CUERO CABELLUDO: Scalp • FRACTURA DE CRÁNEO

PREGUNTAS CLAVE • • ¿Cómo se produjo? ¿Desde qué altura? ¿Hubo pérdida de conciencia? ¿Tiene vómitos, cefalea, confusión, irritabilidad, somnolencia, alteración de la marcha, convulsiones…?

SIGNOS DE ALARMA • Pérdida de conciencia >1 minuto. • Vómitos, somnolencia, irritabilidad o cefalea PERSISTENTES. • Confusión, comportamiento inusual. • Dificultad para mover brazos y piernas. • Sangrado o salida de líquido claro por nariz u oidos. • Pupilas de distinto tamaño.

¿QUÉ HACER? • Ver si está consciente? : preguntarle en voz alta: ¿qué te pasa? , ¿me oyes? . • Ver si respira y tiene pulso. • Posición de seguridad

SI NO RESPIRA Y NO TIENE PULSOS MANIOBRAS RCP

QUÉ NO HAY QUE HACER • MOVIMIENTOS BRUSCOS • HIPEREXTENDER EL CUELLO SI SE SOSPECHA LESION CERVICAL • DEJAR SOLO AL NIÑO • QUITARLE EL CASCO

ANAFILAXIA

ANAFILAXIA • Es una reacción alérgica grave • Se puede producir de forma muy rápida • Puede llegar a ser mortal

ALERGIA Reacción anormal frente a diferentes sustancias : Pueden producir anafilaxia: - Alimentos - Medicamentos - Picaduras de insectos - látex No producen anafilaxia - Aeroalergenos: polvo, polen, pelo de animales - Productos químicos

MANIFESTACIONES DE ALERGIA • Según la causa • Según la manera del contacto • Según la manera de reaccionar cada niño

FORMAS DE PRESENTACIÓN • Leve urticaria, dermatitis, rinitis • Moderada: asma • Grave: ANAFILAXIA

IMPORTANTE • Lo principal es darse cuenta de que puede ser una reacción de anafilaxia • Empezar el tratamiento lo antes posible • Actuar en dónde se encuentre el niño • Evitar que evolucione a una situación mucha más grave.

¿CUÁNDO SOSPECHAMOS ANAFILAXIA? • Lo primero se trata de niños que ya están identificados como alérgicos. Lo más frecuente alergia a alimentos • Sospechar si en poco tiempo (pueden ser minutos o más tiempo) aparecen una serie de síntomas variados

SÍNTOMAS • Piel: ronchas, habones, enrojecimiento con picor y/o hinchazón de alguna parte del cuerpo • Mucosas: picor en la boca, sarpullido alrededor de la boca, labios o lengua hinchados.
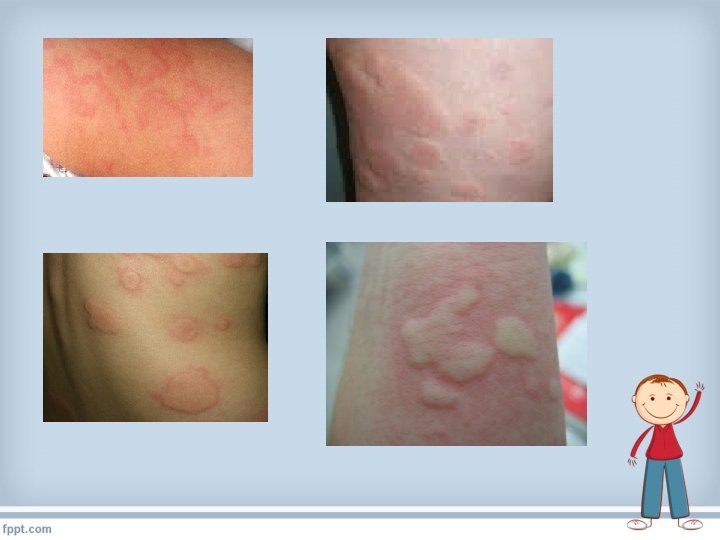
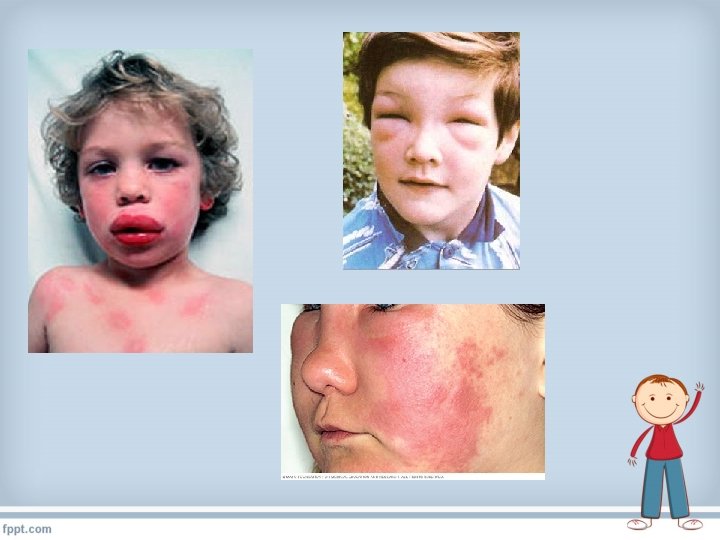

SÍNTOMAS • Digestivos: náuseas, vómitos, dolor de “tripa”, diarrea. • Respiratorios: sensación de garganta cerrada, ronquera, tos repetitiva con dificultad para respirar, presión en el pecho, pitidos, fatiga, color azulado de labios. • Circulación: mareos, adormilamiento, confusión, pérdida del nivel de consciencia, palidez

ANAFILAXIA • Para que sea anafilaxia se tienen que asociar síntomas de varios órganos o sistemas. • Lo más frecuente es que a los síntomas en la piel o mucosas se asocien los que afectan a la respiración o al aparato digestivo ( o a ambos a la vez) • Pero también es posible que no haya síntomas cutáneos

¿QUÉ HACER? • Ante un niño ya identificado como alérgico o que ha tenido anafilaxia anteriormente • Lo fundamental es: SOSPECHARLO ACTUAR

¿QUÉ NO HACER? • Acudir a un centro de urgencia o llamar al 112 sin hacer nada antes o a la vez.

¿CÓMO ACTUAR? Hay que administrar ADRENALINA autoinyectable (2 presentaciones según el peso del niño) 10 -25 Kg: 0. 15 mg > 25 Kg: 0. 30 mg No hay riesgo de efecto secundario grave con estas dosis en ningún caso En algún caso puede ser necesaria una 2º dosis de adrenalina ( lo llevarán escrito en su informe)
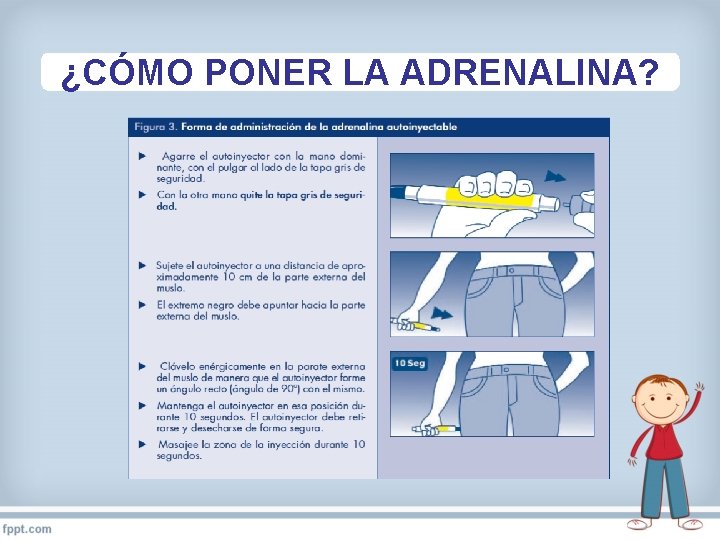
¿CÓMO PONER LA ADRENALINA?

CUANDO PONER LA ADRENALINA


¿QUÉ HACER DESPUÉS? • Llamar al 112 si es preciso • Poner al niño en posición cómoda, tumbado y piernas elevadas si está mareado. • Si respira con dificultad , sentado con el pecho hacia adelante. • Si está inconsciente posición lateral de seguridad. Siempre acudir a un centro sanitario o a urgencias y avisar a la familia

OTRA ALERGIA (alergia no mediada por inmunoglobulina E) • • • No es anafilaxia Pero puede producir patología digestiva grave Síntomas a las 2 -4 h de tomar el alimento Leche, cereal(arroz), carne, otros (vegetales, legumbres. . ) Vómitos, afectación, palidez, hipotonía, diarrea Puede llegar a deshidratación No tiene tratamiento con fármacos ( No adrenalina ) Puede requerir ingreso Si transgresión dietética traslado a centro sanitario y llamar al 112 si es preciso • Llevará otro tipo de informe


ALERGIA ALIMENTOS Sin anafilaxia No grave Informe escolar - Urticaria - Enrojecimiento - Habones - Hinchazón ojos, labios

ATRAGANTAMIENTO

Atragantamiento • Edad mas frecuente < 5 años (sobre todo < 2 años ) • Más frecuente en varones. • La mayoría comiendo o jugando, y en presencia de otras personas • Lo más frecuente alimentos (60%): FRUTOS SECOS También cualquier objeto pequeño (canicas, piezas) y globos. • En edad escolar la causa son objetos de uso escolar como tapón de bolígrafo, alfiler, grapa, chincheta…

Qué hacer El objetivo es desobstruir la vía aérea, no expulsar el cuerpo extraño.

Qué NO hacer • Si el niño tose con fuerza, no interfiera y no le golpee en la espalda • No le saque nada de la boca a ciegas

Qué hacer • Si no es capaz de sacarlo y la tos es débil y no es efectiva o • Tiene mucha dificultad para respirar ACTUAR 1. llamar al 112 2. Maniobras para desobstruir la vía aérea
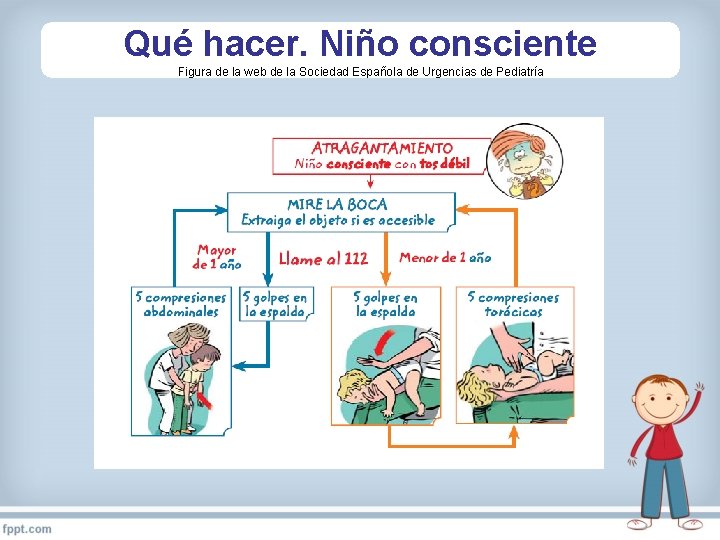
Qué hacer. Niño consciente Figura de la web de la Sociedad Española de Urgencias de Pediatría
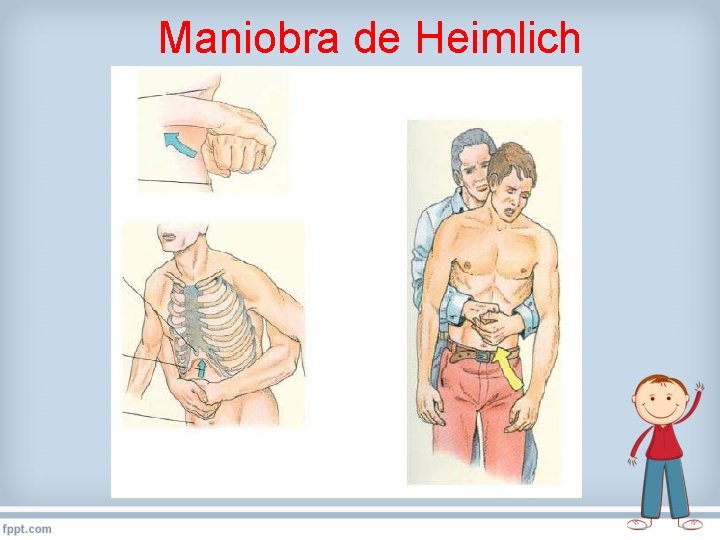
Maniobra de Heimlich
Existen muchos vídeos demostrativos sobre la maniobra de Heimlich y actuación ante un atragantamiento en lactantes, niños y adultos en internet RECORDAR: No se utilizan compresiones abdominales en lactantes < 1 año, embarazadas y obesos. En su lugar, golpes secos en el tórax, encima del esternón. HTTP: //WWW. YOUTUBE. COM/WATCH? V=CO_9 RTSVERG&SN S=EM HTTP: //WWW. LNE. ES/MULTIMEDIA/VIDEOS/SOCIEDAD/201705 -26 -121768 -COMO-ACTUAR-CASOATRAGANTAMIENTO. HTML
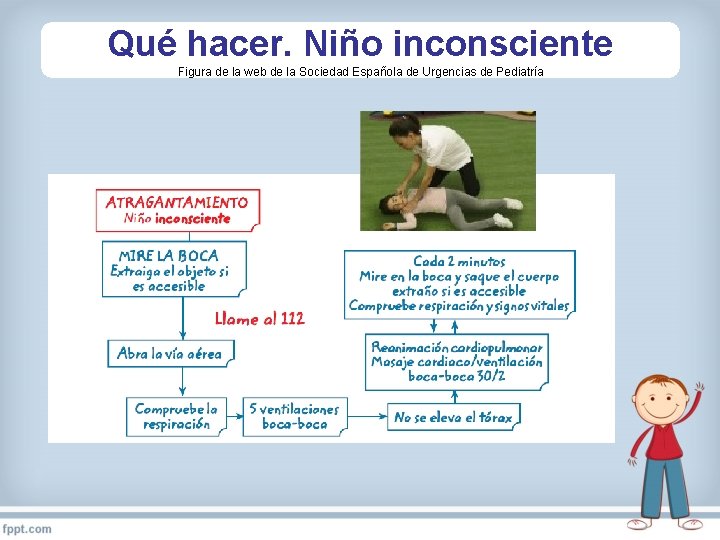
Qué hacer. Niño inconsciente Figura de la web de la Sociedad Española de Urgencias de Pediatría
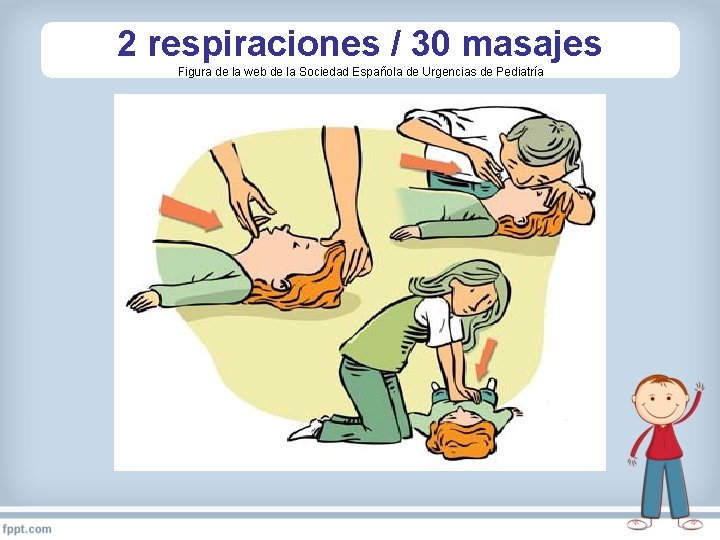
2 respiraciones / 30 masajes Figura de la web de la Sociedad Española de Urgencias de Pediatría


Otras urgencias no vitales: - Síncope - Crisis de ansiedad

PÉRDIDA CONOCIMIENTO /SÍNCOPE

¿QUÉ ES? ¿EN QUÉ CONSISTE? • SÍNCOPE: Causa más habitual de pérdida de conocimiento. – – – • Pérdida brusca y transitoria de la conciencia y del tono muscular. Corta duración. Recuperación espontánea y completa. Más frecuente en niñas Pico: adolescencia 15 – 19 años PRESÍNCOPE: – Episodio brusco de inestabilidad postural y disminución de la conciencia (sin llegar a perder conocimiento) – Rápida recuperación.

SÍNCOPE: causas • Síncope vaso-vagal o desmayo, el más habitual (escolares y adolescentes): – Largo tiempo de pie o sentado. – Situación negativa: miedo, dolor, estrés, emocional… – Precedido: náuseas, palidez, visión borrosa, debilidad, sudoración fría… – Dura segundos, recuperación precoz y global. • Espasmo del sollozo, en lactantes o preescolares. – Desencadenante: pequeño traumatismo, susto, contrariedad, llanto intenso… cesa la respiración → pálido o azulado → pierde la conciencia. • Histeria por hiperventilación (respiraciones muy frecuentes y cortas, adolescentes, delante de gente, sin síntomas previos y no se hacen daño al caerse). • Otros: problemas cardiacos, hipo o hiperglucemia, adolescentes dietas de adelgazamiento muy severas, crisis epiléptica, patología vascular cerebral o traumatismo craneal. . .

ACTUACIÓN BÁSICA: PRIMEROS AUXILIOS • Primeros síntomas: NO dejar sólo, riesgo de traumatismo – Colocarle en decúbito + piernas elevadas – Cabeza de lado, para que respire mejor. • Aflojar la ropa. • Ventilar el ambiente y evitar aglomeraciones. • Tras recuperación: tumbado → sentado → de pie (de forma progresiva y lenta). • Si pérdida de conocimiento: posición lateral de seguridad → no recupera → actuar como inconsciente. • Tranquilizar, NO mostrar ansiedad o preocupación. • NO REANUDAR ejercicio físico (hasta recuperación completa, primer episodio o desconoce causa)

¿Debe remitirse a urgencias? • Llamar URGENCIAS 112: – Relación con el ejercicio o esfuerzo. – Niños con enfermedades conocidas. – Asocia dolor de cabeza, vómitos o movimientos anómalos de extremidades. – > 5 minutos recuperar conciencia. – Menores de 6 años. – Antecedente familiar de muerte súbita • Centro Sanitario: resto de episodios – Salvo si ha presentado episodios previos de carácter benigno (síncope vasovagal, espasmo del sollozo). • Informar a los padres o responsables lo antes posible.

CRISIS DE ANSIEDAD

¿QUÉ ES? • Es la aparición temporal y aislada de miedo o malestar intensos, acompañada de cuatro (o más) de los siguientes síntomas. • Los síntomas se inician bruscamente y alcanzan su máxima expresión en los primeros 10 minutos.

SÍNTOMAS • Opresión en el pecho/malestar torácico • Sensación de ahogo o falta de aire • Palpitaciones, sacudidas del corazón, taquicardia • Sudoración • Escalofrios o sofocos • Sensación de atragantarse • Náuseas o molestias abdominales • Temblores o sacudidas

SÍNTOMAS • Parestesias (sensación de entumecimiento/hormigueo) • Inestabilidad, mareo o desmayo • Desrealización (sensación de irrealidad) despersonalización (estar separado de uno mismo) • Miedo a perder el control o volverse loco • Miedo a morir o

¿CÓMO ACTUAR? 1. TRANQUILIZAR – Alejar al alumno/a del lugar o situación que le puede haber desencadenado la crisis. – Necesario que haya tranquilidad a su alrededor. – Situarse delante del alumno/a, cara a cara y hablarle con voz tranquila pero firme: • “no tienes nada grave”, “lo estás haciendo muy bien”, “no tienes un ataque al corazón”, “no vas a morir”, “esto pasará en unos minutos”

¿CÓMO ACTUAR? – Dejarle que llore y que cuente lo que le preocupa. Si habla, él solo regulará la ventilación y se relajará. – Si no habla: • Decirle que imite la respiración: inspirar por la nariz, aguantar el aire sin expulsarlo 2 seg y espirar lentamente por la boca. • Respirar a través de una bolsa de plástico • Que cuente hasta 100 de 3 en 3, o de 5 en 5, …

¿CÓMO ACTUAR? 2. Avisar a la familia 3. Si no cede, llamar al 112

- Slides: 105