Urgences Chirurgicales en ophtalmologie Aude Couturier Hpital Lariboisire

Urgences Chirurgicales en ophtalmologie Aude Couturier Hôpital Lariboisière

Rappel anatomique

L’orbite osseuse • Carrefour des os du crâne et de la face, l'orbite peut être grossièrement comparée à une pyramide quadrangulaire: – Son sommet, postérieur, communique avec l'étage moyen de la base du crane – Sa base, le rebord orbitaire, épais et solide, est largement ouvert en avant – Ses parois sont au nombre de quatre, presque toutes en regard d’un sinus. La plus fine est le plancher, qui est aussi le toit du sinus maxillaire

Le globe oculaire • Situé à la partie toute antérieure de l'orbite, le globe oculaire est séparé du plan osseux par des éléments fibreux, adipeux et musculaires. • Organe sphéroïde, comprenant une coque (le contenant) entourant des milieux transparents (le contenu) – Son diamètre moyen est de 24 mm chez l'adulte, son poids de 7 g, son volume de 6, 5 cm 3. Coupe sagittale du globe oculaire
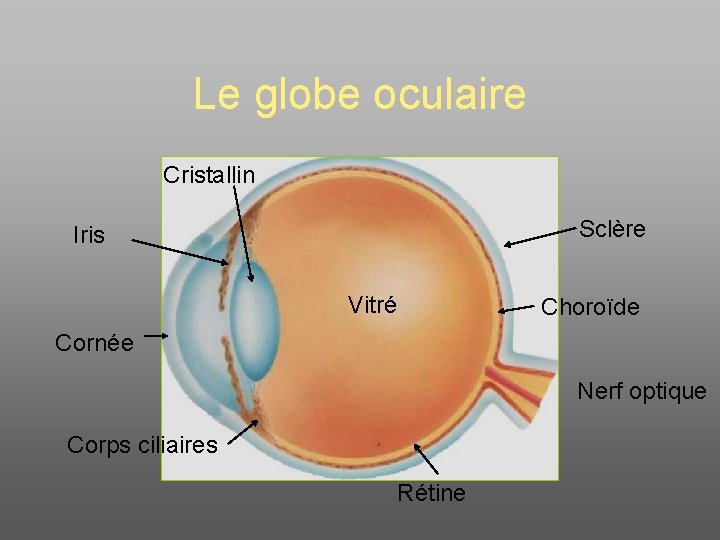
Le globe oculaire Cristallin Sclère Iris Vitré Choroïde Cornée Nerf optique Corps ciliaires Rétine
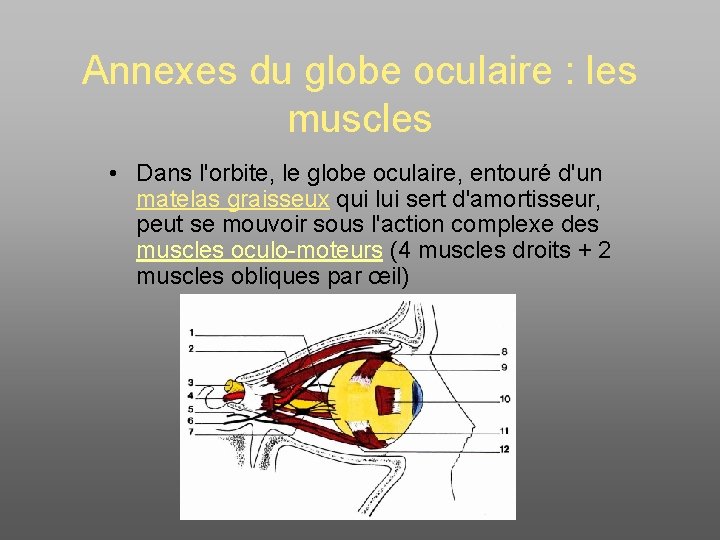
Annexes du globe oculaire : les muscles • Dans l'orbite, le globe oculaire, entouré d'un matelas graisseux qui lui sert d'amortisseur, peut se mouvoir sous l'action complexe des muscles oculo-moteurs (4 muscles droits + 2 muscles obliques par œil)

Annexes du globe : les paupières • Chaque oeil est protégé par une paupière supérieure et une paupière inférieure, constituées d'une charpente fibreuse, doublée en avant par un plan musculo-cutané et tapissée en arrière par une membrane muqueuse (conjonctive)
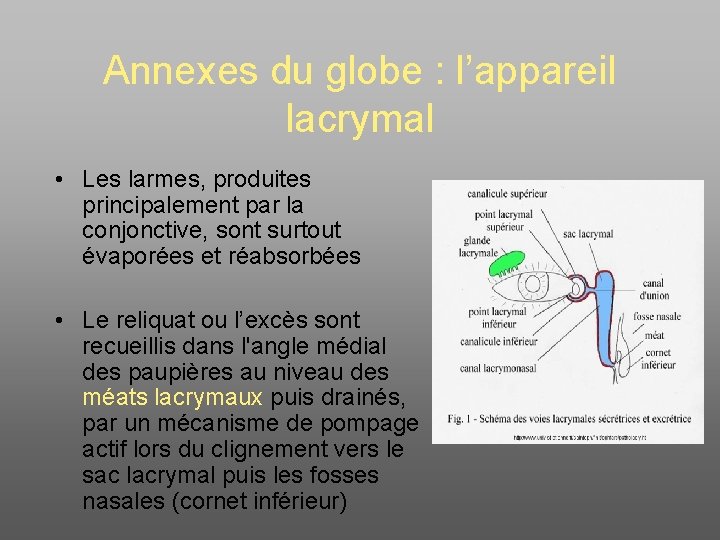
Annexes du globe : l’appareil lacrymal • Les larmes, produites principalement par la conjonctive, sont surtout évaporées et réabsorbées • Le reliquat ou l’excès sont recueillis dans l'angle médial des paupières au niveau des méats lacrymaux puis drainés, par un mécanisme de pompage actif lors du clignement vers le sac lacrymal puis les fosses nasales (cornet inférieur)
Terrains particuliers • Œil myope – Sclère + fine – Rétine + fragile • Œil de l’enfant – Réaction inflammatoire +++ • Œil opéré – Point de faiblesse sur toutes incisions • Phakoexérèse • Chirurgie réfractive • Kératoplasties • Port de lentille – Infections à germes spécifiques (amibes, pyocyanique)

Urgences chirurgicales • Plaies du globe oculaire • Corps étrangers superficiels • Contusions oculaires • Plaies des annexes oculaires • Brûlures oculo-palpébrofaciales • Fractures de l’orbite

Déclenchement • Débordement des défenses – – – Réflexes d’évitement et de clignement Rideau palpébro-conjonctival Film lacrymal Élasticité du globe Amortisseur orbitaire · Agents les plus incriminés – impacts : balles (golf, squash), ballons (football ++), sandows, bouchons de champagne – projectiles de bricolage, jardinage, armes à feu (grenaille) – traumatismes indirects : pétards, chutes, airbag – Projection de produits chimiques toxiques – éléments iatrogènes : forceps, amniocentèse, chirurgie. . .

Types de lésions • Contusion • Effraction : • Plaie pénétrante : ouverture pariétale unique, généralement par objet tranchant, de dehors en dedans • Plaie perforante : 2 plaies pariétales de pleine épaisseur (entrée et sortie) par un seul agent (objet tranchant ou projectile) • Rupture : plaie de pleine épaisseur causée par un objet mousse : ouverture du globe de dedans en dehors sous l’effet de l’augmentation de PIO

I - Plaies du globe

Effraction : mécanisme lésionnel – Conditions • Energie cinétique et forme (idéal = chirurgie) – Lieux de rupture préférentielle • Sous l’impact si localisé • A distance si large – – Limbe Sclère sous insertions musculaires Equateur Cicatrices

Effraction Conséquences de l ’effraction pariétale – dépressurisation • vidange liquidienne • migration du contenu oculaire vers l’orifice de pénétration • PIO basse • décollement cilio-choroïdien – ouverture au milieu extérieur • risque infectieux : endophtalmie • libération d ’antigènes « exclus »

Bilan lésionnel initial Interrogatoire • circonstances du traumatisme : mécanisme, septicité • antécédents ophtalmologiques : chirurgie, acuité visuelle antérieure (amblyopie…) • vérification de l’immunité antitétanique • traitement en cours : anticoagulants • heure du dernier repas

Bilan lésionnel initial – Examen ophtalmologique • Fonction visuelle initiale ++ : intérêt diagnostic, pronostic et médico-légal (certificat médical initial) • Examen biomicroscopique (lampe à fente) bilatéral, comparatif, doux : – annexes – segment antérieur (pression oculaire) – fond d’œil : examen non contact++

Miroir mobile Mode rétroillumination Mode fente

Mesure de la pression intra-oculaire
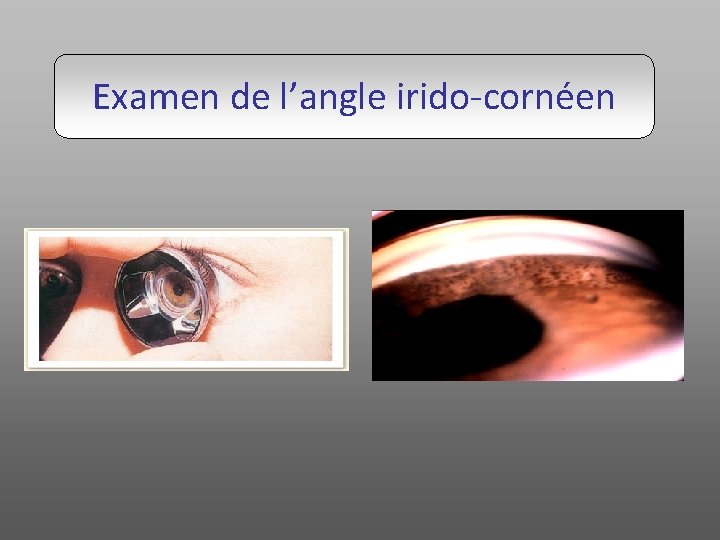
Examen de l’angle irido-cornéen

Examen du fond d’oeil Interposition d’une lentille grossissante entre le faisceau de la lampe et l’oeil
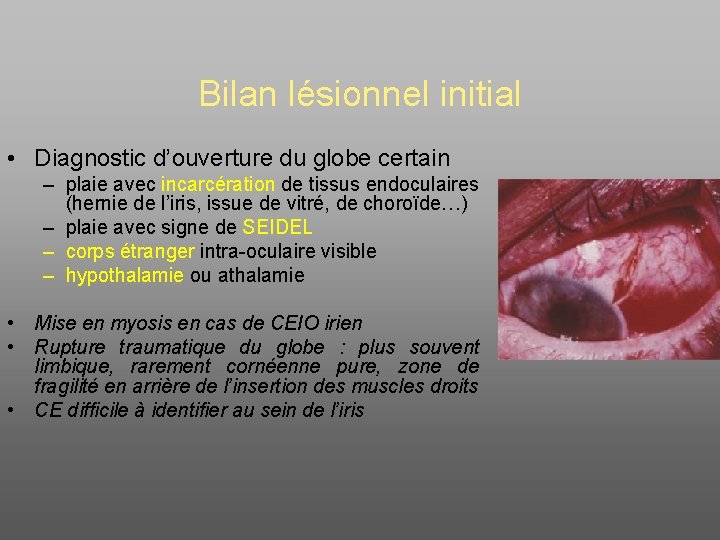
Bilan lésionnel initial • Diagnostic d’ouverture du globe certain – plaie avec incarcération de tissus endoculaires (hernie de l’iris, issue de vitré, de choroïde…) – plaie avec signe de SEIDEL – corps étranger intra-oculaire visible – hypothalamie ou athalamie • Mise en myosis en cas de CEIO irien • Rupture traumatique du globe : plus souvent limbique, rarement cornéenne pure, zone de fragilité en arrière de l’insertion des muscles droits • CE difficile à identifier au sein de l’iris

Bilan lésionnel initial • Diagnostic d’ouverture du globe suspecté – plaie palpébrale transfixiante – hémorragie sous-conjonctivale – chémosis localisé (issue de vitré ou d’uvée) – PIO basse – inégalité de profondeur de chambre antérieure

CAT ?

Prévention du risque infectieux • Incidence de l’endophtalmie – en l’absence de CE : dans 3 à 5% des cas – avec CE : dans 10 à 20% – germes incriminés – cocci Gram positifs : 75% : Staphylococcus epidermidis (30%), aureus Streptococcus – germe particulier : Bacillus Cereus (30%), responsable d'endophtalmies fulminantes (toxines), résistant aux pénicillines et céphalosporines – bacilles Gram négatif => urgence médicale dans l’urgence chirurgicale

Principes du traitement anti-infectieux • ttt préventif – dès que possible par voie intra-veineuse (3 j) • fluoroquinolone (Tavanic) + C 3 G (Tienam) ; • fluoroquinolone + fosfomycine si allergie Peni • ttt maximal curatif – AB IV + intra-oculaire (intra-vitréen) • deux antibiotiques synergiques et complémentaires – vancomycine (actif sur Gram+) 1 mg + ceftazidime (Fortum®) (actif sur Gram-) 1 mg ou – vancomycine + amikacine (0, 2 mg) ATTENTION : Toujours penser au prélèvement local pour antibiogramme

Principes du traitement anti-infectieux • L’efficacité de l’injection intra-vitréenne d’antibiotique à visée prophylactique a été démontrée sur des modèles animaux • IVT d’antibiotiques si au moins 2 des 3 facteurs de risque suivants : 1 – délai de prise en charge supérieure à 24 heures – rupture de la capsule postérieure – septicité de l’agent traumatisant 1 Post traumatic endophtalitis; Rohan W. Essex. : Ophthalmology 2004; 111: 2015 -2022

Recherche de corps étranger intra oculaire (CEIO) • systématique devant toute plaie oculaire • 2/3 des corps étrangers restent dans la chambre antérieure, l’iris, l’angle irido -cornéen, et le cristallin • 1/3 se loge dans le segment postérieur : – 75% se trouvent à la fin de leur trajet en intravitréen, – 19% sont intrarétiniens, – et 6% sont sous-rétiniens.

Recherche de CEIO • Métalliques radio-opaques – fer (éclats d’outils) : le plus fréquent, magnétiques, toxique – cuivre (armes à feu) : non magnétique, toxique – plomb (carabines à air comprimé, plomb de chasse, pistolets à grenailles) : non magnétiques – or, aluminium : non magnétique • Non métalliques radio-transparents – organiques : bois, cils, végétaux : septicité+++ – verres (pare brise) : bonne tolérance (PMMA)

Recherche de CEIO En cas de corps étranger identifié cliniquement, l’imagerie recherche les corps étrangers passés inaperçus

Recherche de CEIO Radiographies standards • cliché simple de la face (blondeau) et de profil • clichés dans les principales positions du regard pour préciser l’emplacement – mobile dans le même sens que l’œil quand situé dans la partie antérieure du globe – mobile en sens inverse des mouvements oculaires quant situé dans la partie postérieure • mais – ne dépiste que les corps étrangers radio-opaques+++ – manque de repères précis pour la chirurgie

Recherche de CEIO • TDM oculo-orbitaire – examen non contact, – meilleure détection, retrouve et localise mieux les CE au sein des remaniements vitréens : taille minimale détectable fonction • • • – – – de l’appareillage, de l’épaisseur des coupes (coupes fines++) de la nature du CE (0, 4 mm si dense plus gros pour un fragment de bois) localise parfaitement les CE rétro-oculaires (reconstruction 3 D) analyse de façon moins précise les lésions intraoculaires associées analyse difficile des CE près de la sclère surestime souvent la taille des CE phénomènes de diffraction pouvant être gênants • IRM contre-indiquée en cas de suspicion de CE métallique

Recherche de CEIO • Echographie en mode B – Contre-indiquée à la phase aigüe – Seulement si plaie bien coaptée, ou dans les dépistages secondaires après fermeture, en évitant tout appui important sur le globe – analyse précise des structures et lésions intraoculaires (hémorragie vitréenne, décollement de rétine, …) – opérateur dépendant – difficulté de mise en évidence du CEIO en cas de vitré hématique

Choix du mode d’anesthésie • Anesthésie générale – indispensable dès que le geste envisagé est long et complexe • Anesthésie topique – complétée le cas échéant d’injection de xylocaïne sans conservateur en chambre antérieure ou d’infiltration sousténonienne – possible sur patient coopérant avec lésions antérieures limitées • Anesthésie loco-régionale (péribulbaire) contreindiquée en raison des risques importants liés aux injections rétro-oculaires sur œil ouvert (surpression postérieure pouvant augmenter ou provoquer l’issue extra-oculaire de tissus)

Préparation psychologique • expliquer autant que possible au patient – le bilan lésionnel connu – le traitement envisagé • rester très réservé quant au pronostic • en cas de délabrement oculaire majeur, l’éventualité d’une énucléation d’emblée peut être évoquée, mais le sacrifice d’un œil doit autant que possible être réalisé dans un second temps • Pbs juridiques et médico-légaux +++ – procédure contre le responsable présumé du traumatisme (20%) – examen détaillé dans le dossier médical – CRO détaillé

Bases du traitement chirurgical • Objectif : diagnostiquer et traiter toutes lésions en un seul temps opératoire • Dans l’urgence, priorité : restauration de l’étanchéité du globe • Stratégie adaptée en fonction des constatations et des difficultés per-opératoires conduisant parfois à différer certains gestes

Plaies cornéennes • Détermination exacte des limites de la plaie – si atteinte du limbe scléro-cornéen, exploration sclérale par désinsertion conjonctivale • Nettoyage soigneux des berges – rinçage au BSS® par canule – parage a minima – Recherche de brides vitréennes (spatule, bulle d’air) • Reconstitution du volume de la chambre antérieure – par injection de BSS ®, d’air ou de substance viscoélastique à viscosité élevée, indispensable en présence d'une plaie importante et/ou compliquée; – au travers des berges de la plaie ou par une voie d'abord limbique, (athalamie avec cristallin au contact de la plaie)

Sutures de plaies cornéennes • Principe des points – profonds (3/4 épaisseur cornéenne), prédescemétiques, – non perforants – à nœud enfoui – fil : monofilament de nylon 10/0, monté sur aiguille spatulée – tendu sans excès (étanchéité sans traction) – de 2 à 3 mm de longueur – perpendiculaires à l’axe de la plaie • BUT : Minimiser l’ astigmatisme induit
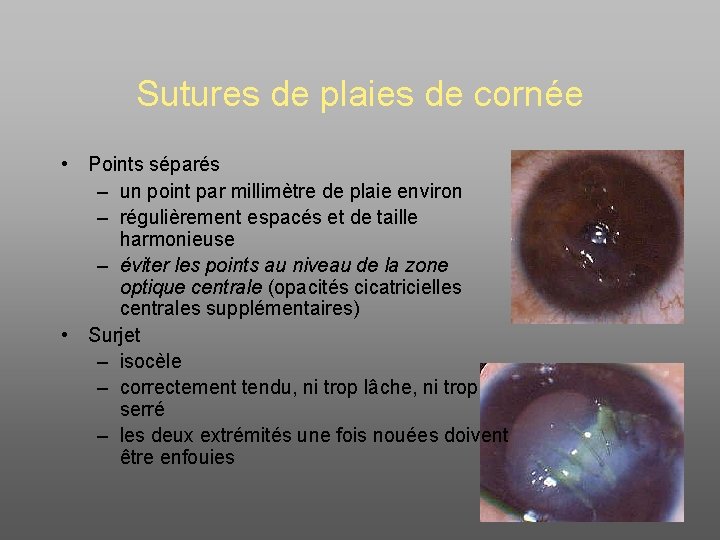
Sutures de plaies de cornée • Points séparés – un point par millimètre de plaie environ – régulièrement espacés et de taille harmonieuse – éviter les points au niveau de la zone optique centrale (opacités cicatricielles centrales supplémentaires) • Surjet – isocèle – correctement tendu, ni trop lâche, ni trop serré – les deux extrémités une fois nouées doivent être enfouies
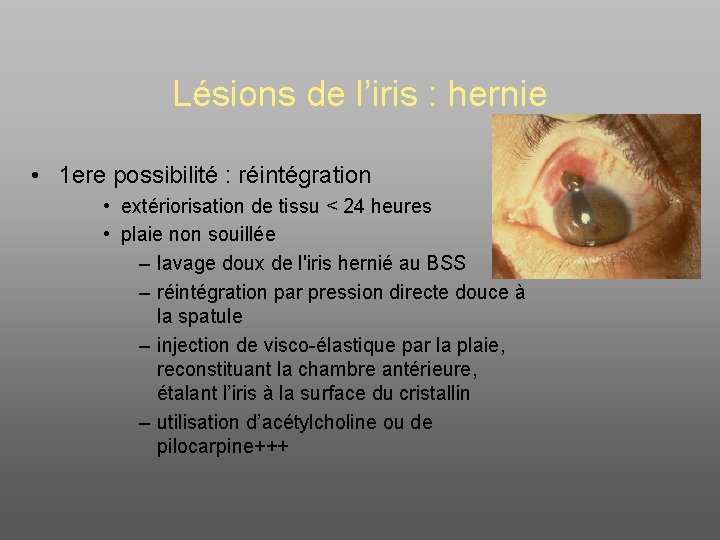
Lésions de l’iris : hernie • 1 ere possibilité : réintégration • extériorisation de tissu < 24 heures • plaie non souillée – lavage doux de l'iris hernié au BSS – réintégration par pression directe douce à la spatule – injection de visco-élastique par la plaie, reconstituant la chambre antérieure, étalant l’iris à la surface du cristallin – utilisation d’acétylcholine ou de pilocarpine+++

Lésions de l’iris : hernie • 2 e possibilité : Résection irienne – si hernie > 24 heures, plaie souillée, iris atone déchiqueté – réséquer aux microciseaux les éléments herniés ou impossibles à réintégrer (facteurs de risque inflammatoire et infectieux) – selon l’importance de la résection irienne, faisant risquer une photophobie importante et/ou une diplopie monoculaire, effectuer des sutures iriennes ou envisager le port de lentille à iris artificiel incorporé
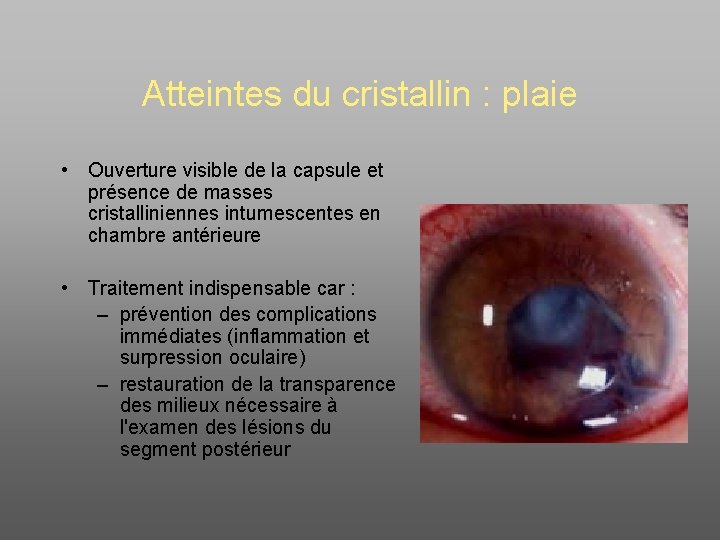
Atteintes du cristallin : plaie • Ouverture visible de la capsule et présence de masses cristalliniennes intumescentes en chambre antérieure • Traitement indispensable car : – prévention des complications immédiates (inflammation et surpression oculaire) – restauration de la transparence des milieux nécessaire à l'examen des lésions du segment postérieur

Atteintes du cristallin : principe de la chirurgie • Nettoyage complet des masses en chambre antérieure – habituellement après suture de la plaie cornéenne et abord limbique ou cornéen choisi – régularisation et conservation capsulaires maximales – section éventuelle des mèches de vitré • Insertion d’un cristallin artificiel • parfois possible en fin d’intervention initiale, si les conditions le permettent • différée dans les autres cas

Plaies sclérales • Antérieures mêmes principes que pour les plaies cornéennes – monofilament de nylon plus gros (8/0 ou 9/0) – éviter • points perforants • incarcération ciliaire • inclusion de conjonctive ou de gaine du globe (Tenon) dans les sutures – si perte de substance, essai de comblement par PTFE, greffon synthétique

Plaies sclérales • Postérieures – exploration soigneuse (dépose d’un muscle si besoin) – résection éventuelle du tissu hernié : • résection du vitré extériorisé avec des ciseaux fins au ras de la sclère, • hernie uvéale réintégrée au maximum, • éviter toute excision ou incarcération de la rétine – sutures au monofilament 8/0 – retinopexie préventive déconseillée (PVR++) – pas de bénéfice prouvé d’une indentation préventive – en cas de plaie perforante possibilité de suture uniquement de la porte d’entrée antérieure en urgence, porte de sortie suturée uniquement si accessible (cicatrisation spontanée en 5 à 7 jours)
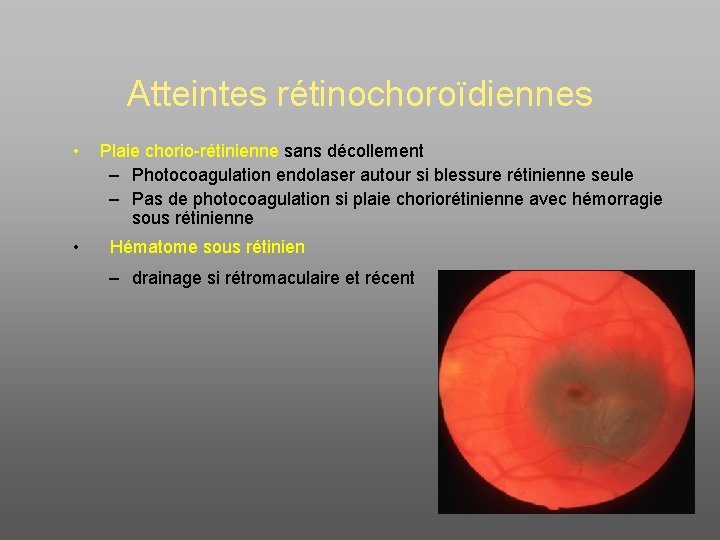
Atteintes rétinochoroïdiennes • Plaie chorio-rétinienne sans décollement – Photocoagulation endolaser autour si blessure rétinienne seule – Pas de photocoagulation si plaie choriorétinienne avec hémorragie sous rétinienne • Hématome sous rétinien – drainage si rétromaculaire et récent

Atteintes rétinochoroïdiennes • • Décollement de rétine avec plaie – Mise en œuvre des techniques habituelles de traitement du décollement de rétine – Risque élevé de PVR secondaire -> vitrectomie aussi complète que possible, tamponnement interne presque systématique (huile de silicone) Décollement Cilio-Choroïdien (DCC) important – Mise en place d’une infusion dans la CA – Ponction transsclérale évacuatrice
Vitrectomie • chaque fois que la plaie, le corps étranger ou des lésions associées (hémorragie, infection) intéressent le segment postérieur
Vitrectomie

Extraction du CEIO • Intérêt d’une extraction précoce – diminution du risque d’endophtalmie – diminution de la réaction cellulaire vitréenne et de son organisation à l’origine de DR tractionnel • Intérêt d’une extraction différée – conditions opératoires et de visibilité difficiles – risque hémorragique important – décollement postérieur du vitré spontané
Complications des plaies perforantes • Complications précoces – infection – anomalies de pression intraoculaire – décollement de rétine : PVR, rétraction secondaire avec tractions sur la base du vitré et la rétine périphérique

Complications des plaies perforantes • Complications retardées – Cataracte : liée au traumatisme ou aux traitements entrepris – Glaucome traumatique après plaie • goniosynéchies sur athalamie • synéchies postérieures avec séclusion pupillaire • phakolyse • bloc pupillaire par intumescence cristallinienne • envahissement épithélial de l’angle • glaucome cortisonique – métalloses – hyptonie oculaire et phtisie

Complications des plaies perforantes • Ophthalmie sympathique – uvéite auto-immune sévère atteignant en premier l’œil blessé dit sympathisant puis l’œil contro-latéral dit sympathysé (Ac dirigés contre Ag de la choroide) – très rare ; surtout lorsque le corps ciliaire a été très impliqué dans la plaie – de quelques semaines à plusieurs années après le traumatisme, – traitement avant tout préventif : éviscération/énucléation de tout œil remanié en voie d’atrophie sans possibilité de récupération fonctionnelle et douloureux – traitement curatif : • atropine en collyre, • corticothérapie locale et générale • (+ agents cyctotoxiques ou antimétaboliques)
Pronostic Très variable +++ • Facteurs de bon pronostic initiaux – acuité visuelle – absence de signe d’atteinte du nerf optique – délai de prise en charge – localisation antérieure de la plaie • Lésions les plus péjoratives • plaie cornéenne centrale • impact maculaire • hématome sous-maculaire • impact sur le nerf optique

II- Corps étranger superficiel
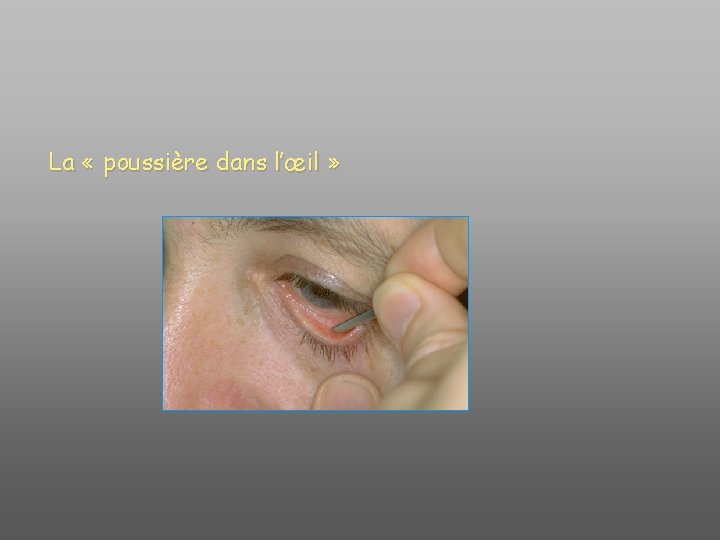
La « poussière dans l’œil »
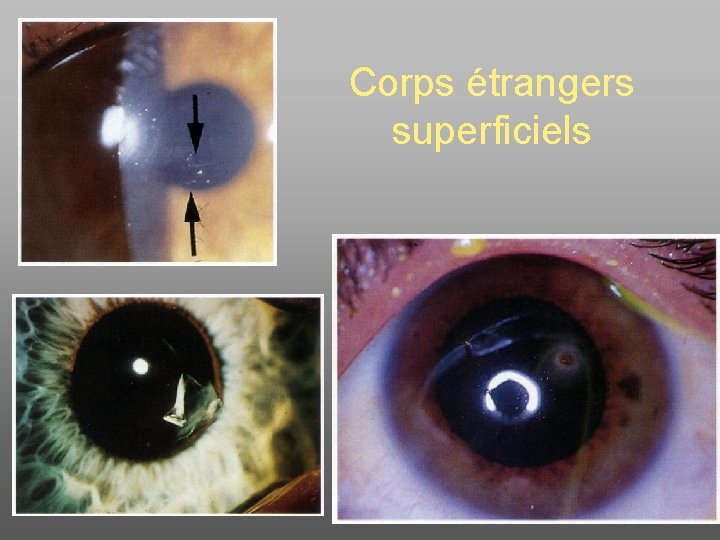
Corps étrangers superficiels

Corps étrangers superficiels • Œil – de plus en plus rouge – de plus en plus douloureux • Interroger (accident de travail, porteur de lentilles, VAT+++) • Examiner – anesthésie locale par collyre oxybuprocaïne – identifier (loupe + éclairage) • Préparer l’ablation – aiguille à corps étranger – Anxiolyse … – (Faire) penser à un éventuel CEIO (Rx)

Corps étrangers superficiels • Soins immédiats – Collyre antibiotique préventif (tobramycine) – pommade ophtalmique cicatrisante (Vitamine A) +++ – 1 goutte de cycloplégique (tropicamide (Mydriaticum), Isopto-homatropine ou Atropine) pour diminuer les douleurs ciliaires – pansement occlusif • Soins ultérieurs – collyre antiseptique (ou antibiotique) 4 fois par jour 1 semaine – pansement occlusif à garder tant que persistent les douleurs +/- antalgiques – Rappel VAT si besoin • Faire contrôler la réépithélialisation cornéenne (test à la fluorescéine) à 48 H

III- Contusions oculaires
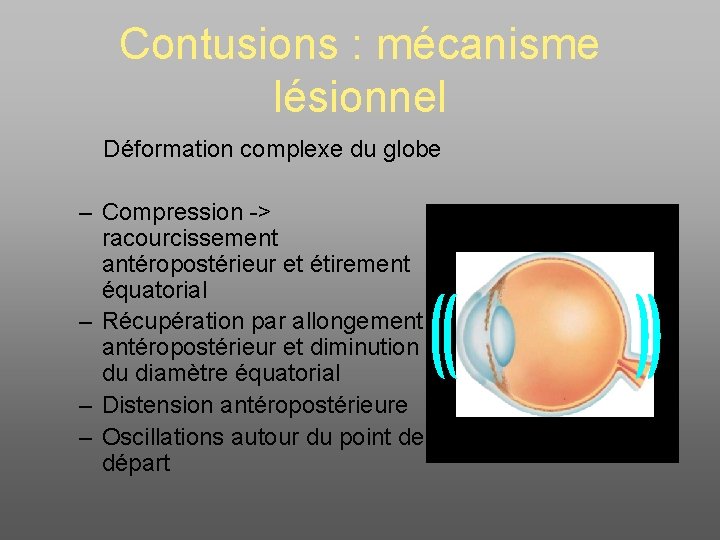
Contusions : mécanisme lésionnel Déformation complexe du globe – Compression -> racourcissement antéropostérieur et étirement équatorial – Récupération par allongement antéropostérieur et diminution du diamètre équatorial – Distension antéropostérieure – Oscillations autour du point de départ
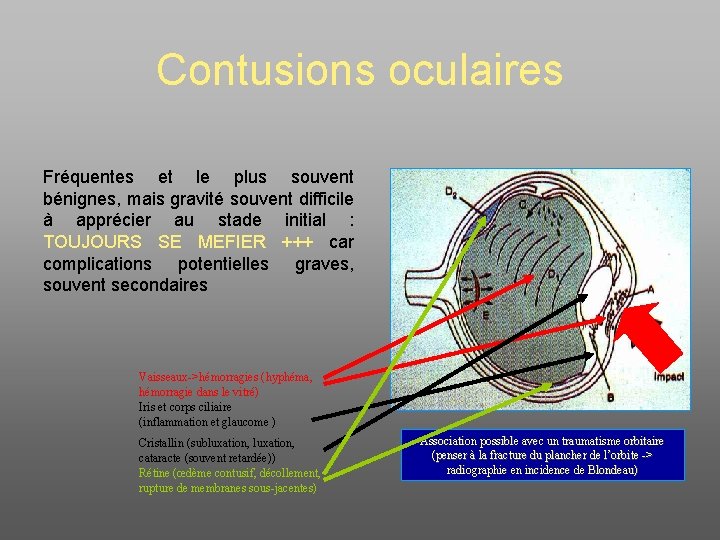
Contusions oculaires Fréquentes et le plus souvent bénignes, mais gravité souvent difficile à apprécier au stade initial : TOUJOURS SE MEFIER +++ car complications potentielles graves, souvent secondaires Vaisseaux->hémorragies (hyphéma, hémorragie dans le vitré) Iris et corps ciliaire (inflammation et glaucome ) Cristallin (subluxation, cataracte (souvent retardée)) Rétine (œdème contusif, décollement, rupture de membranes sous-jacentes) Association possible avec un traumatisme orbitaire (penser à la fracture du plancher de l’orbite -> radiographie en incidence de Blondeau)

Principales lésions contusives Segment antérieur – Cornée : œdème, ulcération, rupture Descemet (-> rétraction), +/- rupture kératotomie – Angle iridocornéen : récession, déchirure trabéculaire, cyclodialyse – Uvée antérieure • Iris : mydriase par sidération, rupture du sphincter, désinsertion de la racine -> iridodialyse, iridodonésis, déchirure stromale, décharge pigmentaire • corps ciliaire : sidération, rupture vasculaire • Hyphéma (85% CC, 15% iris) – Cristallin : opacification , rupture zonulaire, luxation, subluxation
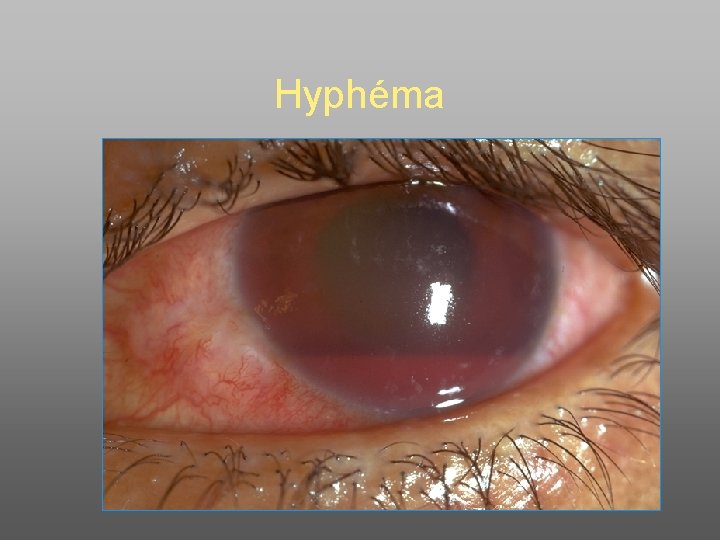
Hyphéma

• hyphéma = rupture vasculaire irienne –Mettre au repos + collyre AINS (Indocollyre*x 4/j) –Dilater d’emblée (Atropine x 2/j) pour garder iris et corps ciliaire stables et éviter la récidive hémorragique –Résorption spontanée • Evacuer si pas d ’amélioration notable à 48 H
Contusions oculaires Glaucome traumatique – Mécanismes • précoces – lésions de l ’angle iridocornéen – facteurs de surpression oculaire : libération de prostaglandines, encombrement trabéculaire • tardifs – subluxation ou luxation cristallin – vitré en chambre antérieure – hyphéma massif prolongé • après plaie – – – goniosynéchies sur athalamie phakolyse bloc pupillaire par intumescence cristallinienne envahissement épithélial métalloses
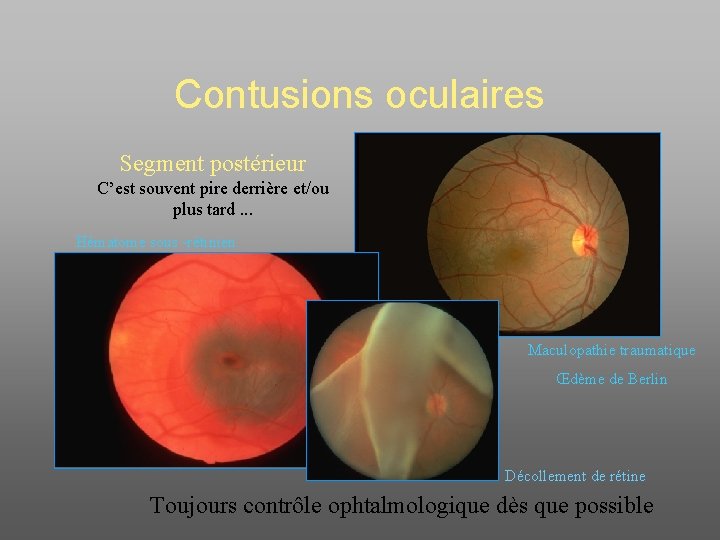
Contusions oculaires Segment postérieur C’est souvent pire derrière et/ou plus tard. . . Hématome sous -rétinien Maculopathie traumatique Œdème de Berlin Décollement de rétine Toujours contrôle ophtalmologique dès que possible

Rupture scléro-choroidienne après trauma contusif (balle de tennis)

IV- Plaies des annexes

Plaies des annexes TOUJOURS éliminer une plaie du globe associée • Type de plaie : • • unique, multiple franche / irrégulière propre / souillée perte de substance • Localisation • Paupières (releveur de la paupière, bord libre) • Voies lacrymales – Décalage entre les méats – Sac lacrymal • Conjonctive +/- muscle

Plaies des annexes : prise en charge • Délai : rapide mais pas urgent < 36 H • Anesthésie : – AG : plaies complexes – AL : plaies simples, limitées • EXPLORATION ++++ (plaie du globe, muscle…) • Traitement totalement reconstructeur – Bords libres : affrontement parfait - ligne grise (risque kératite par frottement) – canalicules/méats lacrymaux : intubation par sonde mono. K ou bi. K (risque larmoiement secondaire) 4 à 6 mois – Plaie par morsure : attendre 24 H pour diminution de l’œdème • Penser au statut anti-tétanique

V- Brûlures chimiques
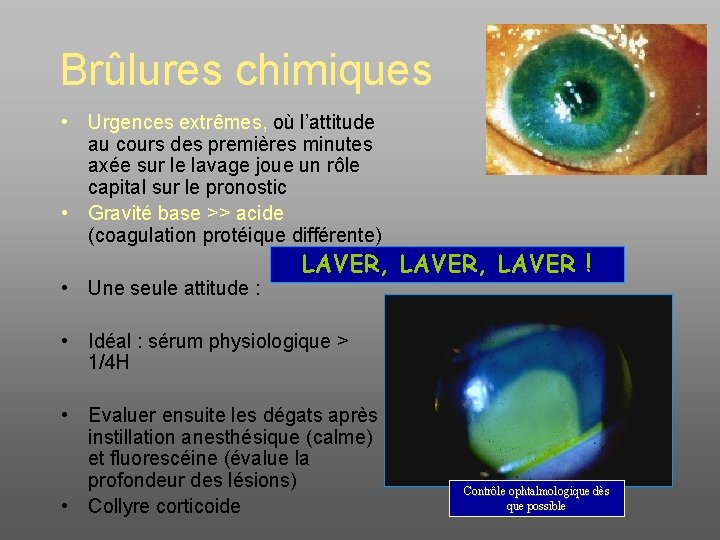
Brûlures chimiques • Urgences extrêmes, où l’attitude au cours des premières minutes axée sur le lavage joue un rôle capital sur le pronostic • Gravité base >> acide (coagulation protéique différente) • Une seule attitude : LAVER, LAVER ! • Idéal : sérum physiologique > 1/4 H • Evaluer ensuite les dégats après instillation anesthésique (calme) et fluorescéine (évalue la profondeur des lésions) • Collyre corticoide Contrôle ophtalmologique dès que possible

Le lavage oculaire • Buts – évacuer • projections souillées ou contaminantes – limiter • quantité et diffusion des projections chimiques • Moyens – Soluté de rincage oculaire (isotonique, p. H) – Après anesthésie de contact si possible – Lavage abondant, prolongé, avec jet doux • éviter le jet direct sur la cornée • éverser les paupières l ’une après l ’autre • récupération du liquide sur compresse +/- haricot

Prise en charge chirurgicale • Greffe de membrane amniotique – Tissu prélevé sur le placenta en post partum immédiat – Effet « tampon » pour neutraliser le p. H – Prévient les symblépharons – Utile si atteinte limbique

VI- Fractures de l’orbite
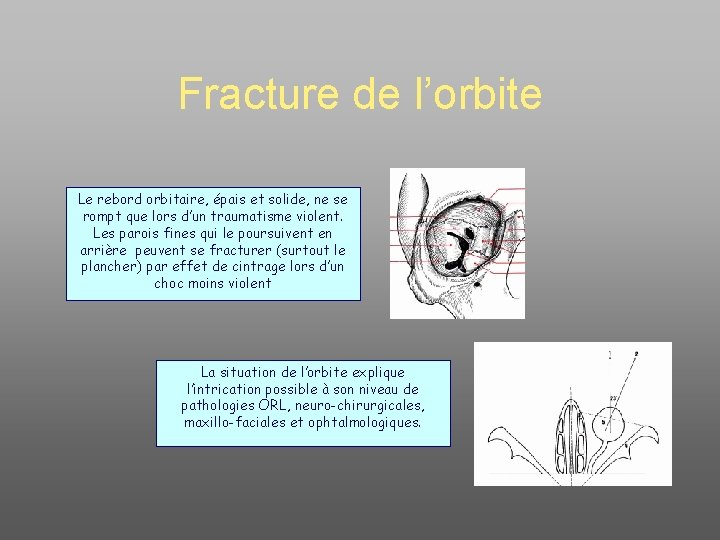
Fracture de l’orbite Le rebord orbitaire, épais et solide, ne se rompt que lors d’un traumatisme violent. Les parois fines qui le poursuivent en arrière peuvent se fracturer (surtout le plancher) par effet de cintrage lors d’un choc moins violent La situation de l’orbite explique l’intrication possible à son niveau de pathologies ORL, neuro-chirurgicales, maxillo-faciales et ophtalmologiques.
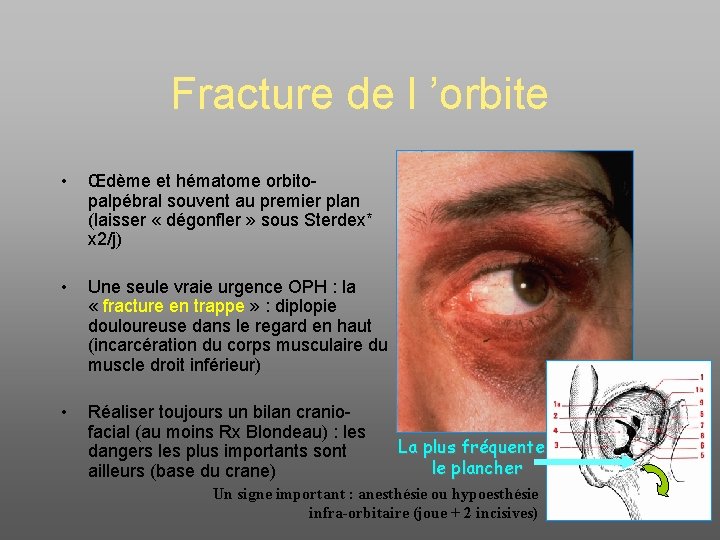
Fracture de l ’orbite • Œdème et hématome orbitopalpébral souvent au premier plan (laisser « dégonfler » sous Sterdex* x 2/j) • Une seule vraie urgence OPH : la « fracture en trappe » : diplopie douloureuse dans le regard en haut (incarcération du corps musculaire du muscle droit inférieur) • Réaliser toujours un bilan craniofacial (au moins Rx Blondeau) : les dangers les plus importants sont ailleurs (base du crane) La plus fréquente : le plancher Un signe important : anesthésie ou hypoesthésie infra-orbitaire (joue + 2 incisives)

Conclusion • Traumatismes oculaires = potentiellement graves • Méconnaissance de lésions sévères ou dangereuses si examen non rigoureux • Orienter vers un ophtalmologiste pour bilan et prise en charge
- Slides: 79