UNIVERSITA DEGLI STUDI DI NAPOLI FEDERICO II Un
























- Slides: 29

UNIVERSITA’ DEGLI STUDI DI NAPOLI “FEDERICO II” Un caso di polmoniti ricorrenti Tutor Prof F. Saitta AIF Dott. ssa M. Cerbone

Mariachiara Età: 5 anni e 4 mesi Ricovero presso l’Ospedale Santa Maria delle Grazie per: n febbre Nota al reparto per ripetuti ricoveri per polmoniti ricorrenti (ultimo episodio un mese prima)

All’ingresso: n n n n Parametri auxologici nella norma Tosse produttiva TC: 37. 8 C° Sa. O 2 in aria: 93% Parametri vitali nella norma Assenza di segni di distress respiratorio Al torace: presenza di soffio bronchiale in sede basale sinistra

La storia n n § n n Primogenita nata a termine (40 ws) da PS PN 3250 gr Ad 8 ore di vita distress respiratorio senza apparente causa per cui praticava ossigenoterapia sotto cappetta Nel corso del ricovero in TIN riscontro di: Valvola aortica biscupide e pervietà del dotto arterioso Dall’età di 8 mesi affetta da asma per cui dall’età di 4 anni è in profilassi con Montelukast e Salmeterolo+Fluticasone Rinite cronica ostruttiva Polmoniti ricorrenti dall’età di 3 mesi Tosse cronica produttiva dall’età di 2 anni

Polmoniti ricorrenti ETA’ RX TORACE 3 MESI Addensamento in SEDE BASALE DX 2 ANNI E 3 MESI Addensamento in CAMPO MEDIO SIN 4 ANNI E 7 MESI Addensamento a livello del LOBO INFERIORE SIN 5 ANNI E 3 MESI Addensamento in REGIONE BASALE SINISTRA con REAZIONE PLEUROGENA contestuale

Polmoniti ricorrenti n n Definizione: ≥ 2 episodi in un anno o ≥ 3 episodi nel corso della vita con evidenza radiografica di risoluzione tra gli episodi Frequenza: 7. 7 -9% di tutti i bambini con polmonite Kaplan et al, Clin Ped, 2006; Panitch et al, Pediatr Infect Dis J, 200

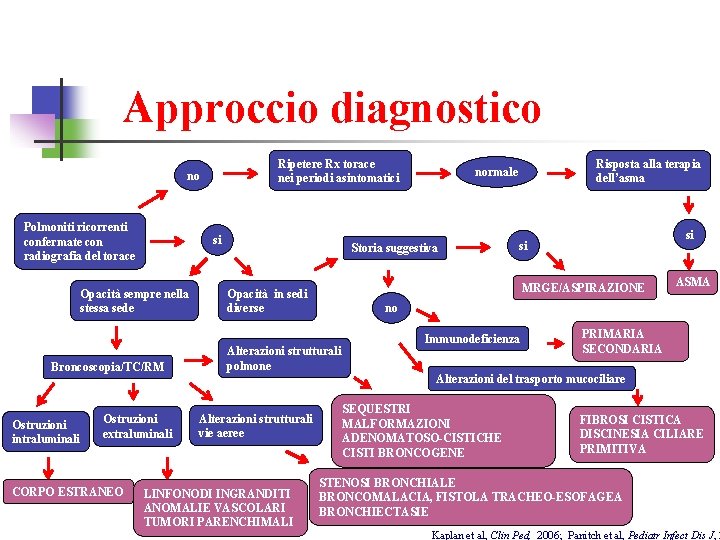
Approccio diagnostico Ripetere Rx torace nei periodi asintomatici no Polmoniti ricorrenti: confermate con radiografia del torace? Storia suggestiva MRGE/Aspirazione si Opacità sempre nella stessa sede Risposta alla terapia dell’asma normale si si MRGE/ASPIRAZIONE Opacità in sedi diverse ASMA no INFEZIONI NORMALI RICORRENTI!! Broncoscopia/TC/RM Ostruzioni intraluminali Ostruzioni extraluminali CORPO ESTRANEO Alterazioni strutturali polmone Alterazioni strutturali vie aeree LINFONODI INGRANDITI ANOMALIE VASCOLARI TUMORI PARENCHIMALI Immunodeficienza PRIMARIA SECONDARIA Alterazioni del trasporto mucociliare SEQUESTRI MALFORMAZIONI ADENOMATOSO-CISTICHE CISTI BRONCOGENE FIBROSI CISTICA DISCINESIA CILIARE PRIMITIVA STENOSI BRONCHIALE BRONCOMALACIA, FISTOLA TRACHEO-ESOFAGEA BRONCHIECTASIE Kaplan et al, Clin Ped, 2006; Panitch et al, Pediatr Infect Dis J,

Indagini di I livello n n n n Emocromo: leucocitosi neutrofila (GB: 22080/mc. L; Neu: 86. 4%) Indici infiammatori aumentati: (PCR: 10. 6 vn 0. 0 -0. 8; procalcitonina: 0. 35 vn <0. 09) Ig. M anti Mycoplasma: negative PRIST: nella norma Skin Prick test per aereoallergeni: negativi Intradermoreazione di Mantoux: negativa Test del sudore: negativo Ig totali, sottopopolazioni linfocitarie, sottoclassi delle Ig. G: nella norma

Approccio diagnostico Ripetere Rx torace nei periodi asintomatici no Polmoniti ricorrenti confermate con radiografia del torace si Opacità sempre nella stessa sede Broncoscopia/TC/RM Ostruzioni intraluminali Ostruzioni extraluminali CORPO ESTRANEO Storia suggestiva ASMA no Alterazioni strutturali polmone LINFONODI INGRANDITI ANOMALIE VASCOLARI TUMORI PARENCHIMALI si si MRGE/ASPIRAZIONE Opacità in sedi diverse Alterazioni strutturali vie aeree Risposta alla terapia dell’asma normale Immunodeficienza PRIMARIA SECONDARIA Alterazioni del trasporto mucociliare SEQUESTRI MALFORMAZIONI ADENOMATOSO-CISTICHE CISTI BRONCOGENE FIBROSI CISTICA DISCINESIA CILIARE PRIMITIVA STENOSI BRONCHIALE BRONCOMALACIA, FISTOLA TRACHEO-ESOFAGEA BRONCHIECTASIE Kaplan et al, Clin Ped, 2006; Panitch et al, Pediatr Infect Dis J, 2

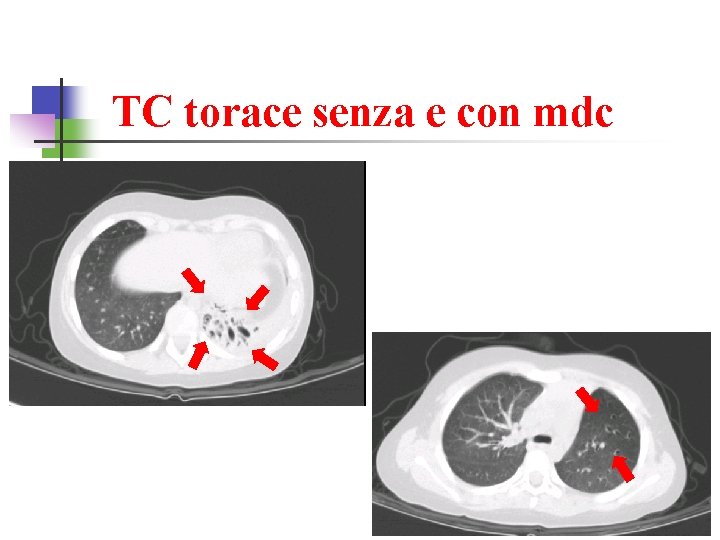
Imaging polmonare HCRT TC con mdc Aspetto substenotico del bronco lobare inferiore sinistro consolidazione della piramide basale Ø Multiple bronchiectasie distali (diamentro < 10 mm) Ø Obliterazione del recesso costodiaframmatico posteriore Ø A destra qualche lieve stria disventilatoria al lobo medio Aspetto substenotico del bronco lobare inferiore sinistro con parenchima atelettasico Ø Multiple bronchiectasie Ø Obliterazione del recesso costodiaframmatico posteriore (epatizzazione polmonare) Ø Ø

TC torace senza e con mdc

Broncoscopia + BAL Broncoscopia: n A destra normale orientamento e calibro dei bronchi esplorabili, n A sinistra bronco principale pervio e di calibro conservato; diramazioni secondarie pervie alla triforcazione, con bronco lobare inferiore di calibro uniformemente ridotto Lavaggio broncoalveolare: n Negativo per virus respiratori, CMV, micobatteri, Aspergillo, miceti/dimorfici

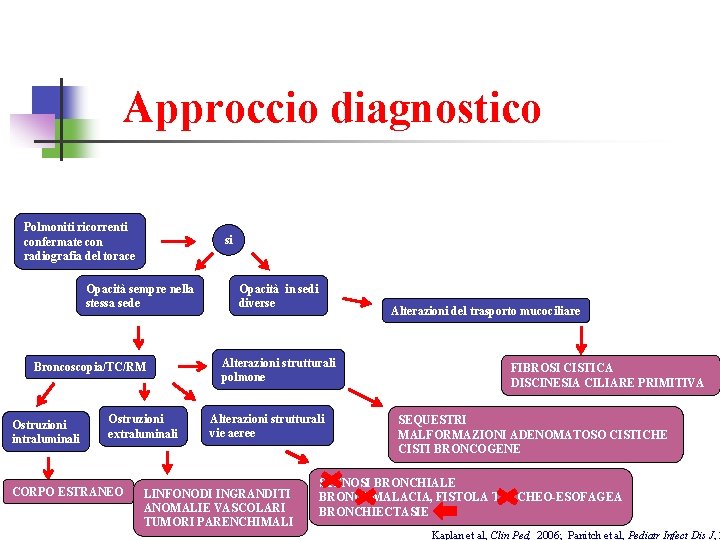
Approccio diagnostico Polmoniti ricorrenti confermate con radiografia del torace si Opacità sempre nella stessa sede Broncoscopia/TC/RM Ostruzioni intraluminali Ostruzioni extraluminali CORPO ESTRANEO Opacità in sedi diverse Alterazioni del trasporto mucociliare Alterazioni strutturali polmone Alterazioni strutturali vie aeree LINFONODI INGRANDITI ANOMALIE VASCOLARI TUMORI PARENCHIMALI FIBROSI CISTICA DISCINESIA CILIARE PRIMITIVA SEQUESTRI MALFORMAZIONI ADENOMATOSO CISTICHE CISTI BRONCOGENE STENOSI BRONCHIALE BRONCOMALACIA, FISTOLA TRACHEO-ESOFAGEA BRONCHIECTASIE Kaplan et al, Clin Ped, 2006; Panitch et al, Pediatr Infect Dis J, 2

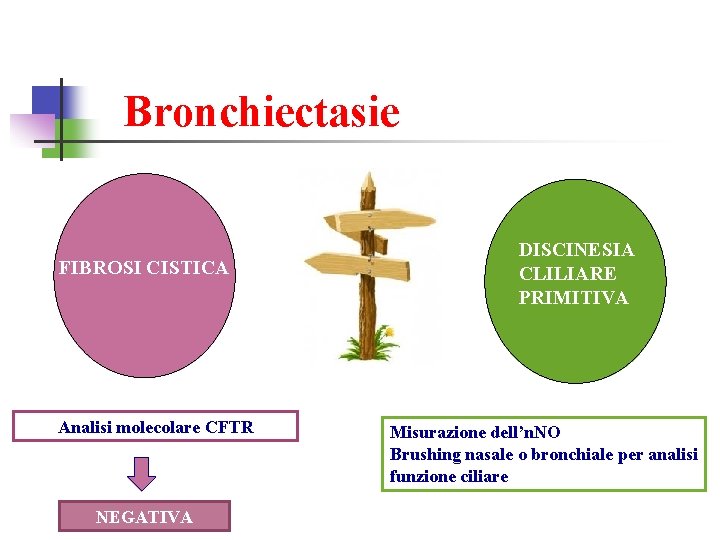
Bronchiectasie FIBROSI CISTICA ATIPICA Analisi molecolare CFTR DISCINESIA CLILIARE PRIMITIVA Misurazione dell’n. NO Brushing nasale o bronchiale per analisi funzione ciliare

Problemi di Mariachiaria n n n n Distress respiratorio inspiegato alla nascita Valvola aortica bicuspide Tosse cronica produttiva Asma resistente alle terapie Rinite cronica ostruttiva Polmoniti ricorrenti Bronchiectasie Atelettasia basale sinistra

Bronchiectasie FIBROSI CISTICA Analisi molecolare CFTR NEGATIVA DISCINESIA CLILIARE PRIMITIVA Misurazione dell’n. NO Brushing nasale o bronchiale per analisi funzione ciliare

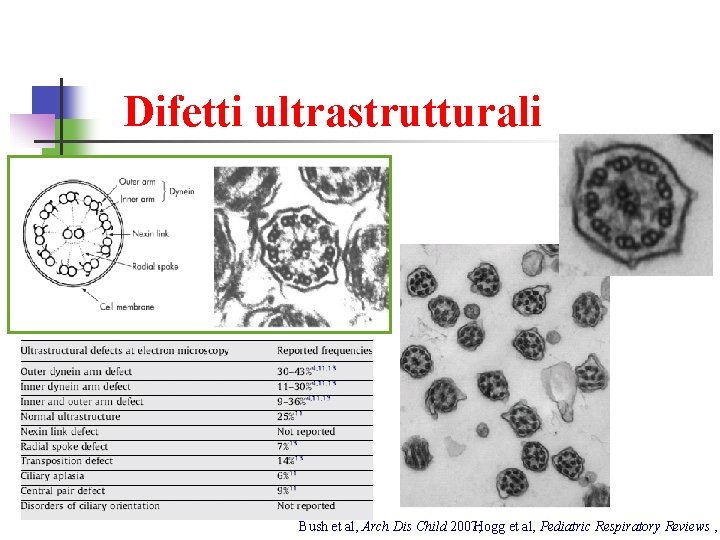
Screening per PCD n n Ossido nitrico nasale: narice destra: 47 ppb; narice sinistra 56 ppb (valori ridotti) Analisi ultrastruttura cilia dopo brushing nasale: Discinesia ciliare primitiva per difetto del braccio interno di dineina e dei ponti radiali

Discinesia ciliare primitiva Malattia rara (prevalenza 1/15 -30000) a trasmissione AR (AD, X-linked) v Anomalia della struttura e della funzione ciliare con alterata clearance mucociliare v Caratteristiche cliniche: • Periodo neonatale: rinorrea continua dal 1° giorno di vita, distress respiratorio in nati a termine senza evidenti cause predisponenti (40%), situs inversus (23%-50%), cardiopatie congenite § Infanzia: Rinite cronica, tosse cronica, otiti medie ricorrenti (82%) e riduzione dell’udito, sinusite cronica (37%), polmoniti ricorrenti (82%), asma resistente alle terapie, bronchiectasie “idiopatiche” § Età adulta: poliposi nasale (15%), asma resistente alle terapie, infertilità maschile, gravidanze ectopiche nelle donne v Leigh et al, Proc Am Thorac Soc, 2011; Beucher et al, Rev Mal Resp, 2011; Hogg et al, Pediatric Respiratory Reviews , 2009; Bush et al, Arch Dis

Discinesia ciliare primitiva Forme primitive o secondarie? • Screening Misurazione dell’ossido nitrico nasale: >250 ppb esclude al 97% PCD Diagnosi: Analisi ultrastrutturale al microscopio elettronico delle cilia da brushing dell’epitelio respiratorio (nasale o bronchiale) Analisi del battito ciliare mediante microscopia digitale ad alta velocità Culture di cellule per differenziare tra forme primarie e secondarie • Test genetico: 50% dei pazienti è portatore di una mutazione nota n • • Età media alla diagnosi: 4 -6. 5 anni Beucher et al, Rev Mal Resp, 2011; Hogg et al, Pediatric Respiratory Reviews , 2009; Bush et al, Arch Dis C

Difetti ultrastrutturali Bush et al, Arch Dis Child 2007; Hogg et al, Pediatric Respiratory Reviews ,

Genetica § Eterogenea: assonema composto da 360 proteine § Mutazioni in 11 geni identificate: Indagine genetica di Mariagrazia: in corso Zariwala et al, Proc Am Thorac Soc, 2011; Hogg et al, Pediatric Respiratory Reviews

Gestione PCD Problematiche respiratorie: ü Monitoraggio della saturazione e della funzione polmonare ü Fisioterapia respiratoria ü Antibioticoterapia: • No profilassi antibiotica • Inizio ai primi segni di peggioramento dei sintomi polmonari • Ove possibile basata su precedenti colture • In caso di isolamento di P. Aeruginosa antibiotici anti-Pseudomonas a lungo termine per via areosolica ü Terapia “mucoattiva” inalatoria? (ipertonica, Dnasi, mannitolo) Sagel et al Proc Am Thorac Soc, 2011; Bush et al, Arch Dis Child 2007

Gestione PCD Problematiche ORL (85%): • In genere autorisolventesi all’età di 13 anni circa • Controindicato inserimento di tubo di ventilazione: elevato rischio di otorrea post-operatoria e perforazione membrana timpanica!! • Se otorrea: applicazione di gocce auricolari antibiotiche anti. Pseudomonas Infertilità: • Prevalentemente maschile (successi riportati con ICSI) Sagel et al Proc Am Thorac Soc, 2011; Bush et al, Arch Dis Child 20

E Mariagrazia? Problematiche ORL: Esame audiometrico: ipoacusia neurosensoriale bilaterale Rinofibroscopia: turbinati ipertrofici con vegetazioni adenoidee Bronchiectasie+Atelettasia polmonare: TC torace con e senza mdc a 6 mesi: “persiste riconoscibile sovvertimento strutturale del parenchima polmonare a carico del lobo polmonare inferiore sinistro a livello dorsale compatibile con epatizzazione polmonare” Indicazione all’intervento di lobectomia inferiore sinistra

Lobectomia Esami preoperatori: • Allungamento dell’a. PTT deficit del fattore XII della coagulazione • Non aumento del rischio emorragico post-intervento Decorso post-operatorio: • Respiro spontaneo in aria ambiente • Dolore post-operatorio controllato da Tramadolo • Pneumotorace di lieve entità a livello apicale sinistro+enfisema sottocutaneo a sinistra FKT respiratoria + O 2 terapia 2 L/min • Rx torace di controllo: a destra esiti di pneumopatia cronica; a sinistra esiti di intervento chirurgico e segni di pneumopatia cronica

Follow-up Terapia: • Evitare fumo passivo • Limitare i contagi • Disostruzione nasale frequente mediante docce nasali • Mometasone spray nasale • Fisioterapia respiratoria con l’aiuto della PEP-Mask Follow-up: • Trimestrale controllo clinico e dell’espettorato (e non appena possibile della funzionalità respiratoria)

Conclusioni Ø Le polmoniti ricorrenti sono spesso associate ad una patologia organica sottostante Ø I sintomi di presentazione della PCD sono aspecifici (alto indice di sospetto!) ØDiagnosi precoce per limitare compromissione della funzione respiratoria e per counseling genetico Ø In caso di alterazioni del parenchima polmonare localizzate (bronchiectasie, atelettasia) le polmoniti ricorrenti della PCD possono riguardare una sola sede

Conclusioni Pensare ad una PCD in caso di: Ø Polmoniti ricorrenti dopo aver escluso asma, MRGE/aspirazione e fibrosi cistica, disordini immunologici ØSintomi a carico delle alte e basse vie respiratorie in associazione con cardiopatie congenite±storia di distress respiratorio alla nascita±situs inversus ØSintomi respiratori (asma, otiti, sinusiti, riniti, polmoniti) che non rispondano alle comuni terapie

GR P E I AZ A ’ L ER Z N E TT ! ! E ION