Universit degli Studi di Bari scuola di Medicina

Università degli Studi di Bari – scuola di Medicina e Chirurgia Polo Scientifico Didattico di Tricase Corso di Laurea in Infermieristica Anno Accademico: 2018 -19 Corso integrato: oncologia medica Docente: Dr. Emiliano Tamburini Titolo: stravaso di farmaci e accessi venosi
Stravaso: definizione • E’ definito come un processo nel quale un fluido o un farmaco fuoriescono accidentalmente dalla vena nei tessuti circostanti. • E’ un evento potenzialmente rilevante per gli esiti sul paziente e richiede adeguate linee-guida e procedure operative intese a prevenire e trattare tempestivamente e correttamente questa complicanza. 2

L’infermiere e lo stavaso • L’infermiere è responsabile della corretta somministrazione degli agenti chemioterapici, del corretto incannulamento delle vene periferiche, della corretta gestione delle vie infusionali, della vigilanza durante la somministrazione, del trattamento dello stravaso e della tenuta e ripristino del Kit di emergenza

Stravaso • Evento non raro: 0. 5% to 6. 0% di tutti gli eventi avversi associati al trattamento, probabilmente in riduzione • E’ un evento che non riguarda solo I chemioterapici ma anche altri farmaci e soluzioni impiegate in medicina • I farmaci sono classificati in base al loro potenziale di indurre un danno in caso di stravaso: – Vescicanti: possono causare bolle, ulcerazioni e necrosi. • Possono essere ulteriormente distinti in base al legame o meno al DNA – Irritanti: causano irritazione e, talora, ulcerazione. – Non vescicanti: producono raramente irritazione e non causano ulcerazioni. • La concentrazione della soluzione può rendere maggiormente lesivo un farmaco di per sé poco irritante 4

Stravaso: classificazione dei farmaci chemoterapici Eribulina 5

Farmaci non oncologici

Farmaci non oncologici

Fattori di rischio: paziente • • Vasi piccoli (bambini e giovani) e fragili (anziano) Vene dure, sclerosate Vene prominenti, ma mobili (anziani) Malattie o condizioni con circolo alterato – – • • • Sindrome di Raynaud Diabete Malattie vascolari periferiche Linfedema o sindrome della vena cava superiore Predisposizione al sanguinamento, aumentata permeabilità vascolare, alterazioni coagulazione Obesità con accessi venosi difficili Danno da radioterapia Deficit sensitivi che riducono la capacitò del paziente di avvertire un cambiamento della sensazione nella sede di infusione: neuropatie e diabete. Difficoltà di comunicazione che ostacolano la precoce segnalazione dei sintomi di stravaso: ex sedazione e confusione mentale. 8

Fattori di rischio stravaso: incannulamento e infusione • Staff poco esperto • Multipli tentativi di venipuntura • Sede sfavorevole: dorso delle mani, vicinanza all’osso, ecc. • Infusione bolo • Alta pressione infusione • Infusione prolongata • Tipo e diametro dei cateteri venosi periferici: diametro • Aghi a farfalla di acciaio • Medicazione inadeguata o scarsa fissazione della cannula • Dispositivi infusionali centrali impiantati malamente: troppo profondi per l’agocannula o con difficoltà a fissarla • Caratteristiche delle soluzioni: farmaci, p. H, Osmolalità, caratteristiche diluente 9

Molti stavasi possono esser prevenuti • Sistematica applicazione di tecniche di somministrazione accurate, standardizzate ed evidence-based • Per minimizzare il rischio di stravaso, lo staff coinvolto nell’infusione e management dei farmaci citotossici deve essere adeguatamente formato per implementate i protocolli di prevenzione • In caso lo stravaso si verifichi è importante ricordare che l’entità del danno può essere dipendente da: – Tipo e concentrazione del farmaco – Sede dello stravaso – Tempo perchè il farmaco sviluppi il potenziale danno
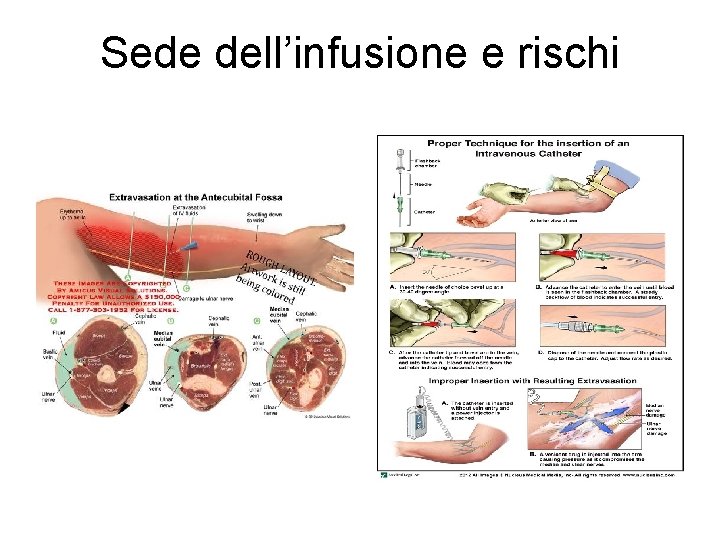
Sede dell’infusione e rischi

Prevenzione dello stravaso • La sede di inserzione della sede più appropriata di incannulamento dovrebbe essere effettuata prima dell’inserimento. • Se un accesso venoso periferico risulta continuamente difficile dovrebbe essere considerato l’inserimento di un accesso venoso centrale.

Prevenzione dello stravaso: equipaggiamento • Procedure e protocolli locali disponibili e conosciuti, training adeguato, educazione paziente • In generale: – Evitare aghi in acciaio tipo butterfly; – Usare agocannule flessibili • • • Ago-cannula più sottile in vena più grande possibile Cannula di calibro sottile (lunga 1, 2 -1, 5 cm) Per accessi periferici polietilene flessibile o teflon – Per infusione di vescicanti o di lunga durata (es. 12 -24 ore) raccomandato un accesso centrale. – Cerotti trasparenti per assicurare la cannula permettere costante ispezione: il punto di inserzione deve essere sempre ben visibile 13

Prevenzione dello stravaso: scelta della vena • Reperire la vena più grossa e morbida è una buona regola generale • Cercare di usare l’avambraccio, non il dorso della mano • Evitare vene piccole e fragili • Evitare arti con edema o problemi neurologici • Evitare vene vicino ad articolazioni, tendini, nervi, arterie. • Evitare la fossa antecubitale, il dorso della mano, il polso • Usa le vene distali prima, poi quelle prossimali • Modifica la sede di infusione ogni 48 ore • L’incannulamento delle vene dal lato di mastectomia è ancora dibattuto, ma in genere si evita. 14

Prevenzione dello stravaso: l’infusione • Dopo incannulamento della vena accertarsidel reflusso di sangue. • Infondere 10 ml di soluzione fisiologica ricercando eventuali segni di stravaso. Conoscere le indicazioni di somministrazione del farmaco • Diluizione adeguata e velocità appropriata • E’ raccomandato infondere 10 -20 ml di soluzione salina o glucosata 5% fra farmaci diversi; in caso di dubbio, re-incannulare la vena • La verifica del ritorno venoso deve essere sempre fatta prima che I farmaci successivi vengano infusi e regolarmente durante un’infusione a bolo. • Assicurarsi che la cannula sia fissa durante l’infusione, consentire l’esplorazione della vena e verificare regolarmente la comparsa di sintomi come gonfiore o dolore, arrossamento. 15

Attenzione particolare ai vescicanti • Utilizzare una vena incannulata di recente • Infondere il vescicante nell’ordine per garantire il minimo rischio • Considerare accessi venosi centrali se vene non facilmente accessibili • In nessun caso utilizzare aghi a farfalla. • Boli di vescicanti possono essere somministrati durante una infusione veloce di un fluido compatibile. 16

Sintomi di stravaso • Il paziente deve essere informato sulla necessità di riportare ogni variazione di sensazione, sintomi o segni nella sede di infusione, particolarmente in caso di vescicanti. • Inizialmente i sintomi più comuni sono sensazioni di formicolio, bruciore, fastidio / dolore o gonfiore e arrossamento al sito di iniezione. • I sintomi successivi possono includere vesciche, necrosi e ulcerazioni. – Impatto maggiore in caso di coinfolgimento di guaine tendinee e nervi • I segni di sospetto di eventuale stravaso sono assenza di ritorno venoso, resistenza nello stantuffo della siringa durante la somministrazione di un bolo, interruzione del flusso in caso di infusione. • NOTA: SE SI SOSPETTA UNO STRAVASO LA CANNULA NON DEVE ESSERE RIMOSSA IMMEDIATAMENTE E MISURE GENERALI E SPECIFICHE DEVONO ESSERE INIZIATE 17

Diagnosi differenziale con reazioni locali • Alcuni chemioterapici, anche se correttamente somministrati possono provocare una reazione locale che assomiglia ad un stravaso. – Segni e sintomi di locali includono eritema intorno al sito della orticaria e prurito locale. • Altro fenomeno possibile sono le flebiti chimiche, spesso seguito da una trombosi o sclerosi delle vene. Possono causare una bruciore al sito di infusione e dolore lungo la vena prossimale al sito della cannula.

Grading severità dello stravaso

Trattamento stravaso • Procedure locali presenti, conosciute e accessibili • Disponibilità di un kit per lo stravaso (e di sostituzione) • Trattare precocemente – Il ritardo di riconoscimento e trattamento aumenta rischio necrosi • Modalità approccio iniziali sono identiche indipendentemente dal farmaco 20

Management in caso di stravaso • Indipendentemente dal tipo di farmaco, l’inizio precoce del trattamento è mandatorio. – In questo contesto l’educazione del pz è fondamentale. • Appena possibile devono essere messe in opera procedure generali ed è raccomandato che in ogni reparto siano presenti: – Operatori formati – Kit per lo stravaso comprendente istruzioni operative, materiale e medicamenti per trattare l’evento • La valutazione multidisciplinare è auspicabile.
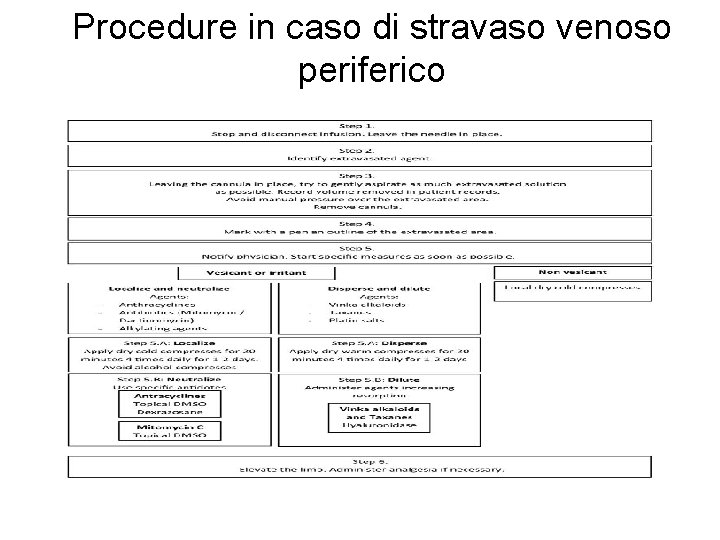
Procedure in caso di stravaso venoso periferico

In caso di stravaso su dispositivo centrale • Complicanza rara 0. 24% • In questo caso la soluzione si può accumulare nel mediastino, pleura o tessuto sottocutaneo a livello del torace o collo. • Il sintomo più frequente è il dolore toracico acuto. • La diagnosi deve essere confermata dalle tecniche di imaging (TC toracica) • Management: stop infusione ed aspirazione della quantità maggiore possibile, possibili approcci chirurgici, Dexrazoxane in caso di antracicline, antibiotici, corticosteroidi e analgesici in caso di mediastinite.
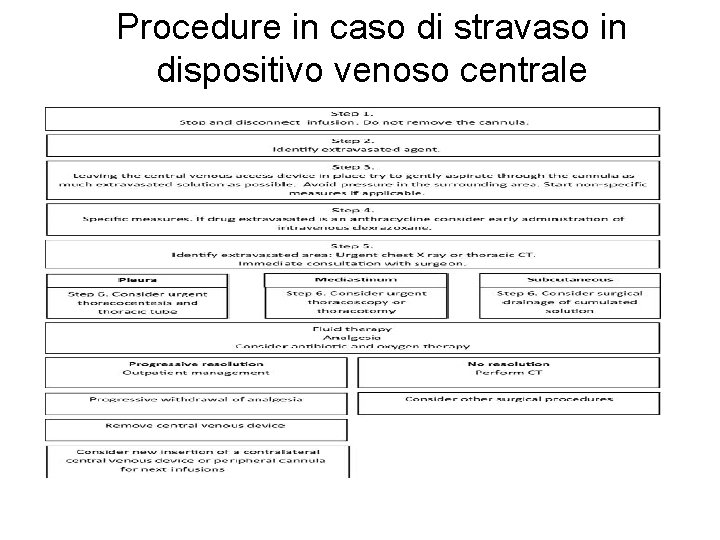
Procedure in caso di stravaso in dispositivo venoso centrale

Misure specifiche: antidoti • Varie indicazioni proposte per applicazione topica o infiltrazione di sostanze in caso di stravaso. • Occorre essere consapevoli che molte sono considerate poco efficaci o perfino dannose. • Alcune sostanze non sono disponibilio c’è un accesso limitato ad esse.

Antidoti • L’infiltrazione locale di corticosteroidi ha avuto esiti contrastanti nei diversi studi e non è raccomandata. Gli steroidi topici vengono spesso presc • Iniezioni intradermiche-sottocutanee di Sodiotiosolfato sono raccomandate in caso di stravaso di mecloretamina: (2 ml di una soluzione di 4 ml di sodio tiosolfato al 10% + 6 ml acqua sterile per ogni mg di mecloretamina che si sospetta sia stravasato)

Antidoti • Dimethyl sulfoxide 99% (DMSO), solvente con proprietà anti-radicali consigliato in caso di stravaso di antracicline, mitomicina, sali di platino: applicazioni topiche immediatamente dopo lo stravaso. • Dexrazoxane (chelante del ferro) è raccomandato in caso di stravaso di antracicline, per via ev. in una vena lontana dalla sede di stravaso (ex. Controlaterale). • Ialuronidasi (enzima che degrada l’acido ialuronico) migliora l’assorbimento del farmaco stravasato e può essere indicato, particolarmente in caso di stravaso di alcaloidi della vinca. (1 ml of ialuronidasi per 1 ml di farmaco stravasato)
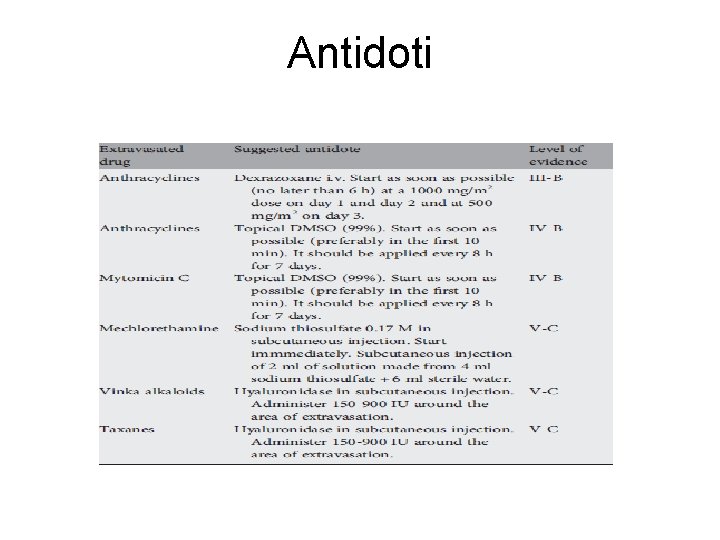
Antidoti
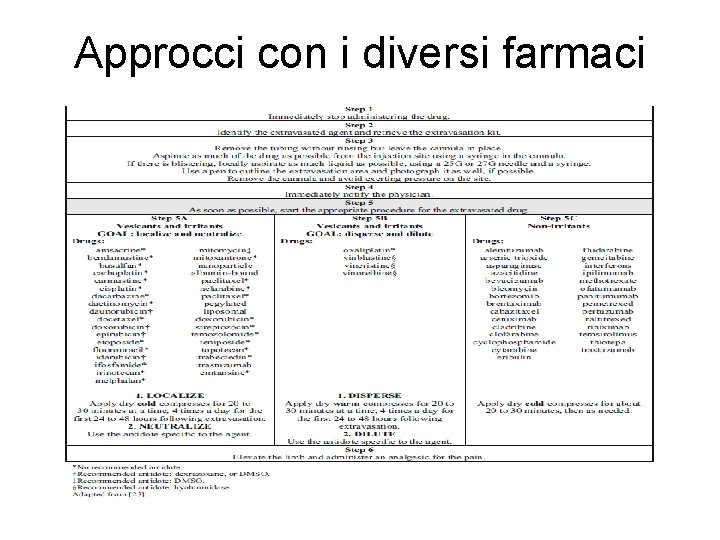
Approcci con i diversi farmaci

Approcci dispositivo centrale

Stravaso: chirurgia • Il trattamento di una necrosi che non si risolve o dolore che persiste dopo 10 giorni è il debridement chirurgico. • Si considera che solo un terzo degli stravasi progredisca in ulcerazioni. • Obiettivo di rimuovere il ressuto danneggiato e la sostanza infusa per prevenire l’ulteriore danno tissutale • Successiva chisura con lembi cutanei e trapianti di cute 31

Documentazione dell’incidente • Ogni evento deve essere decritto e accuratamente documentato. • Identificazione del paziente, data e orario dello stravaso. • Nome del farmaco stravasato e del diluente. • Segni e sintomi • Descrizione della sede dell’accesso venoso, della sede di stravaso e della quantità di farmaco. • Registrare il management dell’episodio. • Documentazione fotografica dell’accaduto e follow-up. • Il paziente deve essere informato del significato della procedura. • Garantire procedure di audit e raccogliere documentazione su possibili deficit nella pratica clinica 32
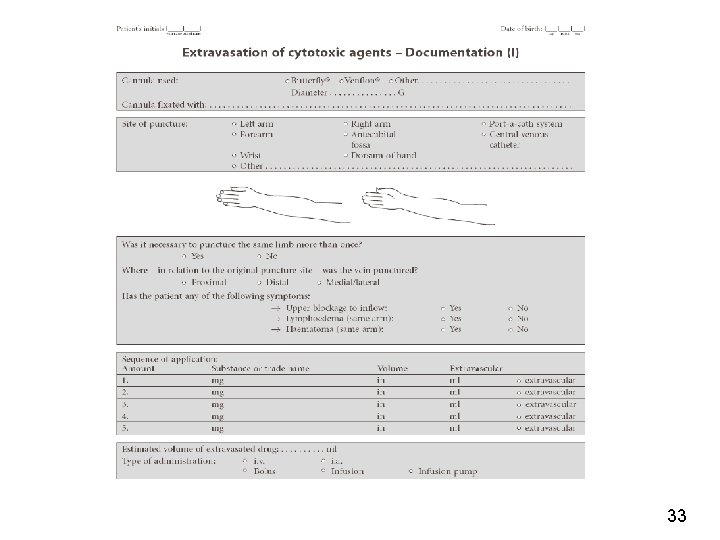
33
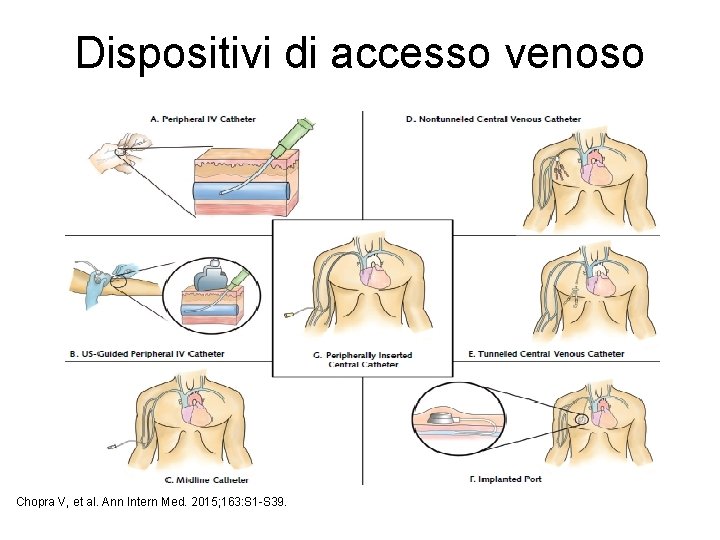
Dispositivi di accesso venoso Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Cateteri venosi periferici • Questi dispositivi tipicamente sono lunghi 3 -6 cm, entrano e terminano nelle vene periferiche e sono spesso posti nelle estremità superiori nelle vene delle mani. Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Cateteri venosi periferici inseriti su guida ecografica • L’ecografia può essere utilizzata per facilitare l’inserimento di un catetere venoso periferico nelle vene degli arti quando queste siano difficili da localizzare o palpare. Cateteri venosi lunghi (tipicamente ≥ 8 cm) sono specificatamente predisposti per raggiungere vene profonde sono anche disponibili per l’inserzione su guida ecografica Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Cateteri Midline • Sono dispositivi lunghi 7. 5 - 25 cm, tipèicamente inseriti in vene sopra la fossa antecubitale. LA punta del catetere risiede generalmente nella vena basilica o cefalica, terminando poco prima della vena succlavia. Questi dispositivi non sono idonei alla somministrazione di sostanze irritanti o vescicanti Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Cateteri venosi centrali non tunnellizati • Anche riferiti come cateteri venosi centrali per situazioni “acute” o “a breve termine”, sono generalmente mantenuti per 7 -14 giorni. Sono generalmente lunghi 15 - 25 cm e posizionati via puntura diretta ed incannulazione della vena giugulare interna, succlavia, o femorale. Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Cateteri venosi centrali tunnellizzati • Differiscono dai non-tunnellizzati in quanto il punto di inserzione nella cute e la sede di effettiva venipuntura sono fisicamente separati, spesso di parecchi centimetri, riducendo quindi il rischio dell’ingresso di batteri nel flusso sanguigno e facilitando la localizzazione ottimale del catetere per una cura appropriata del sito di fuoriuscita. • I Cateteri tunnellizzati possono essere cuffiati o no: i primi hanno una flangia di èplietilene o silicone che ancorano il catetere entro il sottocute e limitano l’ingresso di germi lungo la superficie extraluminale del dispositivo. Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Port a cath impiantati. • Sono dispositivi impiantati nel tessuto sottocutaneo (generalmente a livello toracico) costituiti da un “reservoir” per iniezione o aspirazione ed in catetere che mette in cominicazione il reservoir ad una vena profonda del torace, fornendo così un accesso venoso centrale. I port sono dispositivi cospeticamente preferibili rispetto ad altri tipi di cateteri venosi centrali e possono rimanere in sede per mesi o anni Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Cateteri centrali ad inserzione periferica (PICC) • Sono dispositivi lunghi di accesso venoso (>45 cm) inseriti in una vena periferica degli arti superiori negli adulti ed avanzati cosicchè la punta del CVC risiede nella porzione inferiore della vena cava superiore o all’imbocco dell’atrio DX. • Sono simili ai cateteri venosi centrali poiche provvedono un accesso alla circolazione centrale, ma senza I rischi correlati alla puntura diretta di vene profonde nel collo, torace o inguine Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.
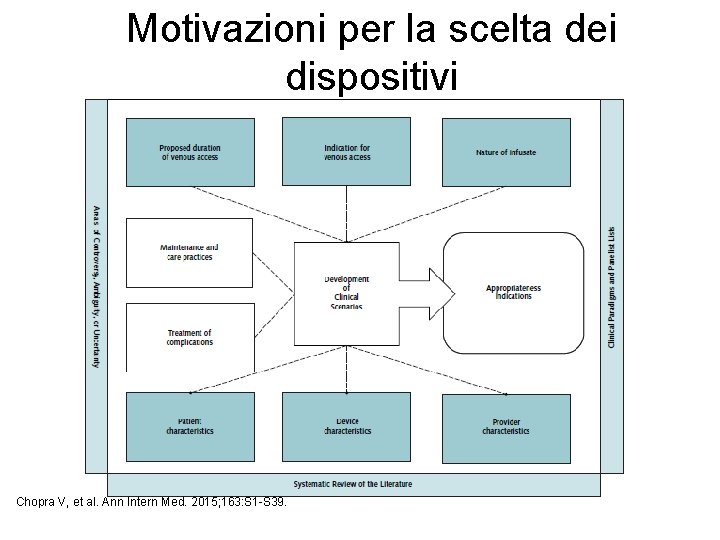
Motivazioni per la scelta dei dispositivi Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.
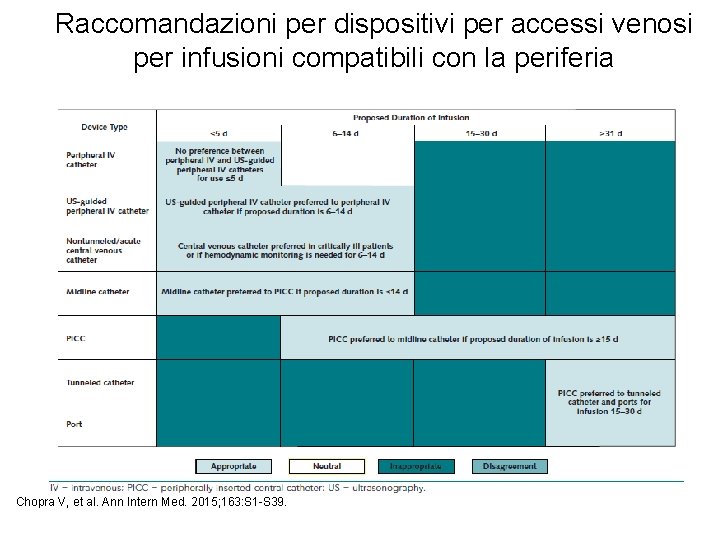
Raccomandazioni per dispositivi per accessi venosi per infusioni compatibili con la periferia Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.
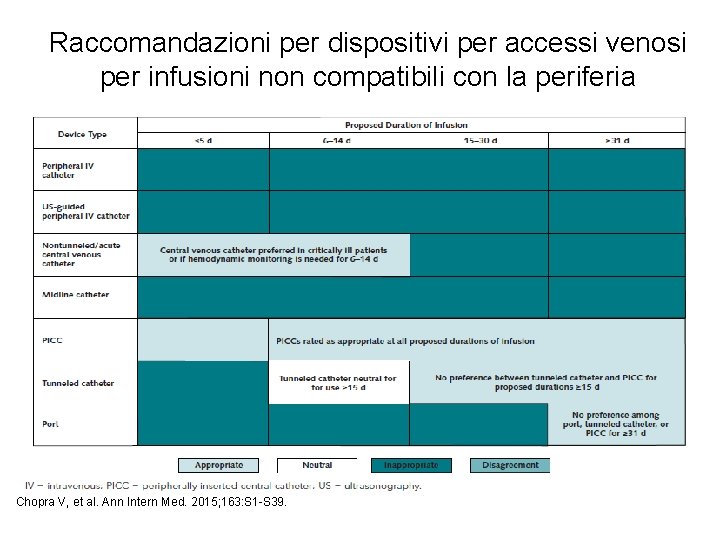
Raccomandazioni per dispositivi per accessi venosi per infusioni non compatibili con la periferia Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Raccomandazioni per dispositivi per pazienti con accessi venosi difficili Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Raccomandazioni per dispositivi per pz che richiedono frequenti flebotomie Chopra V, et al. Ann Intern Med. 2015; 163: S 1 -S 39.

Alcuni link • Impianto power picc solo con metodo ecg guida: https: //www. youtube. com/watch? v=f. IJIpzj. Eh. PE • video tutorial gestione picc 2015: https: //www. youtube. com/watch? v=t. Oksf. KUT 600 • video groshong picc: https: //www. youtube. com/watch? v=pksr 8 o. VJHtc • video impianto vanni: https: //www. youtube. com/watch? v=7 o 8 x. L 19 k. Ml. U • GAVe. Ce. LT - Medicazione accesso venoso centrale tipo PICC: https: //www. youtube. com/watch? v=we 9 B-x. AISCg
- Slides: 47