UNIVERSIT DEGLI STUDI DI BARI Aldo Moro FACOLT

UNIVERSITÀ DEGLI STUDI DI BARI «Aldo Moro» FACOLTÀ DI MEDICINA E CHIRURGIA Laurea di Primo Livello in Infermieristica Polo Didattico Formativo Pia Fondazione “Card. G. Panico” – Sede Tricase (LE) CORSO DI GERIATRIA Lezione 2 08/03/2021 Dott. Federico Vasquez - Giuliano 1

DISIDRATAZIONE Che cos’è l’osmolarità? La osmolarità esprime la concentrazione di una soluzione, sottolineando il numero di particelle in essa disciolte indipendentemente dalla carica elettrica e dalle dimensioni. L’osmolarità è espressa in osmoli per litro (os. Mol/L) o quando la soluzione è particolarmente diluita in m. Os. M/L Che cosa serve? Esami di laboratorio (emocromo, proteine…) üDisidratazione: emocromo e proteine sieriche elevate (eccezione emorragia) üIperidratazione: ematocrito e proteine sieriche ridotte 08/03/2021 Dott. Federico Vasquez - Giuliano 2

DEFINIZIONE La disidratazione nel paziente anziano, consegue a un ridotto apporto o ad un’aumentata perdita di liquidi. 08/03/2021 Dott. Federico Vasquez - Giuliano 3

VIE ELIMINAZIONE H 2 O CORPOREA ØUrina (1000 – 1500 ) ØFeci (150) ØPolmoni (500 -700) ØCute (200) 08/03/2021 Dott. Federico Vasquez - Giuliano ml /die 4

SINTOMI Si può manifestare con rapida perdita di peso, secchezza delle mucose (lingua arida, secca), bulbi oculari infossati, astenia, oliguria, confusione mentale o letargia, difficoltà nell’eloquio, tachicardia e ipotensione ortostatica. Va rilevato che una grave disidratazione aumenta il rischio di ospedalizzazione e di mortalità e inoltre può causare nell’anziano tromboembolie secondarie all’emoconcentrazione, aritmie cardiache secondarie ad alterazioni elettrolitiche, insufficienza renale acuta, rabdomiolisi, deliri, aumentato rischio di infezioni urinarie e polmonari, di cadute traumatiche, di ulcere da decubito e di tossicità da farmaci. 08/03/2021 Dott. Federico Vasquez - Giuliano 5

INTERVENTI DI PREVENZIONE Gli interventi utili sono: • definire il quantitativo giornaliero di liquidi da assumere; • documentare attraverso una scheda di rilevazione l’ammontare dei liquidi introdotti quotidianamente; • attuare strategie incentivanti l’idratazione; • valutare lo stato di idratazione mediante il rilevo dei segni clinici e di laboratorio; • valutare e trattare i fattori modificabili di maggior rischio per la disidratazione. 08/03/2021 Dott. Federico Vasquez - Giuliano 6

Una adeguata idratazione orale giornaliera di norma non dovrebbe essere inferiore a 1600 ml/24 ore per l’anziano medio La registrazione scritta delle quantità giornaliere di liquidi assunte è il metodo migliore per controllare l’adeguatezza dell’idratazione. 08/03/2021 Dott. Federico Vasquez - Giuliano 7

Il momento di assunzione dei farmaci è un’occasione importante per incoraggiare l’offerta di liquidi, come pure per esempio il momento dei pasti, il momento di uno spuntino a metà mattina e a metà pomeriggio, il momento delle attività di gruppo e il momento della visita dei familiari nelle residenze protette. È dimostrata l’utilità dell’assunzione regolare di 5 -8 o più bicchieri d’acqua al giorno, mentre va spiegato che caffè, tè e alcol hanno effetti diuretici. Il rischio di disidratazione e delle sue cause può essere stimato anche attraverso la compilazione di una specifica checklist (tabella 2). 08/03/2021 Dott. Federico Vasquez - Giuliano 8

08/03/2021 Dott. Federico Vasquez - Giuliano 9
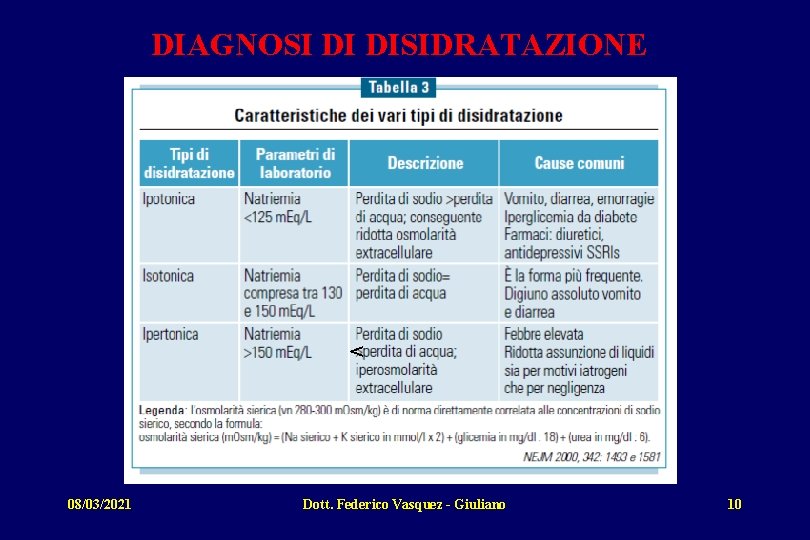
DIAGNOSI DI DISIDRATAZIONE < 08/03/2021 Dott. Federico Vasquez - Giuliano 10
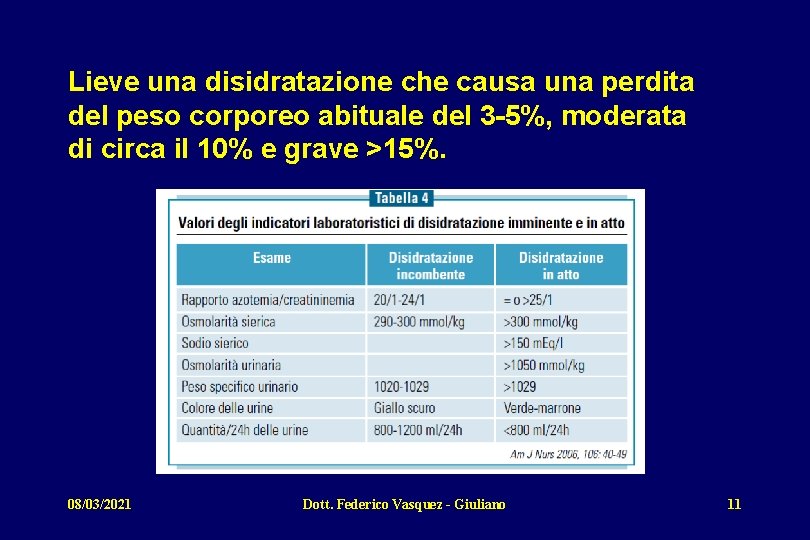
Lieve una disidratazione che causa una perdita del peso corporeo abituale del 3 -5%, moderata di circa il 10% e grave >15%. 08/03/2021 Dott. Federico Vasquez - Giuliano 11

Il rapporto azotemia/creatininemia è l’indicatore laboratoristico più sensibile e specifico per la diagnosi di disidratazione. Il rapporto si eleva perché in corso di disidratazione il rallentamento del flusso urinario aumenta il riassorbimento renale dell’urea, ma non della creatinina. Nella pratica clinica però un test accurato e allo stesso tempo accessibile per valutare la disidratazione è la determinazione del peso specifico delle urine, attendibile solo in presenza di una funzionalità renale conservata. Secondo il National Guideline Claringhouse gli interventi diagnostici sequenziali per riconoscere la disidratazione sono: • rilevare i parametri vitali (frequenza cardiaca e respiratoria, pressione arteriosa, stato di coscienza, temperatura corporea); • rilevare peso corporeo, altezza e calcolare il BMI; confrontare il peso attuale con il peso abituale; • rilevare lo stato delle mucose (lingua arida e arrossata) e gli altri segni di disidratazione; • valutare il peso specifico urinario o almeno il colore delle urine; 08/03/2021 Dott. Federico Vasquez - Giuliano 12

• valutare l’assunzione (quanto beve) e eliminazione (volume delle urine) di liquidi nelle 24 ore, registrando le quantità/24 ore rilevate; • valutare la capacità individuale effettiva di bere e mangiare; • valutare la necessità e l’effetto delle terapie in corso (diarrea da uso di antibiotici o di lassativi, aumento della diuresi da diuretici, ridotta assunzione di liquidi da farmaci ad azione sedativa, eccetera); • valutare lo stato cognitivo (Mini Mental State Examination); • valutare il grado di autonomia (Katz Activities of Daily Living scale); • valutare lo stato dell’umore (Geriatric Depression Scale); • valutare patologie in atto e fattori di rischio presenti; • determinare elettroliti sierici (sodiemia, potassiemia), glicemia, azotemia, creatininemia, equilibrio acidobase, esame urine; • definire il tipo di disidratazione, il grado di severità e le cause riconoscibili e trattabili; • documentare i dati rilevati in scheda/ cartella sanitaria; • informare anziani capaci e familiari sul problema e sulle cure. 08/03/2021 Dott. Federico Vasquez - Giuliano 13

TERAPIA E MONITORAGGIO La terapia comprende una fase precoce di rapida correzione della disidratazione e poi in una fase di gestione cronica richiedente la costruzione di un piano di assistenza individuale (PAI) multidisciplinare, preceduto da una valutazione multidimensionale collegiale del caso da parte di tutte le figure professionali coinvolte nell’assistenza, per garantire un’adeguata idratazione e nutrizione. L’obiettivo del trattamento è la reintegrazione della carenza di liquidi elettroliti preferibilmente per via orale, possibile quando l’anziano è stabile ed è in grado di bere, oppure per via enterale mediante sondino nasogastrico (SNG) o protesi endogastrica (PEG) o per ipodermoclisi o per via endovenosa, per esempio in caso di vomito incoercibile. 08/03/2021 Dott. Federico Vasquez - Giuliano 14

Negli anziani instabili con disidratazione severa è necessario eseguire una rapida reidratazione per via venosa, infondendo circa un quarto del fabbisogno stimato di liquidi entro le prime 12 ore, così da indurre una ripresa della diuresi, e il successivo fabbisogno entro 48 -72 ore. L’idratazione richiede un monitoraggio della risposta individuale (esame mucose, parametri vitali, peso corporeo, diuresi, ecc) e verifiche periodiche del piano terapeutico. È utile monitorare l’anziano dal rischio di un’eccessiva somministrazione di liquidi per via venosa, che può indurre uno scompenso cardiaco con edema polmonare, in particolare negli anziani che presentano edemi, turgore delle vene giugulari e dispnea. Le patologie e i rischi individuali degli anziani condizionano la velocità di reitegrazione dei liquidi, le vie di somministrazione e la scelta dei liquidi da somministrare. 08/03/2021 Dott. Federico Vasquez - Giuliano 15

CONSIGLI UTILI PER GLI ANZIANI In alcuni periodi di caldo afoso e di umidità particolarmente accentuata un numero rilevante di pazienti anziani veniva ricoverato con sintomi e segni di una disidratazione intensa. La normale idratazione di un paziente deriva da un equilibrio tra i liquidi assunti e quelli persi nell'arco della giornata. Normalmente viene introdotto circa 1 litro di acqua con i cibi solidi, un altro litro con le bevande. Sia la quantità introdotta con i cibi sia quella assunta con le bevande possono variare considerevolmente. Le perdite devono normalmente pareggiare l'assunzione di liquidi. Esse sono costituite dall'evaporazione transcutanea e per via polmonare (in condizioni normali 1 litro al dì), dall'eliminazione per via fecale (di solito 100 -200 ml/die), dal sudore e dalle urine. 08/03/2021 Dott. Federico Vasquez - Giuliano 16

Durante l'estate la necessità di termoregolazione accentua le perdite cutanee e polmonari e quelle di sudore, mentre quelle renali diminuiscono e sono in grado, entro certi limiti, di compensare un eventuale squilibrio tra introiti e perdite. Tuttavia se le perdite aumentano sensibilmente (la quantità di sudore prodotto può essere anche di alcuni litri, dipendendo dall'esercizio fisico, dalla ventilazione dell'ambiente, dal grado di umidità e dalla temperatura) e se gli introiti non aumentano in modo proporzionale, il compenso da parte del rene che cerca di trattenere liquidi è insufficiente e si può instaurare anche in modo rapido uno stato di disidratazione. Il riflesso della sete è ridotto nella età avanzata, e il vecchio è perciò meno pronto a compensare la carenza idrica aumentando l'introito di liquidi. Inoltre gli anziani sono spesso non autosufficienti e quindi non sono in grado di assumere in modo autonomo la quantità di liquidi e di cibo necessaria. Non va dimenticato che essi sono frequentemente trattati con una terapia diuretica per le loro condizioni cliniche (ad esempio per lo scompenso cardiaco o per l’ipertensione arteriosa) e che spesso durante l'inverno e la primavera precedenti è stato loro consigliato dal medico di ridurre per lo stesso motivo l'apporto di acqua e di sale. Questa raccomandazione deve essere interpretata con minor rigore nella stagione di gran caldo. L'abbondante sudorazione e l'uso dei diuretici provocano inoltre un’accentuazione della perdita di sali di potassio che bisognerà cercare di reintegrare con l'alimentazione. 08/03/2021 Dott. Federico Vasquez - Giuliano 17

L'esercizio fisico, sempre raccomandato se eseguito con prudenza e secondo le capacità di ciascuno, dovrà essere svolto preferibilmente nelle ore più fresche della giornata e quindi soprattutto al mattino. La terapia diuretica ed ipotensiva dovrà essere continuata, ma potrà richiedere un aggiornamento posologico (che dovrà comunque essere deciso e monitorato più strettamente dal medico curante), anche alla luce dell’uso di altri farmaci potenzialmente complicato da ipotensione arteriosa. Particolare attenzione andrà inoltre posta nei confronti della sorveglianza di pazienti con degrado cognitivo per contrastare un’abitudine, che fa parte della fase dei disturbi cognitivocomportamentali di questi pazienti, che è quella della vestizione incongrua od a strati attuata da molti di questi soggetti se lasciati alle loro abitudini. 08/03/2021 Dott. Federico Vasquez - Giuliano 18

Sarà utile un condizionamento ambientale moderato, evitando di creare esagerati sbalzi termici tra l’ambiente interno e quello esterno, soprattutto nei luoghi di cura. Andrà quindi consigliata cautela nell’esporre gli anziani a brusche variazioni di temperatura, come ad esempio l’esposizione solare diretta nelle ore più calde. L’uso dei ventilatori, di efficacia modesta o addirittura controindicati, dovrà comunque essere indiretto, mai orientato direttamente verso i soggetti o i pazienti. Relativamente all'alimentazione, dovranno essere evitati pasti particolarmente abbondanti e "pesanti". Sarà consigliabile al contrario frazionare i pasti, alleggerendo quelli principali e favorendo l'assunzione di cibo anche negli orari intermedi (spuntini e merende leggere). 08/03/2021 Dott. Federico Vasquez - Giuliano 19

Andrà invece favorita l'assunzione di frutta e di verdura. Durante i pasti sarà opportuno aumentare il consumo di cibi liquidi (minestre e frullati). Nella dieta andranno ridotti i grassi e i sughi in eccesso, e usati con moderazione i formaggi secchi e fermentati e i salumi troppo ricchi di grassi. L'uso di sale andrà moderatamente aumentato durante questo periodo, a meno che non vi siano controindicazioni cliniche certe e ribadite dal medico. Se l'anziano non è pienamente autosufficiente, i liquidi e i cibi vanno offerti attivamente, e non lasciati alla sua discrezione: in questo modo sarà possibile prevenire la disidratazione, che una volta instauratasi diventa un problema clinico del tutto rilevante. Un piccolo strappo alle regole ed un altro piccolo consiglio relativamente al gelato, ottimo e piacevolissimo nutriente. 08/03/2021 Dott. Federico Vasquez - Giuliano 20

Malnutrizione “Uno stato di alterazione funzionale, strutturale e di sviluppo dell’organismo conseguente alla discrepanza tra fabbisogni nutrizionali specifici ed introito o utilizzazione dei nutrienti essenziali e di calorie” Council on Food and Nutrition dell’American Medical Association 08/03/2021 Dott. Federico Vasquez - Giuliano 21

• Può essere il risultato di una nutrizione in eccesso o in difetto: ipernutrizione o iponutrizione sarebbero termini più appropriati. • Nell’uso corrente il termine malnutrizione è abitualmente impiegato nel senso di iponutrizione 08/03/2021 Dott. Federico Vasquez - Giuliano 22

La più comune forma di malnutrizione, che si osserva in pazienti ospedalizzati e nei paesi industrializzati, è quella proteico-energetica, cioè la carenza di calorie e di proteine, che può comparire a causa di malattie acute e di malattie croniche. Questo tipo di malnutrizione è caratterizzato sia da una perdita di tessuto grasso che da una riduzione della massa muscolare. 08/03/2021 Dott. Federico Vasquez - Giuliano 23

Epidemiologia Gli studi epidemiologici mostrano che il rischio di malnutrizione è piuttosto basso (0 -6%) negli anziani autosufficienti, diviene elevato (10 -30%) tra i pazienti istituzionalizzati e tra i pazienti che ricevono assistenza domiciliare (fino al 50%), raggiunge proporzioni epidemiche negli individui affetti da patologie acute. (Finch et al. , 1998; Guigoz et al. , 2002; Ruiz-Lopez et al. , 2003; Saletti et al. , 2005). 08/03/2021 Dott. Federico Vasquez - Giuliano 24

La presenza di malnutrizione ha conseguenze rilevanti non solo sulla qualità di vita del soggetto (malessere, depressione, irritabilità, apatia, perdita di concentrazione e di capacità intellettuale), ma anche sull’incidenza di complicanze e sulla prognosi a distanza della patologia di base, aumentandone la mortalità. Linee guida sulla nutrizione – Ministero della salute 08/03/2021 Dott. Federico Vasquez - Giuliano 25

Conseguenze della malnutrizione nell’anziano malnutrizione üdeplezione riserve tessutali üalterazioni funzionali e microstrutturali üalterazioni funzionali macroscopiche üsegni e sintomi clinici PRIMARIE conseguenze < tempo di guarigione delle ferite < funzionalità intestinale < funzionalità muscolare < risposta ventilatoria < risposta immunitaria > rischio di infezioni SECONDARIE Ø morbilità Ø durata della degenza Ø uso di farmaci Ø durata della riabilitazione Ø mortalità Ø costi sanitari da Bissoli et al. modif. . Gio. Ger. 2001; 49: 4 -12 08/03/2021 Dott. Federico Vasquez - Giuliano 26
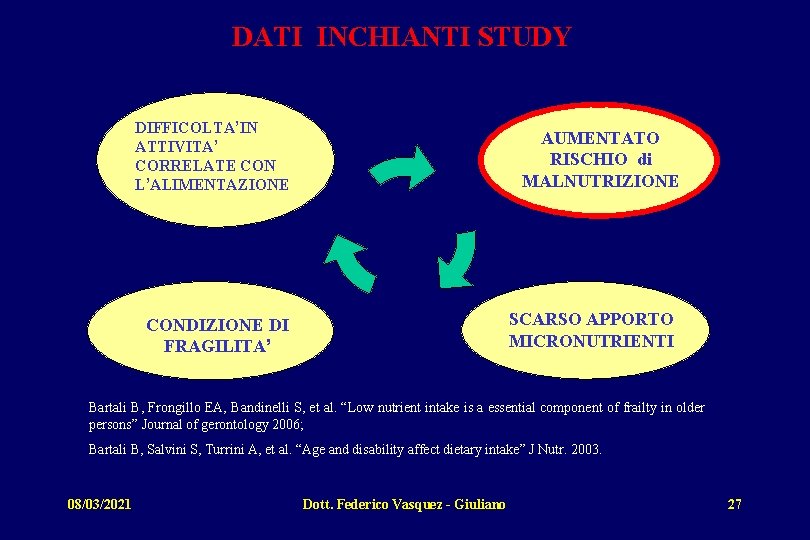
DATI INCHIANTI STUDY DIFFICOLTA’IN ATTIVITA’ CORRELATE CON L’ALIMENTAZIONE AUMENTATO RISCHIO di MALNUTRIZIONE SCARSO APPORTO MICRONUTRIENTI CONDIZIONE DI FRAGILITA’ Bartali B, Frongillo EA, Bandinelli S, et al. “Low nutrient intake is a essential component of frailty in older persons” Journal of gerontology 2006; Bartali B, Salvini S, Turrini A, et al. “Age and disability affect dietary intake” J Nutr. 2003. 08/03/2021 Dott. Federico Vasquez - Giuliano 27

CAUSE DI IPONUTRIZIONE PROTEICO-ENERGETICA NELL’ANZIANO Ipertiroidismo Alcolismo Paranoia tardiva Anoressia nervosa, anoressia tardiva Solitudine Infezioni croniche (p. es. , tubercolosi, diarrea da Clostridium difficile, infezione da Helicobacter pylori) Sindrome da malassorbimento (p. es. , malattia celiaca tardiva, insufficienza pancreatica) Colelitiasi Mania Cancro Feocromocitoma Pneumopatia cronica ostruttiva Inabilità fisica (p. es. , tremori) Demenza Povertà Problemi odontoiatrici Ictus Depressione Diete terapeutiche Astinenza da farmaci (p. es. , ansiolitici e altri farmaci psicoattivi) Assunzione di farmaci (p. es. , digossina, teofillina) Riduzione del gusto e dell’olfatto Ipercalcemia Disfagia Difficoltà ad acquistare o a prepare il cibo 08/03/2021 Dott. Federico Vasquez - Giuliano 28

Malnutrizione e demenza ü Negli stadi precoci della malattia il calo ponderale è correlato a modificazioni della dieta e della condotta alimentare conseguenti alla ridotta autonomia (difficoltà nel decidere riguardo all’acquisto e alla scelta degli alimenti e nella preparazione dei cibi); ü negli stadi più avanzati possono presentarsi disturbi del comportamento alimentare (comportamenti di resistenza) e incapacità a mangiare senza aiuto (per aprassia, disfagia); ü nella demenza grave, reazioni di avversione al cibo possono impedire al soggetto di alimentarsi. 08/03/2021 Dott. Federico Vasquez - Giuliano 29

Albumina • < 3, 5 g/dl malnutrizione • 3 < > 2, 5 g/dl malnutrizione certa • < 2, 5 malnutrizione grave 08/03/2021 Dott. Federico Vasquez - Giuliano 30

Mini Nutritional Assessment (MNA) È lo strumento più utilizzato per la valutazione nutrizionale nel paziente geriatrico (Guigoz et al. , 1994; Guigoz et al. , 1996; Rubenstein, 1998). La metodica si caratterizza per la non-invasività, la semplicità d’uso e l’economicità. Il protocollo è raccomandato dalla European Society of Parenteral and Enteral Nutrition (Kondrup et al. , 2003), dal Programme National Nutrition Santé francese (Hasselmann e Alix, 2003), e in Italia dalle linee guida per la valutazione della malnutrizione nell’anziano (Bissoli et al. , 2001). Secondo Nourhashemi et al. (1999) il MNA è un indicatore di malnutrizione più sensibile della albuminemia. Il MNA è di semplice realizzazione e può essere completato in circa 10 minuti. Il test consiste nella compilazione di un questionario di 18 domande, ripartite in tre ambiti: antropometria; alimentazione; stato cognitivo e disabilità. 08/03/2021 Dott. Federico Vasquez - Giuliano 31

ASSESSMENT ANTROPOMETRICO 1. BMI (peso/altezza 2, in kg/m 2) BMI<19 (0); 19<BMI< 21 (1); 21<BMI<23 (2); BMI>23 (3) 2. Circonferenza media del braccio (MAC, in cm) MAC<21 (0); 21<MAC<22 (0, 5); MAC>22 (1) 3. Circonferenza del polpaccio (CC, in cm) CC<31 (0); CC>31 (1) 4. Perdita di peso negli ultimi 3 mesi perdita di peso>3 Kg (0); non sa (1); perdita di peso tra 1 e 3 Kg (2); non perdita di peso (3) ASSESSMENT GLOBALE 5. Il paziente è ricoverato in una casa di riposo o casa protetta (nursing home)? Sì (0) No (1) 6. Assume più di 3 farmaci al giorno ? Sì (0) No (1) 7. Negli ultimi 3 mesi ha sofferto di stress psicologici o malattie acute ? Sì (0) No (2) 8. Mobilità costretto a letto o su sedia (0); è capace di alzarsi dal letto/sedia ma non esce di casa (1); esce di casa (2) 9. Problemi neuropsicologici demenza o depressione grave (0); lieve deficit cognitivo (1); non problemi psicologici (2) 10. Ulcere da decubito Sì (0) No (2) ASSESSMENT DIETETICO 11. Numero di pasti al giorno 1 pasto (0); 2 pasti (1); 3 o più pasti (2) 12. Consuma: - almeno una volta al giorno prodotti caseari (latte, formaggio, yogurt)? - due o più volte la settimana legumi o uova? Si No ‑ carne, pesce o pollo ogni giorno? Si No se 0 o 1 si (0); se 2 si (0, 5); se 3 si (1) Si MNA No 13. Consuma due o più volte al giorno frutta o verdura ? (1) No (0) 14. Negli ultimi 3 mesi ha assunto meno cibo perdita di appetito, difficoltà di digestione, masticazione o deglutizione? 0: perdita marcata di appetito; 1: perdita moderata di appetito; 2: non perdita di appetito 15. Quanti bicchieri/tazze di bevande assume al giorno (acqua, succo di frutta, caffè, tè, latte, vino, birra)? meno di 3 bicchieri (0) da 3 a 5 bicchieri (0, 5) più di 5 bicchieri (1) 16. Modo di mangiare ha bisogno di assistenza (0); mangia da solo con qualche difficoltà (1); mangia da solo senza problemi (2) ASSESSMENT SOGGETTIVO 17. Pensa di avere problemi di nutrizione ? malnutrizione grave (0); non sa (0, 5); moderata malnutrizione (1); non problemi di nutrizione (2) 18. Rispetto ad altre persone della stessa età, come considera il suo stato di salute ? peggiore o non risponde (0); non sa (0, 5); uguale (1); migliore (2) Punteggio totale >24 punti: normonutrito 08/03/2021 da 17 a 23. 5 punti: a rischio di malnutrizione < 17: malnutrizione Dott. Federico Vasquez - Giuliano 32

STRATEGIE DI ASSISTENZA PER I SOGGETTI CON IPONUTRIZIONE PROTEICO-ENERGETICA Nella iponutrizione lo scopo principale è fornire la maggiore quantità di calorie possibili in un volume ristretto, mantenendo un rapporto sufficientemente equilibrato tra i vari nutrienti. Bisogna: ü evitare alimenti che apportino poche calorie in un volume grande, come le verdure che hanno poche calorie ü evitare pasti copiosi (frazionare in almeno 5 pasti nella giornata: colazione, pranzo, cena e 2 spuntini) ü preparare piatti unici che garantiscano l'apporto di vari nutrienti e calorie in una unica confezione ed in volumi ridotti ü frazionare l'acqua della giornata, cercando di bere prevalentemente fuori pasto. ü sostituire le bevande analcoliche (orzo, thè) o solo zuccherine (succhi di frutta, coca cola, aranciata) con integrazioni nutrizionali 08/03/2021 Dott. Federico Vasquez - Giuliano 33

Stipsi E’ un disturbo diffusissimo che consiste nella riduzione della evacuazione spontanea a due giorni la settimana o meno; le persone che soffrono di stipsi riferiscono inoltre di evacuare con difficoltà e con dolore a causa di feci talora molto dure. La stipsi può riguardare persone di ogni età ma è più frequente in età avanzata e nel sesso femminile. 08/03/2021 Dott. Federico Vasquez - Giuliano 34

Prevalenza della stipsi Ø In Italia ne soffre il 20 % della popolazione Ø 7 soggetti su 10 sono donne Ø Riferisce stipsi anche il 10 % dei soggetti con transito intestinale normale Ø il 15 -20% nei pazienti ricoverati presso case di cura soffre di stipsi Study of the motile activity of the small intestine in constipated subjects. Hepatogastroenterology. 2001 Nov-Dec; 48(42): 1665 -8. Frequency of bowel movements and the future risk of Parkinson's disease Neurology 2001 57: 456 -462. Constipation in children. N Engl J Med 1998; 339: 1155. An Epidemiological Survey of Constipation in Canada: Definitions, Rates, Demographics, and Predictors of Health Care Seeking, The American Journal of Gastroenterology 2001; 96: 3130 -3137 08/03/2021 Dott. Federico Vasquez - Giuliano 35
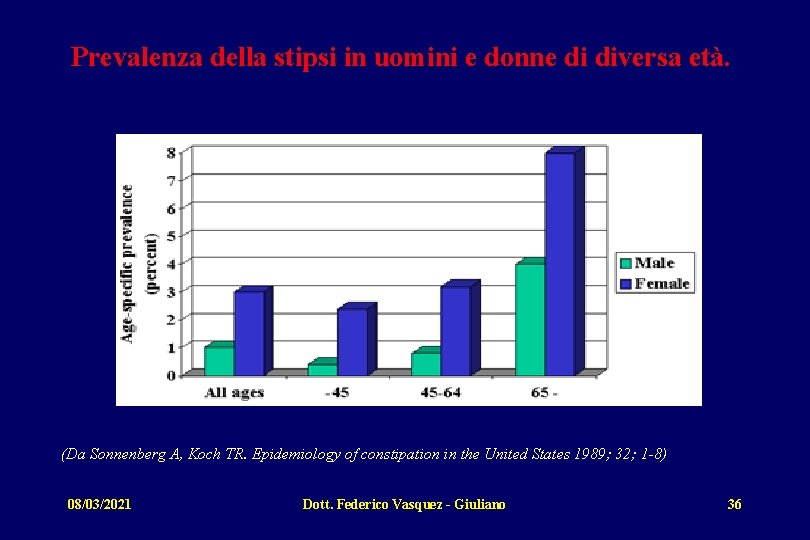
Prevalenza della stipsi in uomini e donne di diversa età. (Da Sonnenberg A, Koch TR. Epidemiology of constipation in the United States 1989; 32; 1 -8) 08/03/2021 Dott. Federico Vasquez - Giuliano 36

Una persona si definisce affetta da stipsi se nell’ultimo anno per almeno 12 settimane, non necessariamente consecutive, ha avuto meno di due evacuazioni a settimana o almeno due dei seguenti disturbi (in assenza di assunzione di lassativi e con una frequenza di almeno un quarto delle evacuazioni) Ø Sforzo ad evacuare Ø Feci dure e/o caprine Ø Sensazione di evacuazione incompleta Ø Sensazione di blocco / ostruzione retto-anale Ø Utilizzo di manovre manuali Ø Meno di tre evacuazioni a settimana 08/03/2021 Dott. Federico Vasquez - Giuliano 37

Oltre alle evacuazioni molto diradate, in caso di stipsi la massa fecale risulta diminuita, le feci sono spesso dure, l'espulsione risulta difficoltosa e si può avvertire un senso di svuotamento incompleto del retto. 08/03/2021 Dott. Federico Vasquez - Giuliano 38

Cause di stipsi Inadeguato apporto di fibre e di acqua Cause Funzionali: colon irritabile Cause Endocrine Fattori psicologici Squilibrio idro-elettrolitico Ostruzione meccanica: cancro, infiammazione cronica, ischemia cronica, endometriosi, ernie, neoplasie dell’ovaio, dell’utero, volvolo cronico Farmaci (abuso di lassativi, anticolinergici, oppiacei) Mancanza di innervazione Neuromuscolari (paralisi, lesioni spinali o sacrali, sclerosi multipla) Patologie anorettali (emorroidi, ragadi, cancro, ascessi, fistole) 08/03/2021 Dott. Federico Vasquez - Giuliano 39

I nemici dell’intestino Alimentazione scorretta (troppe proteine animali, poca acqua, poche fibre vegetali) Digiuno e dieta dimagrante Cambiamenti improvvisi della dieta Cattivo funzionamento del fegato Scarsa motilità intestinale Gravidanza Abuso di lassativi Alcuni farmaci Stress e ansia Cambiamenti climatici Abitudine a ignorare lo stimolo Prolungata permanenza a letto Vita sedentaria Vacanze e/o viaggi 08/03/2021 Dott. Federico Vasquez - Giuliano 40

Cause di stipsi nell'anziano Ø immobilità Ø debolezza dei muscoli perineali Ø alimentazione inappropriata Ø politerapie 08/03/2021 Dott. Federico Vasquez - Giuliano 41

Complicanze della stipsi nell'anziano Ø diverticolosi e diverticolite semplice o complicata da ascessi, fistole, peritonite Ø fecalomi Ø ragadi Ø emorroidi con stillicidio ed anemia cronica Ø ernia inguinale Ø prolasso rettale Ø incontinenza fecale Ø confusione mentale e turbe comportamentali Ø malnutrizione Ø disidratazione 08/03/2021 Dott. Federico Vasquez - Giuliano 42

Farmaci da limitare in caso di stipsi Analgesici (soprattutto stupefacenti) Anestetici Ansiolitici Antiacidi (contenenti alluminio) Antibiotici Alcuni antipertensivi Antipsicotici Antispastici Antistaminici Diuretici Farmaci a base di bismuto Lassativi (se usati in eccesso) Oppiacei Sedativi della tosse a base di codeina Anticolinergici Anticonvulsivanti Antidepressivi Antiparkinsoniani 08/03/2021 Dott. Federico Vasquez - Giuliano 43

Lassativi I lassativi sono farmaci atti a migliorare il transito intestinale. 08/03/2021 Dott. Federico Vasquez - Giuliano 44

Incontinenza Fecale Definizione L’incontinenza fecale (IF) è usualmente definita come involontario o inappropriato passaggio di feci e gas e può presentarsi come perdita passiva o conseguente all’impellente bisogno di defecare (urgenza). L’IF è un segno o un sintomo, non una diagnosi, pertanto devono essere ricercate le cause che l’hanno determinato. 08/03/2021 Dott. Federico Vasquez - Giuliano 45

Classificazione IF nell’anziano è multifattoriale (a differenza del giovane). Classificazione sulla base della causa primaria (eziologica) in una modalità clinicamente significativa: 1. Overflow: incontinenza fecale da sovrafflusso (stipsi) 2. Incontinenza funzionale 3. Incontineza fecale associata a demenza 4. Incontinenza associata ad alvo diarroico: conseguente ad abuso di lassativi, intolleranze alimentari, uso di antibiotici e infezioni gastroenteriche 5. Incontinenza conseguente a comorbilità 6. Incontinenza conseguente a disfunzioni ano rettali 08/03/2021 Dott. Federico Vasquez - Giuliano 46

1. Overflow: incontinenza fecale da sovrafflusso secondaria a stipsi - 27% dei pazienti in ospedale - 52% dei soggetti in casa di riposo Principali cause di stipsi: - Immobilità - effetti secondari da farmaci - malattia di Parkinson - dieta povera di fibre - scarsa idratazione. 08/03/2021 Dott. Federico Vasquez - Giuliano 47

2. Incontinenza funzionale La prevalenza dipende dal grado di dipendenza funzionale e dalla scala di valutazione di disabilità usata. L’incontinenza fecale funzionale si verifica nei soggetti che non sono in grado di accedere al bagno in tempo per difficoltà nella mobilità, nella destrezza, o nella visione. 3. Incontineza fecale associata a demenza 46% dei soggetti con IF in RSA I pazienti con demenza avanzata possono avere una disibinizione neurologica del retto, con una tendenza a svuotare l’ampolla rettale una volta o due volte al giorno in conseguenza ai movimenti peristaltici. 08/03/2021 Dott. Federico Vasquez - Giuliano 48

4. Incontinenza associata ad alvo diarroico Le feci liquide aumentano il rischio di incontinenza fecale negli anziani normalmente continenti (44% dei pazienti in RSA). Le più frequenti cause reversibili di feci liquide sono: - Abuso di lassativi (oltre 30% della popolazione geriatrica) - intolleranza al lattosio (50% degli ultra-60 enni) - diarrea conseguente all’utilizzo di farmaci antibiotici - infezioni gastroenteriche. 5. Incontinenza conseguente a comorbilità Patologie causa di incontinenza fecale: -stroke (40% dei soggetti con stroke recente, 10% a 6 mesi), -diabete mellito -disfunzioni nell’innervazione sacrale. 08/03/2021 Dott. Federico Vasquez - Giuliano 49

6. Incontinenza conseguente a disfunzioni ano rettali riscontrato nel 34% delle donne ultra 65 enni con IF La disfunzione correlata all'età dello sfintere anale può contribuire all’aumentata prevalenza di IF negli ultraottantenni. Vanno distinti i problemi fisiologici da quelli anatomici pregressi: - Lesioni di tipo ostetrico - Precedenti interventi chirurgici anorettali: emorroidi, polipectomia transrettale, dilatazione anale terapeutica e iniezioni di tossine di botulino possono danneggiare gli sfinteri e i nervi. - Lesioni traumatiche: fratture pelviche. - Prolasso rettale: un disordine predominante nelle donne. 08/03/2021 Dott. Federico Vasquez - Giuliano 50

NUTRIZIONE ARTIFICIALE (NA) Procedura terapeutica per nutrire pazienti che non sono in grado di alimentarsi sufficientemente per via naturale Nutrizione artificiale Nutrizione parenterale Nutrizione enterale 08/03/2021 Dott. Federico Vasquez - Giuliano 51

Quando usare la NA ? • • 08/03/2021 Presenza di malnutrizione Rischio di malnutrizione Situazioni che inducono ipercatabolismo “riposo intestinale” Dott. Federico Vasquez - Giuliano 52

NUTRIZIONE ENTERALE (NE) Somministrazione di nutrienti direttamente all’interno del canale gastrointestinale tramite l’ausilio di sonde posizionate a diversi livelli del canale gastrointestinale stesso 08/03/2021 Dott. Federico Vasquez - Giuliano 53

Scelta della via di somministrazione della NA Indicazione alla NA Funzione intestinale adeguata insufficiente Nutrizione Enterale Nutrizione Parenterale La NE deve sempre rappresentare la prima scelta e deve sempre essere preferita alla NP ogni qualvolta il tratto gastrointestinale sia funzionante 08/03/2021 Dott. Federico Vasquez - Giuliano 54

NE vs NP • Più fisiologica • Mantiene integrità anatomo-funzionale della mucosa intestinale • Più facilmente gestibile • Minori effetti collaterali • Minori rischi • Minori costi 08/03/2021 Dott. Federico Vasquez - Giuliano 55

Controindicazioni all’uso della NE Mancanza di adeguata funzione intestinale assorbente Ú Compromissione del transito intestinale Ú Negato consenso da parte del paziente o del tutore Ú 08/03/2021 Dott. Federico Vasquez - Giuliano 56

VIE DI ACCESSO PER LA NE • • 08/03/2021 Sondino naso-gastrico Sondino naso digiunale PEG - Gastrostomia chirurgica PEJ - Digiunostomia Dott. Federico Vasquez - Giuliano 57

Vie di accesso: 1) sondino naso gastrico Consigliabile l’uso di sondini morbidi, di piccolo calibro, di materiale biocompatibile (silicone, poliuretano). Metodica utilizzata per NE di breve durata (<30 gg). Vantaggi: Svantaggi: • • • Facilità posizionamento Basso costo 08/03/2021 Dott. Federico Vasquez - Giuliano Scarso comfort Facile dislocamento Maggiore facilità di reflusso gastroesofageo e polmonite ab ingestis 58

CONCLUSIONI La Nutrizione Enterale deve sempre essere preferita alla Nutrizione Parenterale quando l’apparato gastro enterico è funzionante Gli effetti collaterali e le complicanze della NE sono rari e si minimizzano con l’esperienza e con un attento addestramento tecnico e gestionale del paziente e/o dei familiari 08/03/2021 Dott. Federico Vasquez - Giuliano 59

“In generale tutte le parti del corpo che hanno una funzione, se vengono usate con moderazione e utilizzate nei lavori a cui sono abituate, mediante questa attività diventano sane, bene sviluppate e invecchiano lentamente, ma se non vengono utilizzate e vengono lasciate impigrire, sono soggette a malattie, non crescono ed invecchiano rapidamente”. 08/03/2021 Dott. Federico Vasquez - Giuliano 60
- Slides: 60