UNIVERSIT BADJI MOKHTAR ANNABA FACULT DE MDECINE DPARTEMENT

UNIVERSITÉ BADJI MOKHTAR. ANNABA FACULTÉ DE MÉDECINE DÉPARTEMENT DE MEDECINE DENTAIRE Stratégies thérapeutique en occlusodontie Pr. BOUDINAR. L 2020 1

Plan de travail: 2

1. Introduction 2. Rappels 3. Définition de la réhabilitation occlusale 4. Classification de la réhabilitation occlusale 5. Buts de la réhabilitation occlusale 6. Indications de la réhabilitation occlusale 7. Place de traitement étiologique par rapport la réhabilitation occlusale dans le plan de traitement 8. Les moyens de la réhabilitation occlusale: 8. 1. Réhabilitation occlusale par les gouttières occlusales: 8. 1. 1. Définition 8. 1. 2. Effets d’une gouttière occlusale 8. 1. 3. Différents types des gouttières 8. 1. 3. 1. Les gouttières visant à traiter les pathologies musculaires 8. 1. 3. 2. Les gouttières visant à traiter les pathologies articulaires 3

8. 2. 2. Principes fondamentaux 8. 2. 3. Indications 8. 2. 4. Contre indications PARTIE 2 8. 2. 6. Techniques du meulage sélectif 1 - Technique de Jankelson 8. 3. Réhabilitation occlusale par traitement orthodontique: 8. 3. 1. Objectifs 8. 3. 2. Indications 8. 3. 3. Contre indications 8. 3. 4. Moyens thérapeutiques 8. 3. 7. La contention post-orthodontique 8. 4. Réhabilitation occlusale par traitement prothétique 8. 4. 1. Objectifs 8. 4. 2. Principes 8. 4. 3. Séquences du traitement prothétique 8. 4. 4. Différents type de prothèses 4

8. 5. La réhabilitation occlusale par dentisterie restauratrice 8. 6. La réhabilitation occlusale par contention 8. 7. Réhabilitation occlusale par chirurgie 8. 8. Les moyens complémentaires 8. 8. 1. Le bio feed back 8. 8. 2. La psychothérapie 8. 8. 3. Le contrôle de la douleur 8. 8. 4. La physiothérapie 8. 8. 5. La gymnothérapie 8. 8. 6. La kinésithérapie 8. 9. Maintenance 9. Thérapeutiques préventives et règles hygiénodiététiques Conclusion Bibliographie 5

8. 2. 2. Principes fondamentaux : 1. Elimination des contacts prématurés et des interférences occlusales 2. Le remodelage des dents afin d’obtenir une meilleure efficacité masticatoire et une protection gingivale adéquate. 3. Etablissement de rapports occlusaux optimaux avant de procéder à de grandes reconstitutions prothétiques. 4. Orientation des principales forces occlusales, afin de ramener les pressions occlusales au niveau de tolérance physiologique des dents. 5. Création de trajectoires occlusales multidirectionnels optimales.

8. 2. 3. Indications: 1. Dans les cas d’interférences des cuspides, lorsqu’elles sont liées à : -Des lésions parodontales fonctionnelles (TO) -Des troubles fonctionnels des muscles masticateurs et des ATM. -Des para fonctions avec ou sans spasmes musculaires. -Dans le cas de certains mouvements mandibulaires limités. 2. Dans les cas de rectifications occlusales dents avant les restaurations prothétiques. 3. Dans la prognathie mandibulaire. 4. Après la thérapeutique orthodontique. 5. Certaines inocclusions. 6. Dans l’existence d’une dysharmonie intermaxillaire au repos et en fonction. 7. Mastication unilatérale. 8. Dans l’amélioration des rapports fonctionnels dents, pour l’accroissement de l’efficacité masticatoire et une bonne répartition des charges occlusales.

9. En cas de morsure des tissus mous 10. Dans certains déplacements dents, pour ramener des rapports cuspides/fosses. 11. Dans la réduction des forces excessives et déséquilibrante sur certaines dents. 12. Dans le cas de douleurs dentaires associées à des troubles occlusaux. 13. Dans les malpositions de certaines crêtes marginales dents 14. Dans le cas de tassement alimentaire. 15. Dans les défauts d’élocution phonétique. 16. Pour une amélioration esthétique. 8

8. 2. 4. Contre indications: 1. Chez des patient nerveux avec un fond de psychonévrose. 2. Chez des patients qui n’ont plus quelques dents. 3. Quand on à une importante diminution de la hauteur verticale. 4. Quand la mandibule présente un déplacement postérieur, antérieur ou latéral très prononcé. 5. Articulation croisée. 6. Dans les béances avec des tics linguaux très sévères. 7. Dans le cas de dents très mobiles. 8. Dentition extrêmement abrasée. 9

8. 2. 6. Techniques du meulage sélectif: (ajustement occlusal): 1 - Technique de Jankelson: Répond à deux principes: 1 er principe: c’est l’élimination des contacts prématurés, selon Jankelson cette phase s’étend à une semaine. 2éme principe: réduire la largeur de la table occlusale. L’application de ces deux principes justifie le choix des versants impliqués et la chronologie du meulage. Il existe 3 classes de surfaces à meuler : Classe I : le versant vestibulaire des cuspides d’appui mandibulaires. CL I José ABJEAN. L’occlusion en pratique clinique 2002
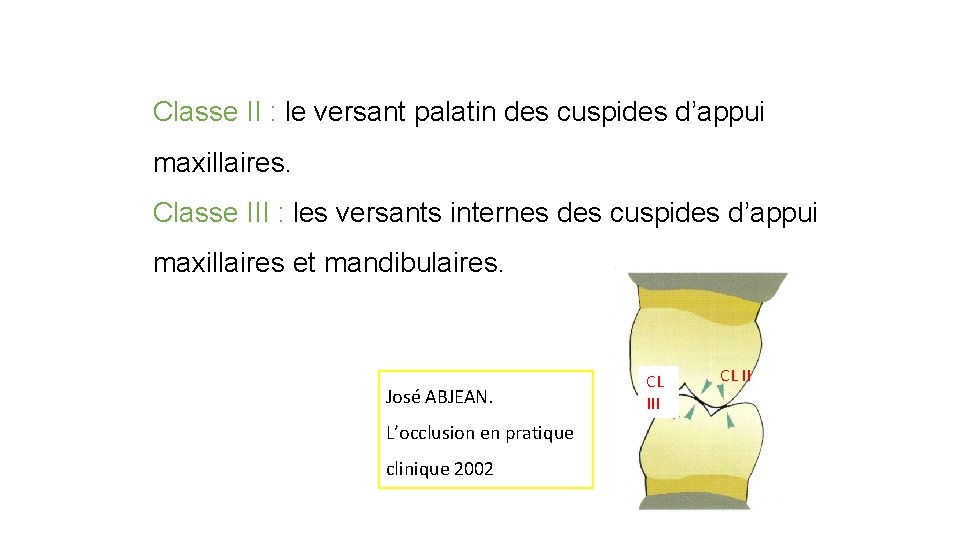
Classe II : le versant palatin des cuspides d’appui maxillaires. Classe III : les versants internes des cuspides d’appui maxillaires et mandibulaires. José ABJEAN. L’occlusion en pratique clinique 2002 CL III CL II
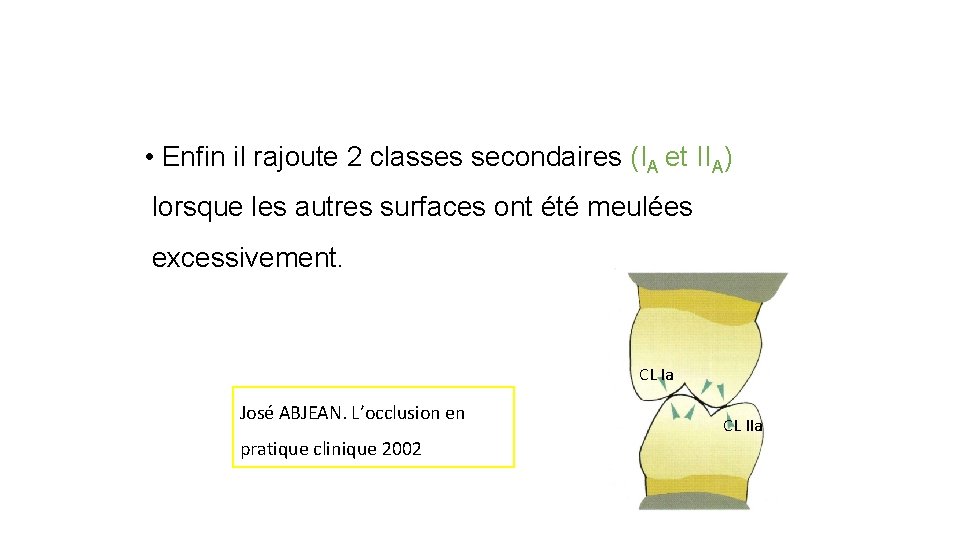
• Enfin il rajoute 2 classes secondaires (IA et IIA) lorsque les autres surfaces ont été meulées excessivement. CL Ia José ABJEAN. L’occlusion en pratique clinique 2002 CL IIa
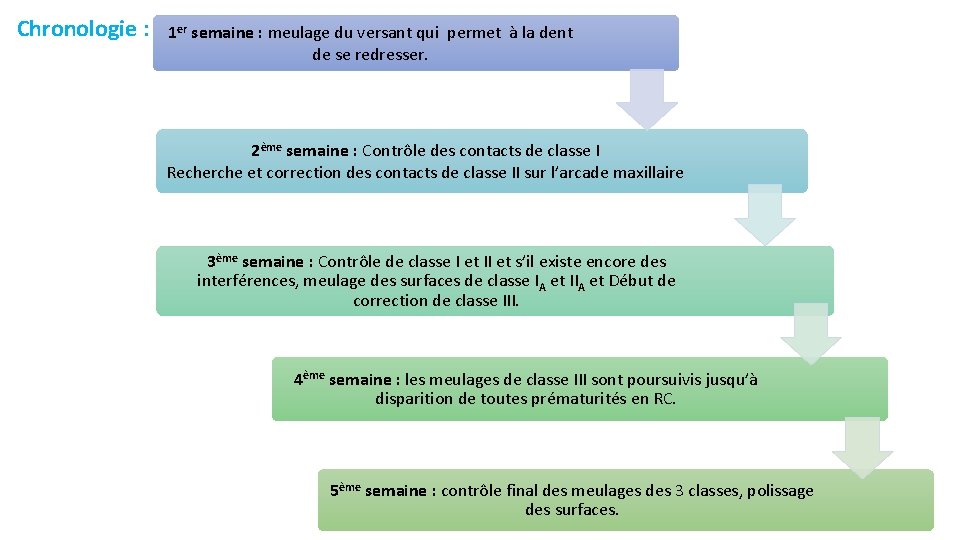
Chronologie : 1 er semaine : meulage du versant qui permet à la dent de se redresser. 2ème semaine : Contrôle des contacts de classe I Recherche et correction des contacts de classe II sur l’arcade maxillaire 3ème semaine : Contrôle de classe I et II et s’il existe encore des interférences, meulage des surfaces de classe IA et IIA et Début de correction de classe III. 4ème semaine : les meulages de classe III sont poursuivis jusqu’à disparition de toutes prématurités en RC. 5ème semaine : contrôle final des meulages des 3 classes, polissage des surfaces.

8. 3. Réhabilitation occlusale par traitement orthodontique: 8. 3. 1. Objectifs: L’objectif principal du traitement orthodontique est de créer une occlusion équilibrée, lorsque l'ajustement occlusal ne peut pas assurer une stabilité occlusale ni permettre des mouvements harmonieux. Le traitement orthodontique à aussi pour buts : - De rectifier les interférences de cuspides. - D’assurer une répartition des charges occlusales dans la direction du grand axe de la dent. - D’établir des conditions d’hygiène favorable. - Améliorer l’aspect esthétique, tout en maintenant le caractère fonctionnel. - Améliorer l’état de la fonction du parodonte. 14

8. 3. 2. Indications: Ce sont principalement des indications fonctionnelles, aux quelles il faut ajouter l’aspect esthétique : 1. Dans tous les défauts d’harmonie occlusale, liés à des troubles fonctionnels (articulation croisée, migration dentaire…) 2. Dans les cas de sur occlusion verticale avec un surplomb horizontal, très prononcé et une pression oblique maximale sur les dents. 3. Pour des raisons esthétiques et psychologiques. 4. Dans les cas où il simplifie le traitement prothétique. 5. Chevauchement des dents et malocclusion entraînant la rétention alimentaire. 6. Pour faciliter le traitement chirurgical (exp: Prognathie mandibulaire). 15

La préparation parodontale initiale revêt une grande importance, car un traitement orthodontique ne peut être entamé si le terrain n'est pas préparé. 16

8. 3. 3. Contre indications: 1. Faible résistance des tissus parodontaux. 2. Nombre de dents disponibles pour l’ancrage peut être une source de contre indication. 3. Manque de coopération du patient; 4. Présence d'obstacles anatomiques; 5. Environnement défavorable en relation avec une ingression en présence d'une perte osseuse verticale, ou une égression en présence d'une perte osseuse horizontale ou pouvant mettre à nu une furcation au niveau molaire. 6. Absence de système d'ancrages adéquats. 17

8. 3. 4. Moyens thérapeutiques: • Les moyens thérapeutiques orthodontiques seront retrouvés de la phase de traitement à la phase de contention. • En fonction des dysmorphoses, les appareils seront soit amovibles soit fixes. 8. 3. 7. La contention post-orthodontique: L’instabilité du résultat obtenue à la fin du traitement orthodontique, quand elle n’est pas contrôlée, se caractérise par des récidives considérées comme un échec du traitement orthodontique. 1. Elle suit obligatoirement tout traitement orthodontique; 2. Nécessite une durée plus longue chez l’enfant; 18

3. Pour qu’une contention soit efficace, il faut que tous les facteurs étiologiques soient éliminés et que les dents soient amenées en position fonctionnelle stable. 4. L’ajustement occlusal doit suivre la contention de manière obligatoire. 5. Une contention mécanique plus au moins permanente des dents doit être envisagée chez l’adulte. 19

8. 4. Réhabilitation occlusale par traitement prothétique 8. 4. 1. Objectifs 1. Rétablir l’esthétique et la fonction. 2. Remplacer les dents absentes pour empêcher la migration et le mouvement de bascule. 3. Répartir les charges occlusales sur l’ensemble des dents (naturelles et prothétiques). 4. Stabilisation et contention individuelles de chacune des arcades dentaires. 20

8. 4. 2. Principes: 1. Elle doit être pratiquée chez un patient motivé présentant une bonne hygiène. 2. Elle doit être confectionnée sur un parodonte parfaitement assaini. 3. La prothèse doit être non agressive pour le parodonte. 4. La morphologie prothétique doit être en harmonie avec la morphologie des dents restantes. 5. L’intervalle entre la séance de contrôle et de prophylaxie doit être court. 8. 4. 3. Séquences du traitement prothétique : 1. Confection de prothèse provisoire. 2. Mise en bouche de la prothèse provisoire testée pendant 3 à 6 mois. 3. Mise en place de prothèse définitive. 21

8. 4. 4. Différents type de prothèses: Prothèse adjointe : Le port de la prothèse transitoire place le patient dans les meilleurs conditions pour favoriser l’adaptation de la prothèse définitive sur tous les plans (psychologique, physiologique et esthétique). Ils visent à améliorer : 1. L’état parodontal. 2. Les possibilités d’insertion et d’appui. 3. Le plan d’occlusion (soustraction ou addition de matériau). 4. Les guidages antérieurs et latéraux. 5. L’esthétique.

Prothèse conjointe : Elle assure : 1. La protection pulpaire. 2. Le maintien de la stabilité des piliers. 3. Le contrôle de la fonction occlusale. 4. La réhabilitation psycho-esthétique. 5. L’adaptation phonétique et masticatoire.

8. 5. La réhabilitation occlusale par dentisterie restauratrice: Son objectif est : 1. Le rétablissement de la capacité fonctionnelle et la stabilité des rapports occlusaux. 2. Rétablir l’esthétique et la fonction. 3. Répartir les charges occlusales sur l’ensemble des dents par la correction des obturations iatrogénes 8. 6. La réhabilitation occlusale par Contention: 8. 6. 1. Définition: C’est le procédé par lequel les dents sont solidarisées les unes aux autres par un système mécanique fixe ou amovible visant à les immobiliser. 24

8. 6. 2. Buts: 1. Stabilise la fonction par la correction de la direction des forces subies par le parodonte et la répartition de ces forces sur l'ensemble des dents permet la réduction de l'inflammation. 2. Favorise la régénération des tissus parodontaux. 3. Permet le maintien de résultats obtenus par traitement orthodontique. 4. Permet la conservation des dents sur l'arcade en stabilisant le résultat obtenu par la chirurgie parodontale. 5. Prévenir la migration pathologique. 6. Faciliter le détartrage, curetage et certaines chirurgies. 25

8. 6. 3. Indications : 1. Gêne fonctionnelle. 2. Risque de migration en cas de rupture des forces d’équilibre. 3. La prévention des migrations post orthodontique 4. Augmentation des contraintes au delà des capacités biomécanique du parodonte. 5. Répartition des forces occlusales. 6. Pour améliorer la stabilité et l’adaptation de l’ensemble des dents. 26

8. 6. 4. Contre indications: Absolues Relatives üü Absence d’hygiène. Facteur esthétique. üü Prédisposition à la carie Volume pulpaire important (pour contention üintra-coronaire) Qualité de l’émail (hypoplasie de l’émail). Le coût de certains types de contention. üüProfil psychologique altéré ü Malpositions dentaires importantes. ü Présence de diastèmes très importants. 27
8. 7. La réhabilitation occlusale par chirurgie 7. 7. 1. La chirurgie du disque articulaire: • Le déplacement discal • Les altérations discales 7. 7. 2. La chirurgie capsulo-ligamentaire • Capsuléctomie, Capsuléplastie 8. 7. 3. La chirurgie des surfaces osseuses * Chirurgie de la surface temporale * Chirurgie de surface condylienne * Condyloplastie modulante * Condyloplastie haute 8. 7. 4. La chirurgie extra-capsulaire 8. 7. 5. La chirurgie des syndromes malformatifs 8. 7. 6. La reconstruction de l’ATM 28

8. 8. Les moyens complémentaires: Se sont des traitements symptomatiques 8. 8. 1. Le bio feed back : Aide le patient à entendre l’activité physiologique inconsciente et apprendre à la réduire. 8. 8. 2. La psychothérapie: Le clinicien doit être conscient de la nécessité d’inclure une évaluation comportement psychologique, du indispensables à l’établissement du diagnostic. 29

8. 8. 3. Le contrôle de la douleur: Les antalgiques Antalgiques du niveau 1 Périphériques, ils associent une action antalgique, antipyrétique et anti-inflammatoire. Ex: Salicylés (Aspirine), paracétamols, Fénines. Antalgiques du niveau 2 Médicaments réservés aux douleurs fortes. Ex : La codéine (30 à 50 mg) nous pouvons l’associer à un antalgique périphérique (efferalgan codéine). Antalgiques du niveau 3 Morphine et morphinomimétiques sont des antalgiques majeurs aux quels nous n’avons jamais recours pour les DAM. 30

Les anti-inflammatoires Indiqués dans le traitement des Capsulites, de l’arthrose ou des luxations condyliennes irréductibles récentes. On citera l’indométacine (indocid) à la dose de 25 -50 mg /J lors des repas, pendant 20 jours pouvant aller jusqu’à un mois. Les antidépresseurs administrés à faibles doses se sont avérés très efficaces dans les cas des arthroses aiguës et des DDI. Ils soulageraient la composante psychologique du trouble temporo-mandibulaire. 31

Les myorelaxants Le traitement symptomatique des myalgies fait largement appel à l’utilisation des myorelaxants : Diazépam(valium : 5à 20 mg /j), Chlormézanone (Trincopal : 600 mg/j), tétrazépam (Myolastan : 50à 100 mg/j), Méphénézine Décontractly : 1000à 2000 mg/j). Les stabilisateurs de l’excitabilité neuromusculaire Substances qui réduisent l’excitabilité neuronale et la transmission neuromusculaire et présentent un effet antiasthénique. Nous citons essentiellement : le calcium, le magnésium(1à 3 g/j), la vitamine B 1 (500 mg/j) , la vitamine B 2(20 mg/j), le panthénol (20 mg/j) et la vitamine C (500 mg 02 mg/j) . 32
* L’infiltration intra-articulaire de corticoïdes. * L’anesthésie locale musculaire. * L’anesthésie de surface ou la cryothérapie. * Les stimulations électriques nerveuses transcutanées. 33

8. 8. 4. La physiothérapie *L’application de chaleur : La chaleur abaisse l’excitabilité neuro-musculaire. 8. 8. 5. La gymnothérapie Le but de la rééducation est d’améliorer la fonction articulaire et musculaire. Son indication dans le cadre du traitement initial est fréquente. Le choix des exercices à exécuter est orienté par le diagnostic. 8. 8. 6. La kinésithérapie: Dans le premier temps, elle favorise le relâchement, puis la re-coordination des muscles spasmés. Il faut savoir que le programme de traitement est proposé au kinésithérapeute selon le diagnostic. 34

8. 9. La maintenance: L’occlusion doit être contrôlée périodiquement pour des ajustements mineurs. Le patient doit informer sur : 1. Une gêne à la mastication. 2. Une sensation de dent trop longue ou le fait qu’une ou plusieurs dents établissent un contact avant les autres. 3. Une dent mobile ou sensible à la pression. 4. Une gêne dans la région de l’articulation temporomandibulaire. 5. Une capacité fonctionnelle réduite. 35

9. Thérapeutiques préventives et règles hygiénodiététiques : Le but est de contrôler les facteurs étiologiques avant qu’ils ne provoquent une lésion: 1. Conserver autant de dents que possible et remplacer les dents extraites. 2. Traiter toute parodontopathie précocement pour éviter la perte osseuse. 3. Concevoir les artifices conservateurs et prothétiques de façon qu’ils ne provoquent pas de déséquilibres occlusaux. 4. Traiter par orthodontie afin de répartir les forces occlusales le long des axes dents. 36

5. Rééduquer les patients ayant de mauvaises habitudes: *Arrêter l’usage de chewing-gum et des mauvaises habitudes de morsures (onychophagie); *Eviter les aliments durs ou ceux qui requièrent une ouverture buccale forcée; *Limiter les ouvertures de bouche brutales, importantes et prolongées (lors du bâillement, en chantant et lors de soins dentaires). Il faut faire prendre conscience au patient de: *L’existence de moments de crispations des mâchoires (lors d’un effort physique ou lors d’un effort de concentration intellectuelle); *L’existence de relation entre la posture/problèmes d’ATM; et lui expliquer les moyens d’y remédier. 37

Conclusion: Le traitement des désordres du système stomatognatique doit être essentiellement étiopathogénique par la recherche d’une fonction occlusale physiologiquement adaptée, fonctionnelle, stable et esthétique. 38

1. ABJEAN. J. Chapitre 1 : examen anatomo-fonctionnel de l’occlusion en intercuspidation maximale : 7 -32, chapitre 2 : examen fonctionnel de l’occlusion. Page : 33 -82, chapitre 9 : La plaque occlusale 87 -94, chapitre 10 : L’ajustement occlusal 95 -100, chapitre 11 : L’ajustement occlusal en conservant la PIM 101 -131, chapitre 12 : L’ajustement occlusal en changeant la PIM 131 -148, chapitre 13 : Directives thérapeutiques 149 -173. Julien Prélat, L’occlusion en pratique. Edition, . 2002. 175 Pages. 2. ABDELKOUI. A, et al. Les dispositifs interocclusaux et prise en charge des DTM : 243 -253. Actualité Odonto-Stomatologique-n° 255 -septembre 2011. 3. HÜE. O. Manuel d’occlusodontie. Quatrième partie: les thérapeutiques: 128 -175. Edition Masson, 175 Pages. 4. UNGER. F. Les gouttières occlusales et autres dispositifs inter-occlusaux. Éditions Cd. P, Paris, 1997, 152 Pages. 39
- Slides: 39