Universidad Pedro de Valdivia Escuela de Medicina Internado






























- Slides: 37

Universidad Pedro de Valdivia Escuela de Medicina Internado de Medicina APS Servicio de Urgencias cardiovasculares Internos: Arturo Muñoz P. Alonso Ruiz

Parámetros vitales T°: 37. 5° FR: 32 Rpm FC: 97 Lpm PAS: 178 mm. Hg PAD: 100 mm. Hg PAM: 126 mm. Hg Sat. O 2: 88% HGT: 99 mg/dl Caso Clínico 1

Evaluación clínica

• Síntomas: fatigabilidad, alteración estado mental, disminución de excreción urinaria diurna y nicturia • Signos: piel pálida o de color pardo, sudoración excesiva, y frialdad en las extremidades. Síntomas: hipoperfusión tisular

• Síntomas: disnea, ortopnea y disnea paroxística nocturna. • Signos: taquipnea, estertores crepitantes inspiratorios en ambos campos pulmonares. • Otros: taquicardia, tercer o cuarto ruido e incluso en estadio avanzados pulso alternante. Síntomas: congestión pulmonar

Exploraciones complementarias

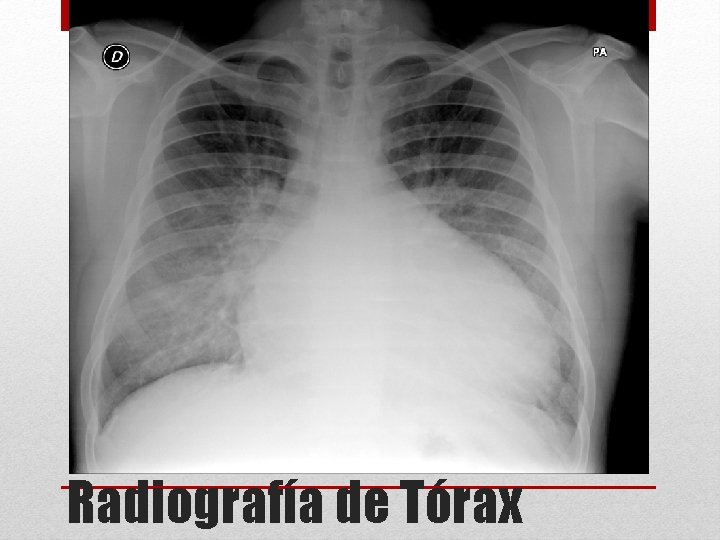
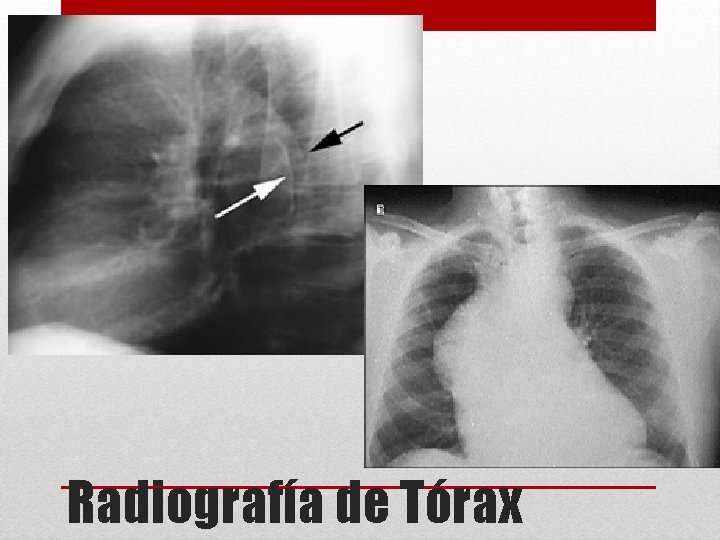
1. - Radiografía tórax PA – L 2. - Perfil hematológico 3. - Bioquímico 4. - gasometría arterial 5. - ECG 6. - Ecocardiograma Solicitud de exámenes

Radiografía de Tórax


Perfil Hematológico


Gases Arteriales

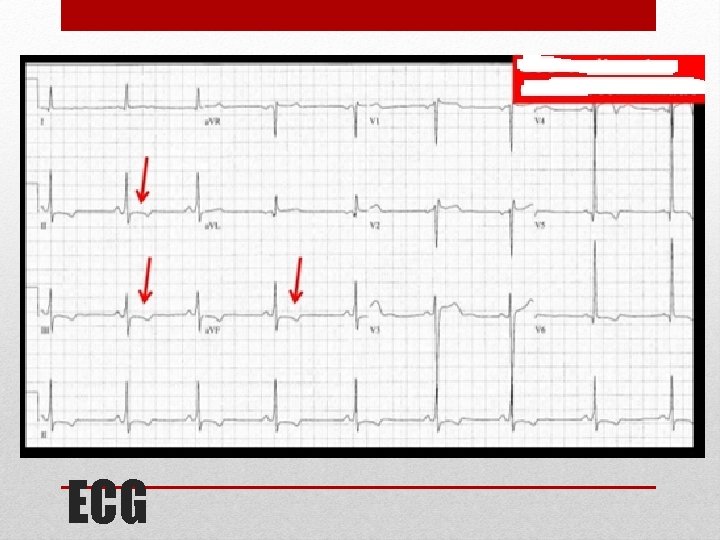
ECG

Diagnostico

1. - Insuficiencia Cardiaca 2. - Edema Pulmonar Agudo Diagnósticos

Paciente debe ser hospitalizado primero en área de observación de urgencias, si no mejora con tratamiento adecuado o si requiere ventilación mecánica invasiva, se debe ingresar a UCI Manejo

Objetivos: 1. - mejorar la ventilación 2. - reducir la hipertensión venocapilar pulmonar, mediante la disminución del retorno venoso y el aumento del flujo anterógrado 3. - corregir las causas y mecanismos desencadenantes del EAP. Manejo

Medidas generales: 1. - Posición en sedestación, piernas colgando (disminuye el retorno venosos) 2. - VVP (SG 5% a 21 ml/hr) mantención 3. - monitorización parámetros vitales 4. - Sonda Foley y medición orina horaria 5. - O 2 por mascarilla (Venturi 50%) si hipoxemia grave (Sat < 90% o Pa. O 2 < 60 mmhg) 6. - VMI, hipoxemia (Pa. O 2 < 50 mmhg) Acidosis respiratoria ( Pa. CO 2 > 50 mmhg, p. H < 7, 20), FR > 40 Rpm Manejo

Nitroglicerina: iniciar infusión 20 mcg/min, aumentar de a 10 mcg hasta obtener PAS > 90 mm. Hg. 250 ml de SG 5% + 3 ampollas de 5 mg/5 ml pasar a 7 gotas/min o 21 ml/hr) Furosemida: dosis inicial 40 mg posterior se maneja con 20 mg c/6 hrs hasta conseguir diuresis mayor a 100 ml/hr. Morfina: iniciar con 4 mg que se puede repetir a intervalos de 10 min (max 15 mg), acción venodilatadora Manejo

Comentarios

Parámetros vitales T°: 36. 5° FR: 18 Rpm FC: 97 Lpm PAS: 180 mm. Hg PAD: 100 mm. Hg PAM: 127 mm. Hg Sat. O 2: 99% HGT: 80 mg/dl Caso Clínico 2

Evaluación clínica

• Síntomas: Dolor de instalación brusca intensa, y desgarradora, a nivel torácico, de irradiación a cuello mandíbula o dolor abdominal o lumbar. mareo, sudoración, nauseas, vómitos y malestar general, sincope, disnea, debilidad • Signos: piel pálida, alteración de los pulsos de extremidades que no se correlacionan entre si, mala perfusión periférica de localización única. Síntomas y signos

Exploraciones complementarias

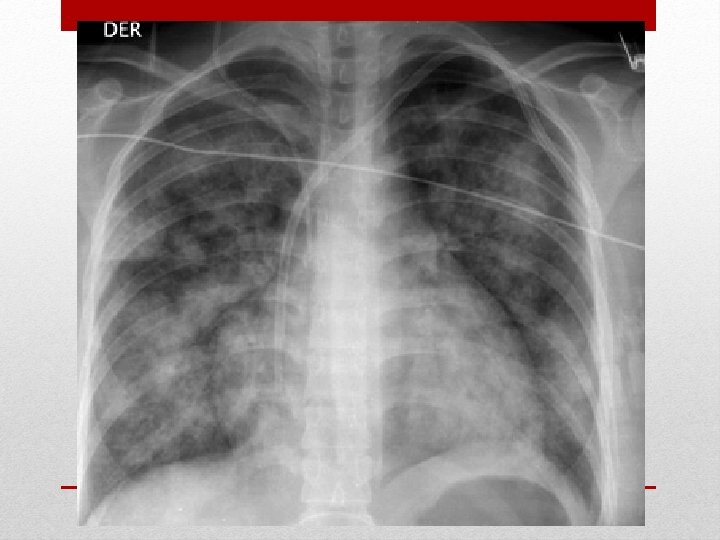
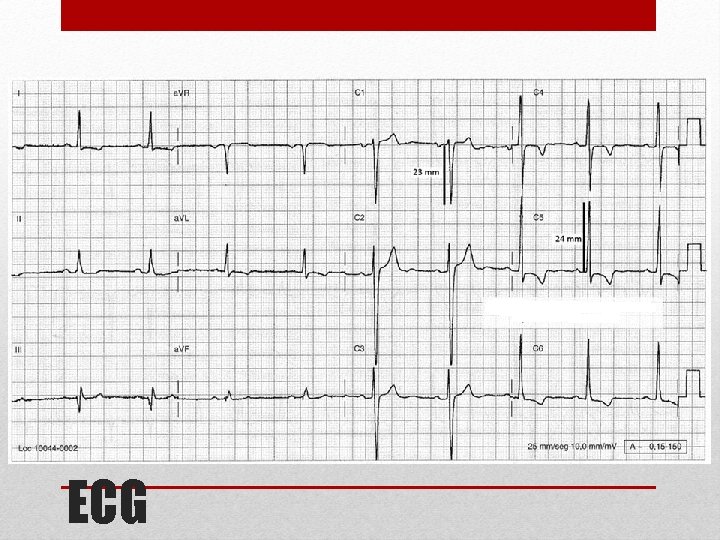
1. - Perfil hematológico 2. - Bioquímico 3. - Pruebas de coagulación 4. - ECG 5. - Rx Tx PA-L 6. - Ecocardiograma transtoracica y Doppler 7. - TAC Solicitud de exámenes

Radiografía de Tórax

Perfil Hematológico


ECG

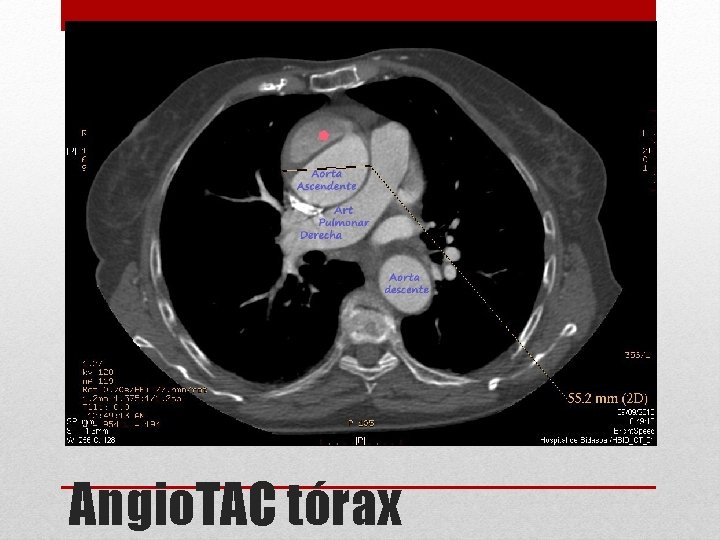
Angio. TAC tórax

Diagnostico

1. - HTA 2. - Disección de la Aorta Diagnósticos


Paciente debe ser hospitalizado de modo urgente de preferencia en área quirúrgica, si hay inestabilidad HD en UCI y se estable en cirugía cardiovascular. Manejo

Objetivos: 1. - mejorar la circulación 2. - controlar la presión arterial y la frecuencia cardiaca 3. - evaluar la necesidad de resolución quirúrgica Manejo

Medidas generales: 1. - reposo absoluto en cama 2. - régimen Cero 3. - VVP (SG 5% a 21 ml/hr) mantención 4. - monitorización parámetros vitales, ECG continuo 5. - Sonda Foley y medición orina horaria 6. - O 2 por mascarilla (Venturi 50%) si hipoxemia (Sat < 90% ) por saturometria 7. - Reservar 10 Unidades de GR. 8. - Analgesia: Morfina: iniciar con 2 mg/min se puede repetir a intervalos de 10 min (max 15 mg), hasta que desaparezca el dolor se podria continuar con infusion continua de 40 mcg/min (4 ampollas de 10 mg en en 250 de SG 5% pasar a 5 gotas/min o 15 ml/hr Manejo

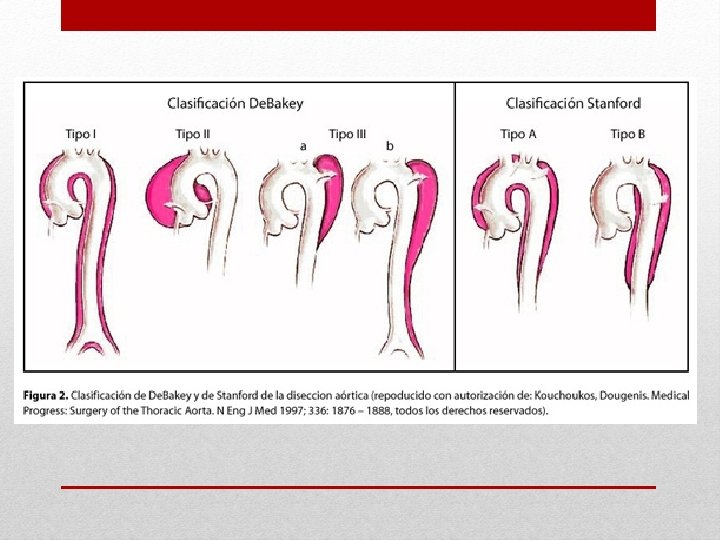
Betabloqueo: hasta alcanzar una FC 60 Lpm, Labetalol 20 mg cada 5 min hasta lograr objetivo o Max 100 mg, o inicia infusion 0, 5 a 2 mg/min (max 300 mg) Resolución Qx: Tipo A aguda de resolución por emergencia Qx Tipo B complicada tratamiento endovascular Tipo B no complicada manejo medico y seguimiento con TAC Manejo