UNIVERSIDAD NACIONAL AUTNOMA DE HONDURAS PLANIFICACIN FAMILIAR DR


























































































- Slides: 105

UNIVERSIDAD NACIONAL AUTÓNOMA DE HONDURAS PLANIFICACIÓN FAMILIAR DR. GERARDO GARCIA SALUD PÚBLICA II INTEGRANTES: JELLIN CEDILLO MILDRED RUBIO 488 2007 -0000 -308 2009 -2001 - MARY CABALLERO 2009 -2005 -012 GISSELA AGUILAR 2009 -2005 -309 RICARDO CARACCIOLI 2010 -2001 -266 DENIA GONZALES 2010 -2006 -697 NELSY OLIVA JENNSY VICENTE 2010 -2100 -056 2011 -2005 -003 STEPHANY MERLOS 2012 -2002 -848

PLANIFICACIÓN FAMILIAR Es el conjunto de prácticas que pueden ser utilizadas por una mujer, un hombre o una pareja potenciales progenitores, orientadas básicamente al control de la reproducción mediante el uso de métodos anticonceptivos en la práctica de relaciones sexuales.

PROMOCIÓN DE LA PLANIFICACIÓN FAMILIAR Es importante que los servicios de planificación familiar estén ampliamente disponibles y sean de fácil acceso, por medio de parteras y otros agentes de salud capacitados, para toda persona sexualmente activa, en particular los adolescentes. Los agentes de salud comunitarios, también pueden facilitar asesoramiento y algunos métodos de planificación familiar, entre ellos píldoras y preservativos. Para métodos tales como la esterilización, tanto los hombres como las mujeres deben ser remitidos a un médico. La promoción de la planificación familiar y el acceso a los métodos anticonceptivos preferidos para las mujeres y las parejas resulta esencial para lograr el bienestar y la autonomía de las mujeres y, al mismo tiempo, apoyar la salud y el desarrollo de las comunidades.


CONCEJERIA INTEGRADA CON OTROS SERVICIOS DE SSR

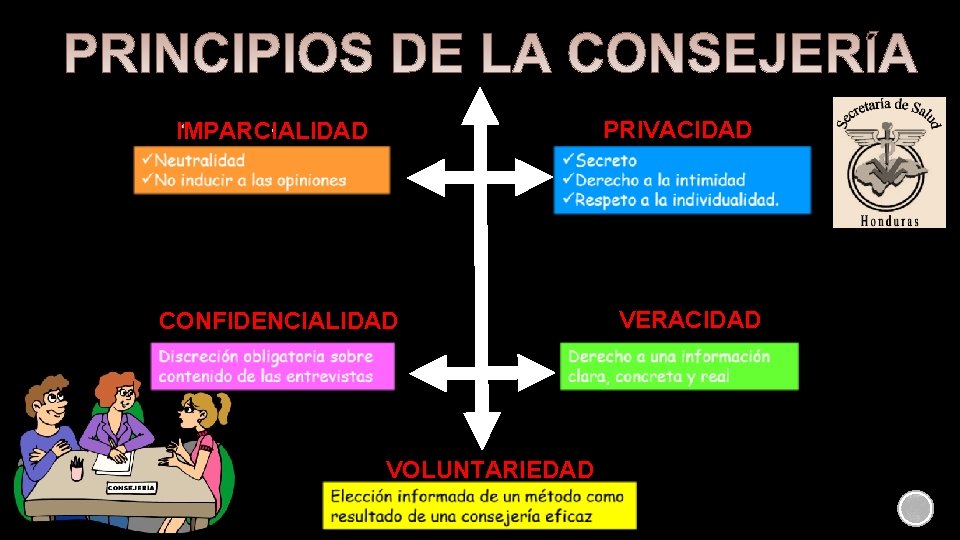
PRIVACIDAD IMPARCIALIDAD CONFIDENCIALIDAD VOLUNTARIEDAD VERACIDAD

EMPATÍA RESPETO HONESTIDAD CONFIDENCIALIDAD

R: RELACIÓN Establecer una E: EXPLORACIÓN D: Toma de DECISIÓN I: IMPLEMENTAR la decisión.










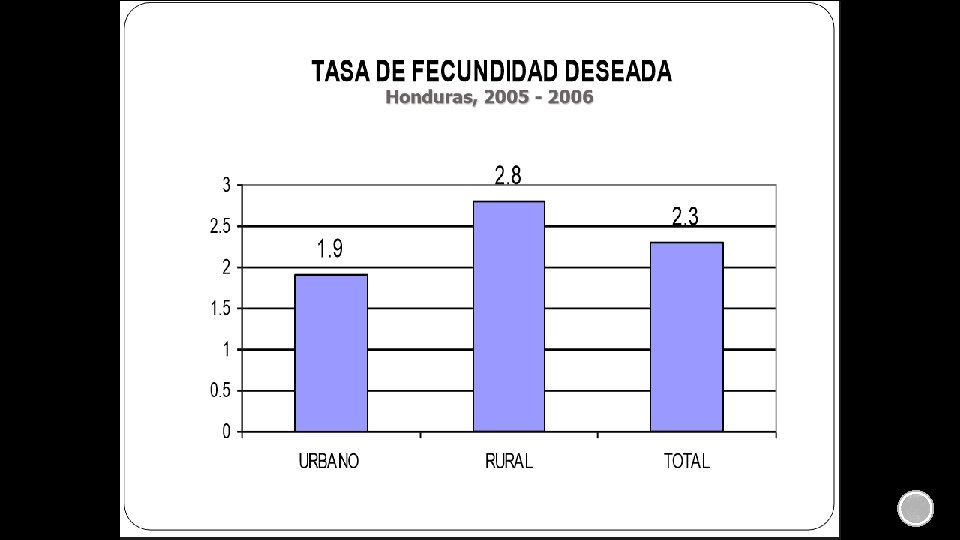
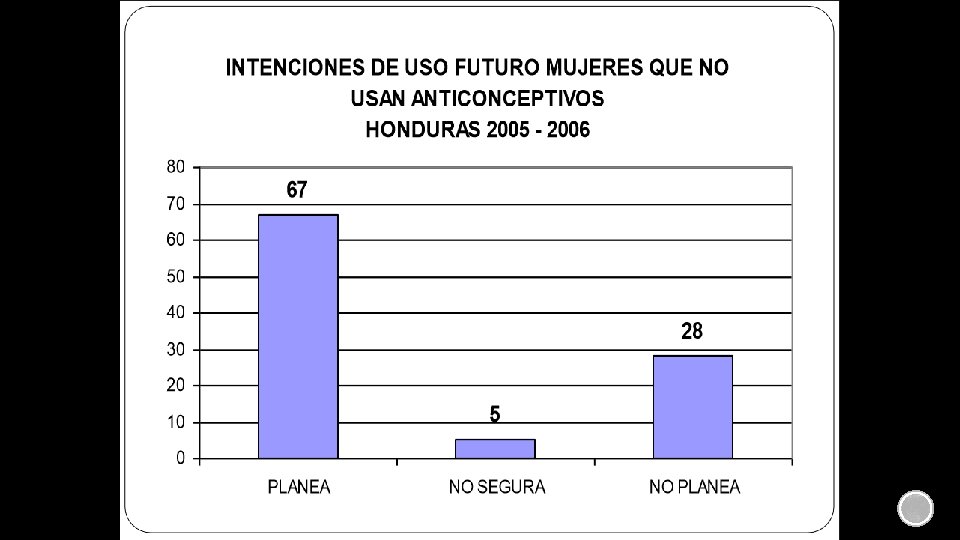
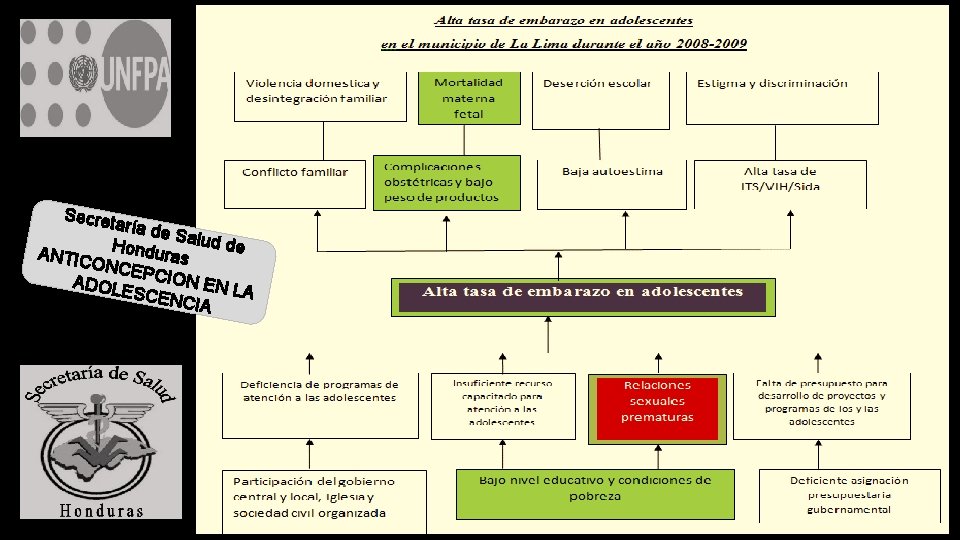
SECRETARIA DE SALUD DE HONDURAS ANTICONCEPCIÓN EN LA ADOLESCENCIA La O M S, define la adolescencia como el período del crecimiento y desarrollo humano que abarca de los 10 a 19 años de edad. Se producen cambios importantes en el desarrollo físico, psíquico, emocional, y social. Inicia con la pubertad donde ocurre el desarrollo sexual y reproductivo que tiene marcada repercusión en el aspecto y la forma del cuerpo; concluyendo cuando se asumen roles de búsqueda de identidad, independencia y autoafirmación. En la actualidad, esta época de independencia y autoafirmación cada vez se prolonga más y los cambios en el estilo de vida, hábitos psicosociales, prácticas y conductas sexuales permiten que los jóvenes tengan mayor oportunidad de ser sexualmente activos. Como consecuencia de esto surgen problemas como embarazos no deseados, infecciones de transmisión sexual y drogadicción. De acuerdo a lo anterior los adolescentes tienen necesidades especiales que deben ser atendidas y satisfechas de la manera efectiva desde recibir asesoramiento sobre cambios físicos, sexualidad, reproducción y métodos de planificación familiar. El desarrollo sexual del adolescente en forma saludable y con responsabilidad debe considerarse prioritario para prevenir problemas y asegurar un adecuado crecimiento.

NORMAS PARA LA ANTICONCEPCIÓN EN LA ADOLESCENCIA NORMA No. 1: ACCESO A INFORMACION Y CONSEJERÍA A USUARIOS ADOLESCENTES El Médico Especialista, Médico General, Médico Residente de Ginecología y Obstetricia, Enfermera Profesional y Auxiliar de Enfermería y Personal Comunitario atenderán las consultas de los adolescentes que se presenten a la unidad de salud, solicitando atención y asesoría sobre Salud Sexual y Reproductiva. 1. 2 El proveedor de salud deberá recibir entrenamiento específico sobre cómo informar y asesorar a los adolescentes que soliciten información sobre métodos de planificación familiar. Secretaría de Salud de Honduras ANTICONCEPCIÓN EN LA ADOLESCENCIA

1. 3 La información brindada por el proveedor de salud deberá ser actualizada, completa y dirigida a realizar una elección informada y voluntaria del método. 1. 4 La consejería deberá ser brindada tanto en la visita de iniciación del método como en las de seguimiento y ser de calidad. 1. 5 El proveedor de salud encargado de brindar atenciones en planificación familiar para el adolescente deberá seguir las recomendaciones para tener éxito en la consejería utilizando el Manual de Consejería para Adolescentes de la Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

PROCEDIMIENTOS: El proveedor de salud encargado de la consejería deberá conocer los criterios para informar. 1. El proveedor de salud deberá estar capacitado para brindar Consejería a los Adolescentes con información completa y clara en respuesta a sus necesidades 2. Usar lenguaje sencillo y utilizar términos acorde a los jóvenes 3. Hablar sin emitir juicios ni críticas 4. Abordar con el adolescente las preguntas, temores y desinformación sobre relaciones sexuales, infecciones de transmisión sexual y métodos anticonceptivos Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

NORMA No. 2: INFORMACION Y ENTREGA DE MÉTODOS ANTICONCEPTIVOS. 2. 1 Los métodos anticonceptivos deberán ser promovidos en toda unidad de salud para que los usuarios adolescentes los soliciten de manera espontánea o cuando sean referidos. 2. 2 El personal de salud brindará asesoría a los adolescentes que soliciten un método anticonceptivo; tomando en cuenta los Criterios Médicos de Elegibilidad para el uso en los adolescentes. Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

2. 3 El proveedor de salud encargado de suministrar un método de anticonceptivos deberá tomar en cuenta lo siguiente: 1. Frecuencia de las relaciones sexuales 2. Desarrollo físico y emocional. 3. Tipo de relación de pareja (estable o no) 4. Historia de embarazos anteriores. 7. Motivos para la utilización y no utilización. 8. Temor a ser descubiertos por los padres u otras personas. 5. Complicaciones en embarazos anteriores. 6. Actitud hacia los métodos anticonceptivos. . 2. 4 Se deberá entregar el método anticonceptivo idóneo siguiendo las recomendaciones que se hacen para cada método en este documento. Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

PROCEDIMIENTOS: 1. Brindar la atención en un lugar privado donde no puedan ser vistos o escuchados por terceras personas. 2. El proveedor de salud brindará información completa, actualizada sobre cada método de acuerdo a: a) Uso correcto del método b) Eficacia c) Efectos adversos d) Riesgos y beneficios e) Signos y síntomas que requieran visita a unidad de salud de mayor complejidad f) Información sobre protección contra infecciones de transmisión sexual, VIH/Sida 2. 5 El proveedor de salud deberá asegurarse que la usuaria adolescente tenga certeza que no está embarazada antes de administrar el método anticonceptivo. Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

PROCEDIMIENTOS: 1. Realizar las siguientes preguntas: - Ciclos menstruales regulares en los últimos tres meses - Fecha de la última menstruación - Utilizó algún método de planificación previo - Tiene amenorrea? - Normas y Procedimientos Para: Planificación Familiar, Climaterio/Menopausia, Infertilidad 2. Actividades de acuerdo a las respuestas: - Iniciar método si está segura de que no está embarazada - Si no hay seguridad que no está embarazada realizar prueba de embarazo o esperar su próxima menstruación ofreciendo un método de protección anticonceptiva adicional (condón o abstinencia) Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

NORMA No. 3: CONSIDERACIONES ESPECIALES DE LA ANTICONCEPCION EN LOS USUARIOS ADOLESCENTES 3. 1 El proveedor de salud debe conocer algunas consideraciones especiales para algunos métodos al ser usado por los adolescentes: - Los anticonceptivos inyectables pueden ser utilizados con discreción. - Los anticonceptivos orales en alguna usuarias son difíciles de usar en forma regular. - Mayor posibilidad de arrepentimiento posterior a la vasectomía o esterilización quirúrgica femenina con pocos o ningún hijo. Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

NORMA No. 3: CONSIDERACIONES ESPECIALES DE LA ANTICONCEPCION EN LOS USUARIOS ADOLESCENTES - El adolescente puede tener menos práctica en el uso de condón. - Importancia del uso condón para la doble protección (embarazo y infecciones de transmisión sexual). - Mayor porcentaje de expulsión del DIU en úteros pequeños. - Los métodos naturales no son efectivos si la usuaria no conoce bien su ciclo menstrual. - Método del retiro puede resultar difícil para un adolescente ya que requiere de concentración y voluntad. Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

RIESGO MÉDICO OBSTÉTRICO 78%: 1. HTA INDUCIDA POR EL EMBARAZO 2. ANEMIA 3. RETARDO EN EL CRECIMIENTO I. U. 4. PARTO PREMATURO Y PREMATUREZ 5. PLACENTA PREVIA 6. DESPROPORCIÓN CÉFALO PÉLVICA Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

RIESGO DE MORTALIDAD MATERNA: COMPLICACIONES SOCIALES: 60 % MÁS ELEVADA QUE EN LA POBLACIÓN EN EDAD ADULTA. 1. RECHAZO DE LA FAMILIA 2. BAJO INGRESO ECONÓMICO 3. AUTOSEGREGACIÓN 4. MENOS OPORTUNIDADES 5. ESPIRALES NEGATIVAS Secretaría de Salud de Honduras ANTICONCEPCION EN LA ADOLESCENCIA

Secret aría de Salud de H o n duras ANTIC ONCE ADOL PCION EN L ESCE A NCIA

MÉTODOS ANTICONCEPTIVOS Es una metodología que impide o reduce la posibilidad de que ocurra la fecundación o el embarazo al mantener relaciones sexuales. Por lo general implica acciones, dispositivos o medicamentos en las que cada uno tiene su nivel de efectividad. También se le llama contracepción o anticoncepción, en el sentido de ser formas de control de la natalidad.

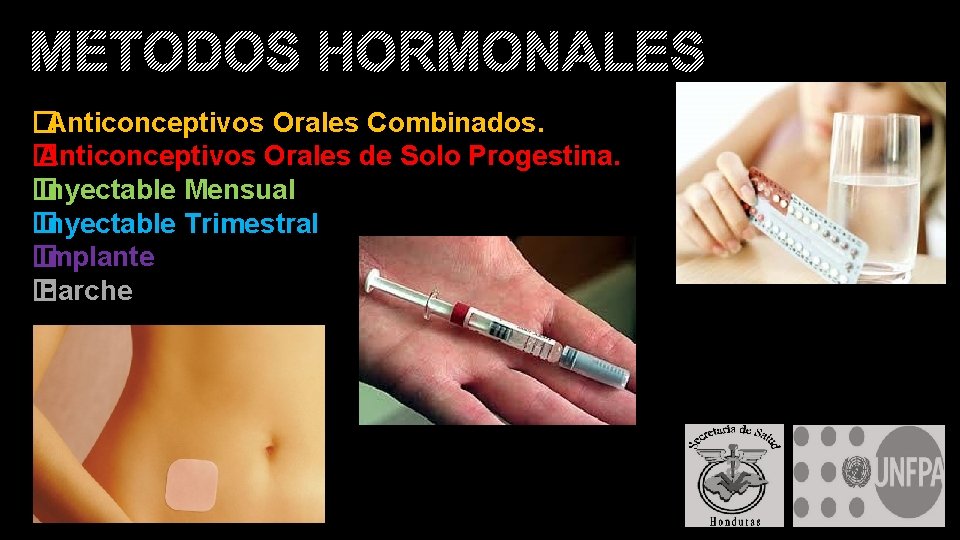
MÉTODOS HORMONALES � Anticonceptivos Orales Combinados. � Anticonceptivos Orales de Solo Progestina. � Inyectable Mensual � Inyectable Trimestral � Implante � Parche

MÉTODOS ANTICONCEPTIVOS HORMONALES Son preparados que contienen dosis bajas de hormonas iguales a las hormonas naturales que produce el cuerpo de la mujer. No protegen contra Infecciones de Transmisión Sexual Tipos de AC Hormonales: 1 • Anticonceptivos orales combinados (estrógeno + Progestina) 2 • Anticonceptivos orales de solo Progestina. 3 • Anticonceptivos inyectables combinados (estrógenos + Progestina) 4 • Anticonceptivos inyectables de solo Progestina

ANTICONCEPTIVOS ORALES COMBINADOS (AOC) MECANISMO DE ACCIÓN EFICACIA Los AOC inhiben la ovulación y su efectividad depende del uso de forma continua y sistemática de la píldora. Son anticonceptivos de baja dosis o microdosis: Etinil estradiol 35, 30, 20 ó 15 mcg y Progestina de 150 mcg. Cuando se utilizan de manera correcta y sistemática se producen menos de 1 embarazo por cada 100 mujeres en el primer año de uso. RETORNO A LA FERTILIDAD Las mujeres que emplean AOC pueden retornar rápidamente a su fertilidad, tan pronto como las que emplean métodos no hormonales.

¿QUIÉNES PUEDEN ENTREGAR AOC? Personal Institucional : Médico Especialista, Médico General, enfermera Profesional, Auxiliar de Enfermería y promotor de salud. Personal Comunitario: Personal voluntario de las Unidades de Salud (Parteras Tradicionales, Personal Comunitario, lideres Patronales Capacitados) Agentes Comunitarios de PF: Personas contratadas o subsidiadas en la Comunidad bajo modelos descentralizados en el marco de la “Estrategia de Incremento de Coberturas de PF en el Área Rural” Todo proveedor de atenciones en Planificación Familiar debe estar capacitado en el conocimiento y la aplicación correcta de los Criterios Médicos de Elegibilidad para el uso de AOC y en Consejería de PF.

¿CUANDO INICIAR EL USO DE AOC ? Toda mujer elegible para el uso de AOC puede iniciarlos en cualquier momento que lo desee si tiene certeza razonable que no está embarazada. Para asegurar que la usuaria no esté embarazada el proveedor realizará las siguientes preguntas: q ¿Tiene un hijo de menos de 6 meses? q ¿Está dando lactancia materna exclusiva o casi exclusiva? q ¿Ha tenido menstruación desde el nacimiento de su último hijo? q ¿Se ha abstenido de tener relaciones sexuales desde su última menstruación, parto o aborto? q ¿Ha tenido un parto o aborto en las últimas 4 semanas? q ¿Ha estado utilizando un método anticonceptivo confiable de manera continua y sistemática? Si la usuaria responde SI al menos a una de las preguntas y no presenta signos o síntomas de embarazo SE PUEDE iniciar el método con AOC. Si la usuaria responde NO a todas las preguntas, NO SE PUEDE descartar el embarazo, se debe esperar su próxima menstruación y ofrecer un método de protección adicional o realizar una prueba de embarazo.

ORIENTAR EL INICIO DE AOC DE ACUERDO A LAS CONDICIONES SIGUIENTES: Mujer con ciclos menstruales regulares (cada 28 – 30 días): Puede iniciar AOC en los primeros 5 días del inicio del sangrado menstrual; sin necesidad de protección anticonceptiva adicional. Si han pasado más de 5 días del comienzo de su menstruación, puede iniciar AOC si tiene certeza razonable de que no está embarazada. Deberá utilizar protección anticonceptiva adicional durante los 7 días después de iniciar el método. Mujer con amenorrea y con más de 6 meses de Posparto con lactancia: Puede iniciar AOC en cualquier momento, si tiene certeza razonable que no está embarazada. Deberá utilizar protección anticonceptiva adicional durante los 7 días siguientes al inicio del método. Postparto menos de 6 semanas con lactancia no exclusiva: Suministrar AOC e indicarle que los debe iniciar hasta después de 6 semanas posteriores al parto. Suministrar método anticonceptivo adicional si se reanudan los ciclos menstruales antes de las 6 semanas. Post- aborto. La mujer puede iniciar AOC inmediatamente si esta en los primeros 7 días de ocurrido el aborto y no necesitará protección adicional. Si han pasado más de 7 días del aborto, puede iniciar AOC en cualquier momento si tiene certeza razonable que no está embarazada. Se debe suministrar método anticonceptivo adicional por un periodo de 7 días.

USO Y SUMINISTRO CORRECTO DE LOS AOC Se suministrarán los ciclos de AOC de la siguiente manera: q Tres ciclos (blíster) en la primera consulta q Tres ciclos en los controles del primer año 6 ciclos (blíster) en cada consulta de los años siguientes. Brindar información clave en la forma de ¿Cómo iniciar un nuevo blíster? : q Blíster de 28 píldoras: Al terminar un blíster deberá tomar la primera píldora del siguiente blíster al día siguiente en presencia o no de sangrado menstrual. q Blíster de 21 píldoras: Después de tomar la última pastilla del blíster deberá esperar 7 días para tomar la primera píldora del nuevo blíster en presencia o no de sangrado.

ANTICONCEPTIVOS ORALES DE PROGESTINA SOLA (AOPS) MECANISMO DE ACCIÓN EFICACIA Los AOPS funcionan engrosando el moco cervical (bloquean la llegada del espermatozoide al ovulo) y distorsionan el ciclo menstrual inhibiendo la ovulación. La eficacia de los AOPS es alta. En las mujeres que amamantan ocurren 3 embarazos por cada mil mujeres y en las que no amamantan ocurren 9 por cada mil mujeres. La eficacia depende de la usuaria; para la mujer que menstrúa aumenta el riesgo de embarazo si se retrasa u omite por completo la ingesta de la píldora. Los AOPS sin la protección propia de la lactancia no son tan eficaces como la mayoría de los otros métodos hormonales. RETORNO A LA FERTILIDAD La fertilidad se recupera sin demora después de la suspensión de los AOPS.

¿QUIÉNES PUEDEN ENTREGAR AOPS? UNICAMENTE PROVEEDORES PRIVADOS Personal Institucional: Médico Especialista, Médico General, enfermera Profesional, Auxiliar de Enfermería y promotor de salud Personal Comunitario: Personal voluntario de las Unidades de Salud Todo proveedor de atenciones en Planificación Familiar debe estar capacitado en el conocimiento y la aplicación correcta de los Criterios Médicos de Elegibilidad para el uso de AOC y en Consejería de PF.

¿CUANDO INICIAR EL USO DE AOPS ? Toda mujer elegible para el uso de AOC puede iniciarlos en cualquier momento que lo desee si tiene certeza razonable que no está embarazada. El proveedor de salud deberá asegurase que la usuaria no esté embarazada. El proveedor de salud suministrará tantos ciclos (blíster) de AOPS como sea posible incluso para un año (11 o 13 blíster).

ANTICONCEPTIVOS INYECTABLES COMBINADOS (MENSUALES) (AIC) Son preparados inyectables que contienen dos hormonas, una Progestina y un estrógeno iguales a las hormonas naturales progesterona y estrógeno que produce el cuerpo de la mujer. También reciben el nombre de anticonceptivos inyectables combinados (AIC) o “la inyección mensual”. MECANISMO DE ACCIÓN EFICACIA Funcionan inhibiendo la ovulación. La eficacia de los AIC depende de la puntualidad. Cuando este método se utiliza de forma continua y sistemática se produce menos de un embarazo por cada 100 mujeres en el primer año de uso. El mayor riesgo de embarazo ocurre cuando la mujer se atrasa en su inyección o la omite. RETORNO A LA FERTILIDAD El retorno a la fertilidad tras la interrupción de las inyecciones es en promedio de un mes más que con la mayoría de los demás métodos.

¿QUIÉNES PUEDEN ENTREGAR AIC? UNICAMENTE PROVEEDORES PRIVADOS Personal Institucional : Médico Especialista, Médico General, enfermera Profesional, Auxiliar de Enfermería y promotor de salud. Personal Comunitario: Personal voluntario de las Unidades de Salud (Parteras Tradicionales, Personal Comunitario, lideres Patronales Capacitados) Todo proveedor de atenciones en Planificación Familiar debe estar capacitado en el conocimiento y la aplicación correcta de los Criterios Médicos de Elegibilidad para el uso de AOC y en Consejería de PF.

¿CUANDO INICIAR EL USO DE AIC ? Toda mujer elegible para el uso de AIC puede iniciarlos en cualquier momento que lo desee si tiene certeza razonable que no está embarazada. q El proveedor de salud deberá asegurase que la usuaria no esté embarazada. q El proveedor de salud suministrará una dosis del inyectable de acuerdo a los preparados existentes localmente (que por lo general consta de 25 mg. de AMP/ cipionato de estradiol ó 50 mg. de EN – NET/ valerato de estradiol). q Programar la fecha de su próxima inyección dentro de 4 semanas (un mes) y explicar que debe regresar en la fecha correcta y que puede venir hasta 7 días antes o 7 días después y aún así recibir la inyección

ANTICONCEPTIVOS INYECTABLES DE PROGESTINA SOLA (AIPS) El Acetato de Medroxiprogesterona de Depósito (AMPD) y el Enantato de Noretisterona (EN-NET) son preparados inyectables que contienen una progestina igual a la hormona natural progesterona producida en el cuerpo de la mujer. No contienen estrógeno por lo que pueden ser utilizados por mujeres que están lactando y aquellas que no pueden utilizar métodos con estrógeno. MECANISMO DE ACCIÓN EFICACIA El principal mecanismo de acción de los AIPS es el de prevenir la ovulación. Un mecanismo secundario de todos los anticonceptivos que contienen progestágeno es la inhibición de penetración de los espermatozoides debido a los cambios en el moco cervical. La eficacia es del 99% (menos de un embarazo por 100 mujeres en el primer año de uso) depende de si las inyecciones se apliquen con regularidad. El riesgo mayor de embarazo se da cuando la mujer olvida u omite la inyección. RETORNO A LA FERTILIDAD Esta se recupera tras la interrupción de las inyecciones en un promedio de 4 meses o más que con la mayoría de los otros métodos hormonales.

¿QUIÉNES PUEDEN ENTREGAR AIPS? Personal Institucional : Médico Especialista, Médico General, enfermera Profesional, Auxiliar de Enfermería y promotor de salud. Personal Comunitario: Personal voluntario de las Unidades de Salud (Parteras Tradicionales, Personal Comunitario, lideres Patronales Capacitados) Agentes Comunitarios de PF: Personas contratadas o subsidiadas en la Comunidad bajo modelos descentralizados en el marco de la “Estrategia de Incremento de Coberturas de PF en el Área Rural” Todo proveedor de atenciones en Planificación Familiar debe estar capacitado en el conocimiento y la aplicación correcta de los Criterios Médicos de Elegibilidad para el uso de AOC y en Consejería de PF.

ORIENTAR EL INICIO DE AIPS DE ACUERDO A LAS CONDICIONES FISIOLÓGICAS DE LA MUJER: Mujer con ciclos menstruales regulares (cada 28 - 30 días) y la mujer después de 4 - 6 semanas de postparto lactando y con ciclos menstruales reanudados: Puede iniciar AIPS en los primeros 7 días del inicio del sangrado menstrual sin necesidad de protección anticonceptiva adicional y en cualquier otro momento si tiene certeza razonable que no está embarazada. Si han transcurrido más de 7 días desde el inicio del sangrado menstrual deberá utilizar protección anticonceptiva adicional durante los próximos 7 días. Mujer con amenorrea: Puede iniciar AIPS en cualquier momento si tiene certeza razonable que no está embarazada. Deberá utilizar protección anticonceptiva adicional durante los próximos 7 días. La mujer que se encuentra entre las 6 semanas y 6 meses de postparto, lactando y en amenorrea: Puede iniciar AIPS en cualquier momento si tiene certeza razonable que no está embarazada. Si la lactancia es exclusiva no necesita protección anticonceptiva adicional, si la lactancia no es exclusiva necesitará método de protección adicional los próximos 7 días después de la inyección. Postparto sin lactancia: La mujer que no amamanta y esta en amenorrea en el postparto menos de 4 semanas puede iniciar AIPS en cualquier momento, no necesita utilizar protección anticonceptiva adicional. Post- Aborto: La mujer puede iniciar AIPS inmediatamente después del aborto y no se necesita protección adicional.

USO Y SUMINISTRO CORRECTO DE LOS AIPS �El proveedor de salud suministrará cada tres meses una dosis de preparados inyectables de AIPS �El proveedor de salud deberá dejar claro a la usuaria que debe continuar con los anticonceptivos inyectables en la fecha correcta y de forma continua y sistemática ya que el riesgo de embarazo variará de acuerdo a la puntualidad o su omisión. �Si la usuaria se atrasa más de 2 semanas y ha tenido relaciones sexuales sin protección advierta la posibilidad de embarazo. OTRAS CONSIDERACIONES � El proveedor de salud encargado de brindar Métodos Anticonceptivos Hormonales deberá informar y asesorar a los usuarios acerca el método seleccionado, incluyendo los efectos secundarios, las visitas de seguimiento, manejo de problemas , omisiones u olvidos en el uso de los mismos. � La información brindada por el proveedor de salud deberá ser actualizada, completa, dirigida a realizar una elección informada y voluntaria del método. � La consejería deberá ser brindada tanto en la visita de iniciación del método como en las de seguimiento y ser de calidad. � Aclarar dudas y brindar orientación de calidad a tiempo.

PARCHE ANTICONCEPTIVO “Es una pequeña banda adhesiva que se aplica de forma directa sobre la piel limpia, seca, sin vello y sin crema. Debes oprimir el parche con la palma de la mano durante unos 10 segundos y asegurarte que las orillas de la banda están bien pegadas. ” Se recomienda no pegarlo en zonas donde existan tatuajes, pliegues en la piel, etc. Tiene tres mecanismos de acción; 1. Evitar la ovulación 2. Generar cambios en el endometrio 3. Dificultar el paso de los espermatozoides

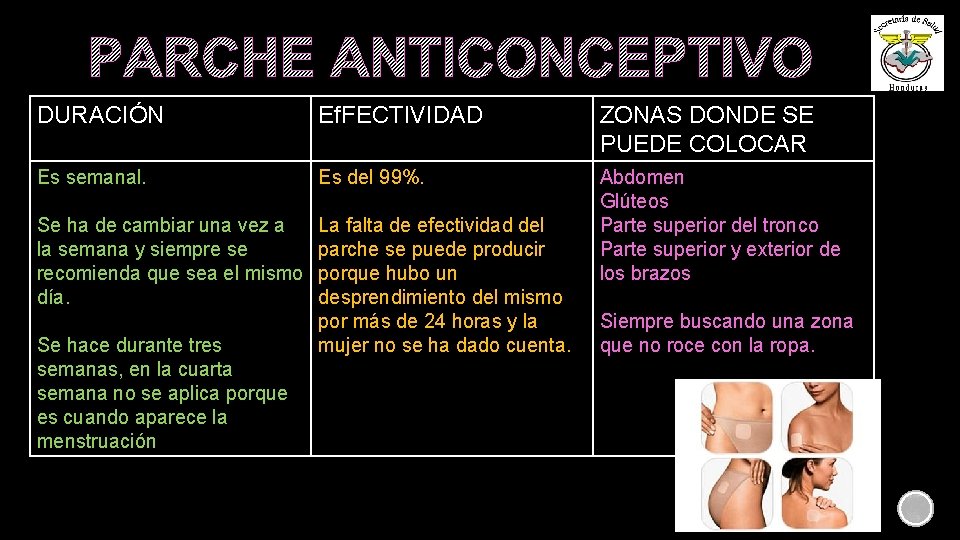
PARCHE ANTICONCEPTIVO DURACIÓN Ef. FECTIVIDAD ZONAS DONDE SE PUEDE COLOCAR Es semanal. Es del 99%. Se ha de cambiar una vez a la semana y siempre se recomienda que sea el mismo día. La falta de efectividad del parche se puede producir porque hubo un desprendimiento del mismo por más de 24 horas y la mujer no se ha dado cuenta. Abdomen Glúteos Parte superior del tronco Parte superior y exterior de los brazos Se hace durante tres semanas, en la cuarta semana no se aplica porque es cuando aparece la menstruación Siempre buscando una zona que no roce con la ropa.

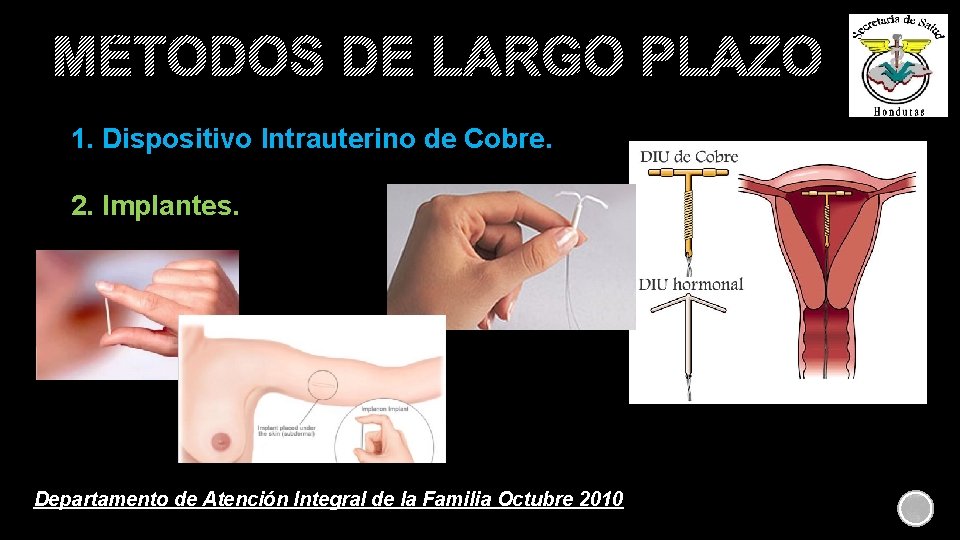
MÉTODOS DE LARGO PLAZO 1. Dispositivo Intrauterino de Cobre. 2. Implantes. Departamento de Atención Integral de la Familia Octubre 2010

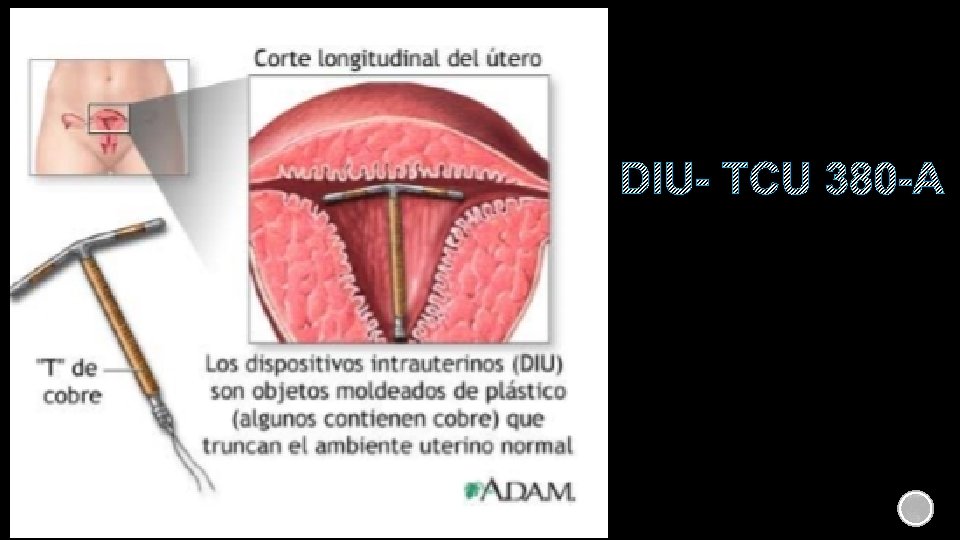
DISPOSITIVO INTRAUTERINO DE COBRE (DIU Tcu 380 A) Es un pequeño aparato de plástico flexible en forma de “T” rodeado de mangas o alambres de cobre. MECANISMO DE ACCIÓN La presencia del dispositivo en el interior del útero estimula una respuesta inflamatoria local que produce una sustancia rica en linfocitos y enzimas lisosomales que inhabilitan a los espermatozoides. EFICACIA Es uno de los métodos más eficaces y perdurables. Se produce menos de 1 embarazo por cada 100 mujeres que utilizan el DIU en el primer año de uso. Después de 10 años de uso del DIU aproximadamente 2 embarazos por 100 mujeres RETORNO A LA FERTILIDAD La fertilidad se recupera sin demora al dejar de utilizar el Dispositivo Intrauterino de Cobre PROTECCION CONTRA ITS No confiere protección contra infecciones de Transmisión Sexual.

DIU- TCU 380 -A

¿QUIÉNES PUEDEN ENTREGAR TCU 380 -A? El personal institucional contratado bajo cualquier modelo de gestión: � Médico Especialista � Médico Residente � Médico General capacitado � Enfermera Profesional capacitada � Auxiliar de Enfermería capacitada

¿EN QUÉ MOMENTO SE INSERTA EL DIU? q DIU post parto Post placenta: Dentro de los 10 minutos posteriores a la expulsión de la placenta. Pre alta: En las primeras 48 horas después del parto antes que la mujer sea dada de alta. q DIU de intervalo Se realiza en cualquier momento del ciclo menstrual, cuando está seguro que la usuaria no está embarazada. q DIU post aborto q DIU trans cesárea

OTRAS CONSIDERACIONES El proveedor de salud encargado de brindar atenciones en Planificación Familiar atenderá las usuarias que consulten en relación a problemas de salud secundarios al uso del DIU (escucharla, asesorarla, y si corresponde darle tratamiento) A los 10 años de uso la TCU 380 -a se reduce la eficacia del método a 98%, por lo que se recomienda su retiro, sin embargo esto no es necesario si la usuaria no tiene problemas y acepta esta nueva condición Se deberá ofrecer a la usuaria otras opciones anticonceptivas en el caso que desee seguir espaciando sus embarazos o si el caso lo amerita.

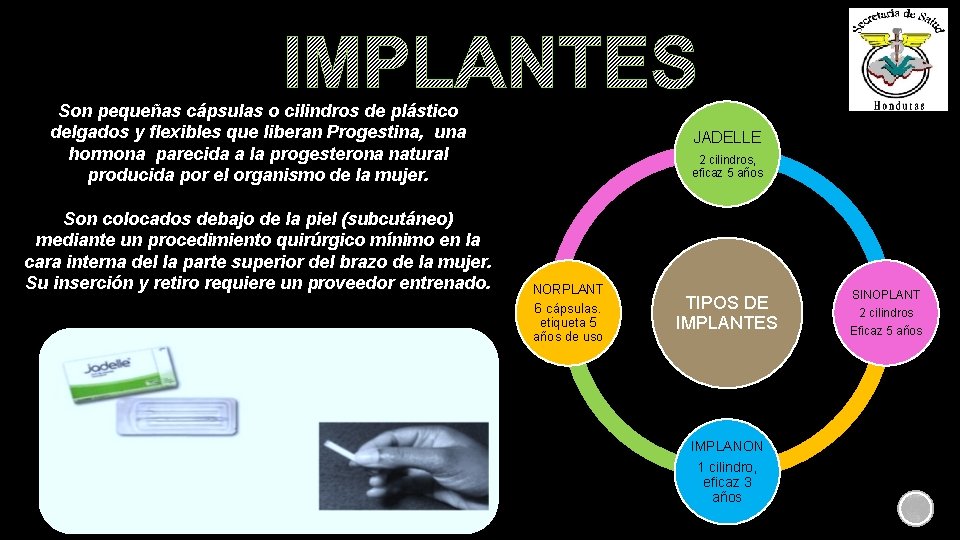
IMPLANTES Son pequeñas cápsulas o cilindros de plástico delgados y flexibles que liberan Progestina, una hormona parecida a la progesterona natural producida por el organismo de la mujer. Son colocados debajo de la piel (subcutáneo) mediante un procedimiento quirúrgico mínimo en la cara interna del la parte superior del brazo de la mujer. Su inserción y retiro requiere un proveedor entrenado. JADELLE 2 cilindros, eficaz 5 años NORPLANT 6 cápsulas. etiqueta 5 años de uso TIPOS DE IMPLANTES IMPLANON 1 cilindro, eficaz 3 años SINOPLANT 2 cilindros Eficaz 5 años

IMPLANTES MECANISMO DE Los implantes funcionan produciendo engrosamiento del moco cervical ACCIÓN (bloquea la llegada de los espermatozoides al óvulo) y distorsión del ciclo menstrual inhibiendo la ovulación. EFICACIA RETORNO A LA FERTILIDAD PROTECCION CONTRA ITS Menos de 1 embarazo cada 100 mujeres que utilizan los implantes el primer año (5 por 10. 000 mujeres). La fertilidad se recupera sin demora al dejar de utilizar el implante. No protegen contra infecciones de Transmisión Sexual.

¿QUIÉNES PUEDEN ENTREGAR IMPLANTES? 1. El Personal Institucional : Médico Especialista Médico General capacitados Proporcionaran implantes a toda mujer que desee utilizarlos previa evaluación de los Criterios Médicos de Elegibilidad. 2. Todo proveedor de atenciones en Planificación Familiar debe estar capacitado en el conocimiento y la aplicación correcta de los Criterios Médicos de Elegibilidad para el uso de los Implantes. 3. El proveedor de salud encargado de brindar el método de los Implantes, deberá recibir entrenamiento específico sobre cómo informar y asesorar a los usuarios acerca de este método

¿EN QUÉ MOMENTO SE COLOCAN LOS IMPLANTES? “Toda mujer elegible para el uso de Implantes, puede iniciarlos en cualquier momento que lo desee si tiene certeza razonable que no está embarazada. ”

OTRAS CONSIDERACIONES El proveedor de salud evaluará en las visitas subsiguientes: q Aspectos relacionados con la accesibilidad q Suministro q Uso correcto q Efectos adversos q Problemas de salud o riesgos nuevos asociados en la usuaria que requieran cambio de método. El proveedor de salud encargado de brindar atenciones en Planificación Familiar deberá asesorar adecuadamente a la usuaria de Implantes sobre los efectos adversos más comunes, dar una explicación sobre estos y que hacer en caso de presentarse

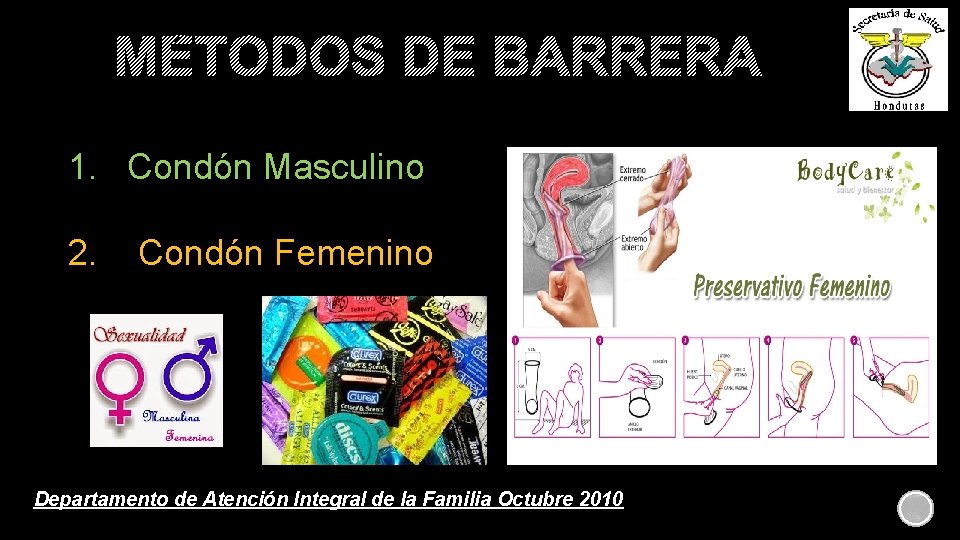
MÉTODOS DE BARRERA 1. Condón Masculino 2. Condón Femenino Departamento de Atención Integral de la Familia Octubre 2010

CONDÓN MASCULINO “Es un método de planificación familiar que consiste en una funda o forro, de una fina goma de látex que se adapta a la forma del pene erecto. Reciben también el nombre de preservativos o condones. ” MECANISMO DE ACCIÓN Los condones actúan como una barrera que impide que los espermatozoides sean expulsados en la vagina y tengan contacto con los óvulos evitando de esta forma el embarazo. Adicionalmente los condones evitan que las infecciones en el pene ó en la vagina infecten a la pareja. Los condones confieren protección contra embarazos e Infecciones de Transmisión Sexual incluyendo VIH/Sida. La recuperación de la fertilidad después de dejar de usarlos en inmediata EFICACIA Cuando se utilizan de manera correcta en cada acto sexual se producen 2 embarazos por cada 100 mujeres en el primer año de uso RETORNO A LA FERTILIDAD PROTECCION CONTRA ITS Inmediatamente después del uso de cada condón. Cuando se usan correcta y sistemáticamente los condones evitan el 80% a 95% el riesgo de transmisión de ITS incluyendo el VIH.

¿QUIÉNES PUEDEN ENTREGAR CONDONES MASCULINOS? Personal Institucional : Médico Especialista, Médico General, enfermera Profesional, Auxiliar de Enfermería y promotor de salud. Personal Comunitario: Personal voluntario de las Unidades de Salud (Parteras Tradicionales, Personal Comunitario, lideres Patronales Capacitados) ), que brinde servicios de Planificación Familiar entregará condones masculinos en cualquier momento que el usuario lo desee ó solicite. Se pondrán a disposición en un lugar visible en las unidades de salud cierta cantidad diaria de condones para que los tome cualquier persona que acuda al servicio por cualquier razón: • A cada usuario de primera vez, a nivel institucional y comunitario le entregará 10 condones • A cada usuario subsiguiente a nivel institucional le entregará 60 condones • A cada usuario subsiguiente a nivel comunitario le entregará 30 condones

¿CUANDO INICIAR EL USO DE CONDONES MASCULINOS? El hombre, mujer y/ó pareja deberán tener el acceso fácil para obtener métodos de barrera en todas las unidades de salud y puestos de distribución comunitaria; como un método de Planificación Familiar, ó como método protección adicional a la prevención de Infecciones de Transmisión Sexual incluyendo VIH/Sida, en el momento que lo requieran. Puede iniciarse su uso en cualquier momento que el hombre, mujer y/o su pareja lo decidan, independientemente si están usando otro método de planificación familiar.

CONSEJERÍA Todo el personal institucional: q Médico General y/o Especialista q Enfermera Profesional q Auxiliar de Enfermería q Personal Comunitario Ofrecerán información, oferta y consejería diferenciada de calidad en anticonceptivos de barrera (condones) a hombres y mujeres que deseen usarlo como un método de Planificación Familiar o de protección adicional para prevenir Infecciones de Transmisión Sexual incluyendo VIH/Sida.

BRINDAR INFORMACIÓN COMPRENSIBLE SOBRE EL USO Y COLOCACIÓN CORRECTA DEL CONDÓN Mostrar a los clientes los 5 pasos básicos del uso de un condón masculino: 1 Un condón para cada acto sexual: revisar el envase del condón; no usarlo si el paquete está roto o dañado. 2 Antes de cualquier contacto físico, colocar el condón en la punta del pene en erección con el lado enrollado hacia afuera. 3 4 Desenrollar el condón bien hasta la base del pene en erección. 5 Inmediatamente después de la eyaculación, sostener el borde del condón en su lugar y retirar el pene mientras aún esta erecto. Eliminar el condón utilizado, envolviéndolo en su envase y arrojándolo a la basura o la letrina.

BRINDAR INFORMACIÓN COMPRENSIBLE SOBRE EL USO Y COLOCACIÓN CORRECTA DEL CONDÓN � Brindar información sobre prácticas que pueden aumentar el riesgo de que un condón se rompa � No desenrollar el condón antes de colocarlo sobre el pene � No utilizar lubricantes con base oleosa ya que pueden dañar el látex del condón � No utilizar un condón con cambios de color � No utilizar un condón que este quebradizo reseco o muy quebrajoso � No usar el condón más de una vez

BRINDAR INFORMACIÓN COMPRENSIBLE SOBRE EL USO Y COLOCACIÓN CORRECTA DEL CONDÓN Asegurar que el usuario(a) utilizará el condón en forma sistemática y correcta apoyándose en lo siguiente: � Asegurándose que el usuario(a) haya comprendido el uso correcto � Suministrando la cantidad de condones necesarios hasta su próxima cita �Uso del condón en forma sistemática en cada acto sexual � Que la pareja tenga la información y consejería para aceptación del método

CONDÓN FEMENINO “Son revestimientos que se adaptan a la vagina de la mujer y quedan medio flojos y están hechos de una película delgada de plástico suave y transparente. Tiene aros flexibles en ambos extremos. . ” MECANISMO DE ACCIÓN EFICACIA RETORNO A LA FERTILIDAD PROTECCION CONTRA ITS Impide el pasaje de los espermatozoides al tracto reproductor femenino. Cuando se utiliza de manera correcta en cada acto sexual, hay cerca de 5 embarazos por 100 mujeres que utilizan condones femeninos en el correr del primer año. No hay demora. Cuando se utilizan de manera correcta en cada acto sexual, los condones femeninos reducen el riesgo de infección con ITS, incluyendo VIH.

¿QUIÉNES PUEDEN ENTREGAR CONDONES FEMENINOS? q. El Personal Institucional Médico Especialista Médico General Enfermera Profesional Auxiliar de Enfermería Promotor de salud Personal Comunitario: Personal voluntario Parteras Tradicionales Personal Comunitario Lideres Patronales Debidamente capacitados en los CME uso de los mismos; entregará condones femeninos en cualquier momento que la usuaria lo desee ó solicite, si hubieran disponibles en la unidad.

¿QUIÉN PUEDE USAR CONDONES FEMENINOS? � Todas las mujeres pueden utilizar condones femeninos de plástico. No hay ninguna patología médica que contraindique el uso de este método. � Se puede iniciar su uso en el momento que se desee, independientemente si esta usando otro método anticonceptivo.


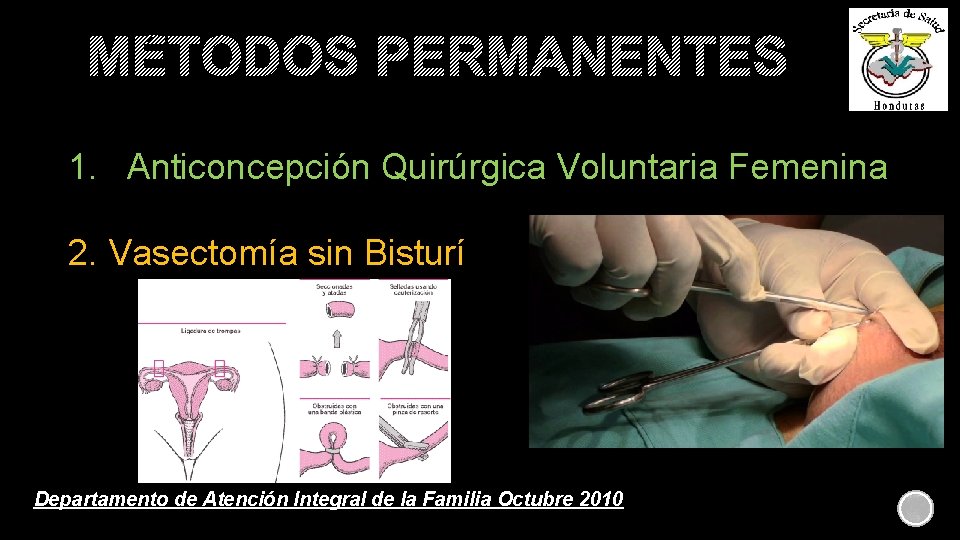
MÉTODOS PERMANENTES 1. Anticoncepción Quirúrgica Voluntaria Femenina 2. Vasectomía sin Bisturí Departamento de Atención Integral de la Familia Octubre 2010

ANTICONCEPCIÓN QUIRÚRGICA VOLUNTARIA FEMENINA(AQV-F) “Es un método anticonceptivo quirúrgico permanente que se practica a las mujeres que no desean tener más hijos; también se llama esterilización femenina, ligadura tubárica ó “la operación. ” Se cortan y/o bloquean ambas trompas de Falopio. ” MECANISMO DE ACCIÓN Los óvulos liberados por los ovarios no pueden conducirse a través de las trompas debido al corte y/o bloqueo impidiendo el contacto de los mismos con el esperma masculino. EFICACIA Es uno de los métodos de Planificación Familiar más eficaces, ocurre menos de 1 embarazo por cada 100 mujeres que se realizan la operación después del primer año. RETORNO A LA FERTILIDAD Es un método permanente e irreversible.


¿QUIÉNES PUEDEN ENTREGAR AQV-F? q El Médico Especialista. q Médico Residente o Médico General capacitado practicarán la esterilización femenina a toda mujer, que producto la consejería y previa revisión de los CME, haya realizado la elección voluntaria del método. q En algunas unidades de salud puede que no exista técnico en anestesia y el encargado de esta función es el circulante (técnica con anestesia local).

¿QUIÉNES PUEDEN ENTREGAR AQV-F? La unidad de salud prestadora del servicio de AQV femenina deberá contar con un equipo de trabajo, con entrenamiento específico, responsable de realizar el procedimiento con funciones definidas. Para la realización del procedimiento quirúrgico se requiere personal, cada uno con su función definida: - El Cirujano: Es responsable de realizar el procedimiento quirúrgico y del desempeño del equipo quirúrgico. El cirujano debe ser Especialista en Ginecología, Médico Residente o Médico General capacitado en la técnica quirúrgica. - Personal de Enfermería: Es responsable de asistir e instrumentar al cirujano y realizar cuidados postoperatorios. - El Circulante: Es responsable de preparar los instrumentos, equipo de ropa y los insumos necesarios para la realización del procedimiento, así como también de cubrir otras necesidades que el equipo requiera durante el proceso quirúrgico. - Técnico de Anestesia: Es responsable de proporcionar los medicamentos y drogas, controlar los signos vitales de la usuaria y verificar el efecto de la anestesia durante y posterior al procedimiento.

¿EN QUE MOMENTO SE PUEDE REALIZAR LA AQV – F? El abordaje quirúrgico se realizara según los siguientes eventos: a. Usuaria de Intervalo: Se realiza en el momento que la usuaria lo solicite y no tiene asociación con eventos previos como parto o aborto. b. Usuaria Post Aborto: Se realiza hasta 48 horas después de un aborto c. Usuaria Post parto: Se realiza hasta 7 días después de un parto. d. Usuaria Trans cesárea: Después del cierre de la histerotomía, en aquellas usuarias que lo soliciten y firmen el consentimiento informado previo al procedimiento quirúrgico. Es importante identificar si la usuaria tiene o no Criterios de Elegibilidad Médica categorías 3 ó 4 que requieren posponer el procedimiento quirúrgico o su realización en un centro de mayor complejidad.

La unidad de salud prestadora de servicio de AQV femenina deberá garantizar un adecuado manejo del dolor durante el procedimiento. La anestesia local se usará con o sin sedación leve y este es el esquema de elección para la esterilización femenina. El personal capacitado en Planificación Familiar: Médico Especialista General, Residente Enfermera Profesional Auxiliar de Enfermería Deberán atender a toda paciente que se presente con alguna complicación secundaria a la realización del procedimiento y si es necesario dar manejo ó referir a unidad de mayor complejidad, orientando a la mujer sobre las visitas de seguimiento y la prevención de infecciones.

CONSENTIMIENTO INFORMADO �El proveedor de salud responsable de brindar la información y consejería de AQV femenina deberá asegurarse que la usuaria comprenda toda la información y aspectos relacionados con el método para que tome una decisión voluntaria y con pleno conocimiento firme la hoja de consentimiento informado. �La unidad de salud que presta el servicio de AQV femenina deberá contar con formularios de consentimiento informado que será firmado por la usuaria.

ANTICONCEPCIÓN QUIRÚRGICA VOLUNTARIA MASCULINA VASECTOMÍA SIN BISTURÍ(VSB) “Es un método de Planificación Familiar permanente para aquellos hombres que no desean tener más hijos. La técnica quirúrgica consiste en realizar una pequeña punción en el escroto para aislar, liberar y seccionar o bloquear los conductos deferentes para evitar el paso de los espermatozoides al pene, utilizando anestesia local. ” MECANISMO DE ACCIÓN EFICACIA RETORNO A LA FERTILIDAD Impide el paso de los espermatozoides desde los testículos hacia el exterior Es uno de los métodos más eficaces de Planificación Familiar. Se acompaña de un pequeño riesgo de fracaso que depende que el usuario se asegure a través del examen de semen que ya no está expulsando espermatozoides. Es un método permanente e irreversible.

¿QUIÉNES PUEDEN ENTREGAR VSB? � La unidad de salud prestadora del servicio de vasectomía sin bisturí deberá organizar sus servicios para poder brindar el método y con personal capacitado en la técnica : - Cirujano: Médico Especialista o General que ha recibido la capacitación necesaria para aplicar la técnica. - Personal de Enfermería : responsable de asistir e instrumentar al cirujano y realizar cuidados postoperatorios. - Circulante : que ayude a suministrar y ubicar los materiales y el equipo necesario. � La unidad de salud que no cuente con el servicio de VSB, será responsable de facilitar el acceso del usuario que lo solicite, mediante un sistema de referencia eficaz a la unidad que cuente con dicho servicio.

¿EN QUE MOMENTO SE PUEDE REALIZAR LA VSB? � La VSB se puede realizar en cualquier momento, previa consejería, cuando el hombre lo solicite. � El proveedor de salud responsable de la realización del procedimiento deberá evaluar las condiciones del usuario con historia clínica y examen físico completo para descartar condiciones que puedan retrasar el procedimiento. � La vasectomía sin bisturí será programada cuando el hombre previa consejería y comprensión acepte en forma voluntaria el procedimiento.

� La VSB es un procedimiento ambulatorio, que se realiza con anestesia local, pudiendo dar de alta al usuario una hora después de realizada la cirugía. � La anestesia local con técnica de Bloqueo Basal Esencial es el esquema ideal para emplear en este procedimiento quirúrgico. � Es importante hacer hincapié en los cuidados postoperatorios que el hombre debe tener en su casa, además de los controles espermáticos que se realizan posterior al procedimiento. � Los proveedores de salud, atenderán a todo paciente que consulte por alguna complicación y/ó problema relacionado al procedimiento.

CONSENTIMIENTO INFORMADO � El proveedor de salud responsable de brindar información y consejería sobre vasectomía sin bisturí deberá asegurarse que el usuario comprenda toda la información y aspectos relacionados con el método para que. tome una decisión voluntaria y con pleno conocimiento firme la hoja de consentimiento informado � La unidad de salud que presta el servicio de vasectomía deberá contar con formularios de consentimiento informado que será firmado por el usuario y el proveedor, previo a la cirugía. � Todo hombre que se practicó la vasectomía sin bisturí deberá visitar una unidad de salud a los 3 días de realizado el procedimiento para revisar varios aspectos relacionados al procedimiento y los controles espermáticos que se deberá practicar. Además se le debe reforzar sobre cuidados post operatorios y control de infecciones.

MÉTODOS ANTICONCEPTIVOS NATURALES “Son aquellas técnicas que permiten a una pareja, mediante la observación de procesos relacionados con la ovulación, si desea evitar un embarazo sin utilizar ningún procedimiento artificial. La concepción se previene absteniéndose de tener relaciones sexuales durante el período fértil de la mujer. ” q Coitus Interruptus (Interrupción del Coito) q Método de la Temperatura Basal q Método del Ritmo q Método de Billings q Amenorrea de la Lactancia

COITUS INTERRUPTUS “Consiste en la retirada del pene de la vagina antes de la eyaculación” Es una de las prácticas anticonceptivas más antiguas. Su existencia data de hace varios siglos, cuando las formas de control natal eran muy pocas. Generalmente es elegido por aquellas personas que no tienen acceso a otras formas de contracepción o buscan evitar los efectos adversos de las mismas. De los métodos anticonceptivos presenta el menor índice de efectividad: de cada cien casos en que se utiliza, se producen entre 16 y 22 embarazos no deseados. SU CONFIABILIDAD SÓLO ESTÁ GARANTIZADA POR SU USO CORRECTO. MÉTODO TEMPERATURA BASAL “Consiste en el seguimiento de la temperatura del cuerpo (en estado de reposo absoluto) a lo largo del ciclo menstrual, a fin de identificar cuáles son los días fértiles. ” Su efectividad es del 85% al 97% en condiciones normales. El aumento en los niveles de progesterona por la ovulación provoca un aumento de la temperatura basal equivalente a no más de medio °C. Para hacer este método más confiable se debe tomar la temperatura oral, vaginal o anal diariamente por tres meses por la mañana, a la misma hora y antes de levantase. En los días siguientes a la menstruación la temperatura baja, luego sube, y permanece alta hasta el próximo periodo menstrual. Los días en los cuales la temperatura permanece baja son los días de alta fertilidad. ESTE MÉTODO NATURAL DE CONTROL NATAL ES POCO SEGURO YA QUE LA TEMPERATURA PUEDE VARIAR POR MÚLTIPLES FACTORES COMO LO SON: EL AMBIENTE, RESFRIADOS, INFECCIONES, ESTRÉS, MEDICAMENTOS, ETC.

MÉTODO DE RITMO “Es uno de los métodos naturales tradicionales para evitar el embarazo. En efecto, éste método, como todos los métodos naturales, se basa en que la mujer identifique su período fértil y se abstenga de tener relaciones en esos días. ” PARA ELLO ES FUNDAMENTAL QUE LA MUJER IDENTIFIQUE EL DÍA QUE OVULA. En el método del ritmo o calendario se calcula el día de la ovulación mediante una fórmula basada en el comportamiento de las menstruaciones de la mujer durante varios meses. Si repetitivamente transcurren 28 días entre una y otra menstruación, esa mujer está ovulando el día 14 de su ciclo y debe suponerse que el intervalo de fertilidad se extiende desde 7 días antes de la ovulación hasta 3 días después de la mismo. Es decir, para evitar el embarazo, esa mujer no debiera tener relaciones sexuales desde el día octavo hasta el día 17 del ciclo. Este método es uno de los métodos naturales más antiguos descritos y ha sido usado por muchos años, sin embargo, es también uno de los métodos más inexactos y con mayor porcentaje de falla, que resulta en embarazos no deseados, ya que la ovulación de la mujer puede variar por diversas circunstancias.

MÉTODO DE BILLINGS Es uno de los mejores métodos de planificación natural de la familia. “Consiste en verificar los cambios producidos en el moco cervical del cuello uterino, en las distintas fases del ciclo menstrual. Así se puede determinar con alta seguridad, la presencia de un período infértil o fértil. ” La sóla presencia de moco cervical con características de fertilidad obligan a abstenerse de las relaciones sexuales. Aunque la técnica es sencilla y segura, para su correcto uso, se requiere de un aprendizaje previo que involucra a la pareja y un compromiso de ésta para seguir este método con responsabilidad. AMENORREA DE LA LACTANCIA Su efectividad es del 95% si se mantiene la lactancia constante y exclusiva y no hay manifestaciones de menstruación. Durante el periodo de lactancia, esta presente en el cuerpo una hormona llamada prolactina que impide la ovulación. Sin embargo, después del sexto mes de vida del bebe o cuándo este mama menos de 6 veces al día, el método no es seguro ya que puede regresar la ovulación al cuerpo femenino.

NORMAS DE ATENCIÓN DE INFERTILIDAD Epidemiologia : La infertilidad afecta a 1/10 parejas, una pareja puede ser infértil independiente de que la mujer haya estado embarazada previamente. INFERTILIDAD “Es la incapacidad de la pareja para lograr un embarazo a termino por medios naturales, después de 12 meses de relaciones sexuales regulares no protegidas” Clasificación: Infertilidad primaria: cuando nunca se ha logrado un embarazo en los términos ya referidos Departamento de Atención Integral de la Familia Octubre 2010 Infertilidad secundaria: cuando se producido un embarazo o nacimiento previo y han pasado mas de 12 meses de relaciones sexuales no protegidas sin lograrlo nuevamente.

INFERTILIDAD SUBFERTILIDAD: Pareja aparentemente sana con dificultad para lograr un embarazo. � El 85% de las parejas sin problemas de fertilidad pueden tener un embarazo en el primer año. � El embarazo en promedio se produce en una pareja con relaciones sexuales regulares en aproximadamente 3 a 6 meses

INFERTILIDAD NORMA 1 1. 1 Acceso a la Información de la Infertilidad Todo el personal brindará información de Infertilidad, primaria o secundaria. � Procedimiento 1. El proveedor de salud conocerá e informará a la mujer o pareja sobre los factores que afectan la fertilidad.

FACTORES QUE AFECTAN LA INFERTILIDAD q Edad Materna + de 35 años q Edad Paterna + de 60 años q Retrasar los embarazos (Trabajo, estilos de vida etc. ) q Hábitos Psicosociales (Café, Alcohol, tabaco, profesión) q Tóxicos ambientales 1. 3 El proveedor de salud deberá conocer las causas mas frecuentes de la infertilidad relacionadas con el hombre y la mujer para iniciar el abordaje de la pareja infértil

PROCEDIMIENTO 1. Las causas mas frecuentes de la infertilidad relacionadas con el hombre y la mujer están relacionadas de la forma siguiente: � Infertilidad por factor femenino 35% � Infertilidad por factor masculino 35% � Infertilidad de causa desconocida 15% � Infertilidad por factores de ambos 15%

PROCEDIMIENTO 2. El proveedor deberá conocer las causas mas recuentes de infertilidad tanto en el hombre como en la mujer En la mujer: � Alteraciones de tipo Endocrino (oligovulación o anovulación) � Alteraciones de tipo anatómico (trompa, útero ovario) � Endometriosis (Bridas y adherencias) � Infecciones � Inmunológicas

PROCEDIMIENTO 2. El proveedor deberá conocer las causas mas frecuentes de infertilidad tanto en el hombre como en la mujer. En el Hombre: �Alteraciones de tipo anatómico (Testículos , vasos) �Endocrinológico �Infecciones

INFERTILIDAD NORMA 2 2. El proveedor deberá proporcionar atención medica de primer nivel en pacientes que cumpla con los criterios para realizar el Dx. De infertilidad Mujer menor de 35 años: � Hx clínica y examen físico completo. � Antecedentes de enfermedades autoinmunes � Uso previo de anticonceptivos � Antecedentes de EPI � ITS � Infecciones Cervicales crónicas y

INFERTILIDAD Mujer menor de 35 años: � Hábitos � Alteraciones del patrón menstrual � Partos prematuros, abortos, óbitos etc. � Numero de parejas � Exámenes generales hemograma, glicemia, general de orina, VDRL, HIV) � Espermograma � Ultrasonido pélvico y testicular � Histerosalpingografia

INFERTILIDAD NORMA 2 2. 3. El especialista, Medico general deberá identificar causas comunes de anovulación como: �Síndrome de ovario poliquístico �Diabetes �Obesidad �Endometriosis �Enfermedad Tiroidea �Hiperprolactinemia �Anorexia �Ejercicio externo

INFERTILIDAD NORMA 2 2. 4 El especialista, Medico general deberá identificar causas anatómicas comunes de Infertilidad: En la Mujer �Miomatosis �Pólipos �Alteraciones tubo ovárico �Obstrucción cervical por cotizaciones u otros tratamientos a nivel del cérvix En el Hombre �Varicoceles, tumores, Infecciones, Vasectomías

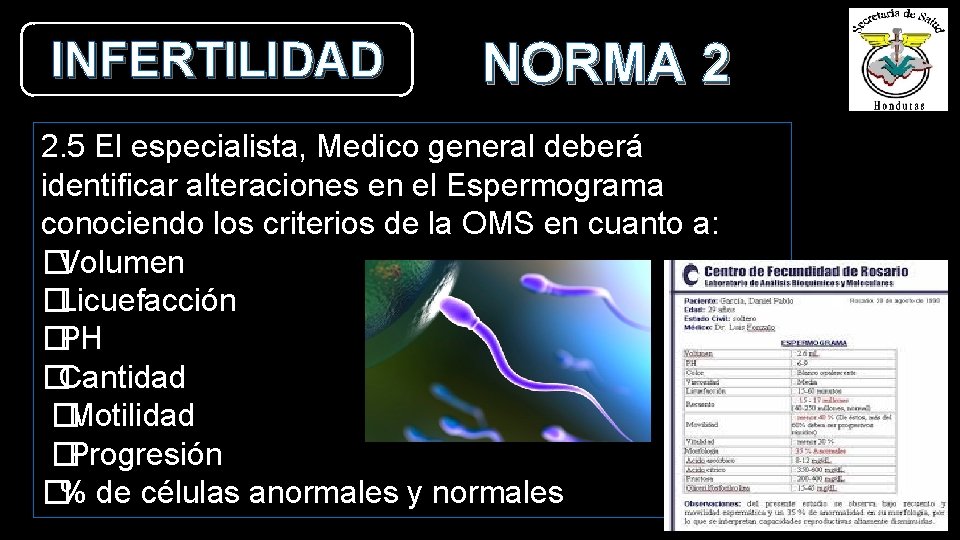
INFERTILIDAD NORMA 2 2. 5 El especialista, Medico general deberá identificar alteraciones en el Espermograma conociendo los criterios de la OMS en cuanto a: �Volumen �Licuefacción �PH �Cantidad �Motilidad �Progresión �% de células anormales y normales

INFERTILIDAD NORMA 2 2. 6 El especialista, Medico general deberá conocer las contraindicaciones para realizar la Histerosalpingografia �Infecciones agudas o crónicas del aparato genital �Tuberculosis urogenital �Sospecha de embarazo uterino o ectópico �Hemorragia genital activa �Alergia al medio de contacto �Cáncer de endometrio

INFERTILIDAD NORMA 3 Tratamiento en nivel primario de atención de la Infertilidad. 3. 1 El Medico general que realice diagnostico de la pareja infértil deberá referir a la pareja a unidad de salud que cuente con especialista en G. O. El G. O dará tratamiento de acurdo a lo siguiente: �Anovulación �Alteraciones anatómicas �En el hombre Tx de infecciones �Referencia a otro nivel

GRACIAS POR SU ATENCIÓN
 Planificacin
Planificacin Planificacin
Planificacin Planificacin
Planificacin Planificacin
Planificacin Planificacion de inicial
Planificacion de inicial Etapas del proceso de auditoria
Etapas del proceso de auditoria Universidad nacional de piura maestrias
Universidad nacional de piura maestrias Facultades de la unge
Facultades de la unge Pucp beca 18
Pucp beca 18 Universidad nacional intercultural de la amazonía
Universidad nacional intercultural de la amazonía Universidad nacional de loja
Universidad nacional de loja Universidad nacional de piura postgrado
Universidad nacional de piura postgrado Universidad nacional de cuyo derecho
Universidad nacional de cuyo derecho Universidad villarreal postgrado
Universidad villarreal postgrado Universidad nacional de loja
Universidad nacional de loja Universidad de trujillo diplomados
Universidad de trujillo diplomados Logo universidad maritima del caribe
Logo universidad maritima del caribe Universidad nacional
Universidad nacional Universidad nacional experimental de la seguridad sigla
Universidad nacional experimental de la seguridad sigla Universidad nacional experimental francisco de miranda
Universidad nacional experimental francisco de miranda Universidad nacional de ingenieria
Universidad nacional de ingenieria Universidad nacional de azuero
Universidad nacional de azuero Tesis universidad nacional abierta
Tesis universidad nacional abierta Siu preinscripción unsa
Siu preinscripción unsa Universidad nacional de ingenieria
Universidad nacional de ingenieria Himno de la universidad nacional mayor de san marcos
Himno de la universidad nacional mayor de san marcos Universidad nacional de piura postgrado
Universidad nacional de piura postgrado Universidad nacional de ingeniera
Universidad nacional de ingeniera Sistema banner universidad nacional
Sistema banner universidad nacional Universidad nacional de azuero
Universidad nacional de azuero Angel maria camponeschi
Angel maria camponeschi Foda de una universidad nacional
Foda de una universidad nacional Tipos de cartas
Tipos de cartas Universidad nacional experimental de yaracuy
Universidad nacional experimental de yaracuy Universidad nacional de tumbes segunda especialidad
Universidad nacional de tumbes segunda especialidad Que son las coordenadas geograficas
Que son las coordenadas geograficas Crear cuenta paypal honduras
Crear cuenta paypal honduras Macroplanificación
Macroplanificación Los dos macrodialectos de colombia
Los dos macrodialectos de colombia Imagen de cheque cruzado
Imagen de cheque cruzado Ecosistemas de honduras
Ecosistemas de honduras Ngo honduras
Ngo honduras Programa de asignación familiar (praf) tegucigalpa fotos
Programa de asignación familiar (praf) tegucigalpa fotos Localización geográfica de los mexicas
Localización geográfica de los mexicas Nationality of tegucigalpa
Nationality of tegucigalpa Tradisiones de honduras
Tradisiones de honduras Día de la independencia del perú
Día de la independencia del perú Honduras
Honduras Porque se dice que la deuda externa de honduras es inmoral
Porque se dice que la deuda externa de honduras es inmoral Honduras continent
Honduras continent Fines de la educacion en honduras
Fines de la educacion en honduras Soluz honduras
Soluz honduras Nombres comida tipica de panama
Nombres comida tipica de panama Ambiente de control
Ambiente de control Dr. luther castillo
Dr. luther castillo Supervisión educativa en honduras
Supervisión educativa en honduras Características de honduras
Características de honduras Coirsa honduras
Coirsa honduras Gaba honduras
Gaba honduras Comerciante individual y comerciante social
Comerciante individual y comerciante social Map of methodist hospital houston
Map of methodist hospital houston Estructura del poder judicial honduras
Estructura del poder judicial honduras Carnet prenatal honduras
Carnet prenatal honduras Ecomapa ejemplo
Ecomapa ejemplo Espai familiar casa dels colors
Espai familiar casa dels colors Los mandatos familiares afirmativos y negativos
Los mandatos familiares afirmativos y negativos Pastoral familiar guatemala
Pastoral familiar guatemala Los 5 pilares del movimiento familiar cristiano
Los 5 pilares del movimiento familiar cristiano Conclusion de desigualdad
Conclusion de desigualdad Conclusiones de un huerto
Conclusiones de un huerto Ciclo vital familiar
Ciclo vital familiar Objetivo de la medicina familiar
Objetivo de la medicina familiar Tipos de crisis familiares normativas
Tipos de crisis familiares normativas Seguro familiar de salud ley 87-01
Seguro familiar de salud ley 87-01 Los 5 pilares del movimiento familiar cristiano
Los 5 pilares del movimiento familiar cristiano Factor de conversion planificacion familiar
Factor de conversion planificacion familiar Pastoral familiar matrimonio
Pastoral familiar matrimonio Affirmative commands spanish
Affirmative commands spanish Strangely familiar meaning
Strangely familiar meaning Encuesta demográfica y de salud familiar
Encuesta demográfica y de salud familiar Negative form of familiar
Negative form of familiar I am a small and skinny chap
I am a small and skinny chap Cuestionario familiar
Cuestionario familiar Apgar familiar puntaje
Apgar familiar puntaje Slide planejamento familiar
Slide planejamento familiar Procedimiento administrativo sancionatorio
Procedimiento administrativo sancionatorio Pequeñas empresas definicion
Pequeñas empresas definicion Binocular vision and space perception
Binocular vision and space perception Seguro familiar de salud
Seguro familiar de salud 12 secretos del presupuesto familiar
12 secretos del presupuesto familiar Violencia familiar
Violencia familiar Imperativo familiar formas regulares
Imperativo familiar formas regulares El señor sale a nuestro encuentro
El señor sale a nuestro encuentro Bienestar familiar santa rosa de cabal
Bienestar familiar santa rosa de cabal Niveis de lingua corrente e familiar
Niveis de lingua corrente e familiar Organizing items into familiar manageable units
Organizing items into familiar manageable units Virtudes del matrimonio
Virtudes del matrimonio Tema para culto de familia
Tema para culto de familia Continue negative prefixes
Continue negative prefixes Ejemplos de relacion familiar intraespecifica
Ejemplos de relacion familiar intraespecifica Instrumentos de medicina familiar
Instrumentos de medicina familiar Traer affirmative uds command
Traer affirmative uds command Matching familiar figures test
Matching familiar figures test Etapa post parental
Etapa post parental Que es el indicador de la canasta familiar
Que es el indicador de la canasta familiar Funcion familiar
Funcion familiar