Ulcera Pptica GD Definicin solucin de continuidad de
















- Slides: 17

Ulcera Péptica GD • Definición: solución de continuidad de la mucosa que alcanza hasta la submucosa • Problema médico importante: – Frecuencia, síntomas, complicaciones – Aprox 10% población – Alto impacto en costos de salud

Epidemiología • F. riesgo: H. pylori y AINE (90%) • Tabaco, dieta, stress: poco imp. • Genética: > frec. familiar ¿HP? • >frec. en hombres • UD: > en jóvenes; UG: > en viejos • Relación UG/ UD: > en viejos y en países en desarrollo.

Etiopatogenia • Etiología multifactorial H. pylori UD 90 -95% 70 -80% Otras 5% AINE 25% Otras: Ninguna, Gastrinoma (Zollinger-Ellison), Tabaco UG

Fisiopatología (I) Factores agresivos: Factores defensivos: • Actividad ácido-péptica • AINEs • H. pylori • Mucus • HCO 3 • Flujo sanguíneo • Prostaglandinas • F. crecimiento UD: F. agresivos UG: F. defensivos Ulcera Gastroduodenal

Fisiopatología (II) • Secreción de ácido y UD: – Secreción basal nocturna >> – Secreción estimulada por comidas >> – Secreción HCO 3 duodenal << • Control: – Factores genéticos: masa cel. parietales “Sin ácido no hay úlcera” “Sin H. pylori no hay úlcera” – H. pylori : Gastrina-somatostatina

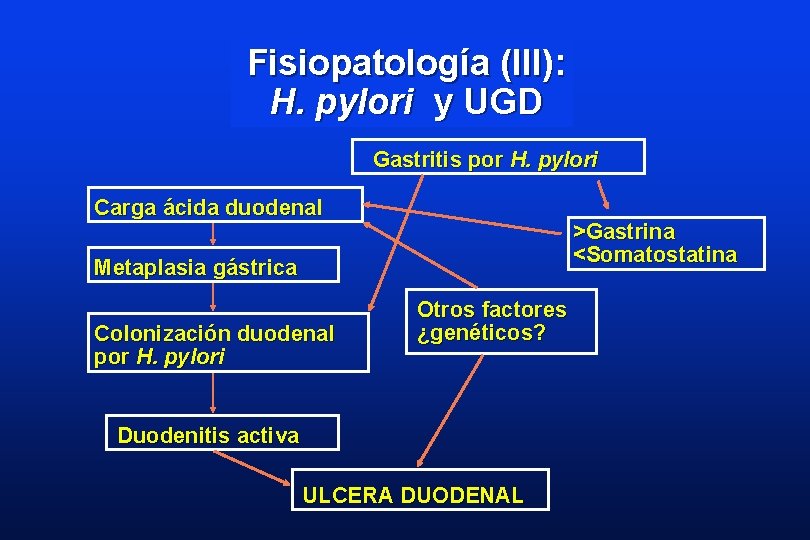
Fisiopatología (III): H. pylori y UGD Gastritis por H. pylori Carga ácida duodenal >Gastrina <Somatostatina Metaplasia gástrica Colonización duodenal por H. pylori Otros factores ¿genéticos? Duodenitis activa ULCERA DUODENAL

Fisiopatología (IV) AINE y UGD • Injuria mucosa: efecto tópico y sistémico • RR de úlcera alto en usuarios AINE: • 25% UGD – 9 -30% prevalencia UG – 0 -19% prevalencia UD • F. riesgo: Antec. UGD, edad, dosis, tipo AINE (COX 2 selectivos) • Interacción con H. pylori: discutida

Clínica • Dolor abdominal: epigástrico, urente, nocturno, alivio con las comidas, periódico. • S. ulceroso : > específico. • Niños y ancianos : < sensible • Mecanismos del dolor : ácido, motilidad, inflamación (? ) • Claves: antec. , historia familiar, alivio con antiácidos o comidas, uso AINE

Diagnóstico • Endoscopia Digestiva Alta • Endoscopia vs. Radiología: – EDA mas sensible y específica – Permite biopsias, estudio H. pylori – Existen falsos (-)

Diagnóstico • Gastrinemia: – Ulcera post-bulbar – Ulcera mas diarrea – Ulcera refractaria (pre -Qx) – Ulcera recurrente HP (-) AINE (-) – Ulcera mas tumor endocrino • Secreción ácido: no • Ultrasonografía y TAC: no

Diagnóstico Diferencial • Dispepsia Funcional • Reflujo Gastroesofágico • Dolor toráxico coronario y no coronario • Colelitiasis sintomática • Neoplasia digestiva • Isquemia mesentérica • Otras: Crohn, TBC, etc. . .

Estrategia Diagnóstica • ¿Tratamiento sin EDA? : – S. ulceroso típico en < 40 años – 1ª crisis, sin complicaciones – Sin signos de “alarma” (sospecha Ca) – EDA no facilmente disponible • ¿Biopsias en toda UG? – Morfología benigna, AINE, sin signos de alarma. Comprobar cicatrización • ¿Dg. H. pylori ? : UG o UD: sí EDA normal :

UGD: Evolución Natural • Cicatrización espontánea: 20 -60% • Terapia antisecretora: 90 -95% a 4 sem • Recurrencia: Sin recurrencia (1 año) 33% 1 úlcera por año 20% 25% 2 úlceras por año 22% >2 úlceras por año

Terapia • Erradicación H. pylori: – PPI + 2 antibióticos – Bloq H 2 + 2 antibióticos – 10 -14 dìas – Control erradicación: 4 sem sin PPI ni ATB. • Suspender AINE y tabaco • Dieta sin restricciones Erradicación H. pylori = Curación UGD

Terapia • UD + Esofagitis: PPI 8 semanas • Terapia de mantención (antisecretores) : – AINEs no evitables – H. pylori no erradicable – Ancianos con UGD complicada (? ) • Ulcera refractaria: – H. pylori, uso AINE, gastrinemia, Ca, tabaco, no terapia, otra causa

Resultados y pronóstico • >95 % cicatrización con cualquier terapia. • Antisecretores: 70 -80% recurrencia • Terapia mantención: 25% recurrencia • Erradicación H. pylori: <5% recurrencia Erradicación H. pylori = Curación UGD

Terapia quirúrgica • Complicaciones: perforación, S. pilórico, HDA no controlable. • H. pylori resistente (? ) • Ulcera refractaria (gástrica) (? ) 165 pacientes con UD: solo 1 operado