Udredning og behandling af vre gastrointestinale cancere Fllesmde

Udredning og behandling af øvre gastrointestinale cancere Fællesmøde for almen praksis 08. 11. 16 Alan Patrick Ainsworth Overlæge, ph. d. Kirurgisk afd. A

Udredning og behandling af øvre GI cancere Øvre GI cancere: • Øsofagus-/GEJ cancer • Ventrikelcancer • Pancreascancer • Levercancer (metastaser)

Udredning og behandling af øvre GI cancere Øvre GI cancere: • Øsofagus-/GEJ cancer • Ventrikelcancer • Pancreascancer • Levercancer (metastaser)

Udredning og behandling af øvre GI cancere Epidemiologi 1043 tilfælde af øsofagus-/GEJ-/ventrikelcancer indberettet til DECV databasen i DK i 2015 Øsofaguscancer ca. 350 ptt. /år GEJ-/ ventrikelcancer ca. 700 ptt. /år

Udredning og behandling af øvre GI cancere Epidemiologi II Øsofaguscancer: Øverste del af spiserøret Relation til: Rygning, alkohol, meget varme drikke Mænd > kvinder Alder: + 60 år Incidens ↓

Udredning og behandling af øvre GI cancere Epidemiologi IIi GEJ-cancer Nederste del af spiserøret, øverste del af ventriklen Relation til: Syrerefluks og fedme Mænd > kvinder Alder: + 60 år Incidens ↑ Ventrikelcancer Nederste del af ventriklen Relation til: Helicobacter pylori infektion (65 -80%) og rygning Mænd > kvinder Alder: + 60 år Incidens ↓

Udredning af øvre GI cancer Dyspepsi: Patienter med alarmsymptomer* og/eller alder over 45 år • Forsøg på at kunne inddele dyspepsi i "karakteristiske" bør henvises til gastroskopi smertetilstande ("ulcus"-lignende, funktionel dyspepsi (FD) etc. ) er uden praktisk betydning. umiddelbart • Smerter eller ubehag, der henføres af patient eller læge til øvre del af fordøjelseskanalen. *Alarmsymptomer: Synkebesvær/synkesmerter af over 2 ugers varighed Vedvarende opkastninger uden anden forklaring Gastrointestinal blødning eller anæmi Utilsigtet vægttab
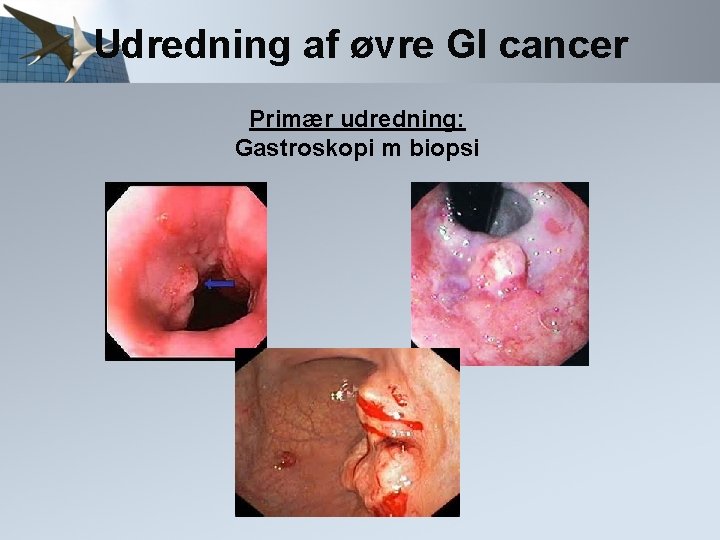
Udredning af øvre GI cancer Primær udredning: Gastroskopi m biopsi
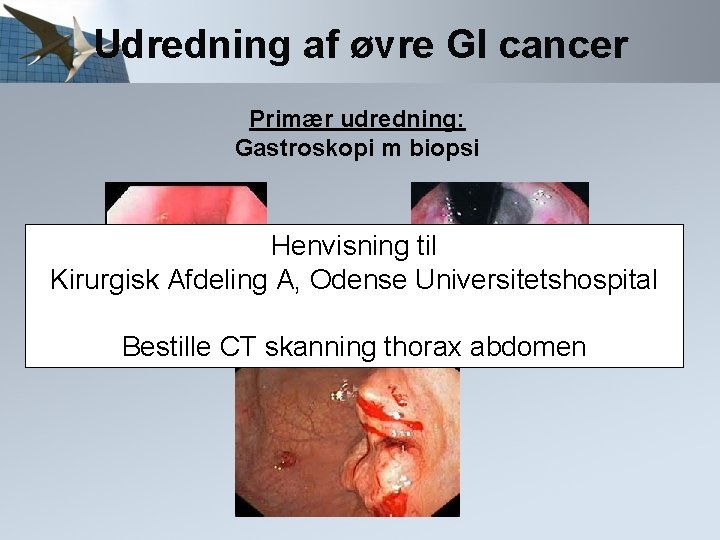
Udredning af øvre GI cancer Primær udredning: Gastroskopi m biopsi Henvisning til Kirurgisk Afdeling A, Odense Universitetshospital Bestille CT skanning thorax abdomen
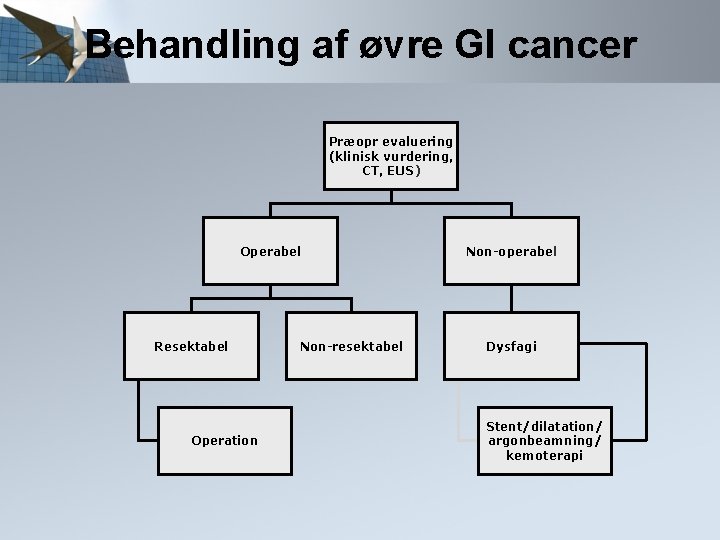
Behandling af øvre GI cancer Præopr evaluering (klinisk vurdering, CT, EUS) Operabel Resektabel Operation Non-resektabel Non-operabel Dysfagi Stent/dilatation/ argonbeamning/ kemoterapi
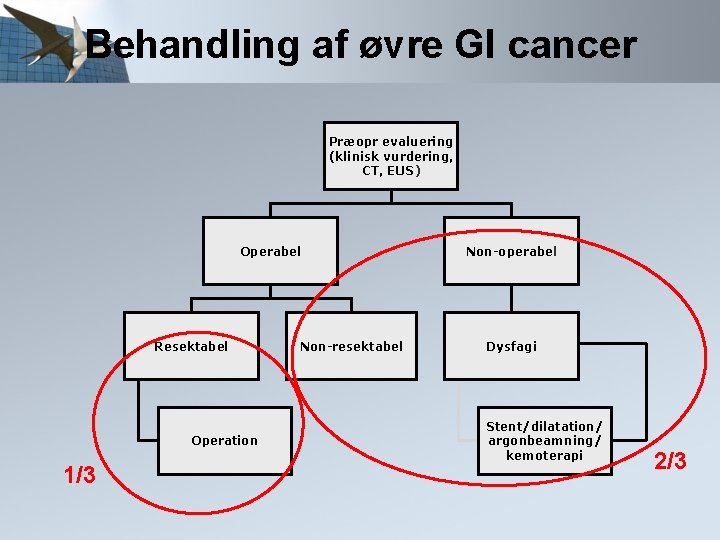
Behandling af øvre GI cancer Præopr evaluering (klinisk vurdering, CT, EUS) Operabel Resektabel Operation 1/3 Non-resektabel Non-operabel Dysfagi Stent/dilatation/ argonbeamning/ kemoterapi 2/3
Behandling af øvre GI cancer Palliative behandlingsmuligheder: • Stent • Argonbeamning • Dilatation • Stråleterapi • Kemoterapi

Behandling af øvre GI cancer Palliative behandlingsmuligheder: Overlevelse max 2 år • Stent • Argonbeamning Åben indlæggelse til sygehusafdeling • Dilatation Hyppige kontakter til sygehus måske reduceres ved planlagte besøg ved • (kan Stråleterapi sygeplejerske) • Kemoterapi Patienterne taber sig i vægt
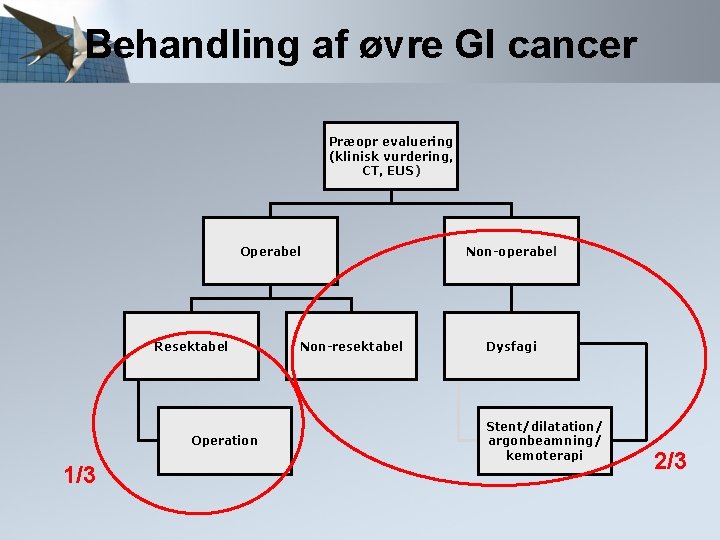
Behandling af øvre GI cancer Præopr evaluering (klinisk vurdering, CT, EUS) Operabel Resektabel Operation 1/3 Non-resektabel Non-operabel Dysfagi Stent/dilatation/ argonbeamning/ kemoterapi 2/3

Behandling af øvre GI cancer Kirurgisk Afdeling A EUS og operabilitetsvurdering MDT Onkologisk Afdeling R: Kemoterapi Kirurgisk Afdeling A (+ evt. Afd. T): Operation Onkologisk Afdeling R: Kemoterapi Kirurgisk Afdeling A: Follow up

Behandling af øvre GI cancer Kirurgisk Afdeling A EUS og operabilitetsvurdering Ca. 25% får ikke al. MDT præopr. kemoterapi Onkologisk Afdeling R: Kemoterapi Ca. 25% får ikke al postopr kemoterapi Kirurgisk Afdeling A (+ Afd. T): Operation Dvs. 50 % af egnede patienter (1/3 af alle) får rekommanderet behandling! Onkologisk Afdeling R: Kemoterapi 80 ptt. /år opereres for øvre GI cancer på OUH Kirurgisk Afdeling A: Follow up

Behandling af øvre GI cancer Operation m resektion eneste kurative behandling fraset helt overfladiske tumorer (T 1 a. N 0) (endoskopisk resektion) og planocellulær øsofaguscancer (kemo-stråleterapi)

Behandling af øvre GI cancer Øsofagus-/GEJ-cancer: Operation m torakoabdominal adgang Ventrikelcancer (GEJ cancer): Gastrektomi Kirurgisk afdeling A, OUH 78 resektioner i 2015 for øsofagus-/GEJ og ventrikelcancer
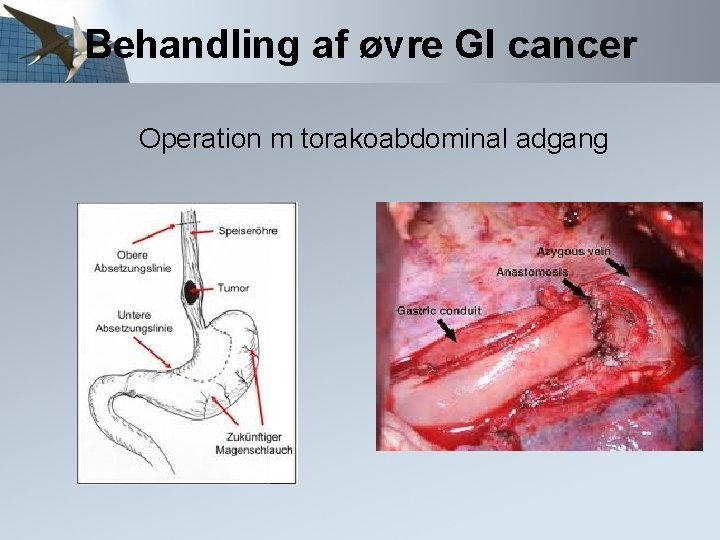
Behandling af øvre GI cancer Operation m torakoabdominal adgang
Behandling af øvre GI cancer Operation med torako-abdominal adgang Risiko for anastomoselækage 10% Risiko for kardio-pulmonale komplikationer Postoperativ indlæggelsestid 10 dg Livslang PPI behandling efterfølgende Små hyppige måltider Tager 6 mdr. om at komme sig
Behandling af øvre GI cancer Operation med torako-abdominal adgang Risiko for anastomoselækage 10% Risiko for kardio-pulmonale komplikationer Postoperativ indlæggelsestid 10 dg Livslang PPI behandling efterfølgende Små hyppige måltider Tager 6 mdr. om at komme sig Minimal invasiv teknik kan måske: nedsætte indlæggelsestid nedsætte recovery i eget hjem gøre flere patienter operable
Behandling af øvre GI cancer Gastrektomi Lille per-/postoperativ risiko for komplikationer Livslang vitamin B-12 injektion (hver 3 mdr) Ingen PPI Små hyppige måltider Dumping syndrom/eksokrin pancreasinsufficiens Tager 3 -6 mdr. om at komme sig
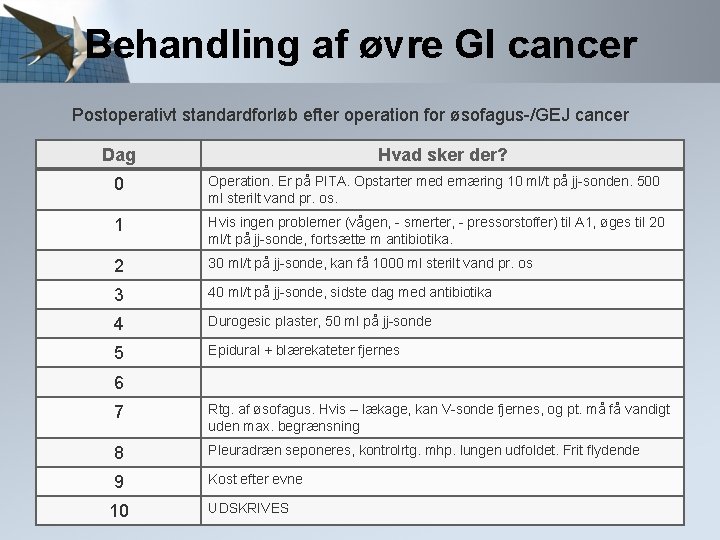
Behandling af øvre GI cancer Postoperativt standardforløb efter operation for øsofagus-/GEJ cancer Dag Hvad sker der? 0 Operation. Er på PITA. Opstarter med ernæring 10 ml/t på jj-sonden. 500 ml sterilt vand pr. os. 1 Hvis ingen problemer (vågen, - smerter, - pressorstoffer) til A 1, øges til 20 ml/t på jj-sonde, fortsætte m antibiotika. 2 30 ml/t på jj-sonde, kan få 1000 ml sterilt vand pr. os 3 40 ml/t på jj-sonde, sidste dag med antibiotika 4 Durogesic plaster, 50 ml på jj-sonde 5 Epidural + blærekateter fjernes 6 7 Rtg. af øsofagus. Hvis – lækage, kan V-sonde fjernes, og pt. må få vandigt uden max. begrænsning 8 Pleuradræn seponeres, kontrolrtg. mhp. lungen udfoldet. Frit flydende 9 Kost efter evne 10 UDSKRIVES

Behandling af øvre GI cancer Postoperativt standardforløb efter operation for øsofagus-/GEJ cancer Dag 0 Hvad sker der? Operation. Er på PITA. Opstarter med ernæring 10 ml/t på jj-sonden. 500 ml sterilt vand pr. os. Agraffer fjernes 10. -12. dagen 1 Hvis ingen problemer (vågen, - smerter, - pressorstoffer) til A 1, øges til 20 ml/t på jj-sonde, fortsætte m antibiotika. 2 30 ml/t på jj-sonde, kan få 1000 ml sterilt vand pr. os Jejunostomisonde fjernes efter 14 dg. 4 Evt. 5 ved første amb. besøg efter 1 mdr. 3 40 ml/t på jj-sonde, sidste dag med antibiotika Durogesic plaster, 50 ml på jj-sonde Epidural + blærekateter fjernes 6 7 Rtg. af øsofagus. Hvis – lækage, kan V-sonde fjernes, og pt. må få vandigt uden max. begrænsning 8 Pleuradræn seponeres, kontrolrtg. mhp. lungen udfoldet. Frit flydende 9 Kost efter evne 10 UDSKRIVES


Behandling af øvre GI cancer Kræft i spiserør, GEJ og mavesæk: Opfølgning 2 år efter operation på special sygehusafdeling Klinisk opfølgning hver 3. mdr. i 1. år, herefter hver 6. mdr. i 2. år Kun billeddiagnostik ved symptomer på recidiv Værdi af follow up ukendt (sjældent kurativ mulighed ved recidiv) Efter 2 år Afslut, evt. opfølgning via egen læge

Behandling af øvre GI cancer Kræft i spiserør, GEJ og mavesæk: Opfølgning 2 år efter operation på special sygehusafdeling Klinisk opfølgning hver 3. mdr. i 1. år, herefter hver 6. mdr. i 2. år Kun billeddiagnostik ved symptomer på recidiv Værdi af follow up ukendt (sjældent kurativ mulighed ved recidiv) Efter 2 år Afslut, evt. opfølgning via egen læge 2 års overlevelse efter intenderet kurativ terapi: ca. 50% 5 års overlevelseefter intenderet kurativ terapi: ca. 35% 1000 → 300 → 150 → 100 ptt. (50 ptt. /år skal diagnosticeres m recidiv i DK)
Behandling af øvre GI cancer Alle patienter registreres i DECV databasen


Hvilke patienter med øvre GI cancere kan jeg møde i almen praksis? Ptt. med dyspepsi og alarmsymptomer (→ henvisning til gastroskopi) Ptt. med non-kurabel sygdom, der får terminal pleje (samarbejde med palliativ enhed, hospice, sygehus) Tidl. opererede ptt. , hvor der er mistanke om recidiv (→ CT thorax/abdomen el. sygehus)

Mere information www. gicancer. dk Samlet hjemmeside for Øvre Gastrointestinal Cancer gruppen (DECV, DPCG, DLGCG) • Årsrapporter • Kliniske guidelines for diagnostik og behandling af de forskellige cancer i øvre del af mave-tarm systemet
- Slides: 32