TUMORES MALIGNOS CUTNEOS NO MELANOCTICOS Elena Bravo Braas

TUMORES MALIGNOS CUTÁNEOS NO MELANOCÍTICOS. Elena Bravo Brañas FEA. Hospital Universitario La Paz
Introducción • Tumores más frecuentes en el ser humano. • Dos tipos principales – Epitelioma basocelular – Carcinoma epidermoide
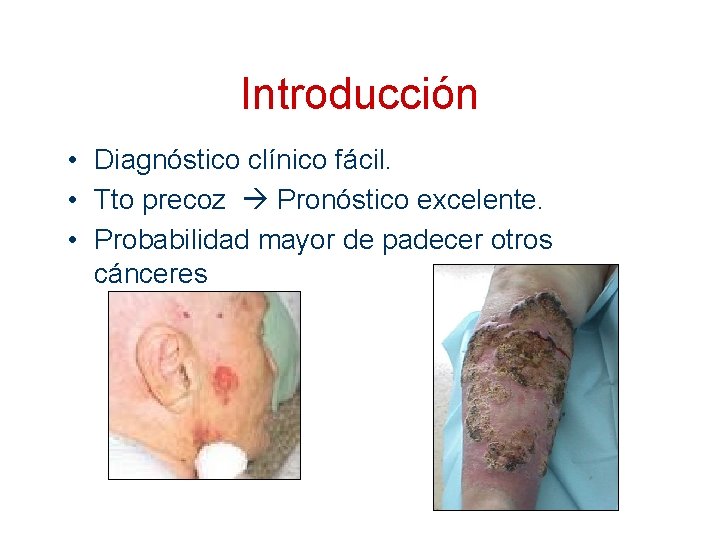
Introducción • Diagnóstico clínico fácil. • Tto precoz Pronóstico excelente. • Probabilidad mayor de padecer otros cánceres
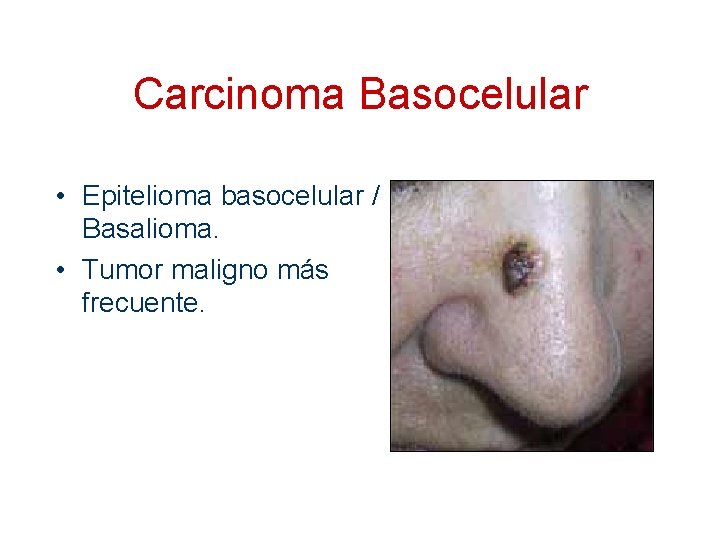
Carcinoma Basocelular • Epitelioma basocelular / Basalioma. • Tumor maligno más frecuente.

Epidemiología • • Incidencia variable según países y razas. 75% de los Ca. No melanocíticos. 80% entre los 50 - 70 años. Sexo masculino (2/1).

Etiopatogenia • Radiaciones ultravioletas. – – Daño directo sobre el ADN. Daño indirecto del ADN. Inmunosupresión local y sistémica. Factores genéticos (p 53, N-ras. . . ).

Factores de riesgo • • Fototipo de piel (I y II). Edad. Arsénico e hidrocarburos. Cicatrices y lesiones cutáneas crónicas. Radiaciones ionizantes. Inmunodepresión. Enfermedades hereditarias.

Clínica • • Localización: zonas expuestas. Lesión única. Evolución lenta. Sangrado, prurito y disestesias. Metástasis 0. 01 -0. 1%. Mucosas no. No en lesiones precancerosas.

Clasificación Clínica 1. Formas de inicio Papuloide Erosiva Combinada 2. Formas constituidas Superficial Nodular Ulcerada Esclerodermiforme Tenebrante Combinada
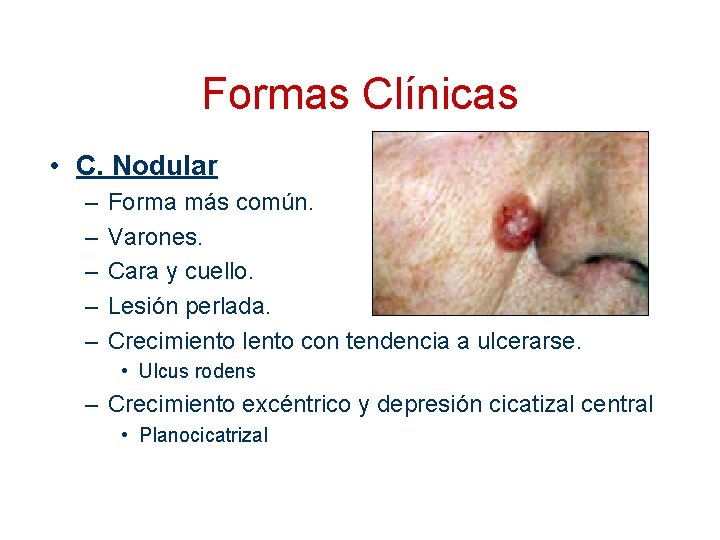
Formas Clínicas • C. Nodular – – – Forma más común. Varones. Cara y cuello. Lesión perlada. Crecimiento lento con tendencia a ulcerarse. • Ulcus rodens – Crecimiento excéntrico y depresión cicatizal central • Planocicatrizal
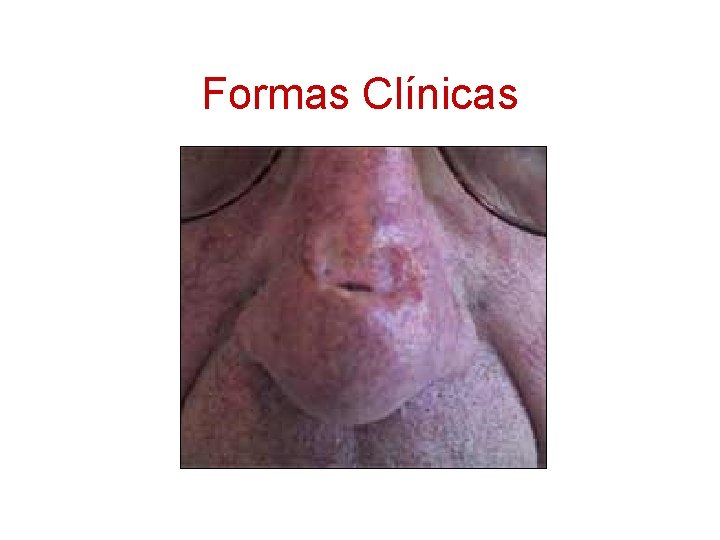
Formas Clínicas

Formas Clínicas • C. Basocelular Superficial – Crecimiento lento y centrífugo. – Placa eritematosa escamocostrosa • Forma Bowenoide – Tronco y piernas. – Mujeres. – DD: Psoriasis/ eccema.
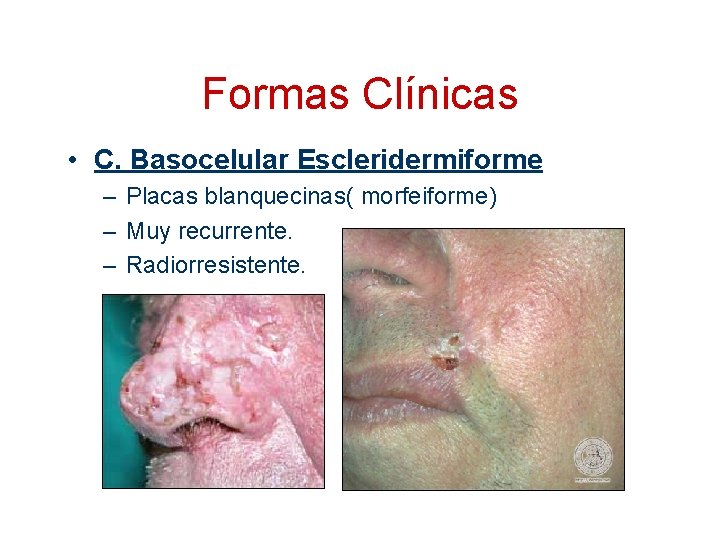
Formas Clínicas • C. Basocelular Escleridermiforme – Placas blanquecinas( morfeiforme) – Muy recurrente. – Radiorresistente.
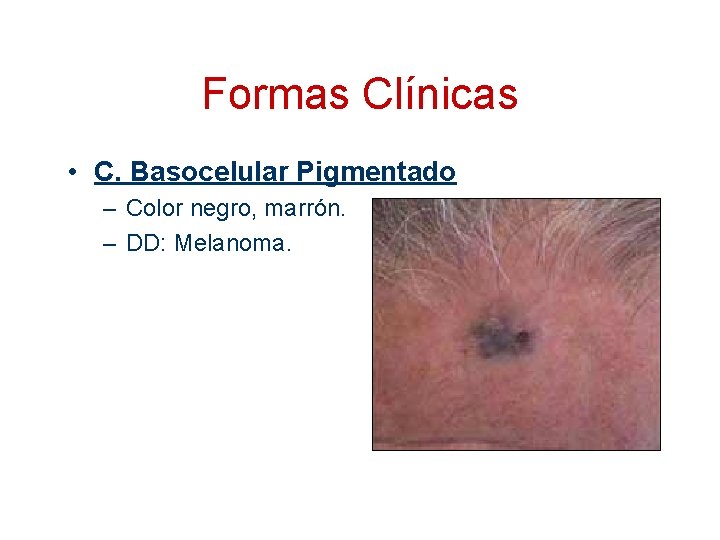
Formas Clínicas • C. Basocelular Pigmentado – Color negro, marrón. – DD: Melanoma.

Formas Clínicas Formas clínicas sindrómicas – Sd de Gorlin • • • – Polimalformativo AD. Lesiones cutáneas, óseas y neurológicas. Tumores viscerales. Sd de Bazex • • Anhidrosis. Hipotricosis.
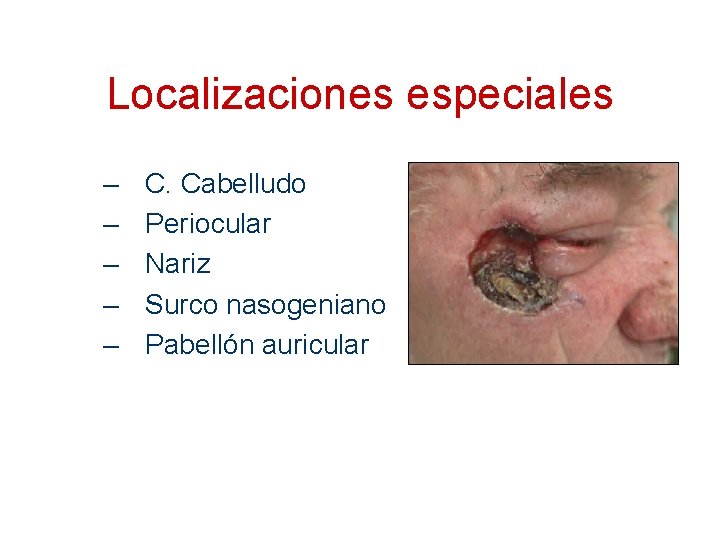
Localizaciones especiales – – – C. Cabelludo Periocular Nariz Surco nasogeniano Pabellón auricular
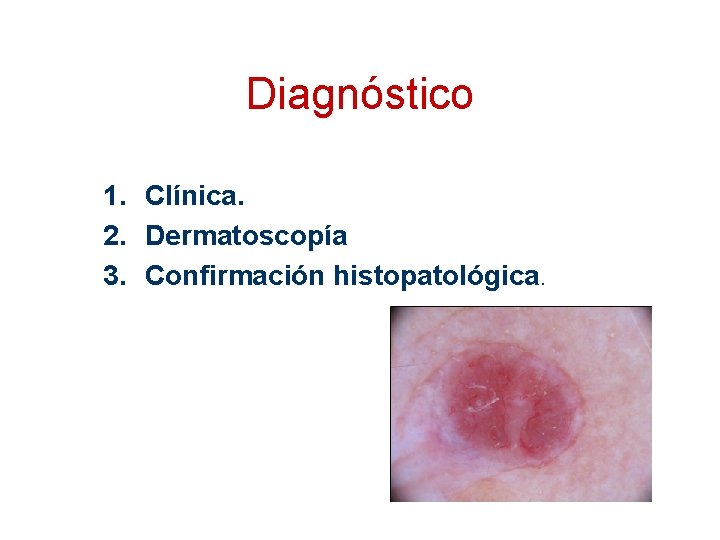
Diagnóstico 1. Clínica. 2. Dermatoscopía 3. Confirmación histopatológica.

Dermatoscopia – Vasos gruesos con ramificaciones. – Pigmentación azul-gris.
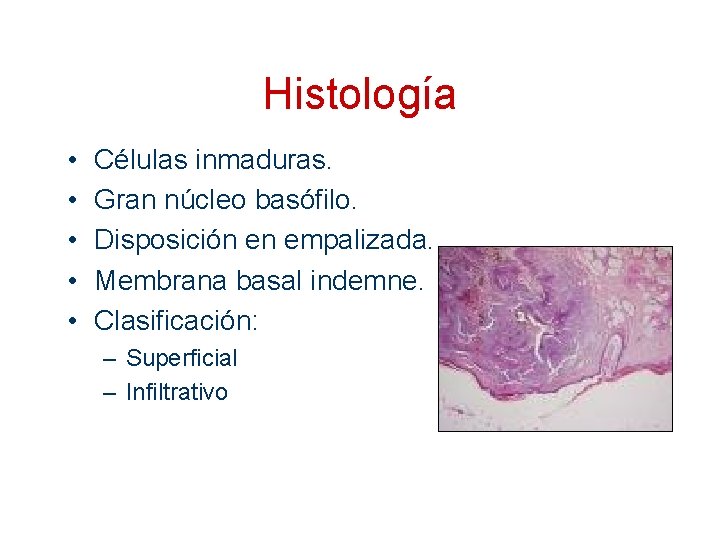
Histología • • • Células inmaduras. Gran núcleo basófilo. Disposición en empalizada. Membrana basal indemne. Clasificación: – Superficial – Infiltrativo

Factores de riesgo Histológicos Metástasis Metatipia Recaída Tipo infiltrativo. Ulceración. Espesor tumoral. Nivel de infiltaración. Invasión perineural. Estroma amiloide Multicéntrico.
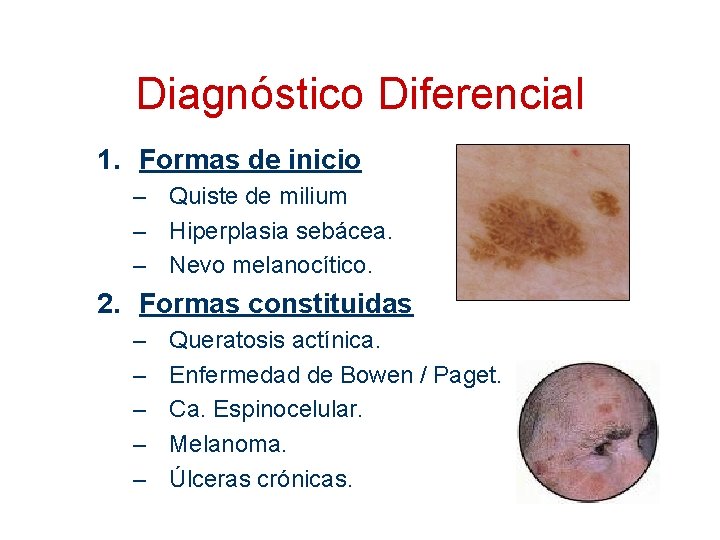
Diagnóstico Diferencial 1. Formas de inicio – Quiste de milium – Hiperplasia sebácea. – Nevo melanocítico. 2. Formas constituidas – – – Queratosis actínica. Enfermedad de Bowen / Paget. Ca. Espinocelular. Melanoma. Úlceras crónicas.

Tratamiento 1. Objetivo: Erradicación del tumor con resultado estético y funcional aceptable. 2. Elección 1. 2. 3. 4. Según tumor. Según paciente. Recursos técnicos. Experiencia personal.

Tratamiento 1. 2. 3. 4. 5. 6. 7. 8. Cirugía micrográfica de Mohs Curetaje y electrocuagulación. Criocirugía. Láser de CO 2. Radioterapia. Terapia fotodinámica. Tto famacológico.

Cirugía – – Técnica más frecuente y de elección. Índice de curación= 95%. Márgenes de resección: 4 mm / 10 mm. Estudio histológico.

Cirugía Lesión de límites indistinguibles: Biopsia intraoperatoria Cierre del defecto en 2º tiempo. Márgenes quirúrgicos positivos Re-escisión. Observación clínica. Subtipos agresivos siempre re- escisión + biopsia intraoperatoria o técnica de Mohs.

Cirugía micrográfica de Mohs 1. Incice mayor de curación 2. Indicaciones – – – Tumores recidivantes. Tumores grandes. Subtipos agresivos. Sd de Gorlin. Zonas críticas.

Legrado y electrocoagulación 1. 2. 3. 4. Reparación lenta. Formas pequeñas superficiales. En ancianos. No control histológico.

Láser de CO 2 1. 2. 3. 4. Objetivo Agua. Tumores de bajo riesgo. Muy buenos resultados estéticos. Formas: 1. Vaporizador 2. Electrobisturí
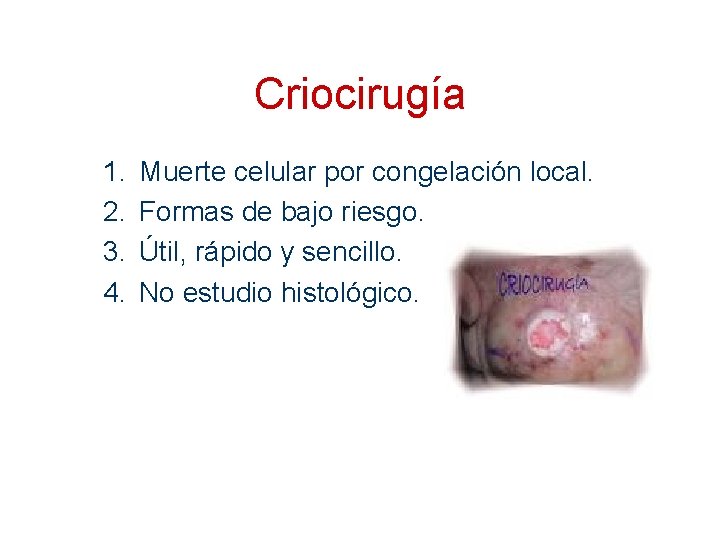
Criocirugía 1. 2. 3. 4. Muerte celular por congelación local. Formas de bajo riesgo. Útil, rápido y sencillo. No estudio histológico.

Radioterapia 1. 2. 3. 4. Daño directo sobre ADN. No control histológico. Centros especializados. Indicaciones – Lesiones extensas/ periorificiales. – Ancianos. 5. Desventajas – Radiodermitis. – Retracción y fibrosis.

Terapia Fotodinámica – – Formas de bajo riesgo no pigmentadas. Lesiones múltiples. Fotosensibilizante + radiación. Produce dolor.

Fármacos Formas de bajo riesgo. INFa 2 b intralesional (15 mill UI/ 3 v sem) Imiquimod crema 5% 5 -Fluoracilo: Tópico Cisplatino: Sistémica

Recurrencia 1. 10% a 5 años con cirugía convencional. 2. Más frecuentes en inmunodeprimidos. 3. Signos de recurrencia 1. Cicatriz con ulceración. 2. Cicatriz que torna rojiza. 3. Formación de pápulas y nódulos. 4. Destrucción tisular.

SEGUIMIENTO 1. 20 -30% posibilidades de nuevo tumor. 2. Examen 2 veces al año. 3. Objetivo: – Diagnóstico precoz – Tto precoz. – Educación de los pacientes.
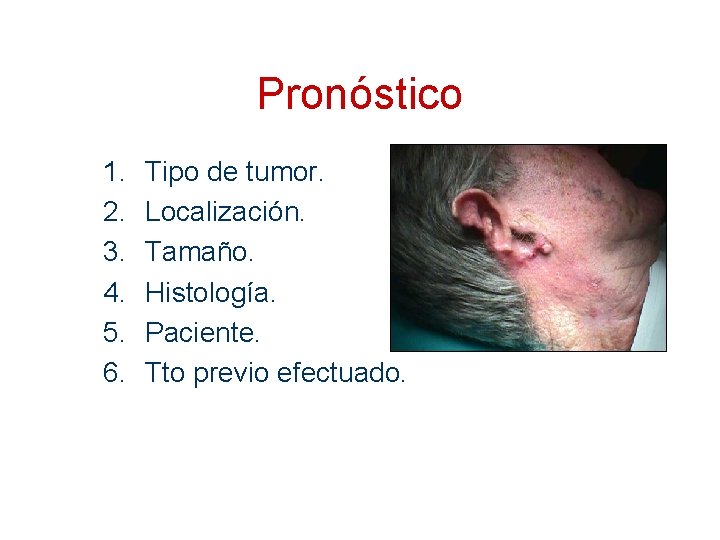
Pronóstico 1. 2. 3. 4. 5. 6. Tipo de tumor. Localización. Tamaño. Histología. Paciente. Tto previo efectuado.
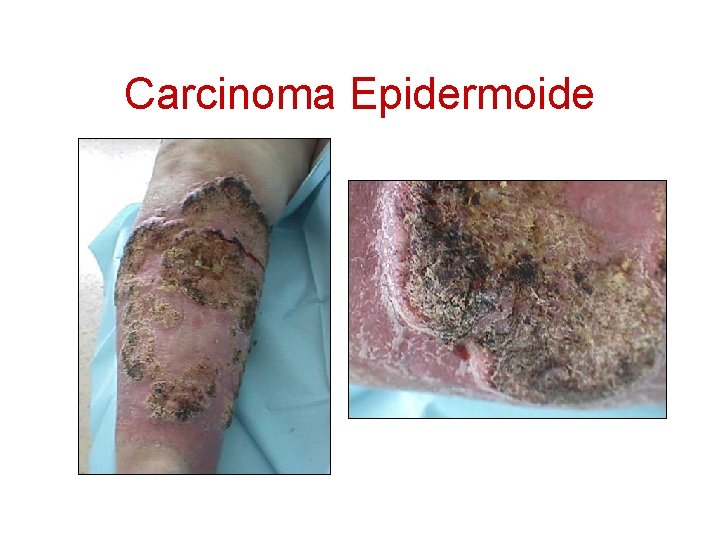
Carcinoma Epidermoide

Carcinoma Epidermoide • 2º tumor cutáneo maligno más frecuente. • Piel, mucosas y semimucosas. • Crecimiento más rápido, con destrucción local y metástasis. • Lesiones de novo o preexistentes.

Epidemiología • Tumor más frecuente en mucosas y semimucosas. • Hombres > Mujeres. • Frecuencia según geografía. • Raza negra baja incidencia.
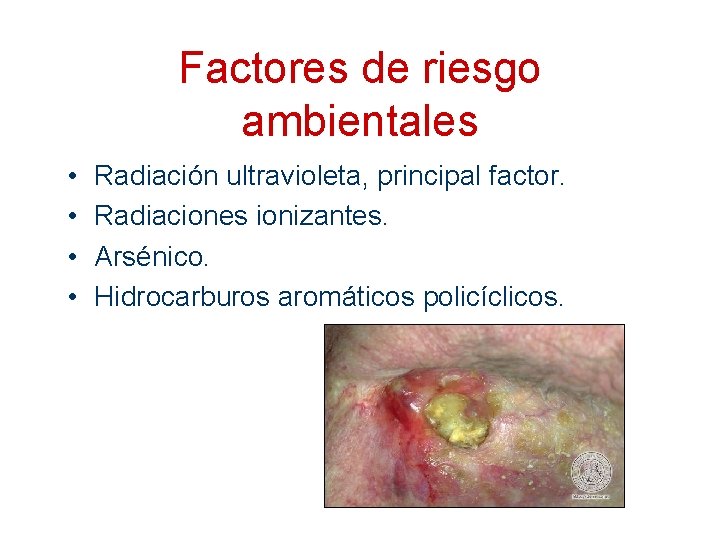
Factores de riesgo ambientales • • Radiación ultravioleta, principal factor. Radiaciones ionizantes. Arsénico. Hidrocarburos aromáticos policíclicos.

Factores de riesgo del paciente • Condiciones genéticas – Xeroderma pigmentosum (AR) – Albinismo • Inmunodepresión • Dermatosis inflamatorias e infecciosas – Liquen plano – Infección por HPV (16 y 18)

Factores de riesgo del paciente • Casi siempre sobre LESIONES PREMALIGNAS – Queratosis actínica. – Leucoplasia. • Lesión blanquecina en mucosa oral. • Malignizan 15 -20%. • Más agresivos que en queratosis actínica.

Factores de riesgo del paciente • Enf linfoproliferativas (LLC, LNH) • Cicatrices: Úlcera de Marjolin – 2%. – Metástasis linfáticas. • Lesiones crónicas – Úlceras por estasis venoso. – Fístulas crónicas.
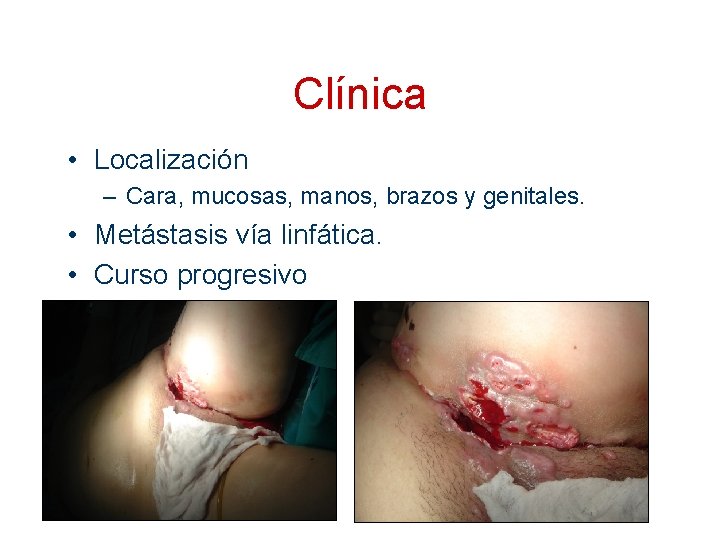
Clínica • Localización – Cara, mucosas, manos, brazos y genitales. • Metástasis vía linfática. • Curso progresivo

Formas Clínicas 1. 2. 3. 4. Forma Clásica Variedad “in situ” Formas especiales Formas controvertidas
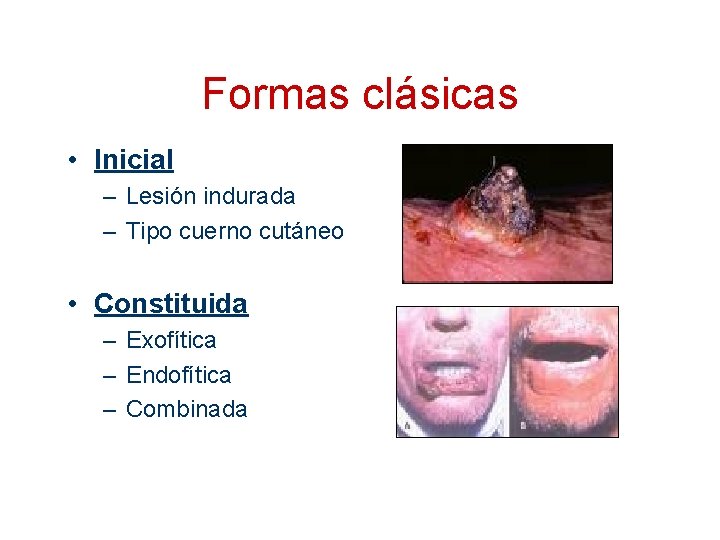
Formas clásicas • Inicial – Lesión indurada – Tipo cuerno cutáneo • Constituida – Exofítica – Endofítica – Combinada
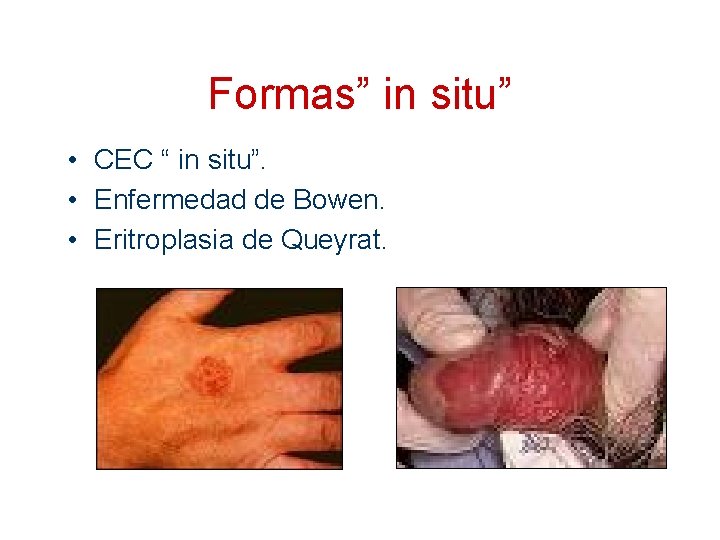
Formas” in situ” • CEC “ in situ”. • Enfermedad de Bowen. • Eritroplasia de Queyrat.
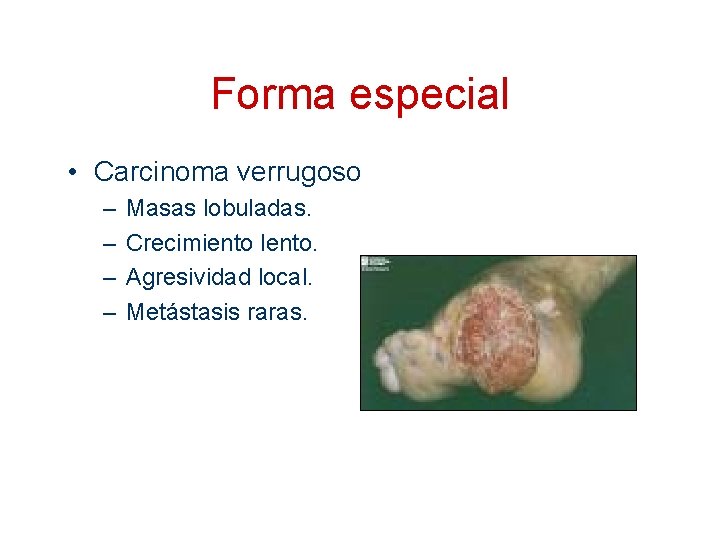
Forma especial • Carcinoma verrugoso – – Masas lobuladas. Crecimiento lento. Agresividad local. Metástasis raras.
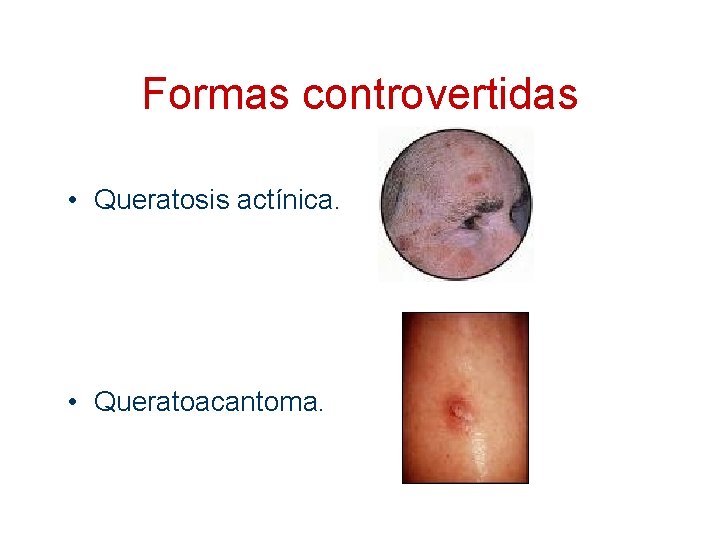
Formas controvertidas • Queratosis actínica. • Queratoacantoma.

Histología • • Queratinocitos atípicos del estrato espinoso. Dermis con infiltrado linfocitario. Perlas córneas. Clasificación de Broders – – Grado I <25% Grado II <50% Grado III <75% Grado IV >75%

Clasificación • “In situ” – Enfermedad de Bowen – Eritroplasia de Queyrat • Superficiales – Ca Verrugoso • Infiltrativos – Diferenciado – Moderadamente diferenciado – Pobremente diferenciado

Tamaño(>2 cm) Tipo infiltrativo Riesgo de metástasis Nivel de infiltración y recaída Espesor tumoral Invasión perineural Ulceración extensa Relación directa con el estroma
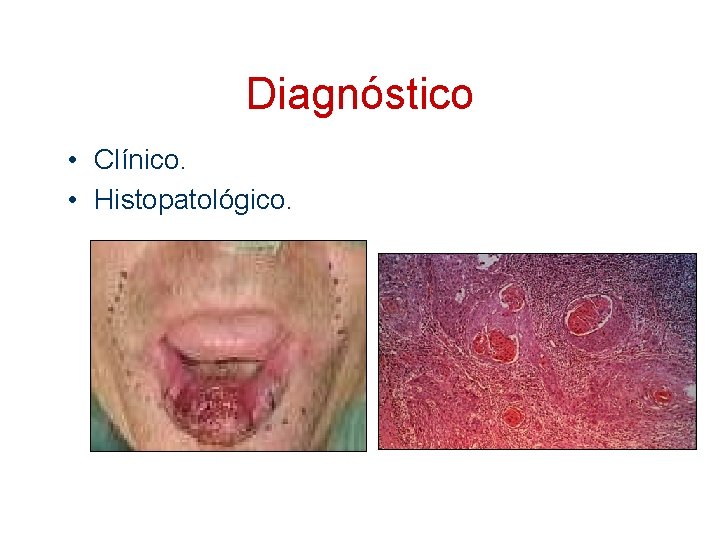
Diagnóstico • Clínico. • Histopatológico.
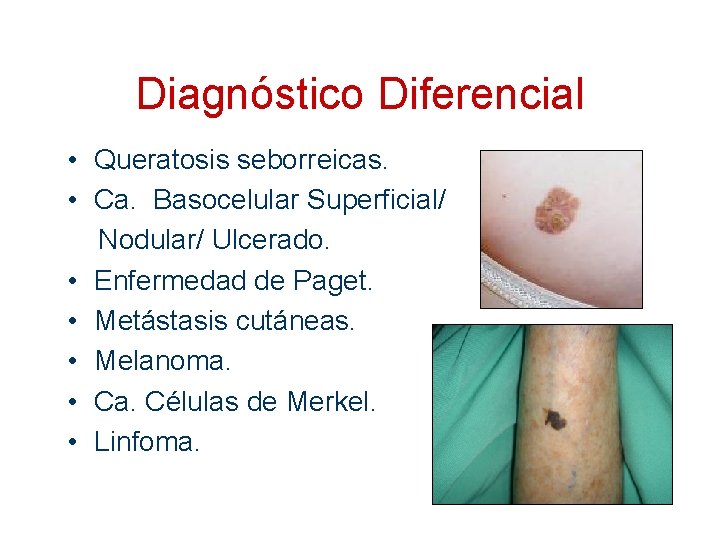
Diagnóstico Diferencial • Queratosis seborreicas. • Ca. Basocelular Superficial/ Nodular/ Ulcerado. • Enfermedad de Paget. • Metástasis cutáneas. • Melanoma. • Ca. Células de Merkel. • Linfoma.

Tratamiento • Depende de la lesión y estado del paciente. • Tto de elección – Cirugía +/- control de Mohs • Tt conservador – Edad avanzada • Lesión recurrente – Escisión + injerto

Cirugía 1. Técnica más frecuente y de elección. 2. Márgenes de rescción: 1. 4 -5 mm Bajo riesgo 2. 6 -10 mm Alto riesgo 3. Estudio histológico.

Cirugía micrográfica de Mohs 1. Índice mayor de curación 2. Indicaciones – Tumores recidivantes. – Zonas de alto riesgo.

Legrado y electrocoagulación 1. 2. 3. 4. Reparación lenta. Contraindicado en CEC de alto riesgo. En ancianos. No control histológico.

Láser de CO 2 1. 2. 3. 4. Objetivo Agua. Tumores “ in situ”. Muy buenos resultados estéticos. Formas: 1. Vaporizador 2. Electrobisturí

Criocirugía 1. 2. 3. 4. 5. Muerte celular por congelación local. Formas “ in situ” Útil, rápido y sencillo. No estudio histológico. Deja cicatriz.

Radioterapia 1. 2. 3. 4. 5. Daño directo sobre ADN. No control histológico. Centros especializados. Tto adyuvante. Indicaciones – Lesiones extensas/ periorificiales. – Ancianos 6. Desventajas – Radiodermitis – Retacción y fibrosis

Terapia Fotodinámica – – Lesiones múltiples “ in situ”. Fotosensibilizante + radiación. Produce dolor. Resultados cosméticos buenos.

Fármacos Formas de bajo riesgo. INFa 2 b intralesional Imiquimod crema 5% 5 -Fluoracilo: Tópico

Enfermedad regional Ganglios linfáticos palpables PAAF Biopsia Ganglios linfáticos no palpables Ganglio centinela( no obligatorio) RX / RMN / TAC / ECO
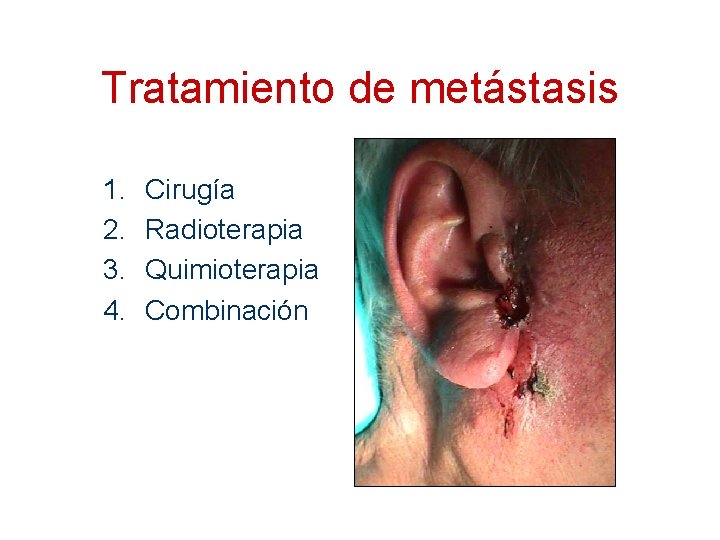
Tratamiento de metástasis 1. 2. 3. 4. Cirugía Radioterapia Quimioterapia Combinación

SEGUIMIENTO 1. Examen – 4 meses por 2 años. – 6 meses por 3 años. 2. Objetivo – Diagnóstico precoz. – Tto precoz. – Prevención Educación de los pacientes.

Pronóstico 1. 2. 3. 4. 5. 6. Tipo de tumor. Localización. Tamaño. Histología. Paciente. Tto previo efectuado.
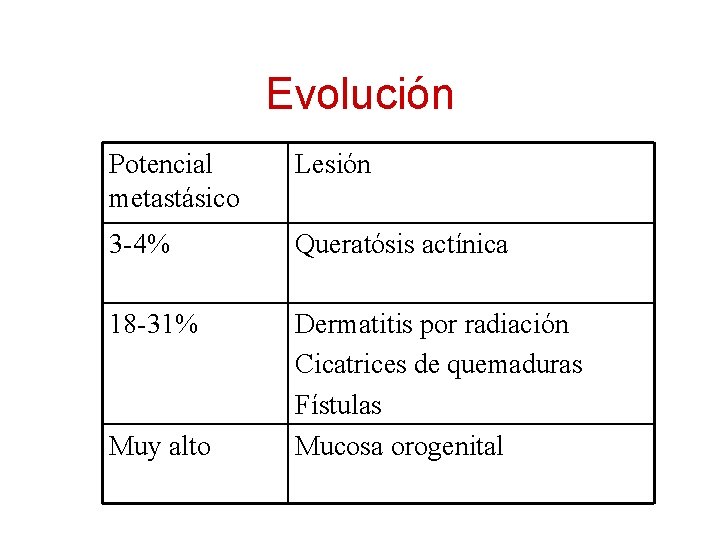
Evolución Potencial metastásico Lesión 3 -4% Queratósis actínica 18 -31% Dermatitis por radiación Cicatrices de quemaduras Fístulas Mucosa orogenital Muy alto
- Slides: 67