TUMORES LIMTROFES DE OVARIO PAPEL DE LA LINFADENDECTOMA









































- Slides: 74

TUMORES LIMÍTROFES DE OVARIO “PAPEL DE LA LINFADENDECTOMÍA” DENISE ACUÑA GONZÁLEZ R 1 GINE-ONCO COORDINADOR DR DAVID ISLA ORTIZ 14 JULIO 2015

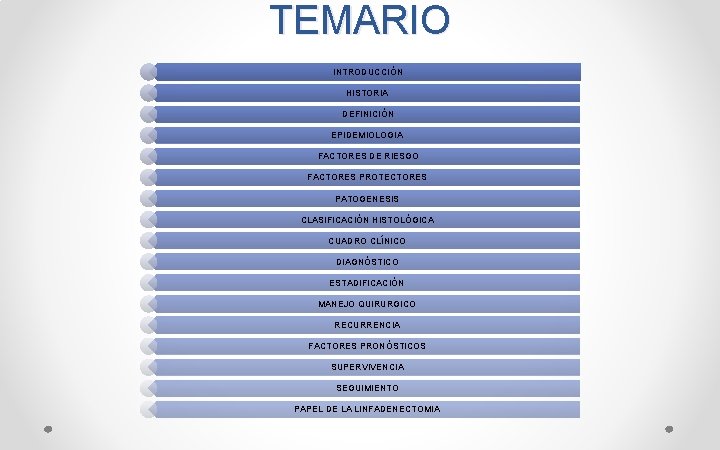
TEMARIO INTRODUCCIÓN HISTORIA DEFINICIÓN EPIDEMIOLOGIA FACTORES DE RIESGO FACTORES PROTECTORES PATOGENESIS CLASIFICACIÓN HISTOLÓGICA CUADRO CLÍNICO DIAGNÓSTICO ESTADIFICACIÓN MANEJO QUIRURGICO RECURRENCIA FACTORES PRONÓSTICOS SUPERVIVENCIA SEGUIMIENTO PAPEL DE LA LINFADENECTOMIA

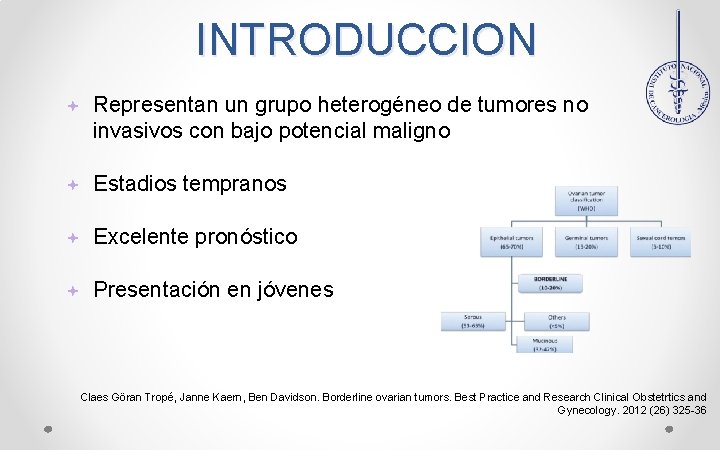
INTRODUCCION Representan un grupo heterogéneo de tumores no invasivos con bajo potencial maligno Estadios tempranos Excelente pronóstico Presentación en jóvenes Claes Göran Tropé, Janne Kaern, Ben Davidson. Borderline ovarian tumors. Best Practice and Research Clinical Obstetrtics and Gynecology. 2012 (26) 325 -36

INTRODUCCION Recurrencia y muerte por enfermedad a los 20 años del tratamiento. Los cambios moleculares presentes los relacionan con los Tumores de ovario tipo I Sólo 2% progresa a carcinoma En las últimas décadas la CX Radical Cx consevadora Claes Göran Tropé, Janne Kaern, Ben Davidson. Borderline ovarian tumors. Best Practice and Research Clinical Obstetrtics and Gynecology. 2012 (26) 325 -36

HISTORIA Taylor describió TLO en 1929 En 1961 FIGO Entidad separada dentro de los TEO. En 1973 WHO Bajo Potencial Maligno. En el 2003 fueron separados de los Carcinomas. Bethesda 2003 patrones histológicos como factores Vera Loizzi et al. Borderline epithelial tumors of the ovary: Experience of 55 patientes. Onco Let. 2015; 9: 912 -914 Zirari K et al. Survival analysis and prognosis for patintes with serous and mucinosus borderline ovarian tumors: 14 - year experience from pronósticos a terciary center in Iran. Acta Med Iran 2015; 53: 199 -203

DEFINICI ÓN Tumores epiteliales de ovario con características histológicas y biológicas entre benignos y malignos Disaia Pj, Creastman WT. Oncologia Ginecologica Clínica 8 va ed Philadelphia: Saunders Elsevier 2012 p 277 -280 Tumores no invasivos con más proliferación epitelial y atipia citológica que los tumores benignos y menos que los carcinomas Kumar RI, eds WHO clasification of tumors of female reproductive organs. Lyon : International Agency for Research on Cancer, 2014.

DEFINICIÓ N Criterios histológicos Estratificación del epitelio Formación de proyecciones papilares microscópicas Pleomorfismo epitelial Atipia Actividad mitótica Sin invasión estromal Disaia Pj, Creastman WT. Oncologia Ginecologica Clínica 8 va ed Philadelphia: Saunders Elsevier 2012 p 277 -28. Philipp Harter, David Gershenson, Chatherine Lhomme, et al. Gynecologic Cancer Intergroup (GCIG) Consensus Review for Ovarian Tumors of Low Malignant Potential. International Journal of Gynecological Cancer-2014 (24) 5 -8

ÍA Incidencia 10 -20% de los Tumores Epiteliales de Ovario 1. 8 -4. 8 por 100, 000 mujeres / año. Incidencia América 1. 5 -2. 5 por 100, 000 mujeres /casos Int J Cancer 2008; 123: 1897 Fischerova D et al. Diagnosis, treatment, and follow-up of borderline ovarian tumors. Oncologist 2012; 17: 1515– 1533

ÍA LA INCIDIENCIA EN MEXICO 3 LUGAR MORTALIDAD 7 MO LUGAR Los TLO fueron 11 -15% del total de los tumores malignos de ovario Sociedad Mexicana de Oncologia A. C. INEGI 2012 GLOBOCAN 2012

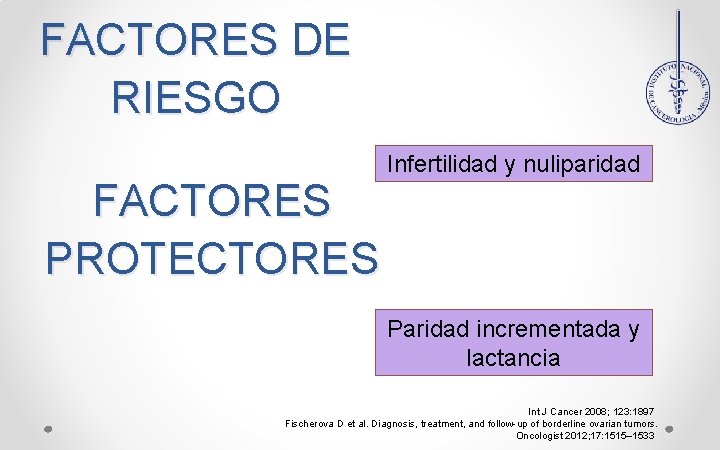
FACTORES DE RIESGO FACTORES PROTECTORES Infertilidad y nuliparidad Paridad incrementada y lactancia Int J Cancer 2008; 123: 1897 Fischerova D et al. Diagnosis, treatment, and follow-up of borderline ovarian tumors. Oncologist 2012; 17: 1515– 1533

RIESGO Estudio retrospectivo. Casos y controles Dinamarca 1963 -2006, seguimiento a 11. 3 años 96 545 pacientes (142 TLO) No se asocia a un riesgo incrementado RR 1; 95% (IC 0. 67 -1. 51) Gonadotrofinas RR 1. 32; 95% (IC 0. 812. 14) Citratro de Clomifeno RR 0. 96; 95% (IC 0. 64 -1. 44 ) Análogos de la HCG RR 1. 10; 95% (IC 0. 661. 81) Riesgo incrementado con el uso de la Progesterona RR 1. 82; 95% IC 1. 03 -3. 24. (<4 ciclos) RR 2. 63; 95% IC 1. 04 -6. 66. (>4 ciclos) B, et al Risk for borderline ovarian tumours after exposure to fertility drugs: results of a population-base cohort study. Human Reproduction, 2015 (30) 222 -231

PATOGENESIS Grupo heterogéneo de neoplasias con un origen común en la superficie de la T. F. y del Ovario. Cambios genéticos y epigenéticos de células madres. Tumores tipo 1(Bajo grado) cambios graduales y progresivos. Cr 1. (benignos borderline malignos) La carcinogénesis de estos tumores Fischerova D et al. Diagnosis, treatment, and follow-up of borderline ovarian tumors. Oncologist 2012; 17: 1515– 1533 mutaciones del KRAS y BRAF Las proteínas RAS/RAF/MEK/MAPK

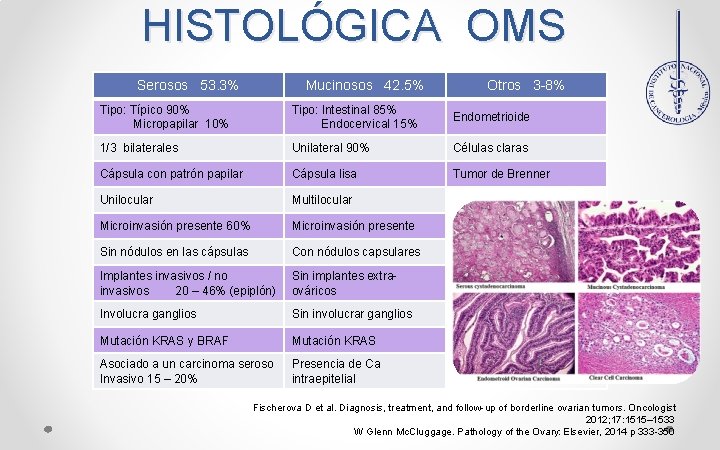
HISTOLÓGICA OMS Serosos 53. 3% Mucinosos 42. 5% Otros 3 -8% Tipo: Típico 90% Micropapilar 10% Tipo: Intestinal 85% Endocervical 15% Endometrioide 1/3 bilaterales Unilateral 90% Células claras Cápsula con patrón papilar Cápsula lisa Tumor de Brenner Unilocular Multilocular Microinvasión presente 60% Microinvasión presente Sin nódulos en las cápsulas Con nódulos capsulares Implantes invasivos / no invasivos 20 – 46% (epiplón) Sin implantes extraováricos Involucra ganglios Sin involucrar ganglios Mutación KRAS y BRAF Mutación KRAS Asociado a un carcinoma seroso Invasivo 15 – 20% Presencia de Ca intraepitelial Fischerova D et al. Diagnosis, treatment, and follow-up of borderline ovarian tumors. Oncologist 2012; 17: 1515– 1533 W Glenn Mc. Cluggage. Pathology of the Ovary: Elsevier, 2014 p 333 -350

CO Cuadro clínico u u 50 -60% Dolor abdominal difuso, distensión y disparéunia. 30% Asintomáticas. Se identifican por hallazgo en USG. Du Bois A. Ewald-Riegler N, du Bois et al. Bordeline tumors of the ovary: A systematic review. Geburtsh Frauenheink 2009 (69) 807 -33 Subbisn S, Devi UK, Bafna UD. Accuracy rate of frozen section studies in ovarian cancers: A regional cancer institute experience. . 2013 (50) 302 -305 u 10% Sangrados anormales

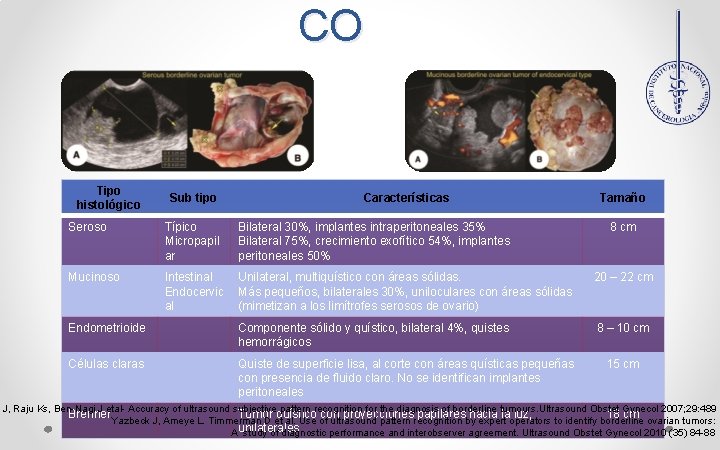
CO Tipo histológico Sub tipo Características Tamaño Seroso Típico Micropapil ar Bilateral 30%, implantes intraperitoneales 35% Bilateral 75%, crecimiento exofítico 54%, implantes peritoneales 50% Mucinoso Intestinal Endocervic al Unilateral, multiquístico con áreas sólidas. 20 – 22 cm Más pequeños, bilaterales 30%, uniloculares con áreas sólidas (mimetizan a los limítrofes serosos de ovario) Endometrioide Componente sólido y quístico, bilateral 4%, quistes hemorrágicos Células claras Quiste de superficie lisa, al corte con áreas quísticas pequeñas con presencia de fluido claro. No se identifican implantes peritoneales 8 cm 8 – 10 cm 15 cm J, Raju Ks, Ben-Nagi J etal- Accuracy of ultrasound subjective pattern recognition for the diagnosis of borderline tumours. Ultrasound Obstet Gynecol 2007; 29: 489 Brenner. Yazbeck J, Ameye L. Timmerman D et al. Use of ultrasound pattern recognition by expert operators to identify borderline ovarian tumors: Tumor quístico con proyecciones papilares hacia la luz, 18 cm unilaterales A study of diagnostic performance and interobserver agreement. Ultrasound Obstet Gynecol 2010 (35) 84 -88

CO USG Mucinoso Seroso S: 69% E: 94% J. Yazbek et al. Accuracy of ultrasound subjective pattern recognition for diagnosis of borderline ovarian tumors. Ultrrasound Obstet Gyecol 2007; 29: 489 -495

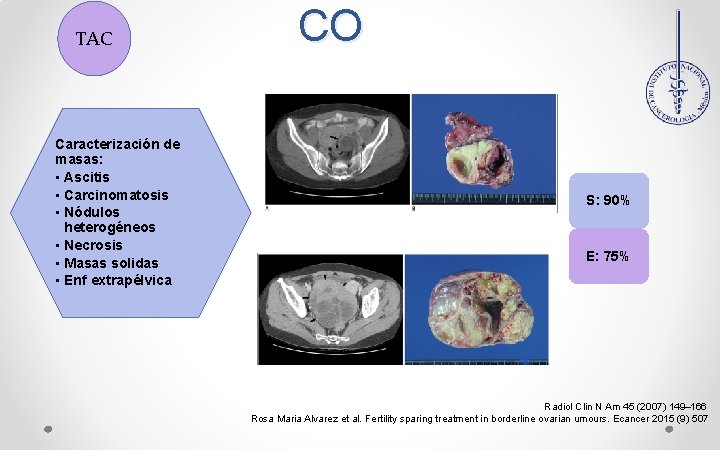
TAC Caracterización de masas: • Ascitis • Carcinomatosis • Nódulos heterogéneos • Necrosis • Masas solidas • Enf extrapélvica CO S: 90% E: 75% Radiol Clin N Am 45 (2007) 149– 166 Rosa Maria Alvarez et al. Fertility sparing treatment in borderline ovarian umours. Ecancer 2015 (9) 507

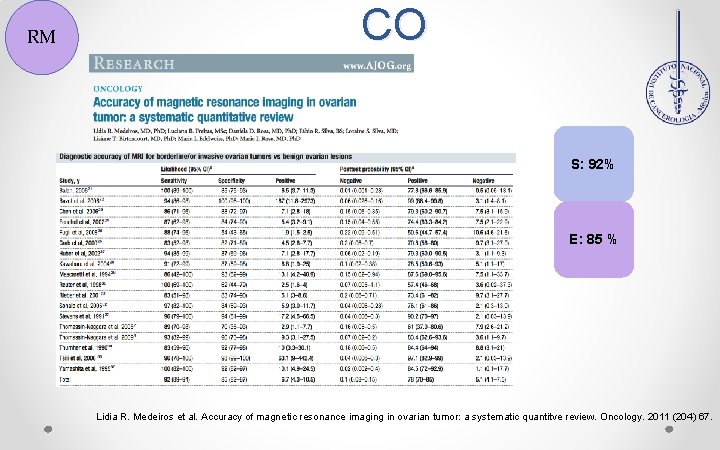
RM CO S: 92% E: 85 % Lidia R. Medeiros et al. Accuracy of magnetic resonance imaging in ovarian tumor: a systematic quantitve review. Oncology. 2011 (204) 67.

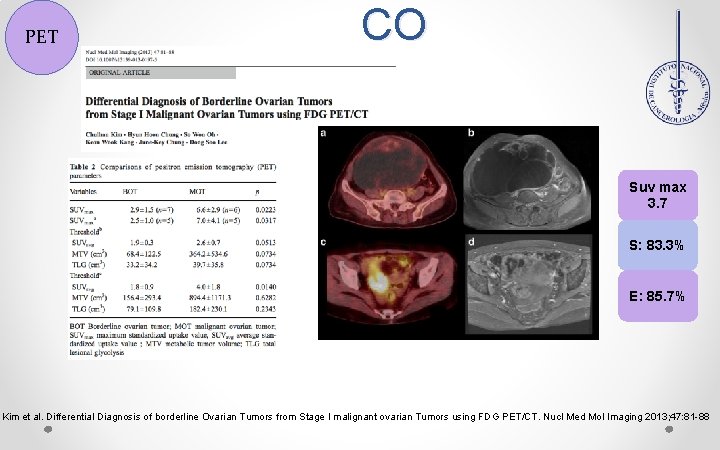
PET CO Suv max 3. 7 S: 83. 3% E: 85. 7% Kim et al. Differential Diagnosis of borderline Ovarian Tumors from Stage I malignant ovarian Tumors using FDG PET/CT. Nucl Med Mol Imaging 2013; 47: 81 -88

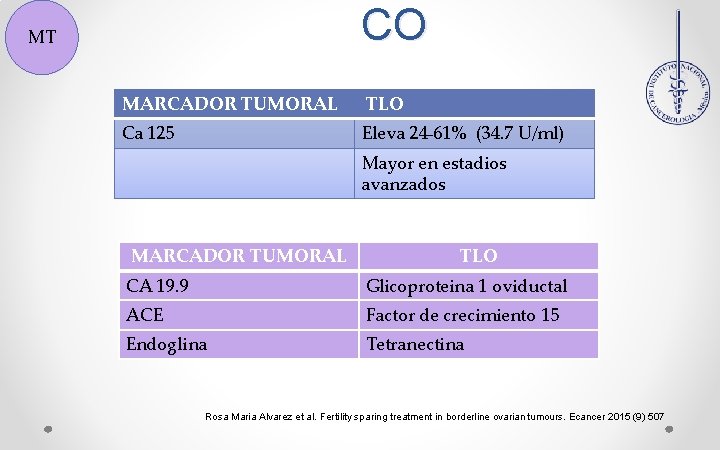
CO MT MARCADOR TUMORAL TLO Ca 125 Eleva 24 -61% (34. 7 U/ml) Mayor en estadios avanzados MARCADOR TUMORAL TLO CA 19. 9 Glicoproteina 1 oviductal ACE Factor de crecimiento 15 Endoglina Tetranectina Rosa Maria Alvarez et al. Fertility sparing treatment in borderline ovarian tumours. Ecancer 2015 (9) 507

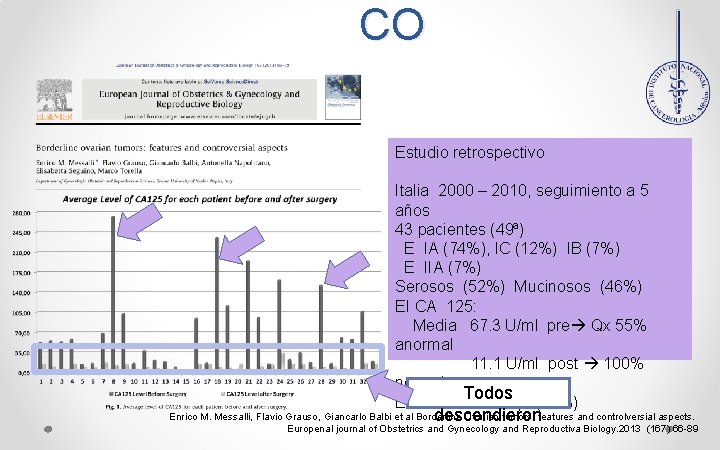
CO Estudio retrospectivo Italia 2000 – 2010, seguimiento a 5 años 43 pacientes (49ª) E IA (74%), IC (12%) IB (7%) E IIA (7%) Serosos (52%) Mucinosos (46%) EI CA 125: Media 67. 3 U/ml pre Qx 55% anormal 11. 1 U/ml post 100% normal Todos EI CA 19 -9: 5/11 p (45%) descendieron Enrico M. Messalli, Flavio Grauso, Giancarlo Balbi et al Borderline Ovarian tumors: features and controlversial aspects. Europenal journal of Obstetrics and Gynecology and Reproductiva Biology. 2013 (167) 66 -89

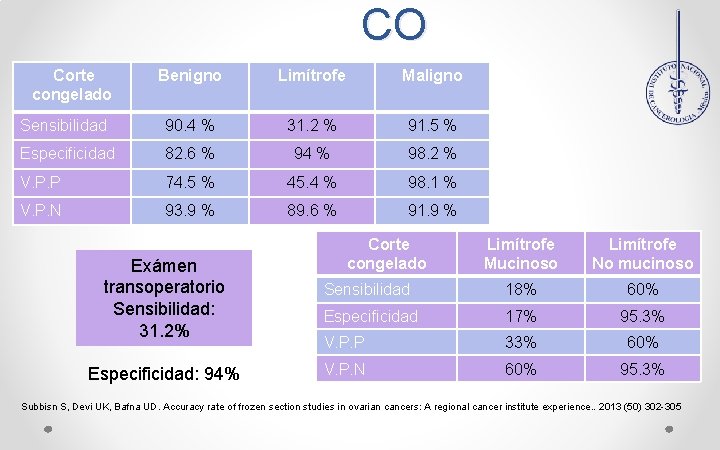
CO Corte congelado Benigno Limítrofe Maligno Sensibilidad 90. 4 % 31. 2 % 91. 5 % Especificidad 82. 6 % 94 % 98. 2 % V. P. P 74. 5 % 45. 4 % 98. 1 % V. P. N 93. 9 % 89. 6 % 91. 9 % Exámen transoperatorio Sensibilidad: 31. 2% Especificidad: 94% Corte congelado Limítrofe Mucinoso Limítrofe No mucinoso Sensibilidad 18% 60% Especificidad 17% 95. 3% V. P. P 33% 60% V. P. N 60% 95. 3% Subbisn S, Devi UK, Bafna UD. Accuracy rate of frozen section studies in ovarian cancers: A regional cancer institute experience. . 2013 (50) 302 -305

ESTADIFICACION ESTADIO IA Tumor limitado a un ovario; no hay ascitis que contenga células malignas; no hay tumor en las superficies externas del ovario y su cápsula permanece intacta. ESTADIO IB Tumor limitado a ambos ovarios; no hay ascitis que contenga células malignas; no hay tumor en las superficies externas; cápsula intacta. ESTADIO IC Tumor limitado a uno o ambos ovarios o trompas de Falopio con los siguientes características IC 1: ruptura quirúrgica. IC 2: capsula rota previo a la cirugía o tumor en la superficie de ovario o tuba. IC 3: Ascitis maligna o células en lavado peritoneal. ESTADIO II El tumor puede afectar a uno o a los dos ovarios y se ha extendido a la pelvis. AJCC Cancer Staging Manual 7ª Edicion 2010 FIGO Ovarian Cancer Staging Effective Jan. 1, 2014

ESTADIFICACION IIA El tumor se ha extendido invadiendo el útero y/o las trompas de Falopio IIB El tumor se ha extendido a otros tejidos pélvicos. IIIA 1 Ganglios retroperitoneales positivos y/o metástasis microscópicas mas allá de la pelvis. Ganglios retroperitoneales positivos (confirmado ya sea por citología o histología) IIIA 1(i): Metástasis hasta 10 mm dimensión mayor IIIA 1(ii): Metástasis más de 10 mm dimensión mayor IIIA 2 Involucro peritoneal microscópico mas allá de la pelvis con o sin involucro de ganglios retro peritoneales IIIB Tumor limitado a la pelvis con o sin ganglios involucrados , pero con implantes abdominales hasta los 2 cm. de diámetro. IIIC Tumor limitado a la pelvis, pero con implantes abdominales mayores de 2 AJCC Cancer Staging Manual 7ª Edicion 2010 cm. de diámetro y/o con afectación ganglionar FIGO Ovarian Cancer Staging Effective Jan. 1, 2014

ESTADIFICACION Estadio IV: Existencia de metástasis en órganos distantes. IVA Derrame pleural, éste debe ser citológicamente positivo IVB Metástasis parenquimatosas u órganos extraabdominales como ganglios inguinales o fuera del abdomen AJCC Cancer Staging Manual 7ª Edicion 2010 FIGO Ovarian Cancer Staging Effective Jan. 1, 2014

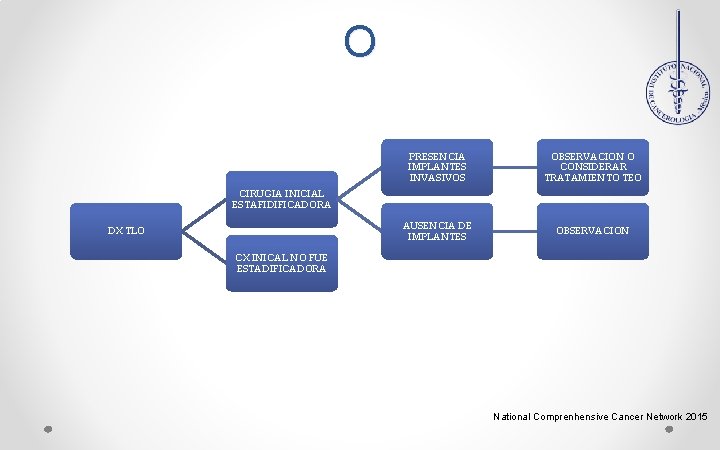
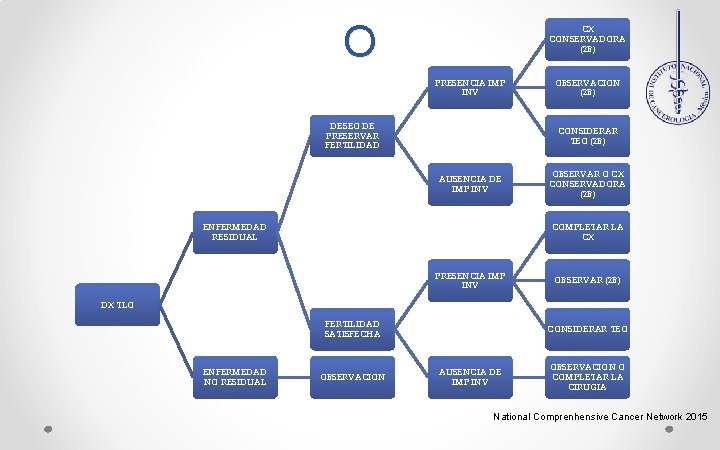
MANEJ O PRESENCIA IMPLANTES INVASIVOS OBSERVACION O CONSIDERAR TRATAMIENTO TEO AUSENCIA DE IMPLANTES OBSERVACION CIRUGIA INICIAL ESTAFIDIFICADORA DX TLO CX INICAL NO FUE ESTADIFICADORA National Comprenhensive Cancer Network 2015

MANEJ O CX CONSERVADORA (2 B) PRESENCIA IMP INV DESEO DE PRESERVAR FERTILIDAD OBSERVACION (2 B) CONSIDERAR TEO (2 B) AUSENCIA DE IMP INV ENFERMEDAD RESIDUAL OBSERVAR O CX CONSERVADORA (2 B) COMPLETAR LA CX PRESENCIA IMP INV OBSERVAR (2 B) DX TLO FERTILIDAD SATISFECHA ENFERMEDAD NO RESIDUAL OBSERVACION CONSIDERAR TEO AUSENCIA DE IMP INV OBSERVACION O COMPLETAR LA CIRUGIA National Comprenhensive Cancer Network 2015

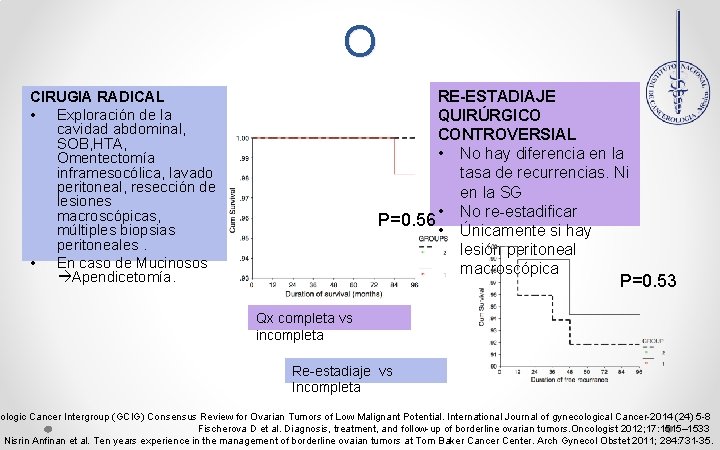
MANEJ O RE-ESTADIAJE QUIRÚRGICO CONTROVERSIAL • No hay diferencia en la tasa de recurrencias. Ni en la SG • No re-estadificar P=0. 56 • Únicamente si hay lesión peritoneal macroscópica CIRUGIA RADICAL • Exploración de la cavidad abdominal, SOB, HTA, Omentectomía inframesocólica, lavado peritoneal, resección de lesiones macroscópicas, múltiples biopsias peritoneales. • En caso de Mucinosos Apendicetomía. P=0. 53 Qx completa vs incompleta Re-estadiaje vs Incompleta cologic Cancer Intergroup (GCIG) Consensus Review for Ovarian Tumors of Low Malignant Potential. International Journal of gynecological Cancer-2014 (24) 5 -8 Fischerova D et al. Diagnosis, treatment, and follow-up of borderline ovarian tumors. Oncologist 2012; 17: 1515– 1533 Nisrin Anfinan et al. Ten years experience in the management of borderline ovaian tumors at Tom Baker Cancer Center. Arch Gynecol Obstet 2011; 284: 731 -35.

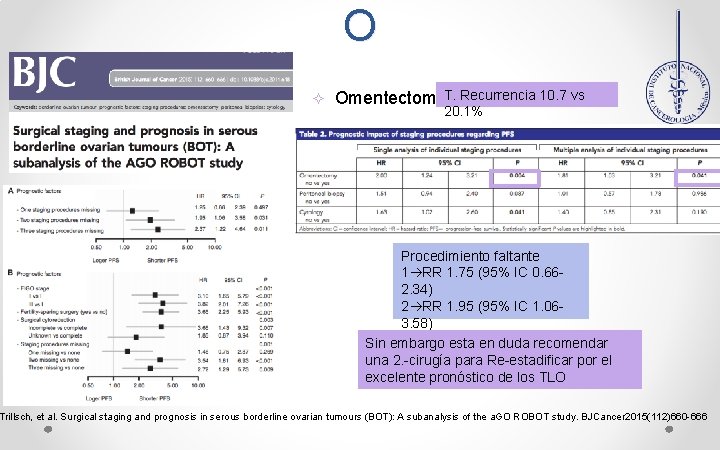
O ² Estadiaje quirúrgico • Incompleto factor pronóstico negativo. • Retrospectivo 1998 -2008 Centros GO de Alemania. • 950 TLO 559 p T. Serosos • Estadiaje completo: omentectomia biopsias peritoneales, citología y SOB. Omentectomia. T. Recurrencia 10. 7 vs 20. 1% Procedimiento faltante 1 RR 1. 75 (95% IC 0. 662. 34) 2 RR 1. 95 (95% IC 1. 063. 58) 3 RR 2. 37 (95% IC 1. 22 Sin embargo esta en duda recomendar 4. 64) una 2. -cirugía para Re-estadificar por el excelente pronóstico de los TLO Trillsch, et al. Surgical staging and prognosis in serous borderline ovarian tumours (BOT): A subanalysis of the a. GO ROBOT study. BJCancer. 2015(112)660 -666

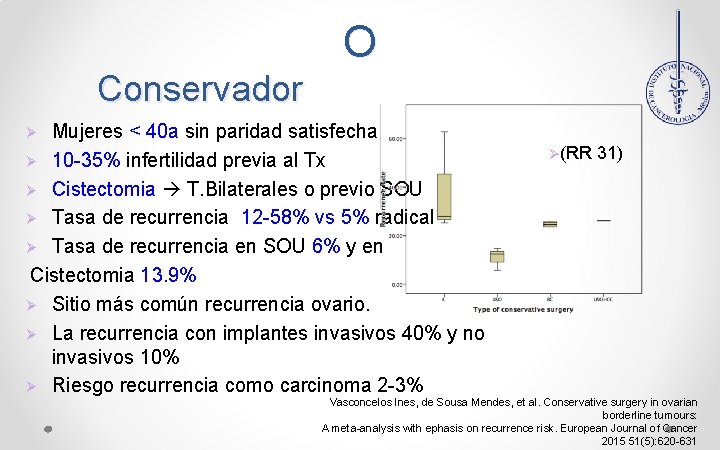
MANEJ O Conservador Mujeres < 40 a sin paridad satisfecha Ø 10 -35% infertilidad previa al Tx Ø Cistectomia T. Bilaterales o previo SOU Ø Tasa de recurrencia 12 -58% vs 5% radical Ø Tasa de recurrencia en SOU 6% y en Cistectomia 13. 9% Ø Sitio más común recurrencia ovario. Ø La recurrencia con implantes invasivos 40% y no invasivos 10% Ø Riesgo recurrencia como carcinoma 2 -3% Ø Ø(RR 31) Vasconcelos Ines, de Sousa Mendes, et al. Conservative surgery in ovarian borderline tumours: A meta-analysis with ephasis on recurrence risk. European Journal of Cancer 2015 51(5): 620 -631

MANEJ O No realizar cistectomia en mucinosos 13% recurrencia como carcinoma. Ø Ø Riesgo de progresión a carcinoma estimado es de 2 -3% El re- estadiaje quirúrgico: Incrementa estadiaje 17. 6% y tumor residual 24. 7% Ø Completar la cirugía post al emb es controversial , o hasta la menopausia por la preservación función endocrina Ø La única indicación: presencia de microinvasión, implantes invasivos y carcinoma intraepitelial C. Uzan, E. Muller, A. Kane et al. Prognostic factors for recurrence after conservative treatment in a series of 119 patients with stage I serous borderline tumors of the ovary. Annals of Oncology 2014 (25) 166 -171. Rosa Maria Alvarez et al. Fertility sparing treatment in borderline ovarian tumours. Ecancer 2015(9) 507

Estudio COHORTE . Chaim Sheba Medical Center Israel 1981 al 2011. 246 p TLO 59 p TLO EC avanzados (EC IC ) 23 p ECI, 8 p EC II, 28 p EC III Características de las pacientes Edad , Histologia, EC, Implantes invasivos, QT y CA 125 Tipos de CX Cx Preservadora de la fertilidad: conservar útero y ovario CX Conservadora : Resección del tumor macroscópico CX Estadiaje: Inspección peritoneal, omentectomía, muestreo linfático. Incompleto 27 p Completo 33 p OBJETIVO: Evaluar el impacto de la CX Preservadora de la fertilidad en TOL en estadios avanzados. Limor Helpman, M. D. Mario E. Beiner, M. D. et al. Sefety of ovarian conservation and fertility preservation in advancer borderline ovarian tumors. Fertility and Sterility 2015

Conclusiones A pesar de tener un excelente pronóstico las p con TLO, la tasa de recurrencia se eleva 30 -50% en EC avanzados Los factores asociados a recurrencia: Edad, EC avanzado, Tipo histológico seroso y mucinoso, patrón micropapilar , implante invasivo Seg 55 meses. 27 p Rec a los 30. 6 meses. El riesgo de Rec con QX conservadora en EC tempranos 13% 25/27 TX Qx 2. - Rec 7/14 QT y 6/14 QX y en EC avanzados 38% CX Conservadora Rec temprana 27 vs 39 m Limor Helpman, M. D. Mario E. Beiner, M. D. et al. Sefety of ovarian conservation and fertility preservation in advancer borderline ovarian tumors. Fertility and Sterility 2015

CIA T. Seroso: Variable Conclusiones La mediana de tiempo es de 2 + c/ implante invasivo 1. 7 años (0. 3 - 6. 2 a) c/ microinvasíón estromal Dx: USG, elevación de CA 125 y Enf residual. clínico T. Mucinoso: Tasa SG a 5 y 10 a 90 y 80% con enfermedad recurrente 98. 9 y c/ Ca intraepitelial 94. 4% sin recurrencia p: 02080 Post Cistectomía CA 125 <35 >35 3 años PLE 0. 003 96. 7 86. 9 Implantes invasivos Si No 77. 2 95. 8 Ascitis Si No 92. 9 92. 5 Linfadenectomía Si No Micropapilas. T. Seroso Si No P <0. 00 1 0. 227 0. 394 92. 8 92. 7 75. 9 94. 3 <0. 00 1 MANEJO: Realizar citorreducción completa de ovario Enfermedad residual <0. 00 Tasa de sobrevida de 12% vs 60% cuando esta NO se Si 70 1 realiza correctamente No 95 Qx preservadora de 0. 034 Recurrencia Transformación maligna 20 -30% fertilidad 98. 7 Si 89. 9 No Morice P et al. Borderline ovarian tumour: pathologic diagnostic dilemma and risk factors for invasive or lethal recurrence. The Lancet 2012; 13: 103 - 115 K. K Shih, Q. Zhou, J. Huh et al. Risk factors for recurrence of ovarian borderline tumors. Gynecologic Oncology. , 2011; 120: 480 -484 Lenhard M et al- Long-term follow up after ovarian borderline tumor: Relapse and survival in a large patient cohort. . European Journal of Obstetrics and Gynecology and Reproductive Biology 2009; 145, 189 -194.

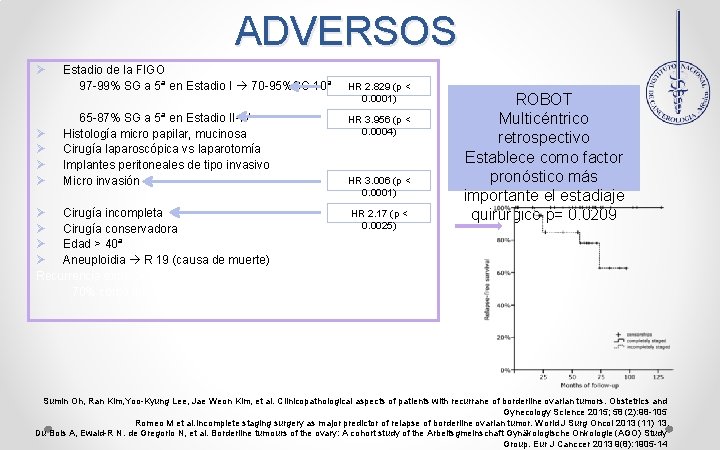
ADVERSOS Ø Estadio de la FIGO 97 -99% SG a 5ª en Estadio I 70 -95%SG 10ª HR 2. 829 (p < 0. 0001) 65 -87% SG a 5ª en Estadio II-IV HR 3. 956 (p < 0. 0004) Ø Histología micro papilar, mucinosa Ø Cirugía laparoscópica vs laparotomía Ø Implantes peritoneales de tipo invasivo HR 3. 006 (p < Ø Micro invasión 0. 0001) HR 2. 17 (p < Ø Cirugía incompleta 0. 0025) Ø Cirugía conservadora Ø Edad > 40ª Ø Aneuploidia R 19 (causa de muerte) Recurrencia extra ovárica 70% como tumor limítrofe y 30% como carcinoma ROBOT Multicéntrico retrospectivo Establece como factor pronóstico más importante el estadiaje quirúrgico p= 0. 0209 Sumin Oh, Ran Kim, Yoo-Kyung Lee, Jae Weon Kim, et al. Clinicopathological aspects of patients with recurrane of borderline ovarian tumors. Obstetrics and Gynecology Science 2015; 58 (2): 98 -105 Romeo M et al. Incomplete staging surgery as major predictor of relapse of borderline ovarian tumor. World J Surg Oncol 2013 (11) 13. Du Bois A, Ewald-R N. de Gregorio N, et al. Borderline tumours of the ovary: A cohort study of the Arbeitsgmeinschaft Gynäkologische Onkologie (AGO) Study Group. Eur J Canccer 2013 9(8): 1905 -14

ADYUVANTE Ø No se ha demostrado que la QT incremente la sobrevida Ø La respuesta a los agentes citotóxicos es mínima por la baja tasa mitótica Ø No responden a inhibidores de estrógeno Ø Se ha observado respuesta despúes de una Qx T. Seroso con presencia de implantes invasivos (Cisplatino-Carboplatino, Placlitaxel o Docetaxel) Ø La QX efecto positivo en la tasa de mortalidad en comparación con QT adyuvante OR 7. 44 CI : 3. 39 - 16. 32 p < 0. 0005 Vasconcelos I, Olschewski J et al- Limited efficacy of platinum- based adyuvant treatment on the outcome of bordeline ovvarian tumors. European Journal of Obstetrics ando ginecology and reproductive biology. 2015 186: 26 -33 Morice P et al. Borderline ovarian tumour: patholocial diagnostic dilemma and risk factors for invasive or letal recurrence. Lancet Oncol. 2012 (13) 103 -105

TRATAMIENTO ADYUVANTE CONCLUSIONES Ø La sobrevida en las pac con Tumores La tasa de recurrencia fue de un confinados al ovario es del 100% a 15 44. 3% con QT y de 23. 1% CX. a, >30% TLO Serosos desarrollaran implantes invasivos recurrencia y persistencia carcinoma seroso de En ambas la reducción de la bajo grado. recurrencia no fue significativa p= Meta-analisis: 0. 114 y P=0. 181 • 21 -55 años. • >75% EC I. • 2, 019 p TLO seroso , 1, 014 p TLO 6 estudios analizaron la tasa de mucinosos, 50 TLO endom, 48 p TLO mortalidad, demostrando una Otros tendencia a favor de la CX. • 181 p implantes invasivos 132 QT OR: 0. 33; 95% (CI: 0. 91 -1. 171) p: • 36 p QT+CX 13 recurrencia a los 27. 3 meses, 8 (22%) invasivo. 0. 086 Ø El estadiaje incompleto eleva el riesgo de recurrencia HR 1. 77; 95% IC 1. 15 -2. 71; p=0. 0091 Ø Re-estadiaje quirugico tiene impacto en la SLE HR 0. 577; 95% CI: 0. 36 -0. 92; Ines Vasconcerlos et al. A Meta-analysis on the Impact of Platinum-Base Adyuvant Treatment on the Outcome of Borderline Ovarian Tumors With Invasive Implants. P=. 0214 The Oncologist. 2015(201)1 -8

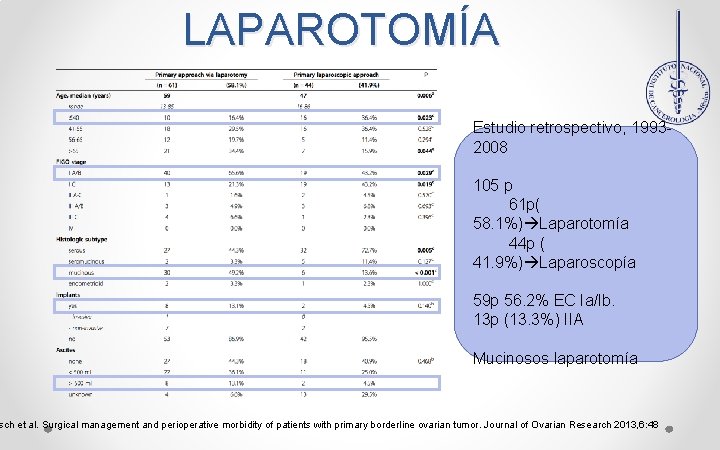
LAPAROTOMÍA Estudio retrospectivo, 19932008 105 p 61 p( 58. 1%) Laparotomía 44 p ( 41. 9%) Laparoscopía 59 p 56. 2% EC Ia/Ib. 13 p (13. 3%) IIA Mucinosos laparotomía sch et al. Surgical management and perioperative morbidity of patients with primary borderline ovarian tumor. Journal of Ovarian Research 2013, 6: 48

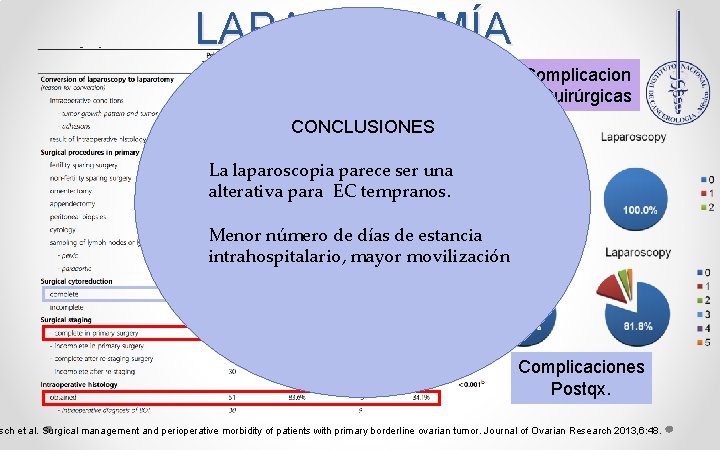
LAPAROTOMÍA Complicacion es. Quirúrgicas CONCLUSIONES La laparoscopia parece ser una alterativa para EC tempranos. Menor número de días de estancia intrahospitalario, mayor movilización Complicaciones Postqx. sch et al. Surgical management and perioperative morbidity of patients with primary borderline ovarian tumor. Journal of Ovarian Research 2013, 6: 48.

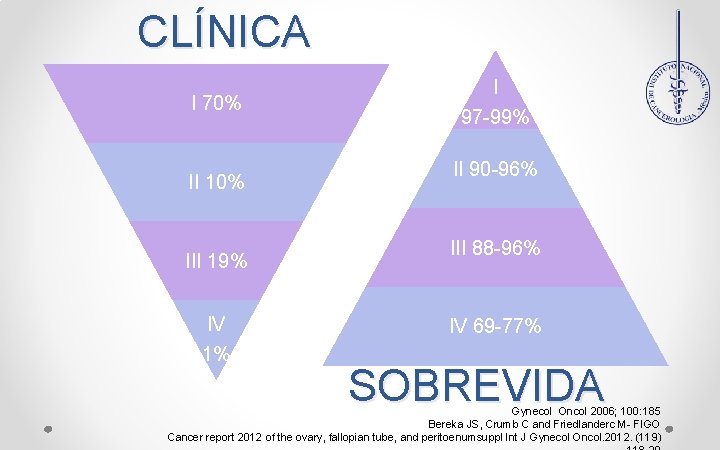
CLÍNICA I 70% II 10% III 19% IV 1% I 97 -99% II 90 -96% III 88 -96% IV 69 -77% SOBREVIDA Gynecol Oncol 2006; 100: 185 Bereka JS, Crumb C and Friedlanderc M- FIGO Cancer report 2012 of the ovary, fallopian tube, and peritoenumsuppl Int J Gynecol Oncol. 2012. (119)

O Ø Cada 3 a 4 meses por dos años Ø Cada 6 meses del 3º al 5º año Ø Anual EF, USG transvaginal, Niveles de Ca 125 y CA 19 -9 en caso de mucinoso Sospecha de recurrencia local solicitar una RM pélvica Sospecha de recurrencia extraperitoneal CT o PET Ø Proponen Seguimiento por laparoscopia a los 6 meses de la Qx en TLO de alto riesgo NCCN Clinical practice guideline in oncology. 2015 Domenica Lorusso, Marina Ratti et al. High Risk Borderline Ovarian Tumors: Analysis of Clinicopathological Features and Prognostic Impact of Different Follow Up Strategies. 2014. 183 -192


Estudio retrospectivo (Instituto Gustave Roussy 1965 -1997) 186 p con TLO 42 p se les realizó linfadenectomía. 24 p LP/ 6 p LPa / 12 LPy. Pa (5 actividad macroscópica) Objetivo Analizar la frecuencia del involucro ganglionar y resultados clínicos de las p que se realizó linfadenectomía. 96 p ECI 56 Serosos, 30 mucinosos, 9 mixtos 1 endometrioide 90 p BOT Enfermedad peritoneal 80 p ( serosos) 29 ECII y 51 EC III 10 p ( mucinoso) pseudomixoma Eliminados 42 p 36 Linfadenectomía y 6 p muestreo ganglionar. J Am Coll Surg 195 (2002) 332 - 338

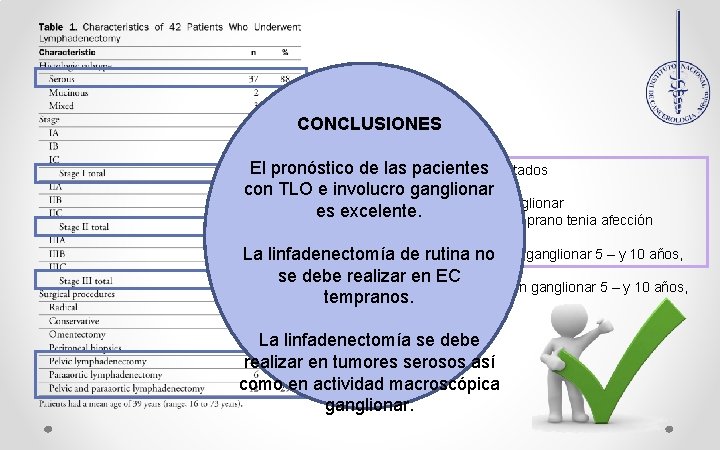
CONCLUSIONES El pronóstico de las pacientes Resultados con TLO e involucro ganglionar Ø El 19% tenia extensión ganglionar es excelente. Ø Ninguna de las p en EC temprano tenia afección ganglionar Ø La SG en las p sin afección ganglionar 5 – y 10 años, La linfadenectomía de rutina no 100 y 92% se debe realizar en EC Ø La SG en las p con afección ganglionar 5 – y 10 años, tempranos. 100% y 83% La linfadenectomía se debe realizar en tumores serosos así como en actividad macroscópica ganglionar.

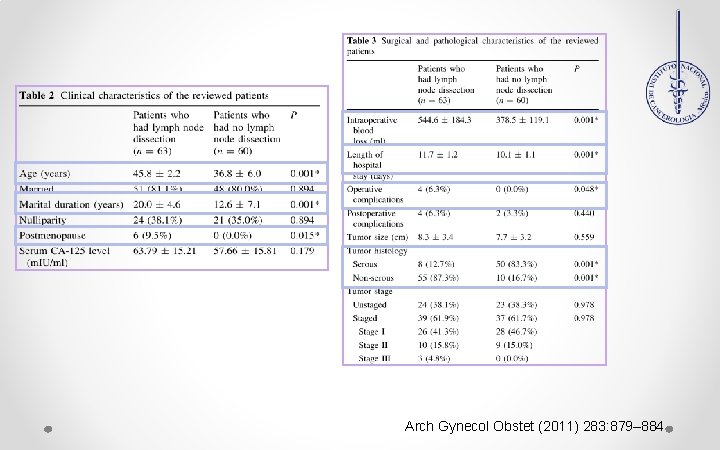
Estudio retrospectivo multicéntrico, Ankara, Turquía. (1999 -2009) Ninguna paciente recibió QT neo Todos los pacientes fueron operados durante el estudio. 123 pacientes con diagnostico de TLO. Procedimientos Quirúrgicos: ØEstadificación completa 63 p ØSalpingo Ooforectomía unilateral 41 p ØCistectomía 14 p ØEstadificación sin linfadenectomía 5 p No se realizó intervención laparoscopica. El diagnóstico de BOT se confirmo por histologia. OBJETIVO: ¿Es necesaria la linfadenectomía para el tratamiento de los TLO? El seguimiento fue mediante examen físico, US TV, CA-125 c/3 m 1 año y c /6 m durante 2 años. Arch Gynecol Obstet (2011) 283: 879– 884

Arch Gynecol Obstet (2011) 283: 879– 884

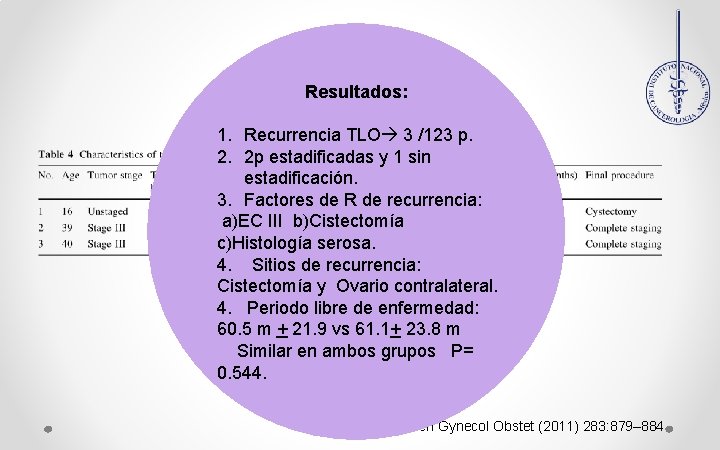
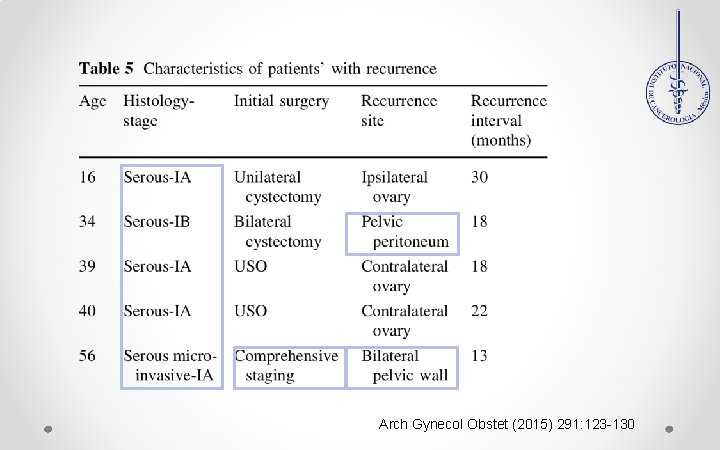
Resultados: 1. Recurrencia TLO 3 /123 p. 2. 2 p estadificadas y 1 sin estadificación. 3. Factores de R de recurrencia: a)EC III b)Cistectomía c)Histología serosa. 4. Sitios de recurrencia: Cistectomía y Ovario contralateral. 4. Periodo libre de enfermedad: 60. 5 m + 21. 9 vs 61. 1+ 23. 8 m Similar en ambos grupos P= 0. 544. Arch Gynecol Obstet (2011) 283: 879– 884

Conclusiones Se observo recaídas en pacientes en quienes se les realizo cirugía conservadora La disección de ganglios linfáticos debe realizarse siempre que los beneficios superen los riesgos de recaidas esperadas La evaluación retroperitoneal se debe realizar a las pacientes que tienen alto riesgo de recurrencia Arch Gynecol Obstet (2011) 283: 879– 884

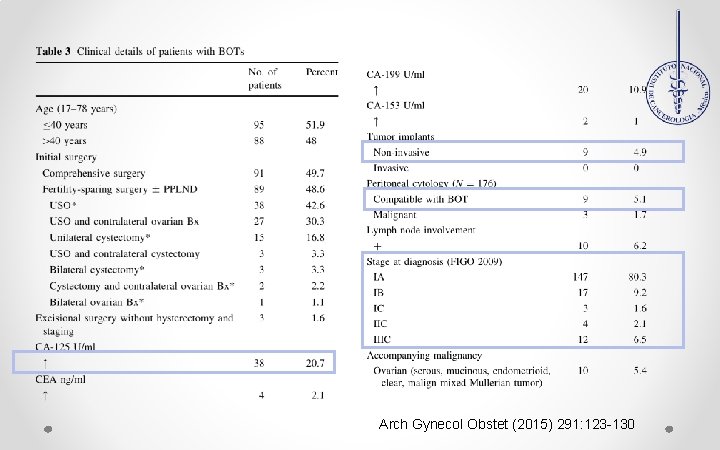
Estudio retrospectivo Ankara, Turquía. (2000 -2013) Edad MT (Ca 125, CEA, CA 153, Ca 199) Cirugía Histología Estado ganglionar Diagnostico definitivo OBJETIVO: ¿Es necesaria la linfadenectomía para el tratamiento de los TLO? CIRUGIA RADICAL CIRUGIA CONSERVADORA MUESTREO PERITONEAL HTA SOB LINF PELVICA Y PARA-AORTICA APENDICECTOMIA Y OMENTECTOMIA USO+ BIOPSIA CONTRALATERAL USO+ CISTECTOMIA CONTRALATERAL CISTECTOMIA BILATERAL Arch Gynecol Obstet (2015) 291: 123 -130

183 Pacientes 91 HTA 176 Lavado peritoneal 153 Apendicectomia 163 Omentectomia 159 Linfadenectomia Pelvica/ paraaortica La media de # Gl disecados fue de 56 (12 -173) De las 159 L solo 10 ( 6. 2%) presentaron alguna anormalidad. 4 endosalpingiosis 3 Implantes inclusiones glandulares benignas 2 implante BOTS 1 Positivo adenocarcinoma seroso Arch Gynecol Obstet (2015) 291: 123 -130

Arch Gynecol Obstet (2015) 291: 123 -130

Arch Gynecol Obstet (2015) 291: 123 -130

Conclusion es Cirugía es la piedra angular del tratamiento. Los BOT tienen excelente pronóstico con una baja tasa de recurrencia La presencia de microinvasion o patron micropapilar incrementa el riesgo de recurrencia La persistencia y la Recurrencia se increnta con el TX conservador 12 -58% Cistectomia 0 -20% SO. Arch Gynecol Obstet (2015) 291: 123 -130

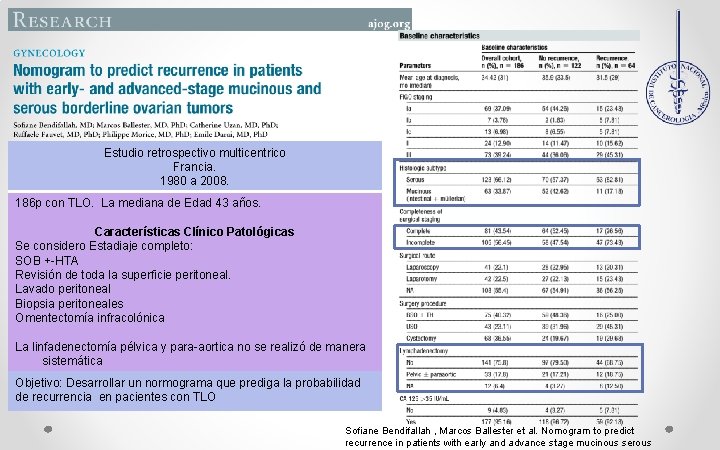
Estudio retrospectivo multicentrico Francia. 1980 a 2008. 186 p con TLO. La mediana de Edad 43 años. Características Clínico Patológicas Se considero Estadiaje completo: SOB +-HTA Revisión de toda la superficie peritoneal. Lavado peritoneal Biopsia peritoneales Omentectomía infracolónica La linfadenectomía pélvica y para-aortica no se realizó de manera sistemática Objetivo: Desarrollar un normograma que prediga la probabilidad de recurrencia en pacientes con TLO Sofiane Bendifallah , Marcos Ballester et al. Nomogram to predict recurrence in patients with early and advance stage mucinous serous

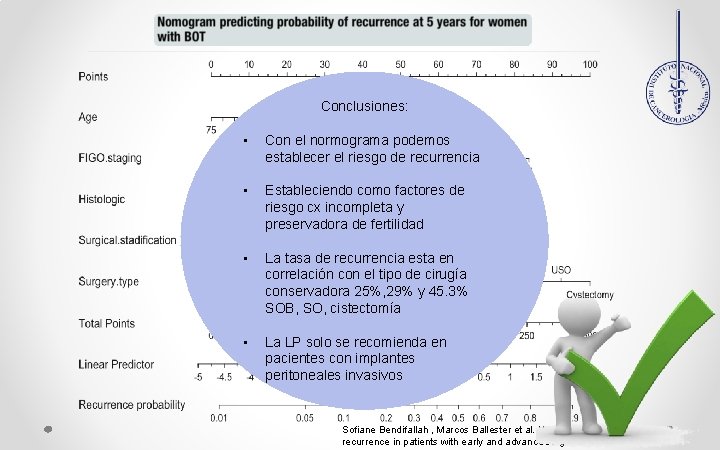
Conclusiones: • Con el normograma podemos establecer el riesgo de recurrencia • Estableciendo como factores de riesgo cx incompleta y preservadora de fertilidad • La tasa de recurrencia esta en correlación con el tipo de cirugía conservadora 25%, 29% y 45. 3% SOB, SO, cistectomía • La LP solo se recomienda en pacientes con implantes peritoneales invasivos Sofiane Bendifallah , Marcos Ballester et al. Nomogram to predict recurrence in patients with early and advance stage mucinous serous

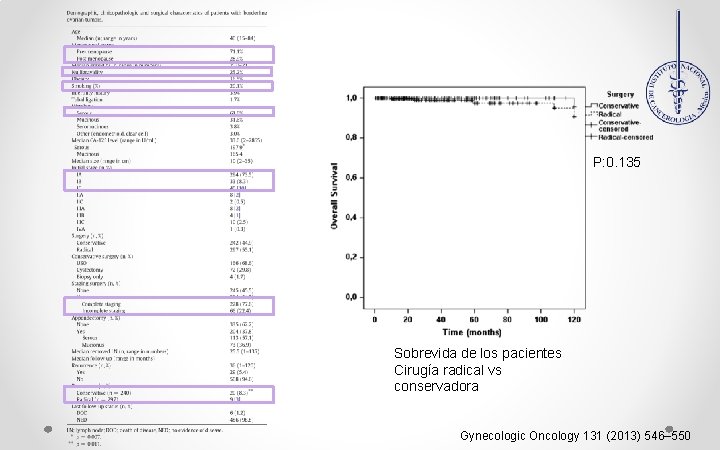
Estudio retrospectivo multicéntrico, 14 centros Turcos. 539 pacientes con diagnostico de TLO. ØConservador: S. O. Unilateral / Cistectomía ØRadical: SOB Las pacientes que se llevaron a Qx. Estadificadora ØCompleta: Lav Peritoneal+ Bx omento y peritoneo + Linfadenectomía Sistemática o Selectiva ØIncompleta: Cuando NO se realizo la Linf. Objetivo Establecer el efecto del manejo quirúrgico inicial, estadificación quirúrgica Gynecologic Oncology 131 (2013) 546– 550

P: 0. 135 Sobrevida de los pacientes Cirugía radical vs conservadora Gynecologic Oncology 131 (2013) 546– 550

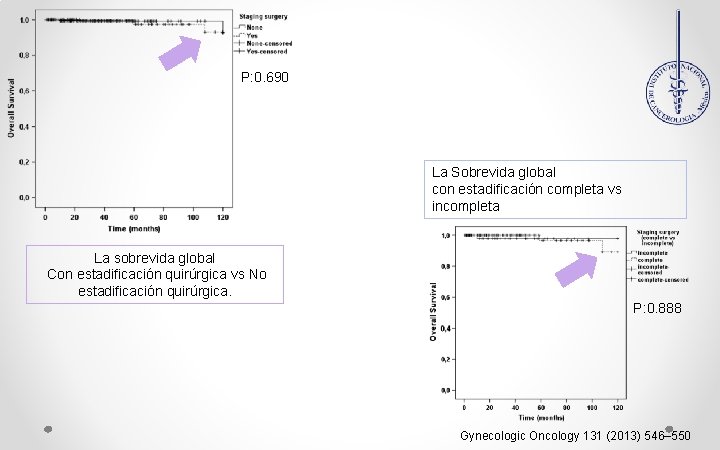
P: 0. 690 La Sobrevida global con estadificación completa vs incompleta La sobrevida global Con estadificación quirúrgica vs No estadificación quirúrgica. P: 0. 888 Gynecologic Oncology 131 (2013) 546– 550

Conclusiones Ø Sugiere FR: Nuliparidad y Tabaquismo Sobrevida de acuerdo con la apendicectomía Ø DX por TRANS sensi 45 -78% ( >15 cm >Error) Ø La CX conservadora vs Radical ( T. Rec 8. 3 vs 3% No siendo significativa) P: 0. 218 Sobrevida de acuerdo a la muestra ganglionar, si se hizo o no disección Ø La linfadenectomía tiene un pobre P = 0. 861 valor pronóstico. Ø NO se recomienda la Linfadenectomía en TLO. Gynecologic Oncology 131 (2013) 546– 550

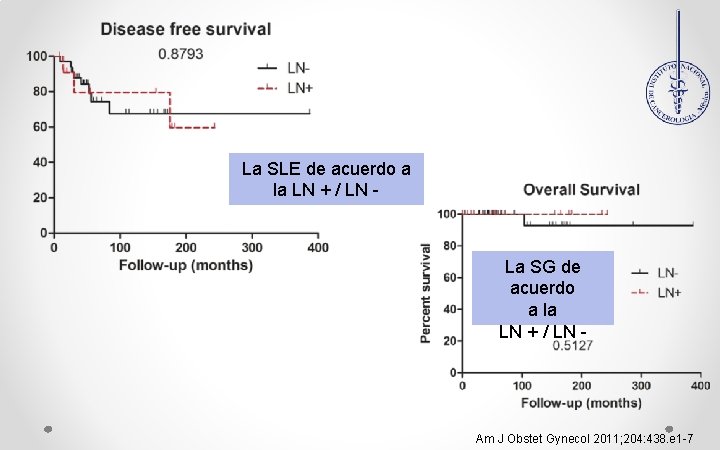
Estudio retrospectivo multicéntrico Institute “Gustave Roussy” Francia 1973 -2006. 171 p TLO 49 pac con EC III-IV Se comparan las características patológicas y sobrevida según estado ganglionar Objetivo Evaluar el valor pronostico de enfermedad ganglionar en los TLO Am J Obstet Gynecol 2011; 204: 438. e 1 -7

Ø Ø Ø Resultados 49 p 14 (28. 6%) tenia G +. 45 p LP Ø 20 p LP 25 LP/Pa 4 p LPa La media de G disecados 24. 1 en el grupo GL+ y 11. 3 en el grupo de GL- (P= 0. 006) Implantes macroscópicos en el omento estaban asociados con G+ (P = 0. 21) Los implantes macroscópicos en el ovario no se asociaron a G+ Recurrencia según afección linfática 25% con GL+ vs 23. 5% con GL - Am J Obstet Gynecol 2011; 204: 438. e 1 -7

La SLE de acuerdo a la LN + / LN - La SG de acuerdo a la LN + / LN - Am J Obstet Gynecol 2011; 204: 438. e 1 -7

Conclusiones: La SLE de acuerdo LN+ a los 5 -10 a 1. La Linfadenectomía sistemática en los TLO, no proporciona 0: GL+ (98 y 97%) información pronóstico adicional. 1: GL- (95 y 89%) 2 -No se Recomienda la realización 2: Sin muestreo de la misma en EC III / IV Am J Obstet Gynecol 2011; 204: 438. e 1 -7

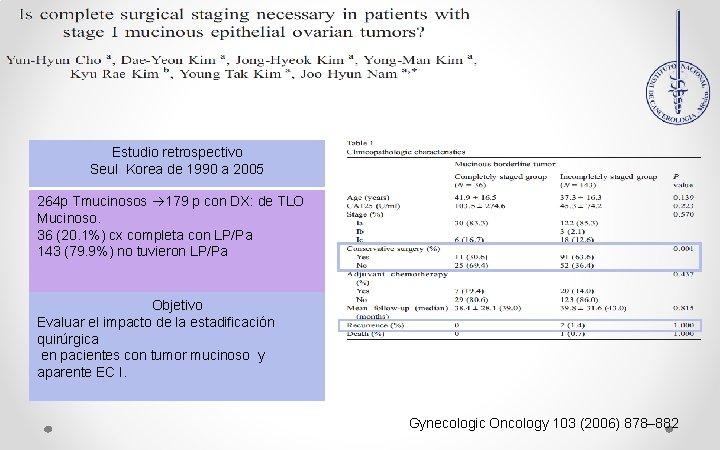
Estudio retrospectivo Seul Korea de 1990 a 2005 264 p Tmucinosos 179 p con DX: de TLO Mucinoso. 36 (20. 1%) cx completa con LP/Pa 143 (79. 9%) no tuvieron LP/Pa Objetivo Evaluar el impacto de la estadificación quirúrgica en pacientes con tumor mucinoso y aparente EC I. Gynecologic Oncology 103 (2006) 878– 882

Conclusiones: No hubo diferencia significativa en la SLE ni en la SG • La incidencia de afección ganglionar en los tumores mucinosos es de 3%. • Índices de recurrencia similares en pacientes con afección ganglionar. • La estadificación quirúrgica completa no ha mostrado una mejor sobrevida en estos Las recurrencias: 7 pacientes, por lo cual NO se recomienda 3 (11. 5%) Cx. Completa 4 (6. 8%) Cx. Incompleta P= 0. 670 2 GL / 3 Peritoneo / 2 Extra Ab. Gynecologic Oncology 103 (2006) 878– 882

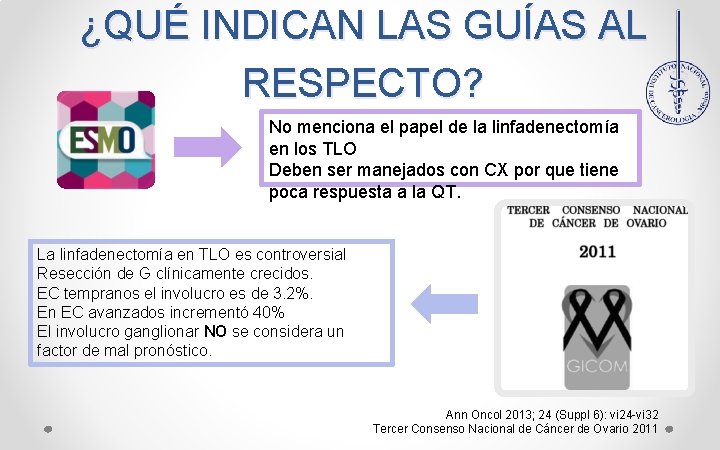
¿QUÉ INDICAN LAS GUÍAS AL RESPECTO? No menciona el papel de la linfadenectomía en los TLO Deben ser manejados con CX por que tiene poca respuesta a la QT. La linfadenectomía en TLO es controversial Resección de G clínicamente crecidos. EC tempranos el involucro es de 3. 2%. En EC avanzados incrementó 40% El involucro ganglionar NO se considera un factor de mal pronóstico. Ann Oncol 2013; 24 (Suppl 6): vi 24 -vi 32 Tercer Consenso Nacional de Cáncer de Ovario 2011

¿QUÉ INDICAN LAS GUÍAS AL RESPECTO? Si la paciente no desea preservación de la fertilidad la cirugía estadificadora es recomendada. Sin embargo aunque la evidencia no muestra mayor sobrevida al realizarse la omentectomía y linfadenectomía , la reclasificación a enfermedad invasora NCCN Guidelines Version 1. 2015 Ovarian Cancer puede ocurrir.

Análisis Retrospectivo de 93 p con TLO en los cuales se realizo unas estatificación quirúrgica completa vs. los que no se realizó. El 17 % de los pacientes se re estadificaron y solo el 6% de los pacientes fue en base al estado Ganglionar. La SG y PLE no se modifico en los pacientes no estadificados. Winter et al Obstet Gynecol 2002; 100: 671– 6 La linfadenectomía P/Pa no se considera necesaria. Involucro ganglionar no disminuye la sobrevida, ni la disección de esta la incrementa. La permanencia de los GL favorece la recurrencia en estos sitios así como la progresión al carcinoma, excepcional en los TLO. No justificando la morbilidad asociada a la linfadenectomia sistemática Ecancer(2014)8: 403

De las 30 % de los pacientes se les realizo LP el 21% afección. No se encontró diferencia estadística con respecto a recurrencia y sobrevida libre de enfermedad comparando a las pacientes que se les realizó linfadenectomía contra las que se omitió el procedimiento. European Journal of Obstetrics & Gynecology and Reproductive Biology 145 (2009) 189– 194 “La linfadenectomía solo tiene lugar en caso de los TLO” A. Ayhan et al. Gynecologic Oncology 98 (2005) 439 -445

“La linfadenectomía puede omiterse en EC avanzados, ya que no hay diferencia en la tasa de recurrencia ni se sobrevida. ” Indian Journal of Medical and Pediatric Oncology 29(2008)20 -26 “La linfadenectomía no es parte del procedimiento estándar. Se reporta un 18. 9% de involucro ganglionar en pacientes con TLO La linfadenectomía puede omitirse en pacientes EC I-III ya que no existe diferencia en la SLE ni la SG” Clinical Obstetric and Gynaecology 26 (2012)325 -336

“La linfadenectomía NO esta indicada, porque la tasa de recurrencia y sobrevida en las pacientes con y sin linfadenectomía son similares” The oncologist 2012; 17: 1515 -1533 “La utilidad pronostica de la linfadenectomía es baja. Se muestra en el meta-análisis de 97 estudios, con 4000 p 98% se SG a 6. 5 años en mujeres con GL positivos” Am J Obstet Gynecol 2011; 204: 438 “El involucro ganglionar se presenta hasta en un 30% de los T. L. O, es controversial se el involucro ganglionar disminuye la SLE , así como si este puede ser un sitio de recurrencia para

CONCLUSIONES Ø Los TLO corresponden a un 10 -15% de los tumores epiteliales de ovario Ø La mayoría diagnosticados en etapa reproductiva. Tienen un excelente pronóstico Ø Los factores de riesgo y protectores que ocurren en los TLO son similares a los carcinomas sin embargo, la asociación con la mutación del BRCA es excepcional. Ø Los TLO se clasifican de acuerdo a la FIGO. El 70 -80% estadio I, comparados con el 25% de los carcinomas. Ø La mayoría de los TLO son serosos 53 -65% , lo mucinosos 32 -42% Ø El estadiaje quirúrgico es el factor pronóstico más importante de sobrevida

CONCLUSIONES Ø En los estadios clínicos avanzados se puede asociar un involucro ganglionar hasta de un 27% (pélvicos, mesentéricos, para-aórticos y subdiafragmáticos) Ø El diagnostico definitivo es histológico. Ø El factor de recurrencia mas importante es la presencia de implantes invasivos (11 vs 45%). Ø Otro factor predictor de recurrencia es la presencia de micro-invasión. Ø Los T. Serosos se asocian 35% con implantes peritoneales 15 -25% invasivos

CONCLUSIONES Ø EL transoperatorio puede subdiagnosticar TLO como Tumores benignos en un 25 -30% y carcinomas como TLO en un 20 -30%. Ø Los TLO con factores de riesgo altos para enfermedad invasora, determinaría el grupo de pacientes que tendrían beneficio de la linfadenectomía Ø La enfermedad ganglionar pélvica y para aortica no tiene impacto en la sobrevida y la linfadenectomía no la incrementa. Ø La linfadenectomía se asocia a un incremento en la morbilidad hasta de un 8% Ø No se justifica la Re estadificación quirúrgica en las pacientes con TLO Ø Se necesitan mas ensayos clínicos prospectivos para definir el papel de la linfadenectomía.