TUMEURS CEREBRALES primitives de lAdulte Pr E CohenJonathan

TUMEURS CEREBRALES primitives de l’Adulte Pr E. Cohen-Jonathan Moyal

Epidémiologie • Représente moins de 5% de l’ensemble des cancers • 80% localisés encéphale; 20% moelle • Pics : enfance et 50 -75 ans; étude + récente qui semble montrer une répartition plus homogène chez l’adulte • Gliomes : 50% des tumeurs primitives du SNC adulte • Incidence ; 7000 nouveaux cas/million d’habitants et par an • Projection : augmentation de l’incidence

Etiologie • Anomalies génétiques : astrocytomes pilocytique des voies optiques, astrocytome du tronc pour neurofibromatose type I; syndrome de turcot (+ polypes intestinaux. . ) • Immunosuppression et lymphomes cérébraux • Irradiation dans l’enfance • Pesticides; fongicides (viticulture) : risque X 2, 6 pour TC et X 3, 2 pour gliomes en particulier

Circonstances de diagnostic • HTIC • Hydrocéphalie (gliome 3ème ventricule, épendymome, T g pinéale. . ) • Signes en foyer : épilepsie; déficit moteur ou sensitifs; hemi-anopsie; troubles du comportement; syndrome dépressif…

L’HTIC : une situation d’urgence • Pronostic vital (engagement) • Pronostic fonctionnel : visuel+++ Traitement : • Hospitalisation; TDM • Corticothérapie : solumédrol +- mannitol • Si hydrocéphalie : dérivation+++
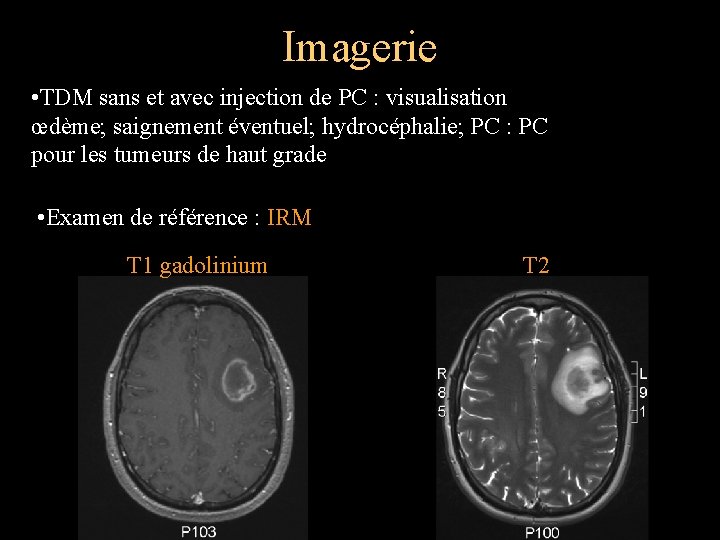
Imagerie • TDM sans et avec injection de PC : visualisation œdème; saignement éventuel; hydrocéphalie; PC : PC pour les tumeurs de haut grade • Examen de référence : IRM T 1 gadolinium T 2
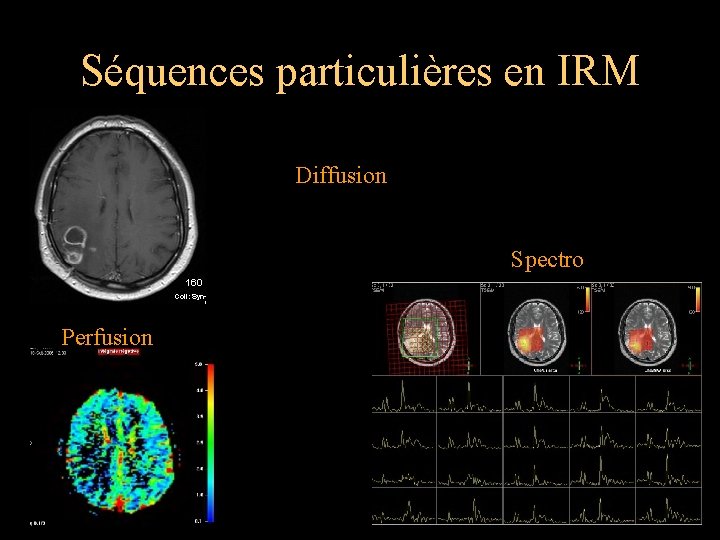
Séquences particulières en IRM Diffusion Spectro Perfusion

Le seul diagnostic • Histologique! • Biopsie chirurgicale ou stéréotoaxique • Chirurgie

Différents types anapath à partir de la cellule d’origine

Classification OMS 2007 des tumeurs gliales • Tumeurs astrocytaires Grade Astrocytome pilocytique Astrocytome subépendymaire gigantocellulaire Astrocytome (fibrillaire, protoplasmique, gémistocytique) Xanthoastrocytome pléiomorphe Astrocytome anaplasique Glioblastome 1 1 2 2 3 4 Tumeurs oligodendrogliales Oligodendrogliome anaplasique 2 3 Gliomes mixtes Oligoastrocytomes 2 Oligoastrocytome anaplasique 3
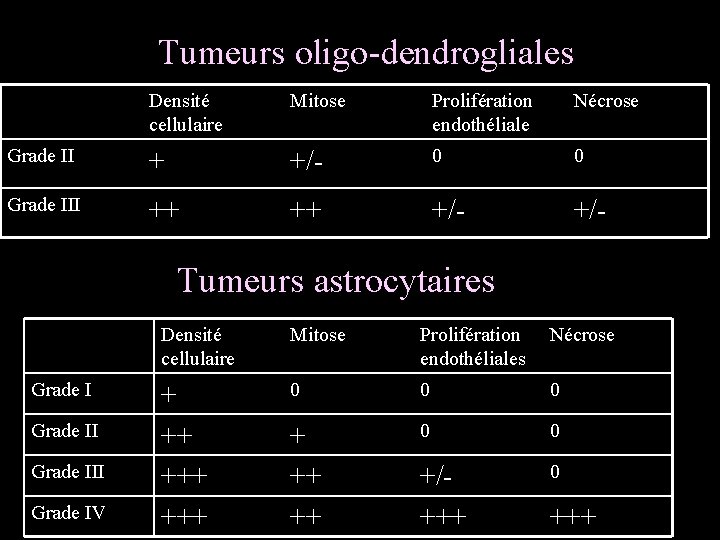
Tumeurs oligo-dendrogliales Densité cellulaire Mitose Prolifération endothéliale Nécrose Grade II + +/- 0 0 Grade III ++ ++ +/- Tumeurs astrocytaires Grade III Grade IV Densité cellulaire Mitose Prolifération endothéliales Nécrose + ++ +++ 0 0 0 + ++ ++ 0 0 +/+++ 0 +++



TUMEURS CEREBRALES • Tumeurs bénignes: - méningiomes - neurinomes - adénomes hypophysaires - craniopharyngiomes

RADIOTHERAPIE DES TUMEURS CEREBRALES • Du point de vue du radiothérapeute – Différents types de tumeurs • Tumeurs gliales • Tumeurs bénignes • Métastases – Environnement identique : tissu cérébral normal et structures critiques (voies optiques, tronc cérébral …) Sensibilité différente à l ’irradiation

RADIOTHERAPIE DES TUMEURS CEREBRALES • Échecs après radiothérapie dus à – une dose d ’irradiation insuffisante au niveau de la tumeur – une extension tumorale au-delà du volume irradié – une dose excessive au niveau du tissu sain augmentation de la dose augmentation du contrôle local mais aussi de la toxicité : donc limite de dose apport des techniques conformationnelles et de l ’IMRT Apport des techniques d’imageries métaboliques dans l’aide à la définition des volumes cibles

Traitements Gliomes de haut grade • Tumeurs gliales haut grade • La médiane de survie est très dépendante des critères de sélection (age, OMS, résidu post-op…) • La radiothérapie permet de doubler la médiane de survie comparativement à la chirurgie seule • Une amélioration de la médiane de survie avec la radiothérapie seule paraît nécessiter une augmentation majeure de la dose Dose standard : 6 O Gy/6 semaines
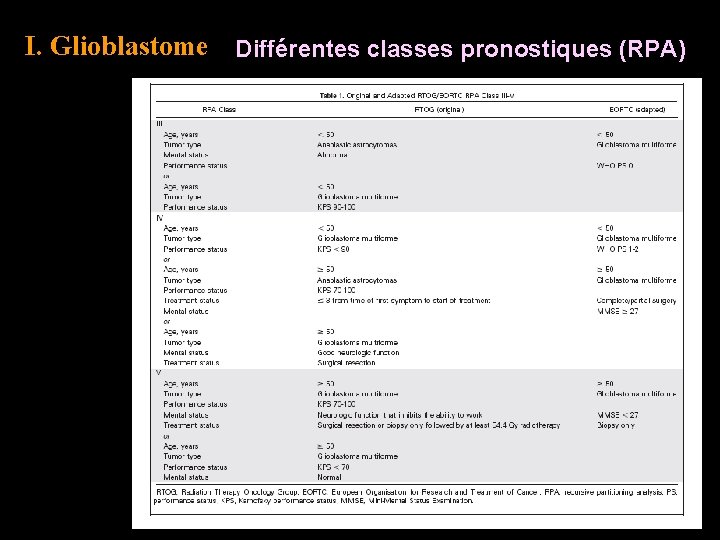
I. Glioblastome Différentes classes pronostiques (RPA)
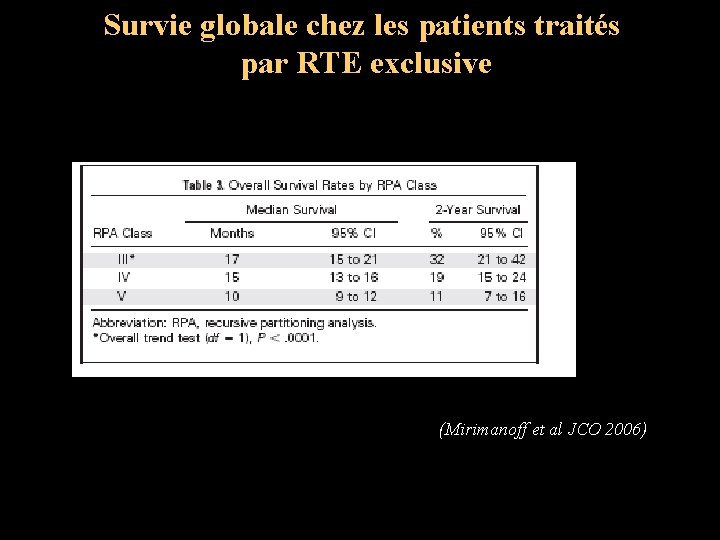
Survie globale chez les patients traités par RTE exclusive (Mirimanoff et al JCO 2006)

Tumeurs gliales haut grade : comment faire mieux? Essais thérapeutiques décevants depuis 1970 – Modifications du fractionnement, radiosensibilisants Essai EORTC 2005 ( Stup et al) : Témodal (+ 3 mois chez patients opérés)
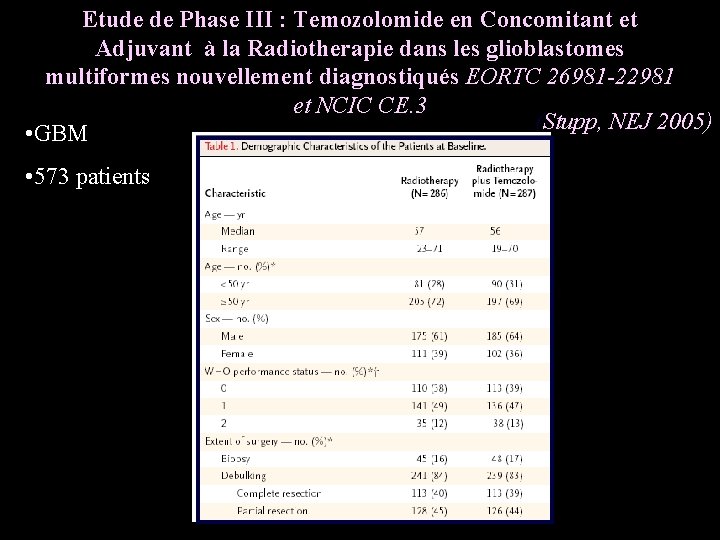
Etude de Phase III : Temozolomide en Concomitant et Adjuvant à la Radiotherapie dans les glioblastomes multiformes nouvellement diagnostiqués EORTC 26981 -22981 et NCIC CE. 3 (Stupp, NEJ 2005) • GBM • 573 patients
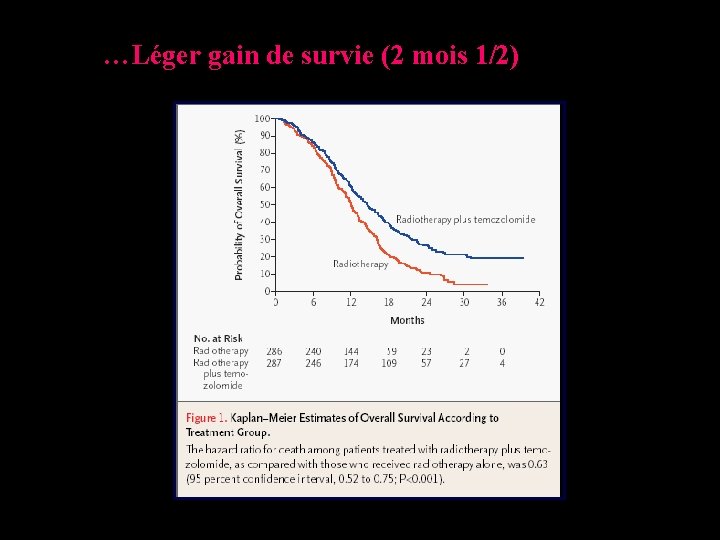
…Léger gain de survie (2 mois 1/2)
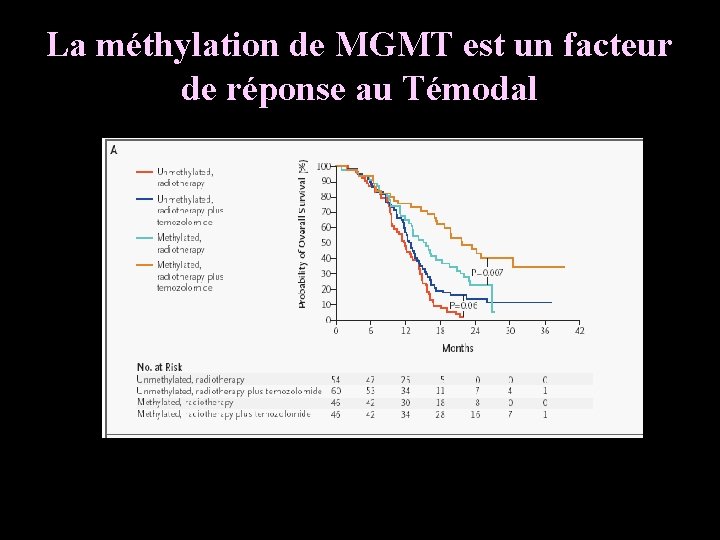
La méthylation de MGMT est un facteur de réponse au Témodal
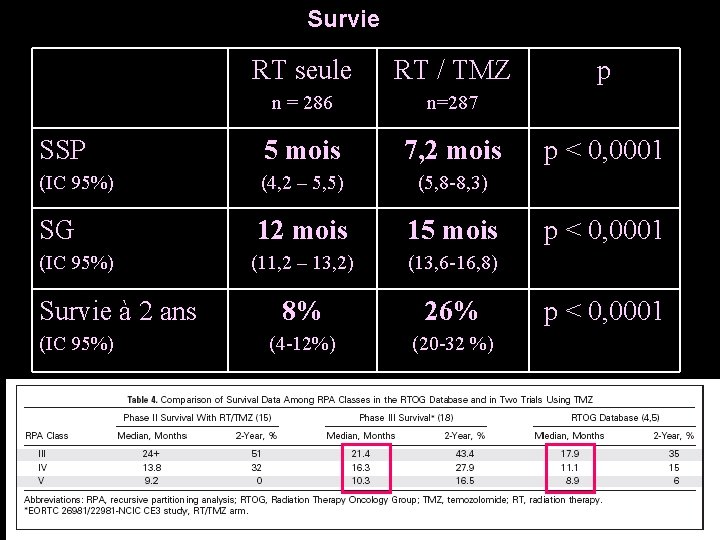
Survie RT seule RT / TMZ n = 286 n=287 SSP 5 mois 7, 2 mois (IC 95%) (4, 2 – 5, 5) (5, 8 -8, 3) SG 12 mois 15 mois (11, 2 – 13, 2) (13, 6 -16, 8) 8% 26% (4 -12%) (20 -32 %) (IC 95%) Survie à 2 ans (IC 95%) • Bonne tolérance p p < 0, 0001

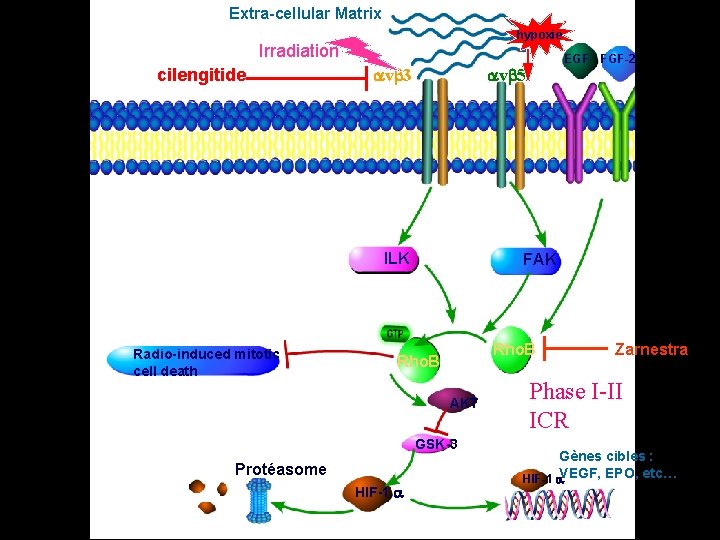
Mais il y a une large marge d’amélioration… Recherche ICR INSERM 563 Dpt Radiation • Radiosensibiliser • Augmenter la dose sur zone radiorésistantes
Extra-cellular Matrix hypoxie Irradiation cilengitide avb 3 avb 5 ILK Radio-induced mitotic cell death FAK Rho. B AKT GSK-3 Protéasome HIF-1 a EGF FGF-2 Zarnestra Phase I-II ICR Gènes cibles : HIF-1 a. VEGF, EPO, etc…
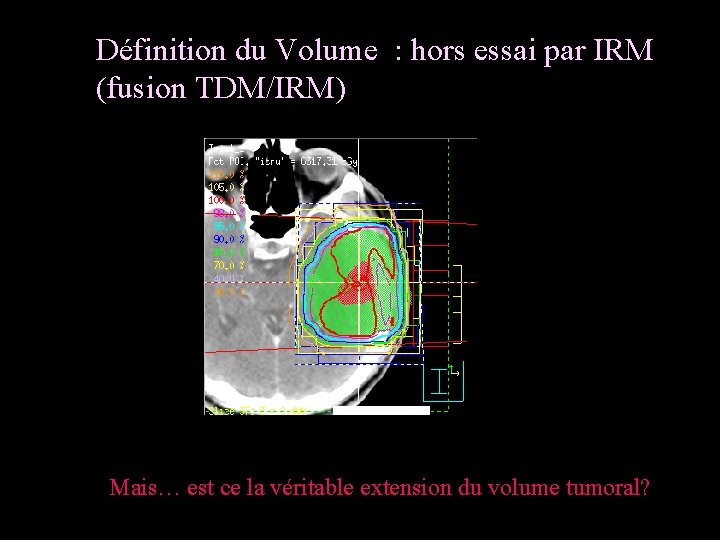
Définition du Volume : hors essai par IRM (fusion TDM/IRM) Mais… est ce la véritable extension du volume tumoral?
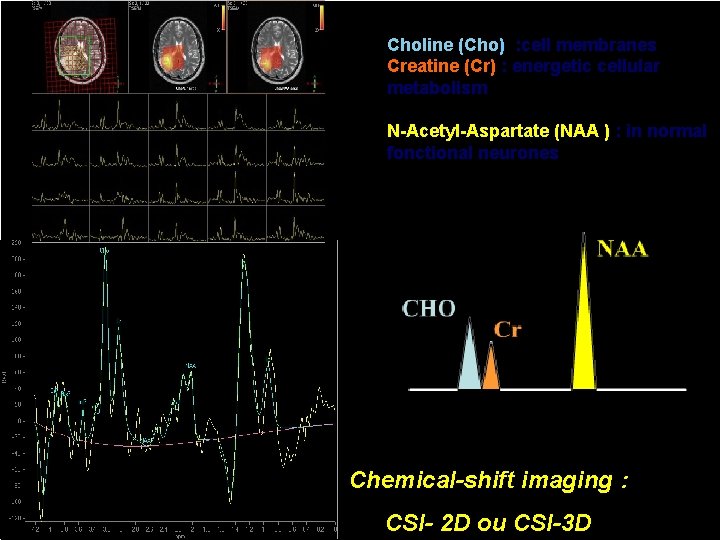
Choline (Cho) : cell membranes Creatine (Cr) : energetic cellular metabolism N-Acetyl-Aspartate (NAA ) : in normal fonctional neurones Chemical-shift imaging : CSI- 2 D ou CSI-3 D
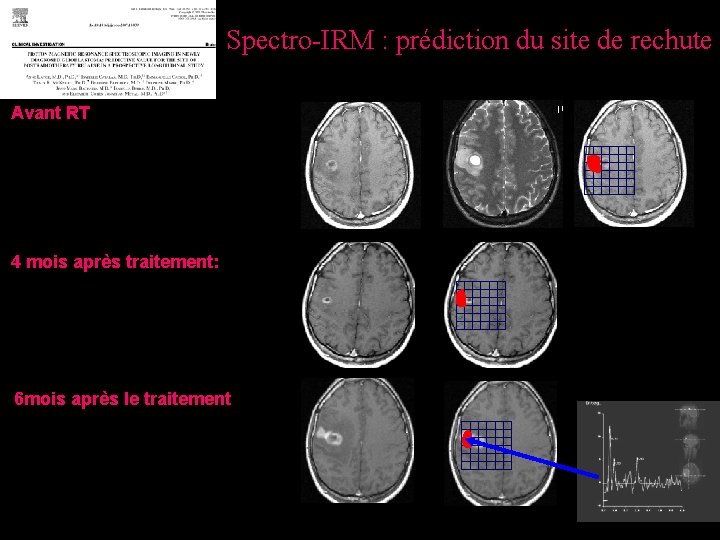
Spectro-IRM : prédiction du site de rechute Avant RT 4 mois après traitement: 6 mois après le traitement

La zone métaboliquement active est une petite partie des anomalies morphologiques Cette zone métaboliquement active prédit le site de rechute apres radiothérapie Extension réelle de la tumeur Zone radiorésistante Définition du volume cible Projet en cours (PHRC 2008) : augmenter la dose sur la zone métaboliquement active

Gliomes de grade III • Oligodendrogliome de grade III (Essai EORTC ; JCO 2006) • La chimiothérapie ne modifie pas la survie • La chimiothérapie majore le temps jusqu’à progression Traitement Standard : Chirurgie + radiothérapie
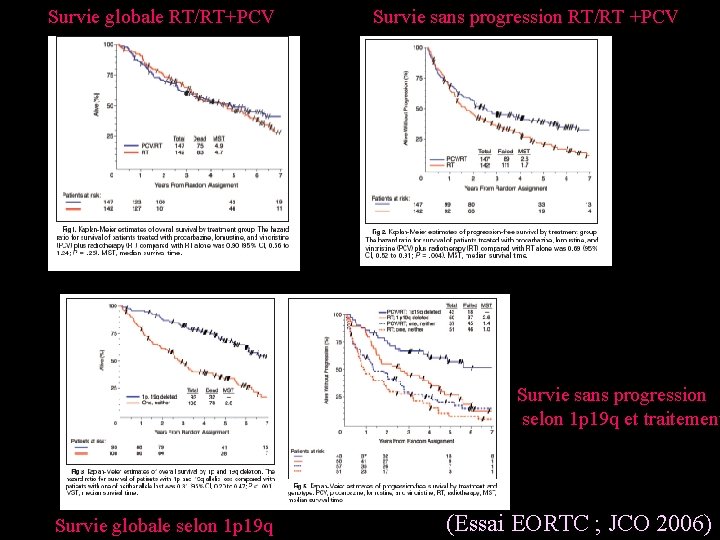
Survie globale RT/RT+PCV Survie sans progression RT/RT +PCV Survie sans progression selon 1 p 19 q et traitement Survie globale selon 1 p 19 q (Essai EORTC ; JCO 2006)

GLIOMES DE BAS GRADE

CHIRURGIE DES GLIOMES DE BAS GRADE • Indications bas grades, tumeurs extirpables – Chirurgie la plus complète possible (Chirurgie éveillée) (Smith, …. M Berger, JCO mars 2008)

RADIOTHERAPIE DES GLIOMES DE BAS GRADE • Gliomes de bas grade, date de radiothérapie? (Toutes histologies ) EORTC : Radiothérapie au diagnostic vs au moment de l ’évolution (clinique ou radiologique ). 54 Gy. 311 pts • Ne modifie pas la survie • Augmente de façon significative le temps jusqu’à progresion

Analyse RPA différencie 4 groupes pronostiques (Bauman et al, Int J Radiat Bio Phys 1999) • G 1 : KPS<70; age>40 ans : MS : 12 mois • G 2 : KPS>70; âge>40 ans, PC+ : MS : 46 mois • G 3 : KPS<70 et âge 18 -40 ou KPS>70, âge >40 ans et PC- : MS : 87 mois • G 4 : KPS>70; âge 18 -40 : MS : 128 mois

• Discussion en fonction de la qualité de l’exerèse Øpas de radiothérapie après chirurgie complète chez les sujets jeunes (< 40 ans) • Discussion fonction critères de gravité : Ø ge >40 ans, Ø comitialité persistante Ø résidu>1 cc Traitement complémentaire : Radiothérapie Option : chimiothérapie par Témodal (Essai EORTC)

RADIOTHERAPIE DES TUMEURS CEREBRALES • Gliomes de bas grade Essai en cours EORTC : age 18 ans, astro, oligo-astro, oligo – 40 ans ou signes neurologiques » Radiothérapie 50, 4 Gy » Témozolomide (1 an) » Etude neuro-psychologique, survie… » Etude 1 p 19 q

RADIOTHERAPIE DES TUMEURS CEREBRALES • Complications de l ’irradiation Évaluées +++ dans les irradiations encéphaliques totales – Effets secondaires aigüs : alopécie , céphalées, somnolence, HTIC, aggravation sympto neuro - œdème ? – Effets secondaires subaigüs (1 -6 mois) : somnolence, confusion, aggravation sympto démyélinisation transitoire ? (30%cas)

RADIOTHERAPIE DES TUMEURS CEREBRALES • Effets secondaires tardifs (>6 mois ++ 2 -3 ans) Formes « mineures» (test psycho-métriques) troubles de l ’attention, de la mémorisation, de l ’apprentissage, difficultés de réinsertion socio - professionnelle Formes majeures troubles équilibre, coordination, mémoire, continence urinaire confusion démence. origine vasculaire, altération synthèse myéline?

RADIOTHERAPIE DES TUMEURS CEREBRALES • Complications de l ’irradiation. Synthèse – Fréquence et gravité des effets secondaires tardifs augmentent avec l ’âge ( > 50 -60 ans) et les antécédents vasculaires – Le risque est fonction de la dose totale, de la dose par fraction et du volume irradié

RADIOTHERAPIE DES TUMEURS CEREBRALES • Utilisation des données de biologie moléculaires dans l’avenir pour mieux comprendre le profil évolutif de ces tumeurs et proposer des traitements ciblés en fonction de ces données • Premières expériences cliniques en cours
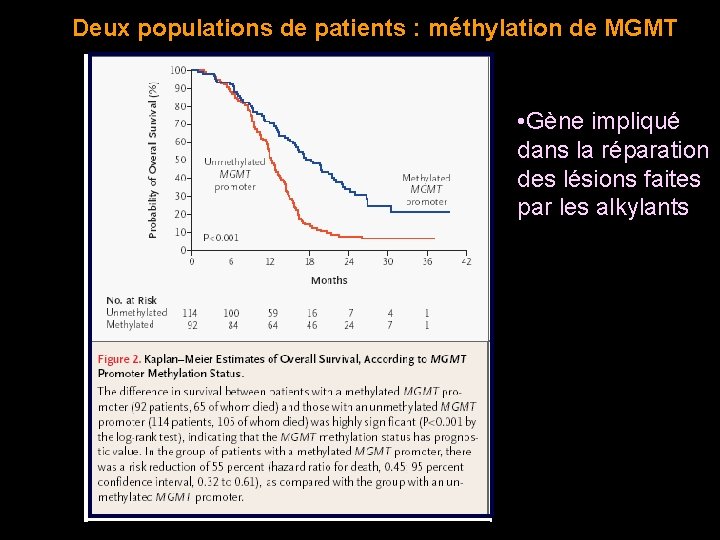
Deux populations de patients : méthylation de MGMT • Gène impliqué dans la réparation des lésions faites par les alkylants
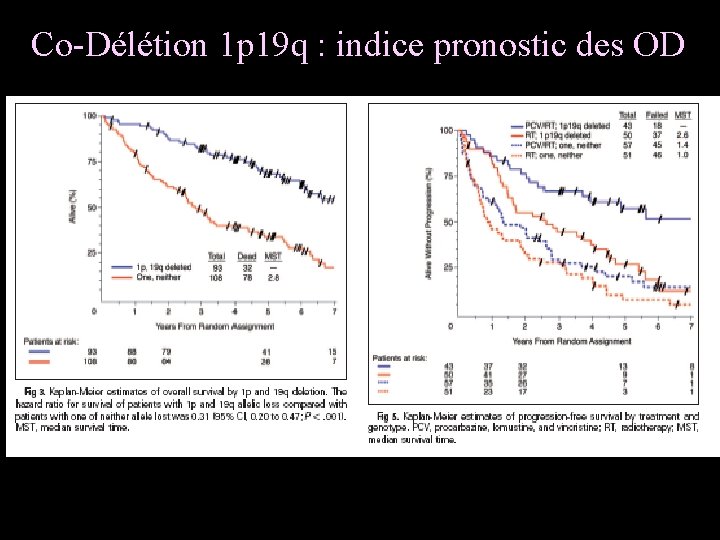
Co-Délétion 1 p 19 q : indice pronostic des OD
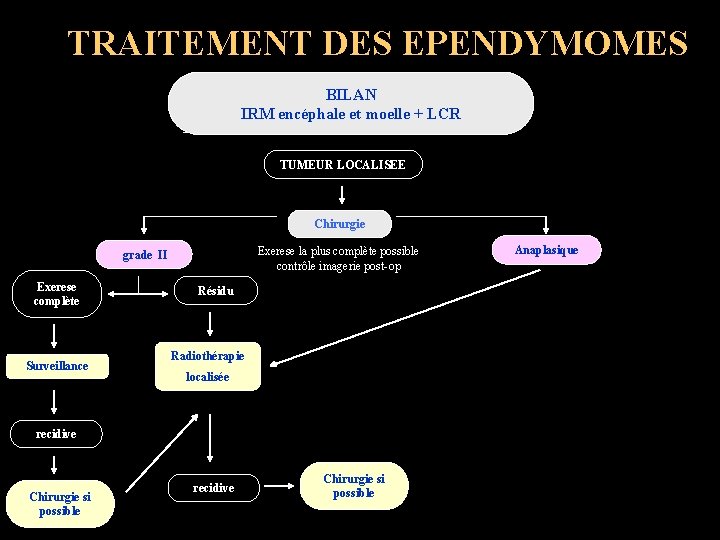
TRAITEMENT DES EPENDYMOMES BILAN IRM encéphale et moelle + LCR TUMEUR LOCALISEE Chirurgie Exerese la plus complète possible contrôle imagerie post-op grade II Exerese complète Surveillance Résidu Radiothérapie localisée recidive Chirurgie si possible Anaplasique

TRAITEMENT DES TUMEURS BENIGNES • Traitement : La chirurgie • La radiothérapie : les indications – tumeurs inextirpables – résidus post-chirurgicaux – récidives post-opératoires

RADIOTHERAPIE DES TUMEURS CEREBRALES • Tumeurs bénignes – intérêt du fractionnement de la dose uniquement destiné à la protection du tissu sain – sophistication des techniques d ’irradiation possible du fait du caractère limité et de la taille des lésions : contention par cadre non invasif permettant repositionnement < 1 mm en moyenne et repérage 3 D de la cible, multiplication des portes d ’entrée des faisceaux, irradiation conformationnelle apport des techniques d ’irradiation fractionnée stéréotaxique

RADIOTHERAPIE DES TUMEURS CEREBRALES • Les indications - méningiomes - neurinomes de l’acoustique - adénomes hypophysaires…





RADIOTHERAPIE FRACTIONNEE STEREOTAXIQUE • Neurinomes de l ’acoustique • 51 pts de 1989 à 1999 • Dose : 56 Gy ( 1. 8 -2 Gy/fraction), 4 champs non coplanaires • 42/51 pts suivi >1 an, médiane 42 mois • Contrôle tumoral à 2 et 5 ans : 100 et 97. 5% • Taux de préservation audition : 85% à 5 ans • Pas de paralysie VII • 2 atteintes du V

RADIOTHERAPIE FRACTIONNEE STEREOTAXIQUE • • • Méningiomes de la base Radiothérapie fractionnée stéréotaxique (ICR) 18 patients de 1989 à 1998 Diamètre médian : 35 mm Dose : 56/2 Gy Suivi médian : 60 mois Contrôle local : 100% Amélioration symptomatique : 10/16 (62%) Complications : 3 dysfonct hypophyse, 1 rétinopathie Complications neurologiques : 1 atteinte du V (5%)

Cas cliniques Cas clinique n° 1 Mr M. Y né en 55 a présenté en mai 2006 un malaise + crise comitiale sur son lieu de travail. Hospitalisé en urgence. Un TDM puis IRM sont réalisés
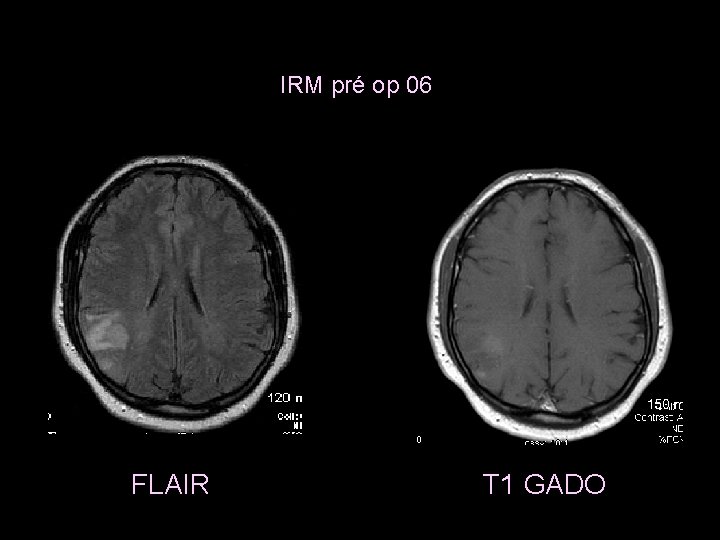
IRM pré op 06 FLAIR T 1 GADO
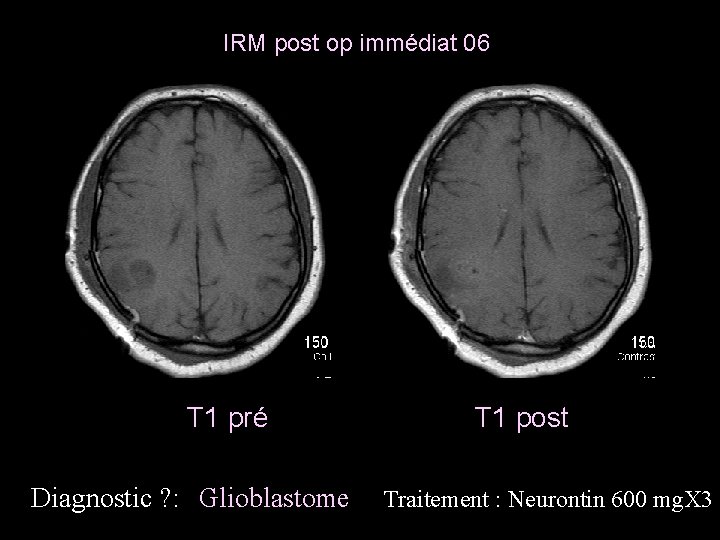
IRM post op immédiat 06 T 1 pré Diagnostic ? : Glioblastome T 1 post Traitement : Neurontin 600 mg. X 3
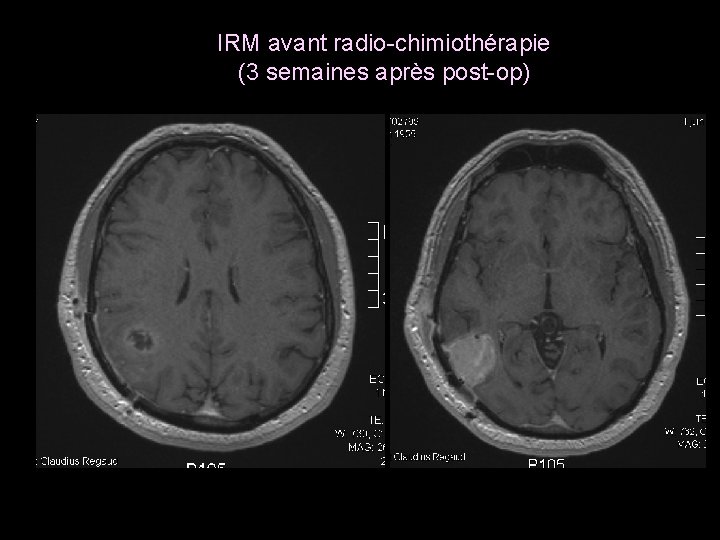
IRM avant radio-chimiothérapie (3 semaines après post-op)
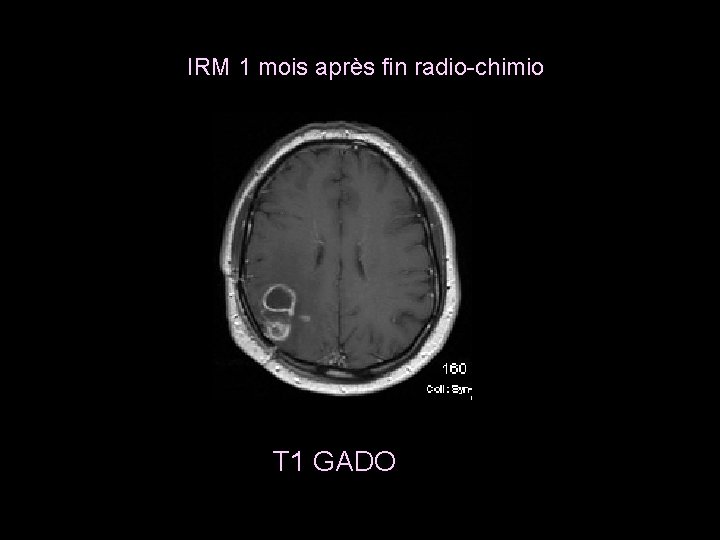
IRM 1 mois après fin radio-chimio T 1 GADO
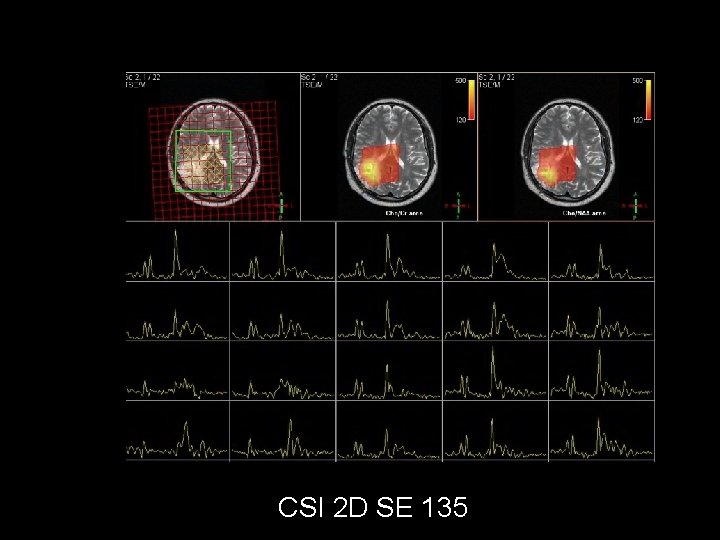
CSI 2 D SE 135
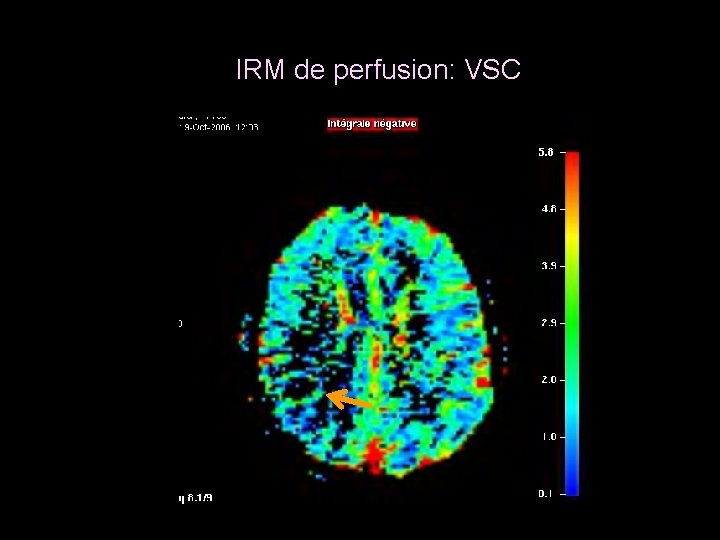
IRM de perfusion: VSC

Qu’auriez vous décidé? 1. Poursuite du Témodal 2. Reprise chirurgicale 3. Changement de chimiothérapie

• Patient réopéré • Gliadel
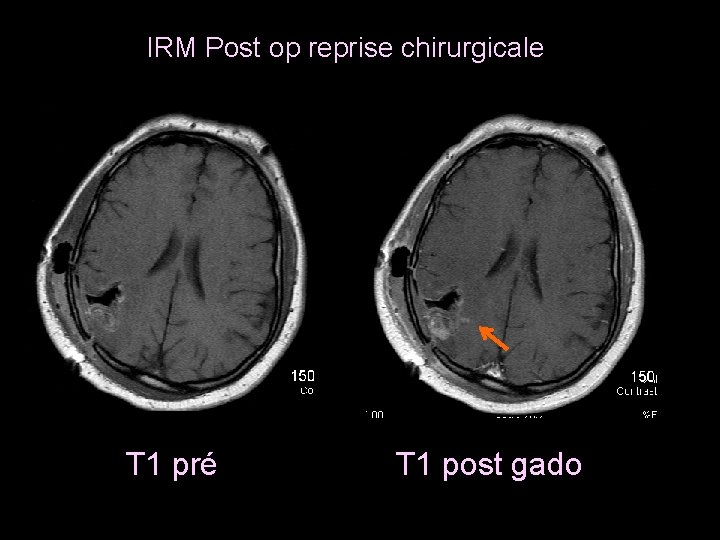
IRM Post op reprise chirurgicale T 1 pré T 1 post gado

Compte rendu anatomopathologique • Aspect nécrotique associé à la présence de cellules tumorales • Patient OMS 0 • Hemi-anopsie gauche • Diminution progressive puis arrêt de la corticothérapie
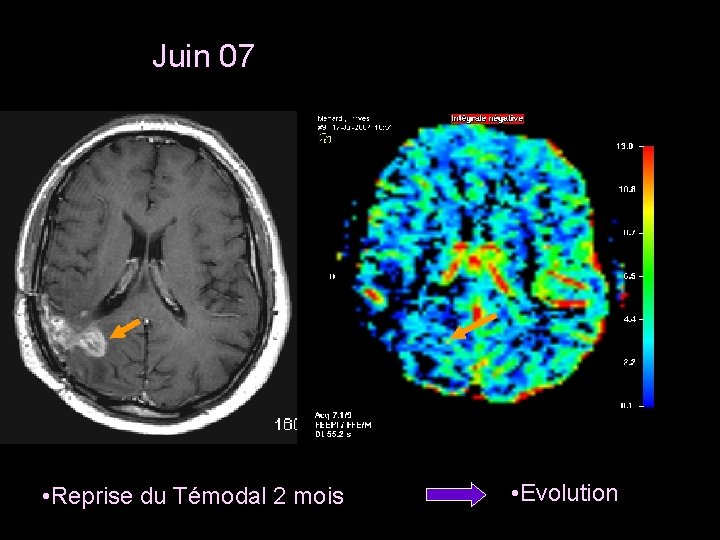
Juin 07 • Reprise du Témodal 2 mois • Evolution

• Prescription d’une deuxième ligne de chimiothérapie : Fotémustine (nitroso-urée) pendant 2 cycles : Évolutivité radiologique
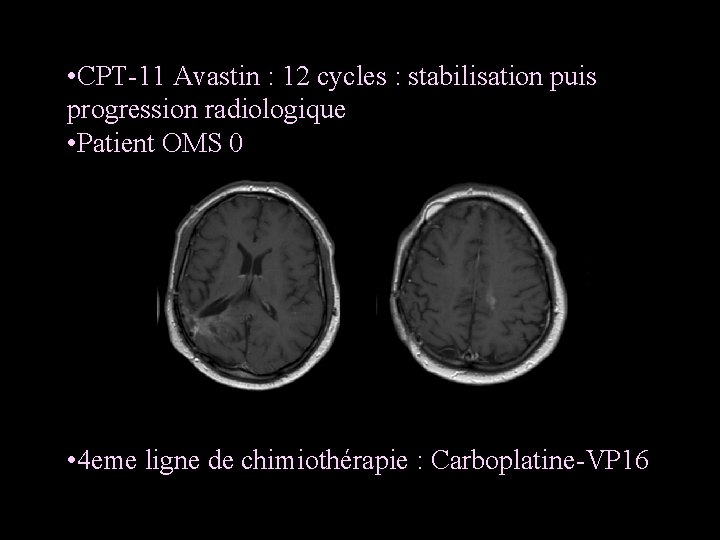
• CPT-11 Avastin : 12 cycles : stabilisation puis progression radiologique • Patient OMS 0 • 4 eme ligne de chimiothérapie : Carboplatine-VP 16
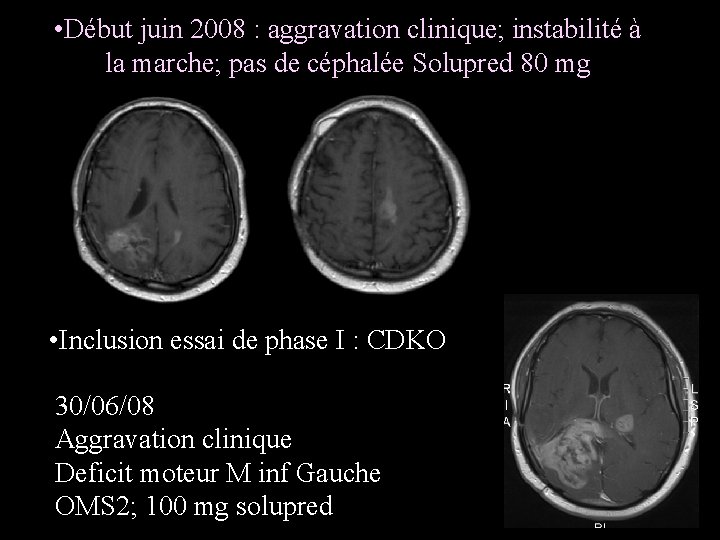
• Début juin 2008 : aggravation clinique; instabilité à la marche; pas de céphalée Solupred 80 mg • Inclusion essai de phase I : CDKO 30/06/08 Aggravation clinique Deficit moteur M inf Gauche OMS 2; 100 mg solupred
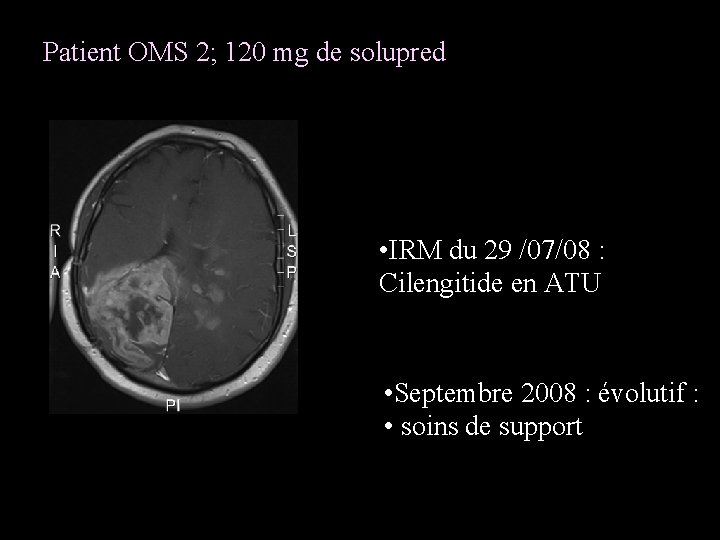
Patient OMS 2; 120 mg de solupred • IRM du 29 /07/08 : Cilengitide en ATU • Septembre 2008 : évolutif : • soins de support
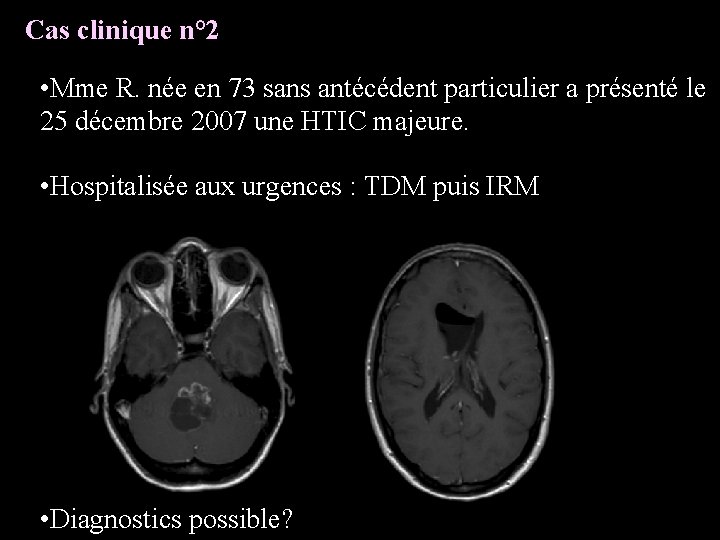
Cas clinique n° 2 • Mme R. née en 73 sans antécédent particulier a présenté le 25 décembre 2007 une HTIC majeure. • Hospitalisée aux urgences : TDM puis IRM • Diagnostics possible?

• La patiente et opérée : résection partielle • Diagnostic : épendymome de grade II; paralysie faciale post-op • CAT? • IRM médullaire et LCR à la recherche de M+ • IRM normale • Traitement : Radiothérapie localisée

Cas clinique n° 3 • Mme J. née en 1964 • Janvier 2003 : appariation d’une diplopie dans le regard latéral gauche associé à des troubles de la déglutition • IRM : méningiome de la base du crâne : Chirurgie macroscopiquement complète : méningiome refoulant le paquet acousticofacial arrivant au contact du rocher. • Suites opératoires : paralysie du VI et paralysie transitoire du VII. Persistance de trouble de la déglutition mineurs et de la diplopie mineure. Correction chirurgicale du strabisme.
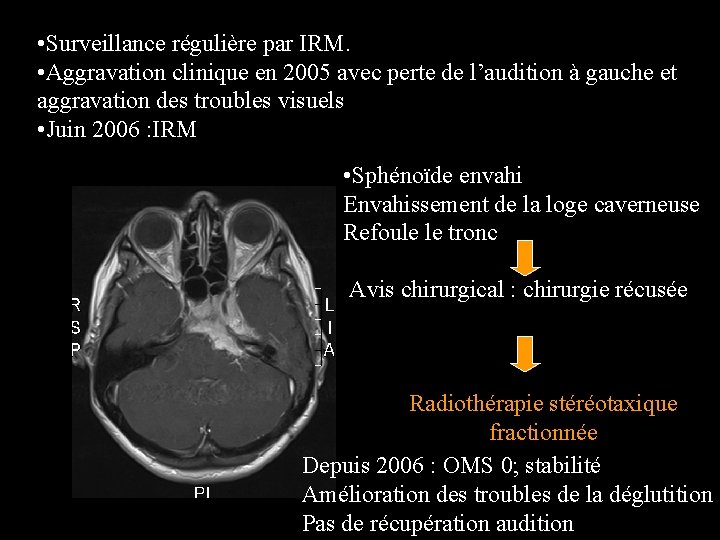
• Surveillance régulière par IRM. • Aggravation clinique en 2005 avec perte de l’audition à gauche et aggravation des troubles visuels • Juin 2006 : IRM • Sphénoïde envahi Envahissement de la loge caverneuse Refoule le tronc Avis chirurgical : chirurgie récusée Radiothérapie stéréotaxique fractionnée Depuis 2006 : OMS 0; stabilité Amélioration des troubles de la déglutition Pas de récupération audition
- Slides: 74