TULBURRI DE CRETERE Introducere Creterea statural index important

TULBURĂRI DE CREŞTERE

Introducere • Creşterea staturală – index important al stării de sănătate fizică şi mentală a unui copil, precum şi un martor al calităţii mediului psihosocial în care acesta se dezvoltă • Creştere pre/postnatală • Factori care controlează creşterea

Creşterea prenatală • Suprafaţa creşte de 6 X 106 ori • Greutatea creşte de 6 X 1012 ori • Factori genetici (ex – gena SHOX) • Factori materno-placentari (vârsta mamei, talia mamei, starea de nutriţie, consumul de alcool, tutun, medicamente, boli cronice etc). • Factori hormonali – factorii hormonali clasici (hormon de creştere, hormoni tiroidieni) – NU sunt implicaţi în creşterea prenatală; au rol: factorii de creştere (IGF 2, IGF 1, FGF, EGF etc).

Creşterea postnatală • Viteza de creşterea staturală – variabilă în funcţie de vârstă • 3 etape mari – sugar, copilărie, pubertate • Cea mai mare viteză de creştere – perioada de sugar • 2 alte mici vârfuri de creştere pe perioada copilăriei (1, 5 -3 ani; 6, 5 -7 ani); viteză medie de creştere: 4 -8 cm • Saltul de creştere pubertar

Creşterea postnatală factori nonhormonali • Factori genetici – talia ţintă genetic • Factori socioeconomici – sărăcia este cea mai frecventă cauză de hipostatură • Factori nutriţionali – malnutriţia, dietele vegetariene (valori normale/crescute ale GH, cu valori mici ale IGF 1) • Factori psihologici (nanismul psihosocial/ de deprivare maternă) • Boli cronice (cardiace, pulmonare, digestive, hematologice, renale, copiii mamelor HIV pozitive)

Creşterea postnatală factori hormonali • Hormonul de creştere (somatotrop) – secretat de hipofiză – hormon polipeptidic cu 191 aminoacizi, genă cromozom 17, secreţie pulsatilă la interval de 3 -4 ore • Hormonii tiroidieni – efecte directe pe cartilaj, efecte indirecte prin stimularea secreţiei de GH; vârsta osoasă mult întârziată comparativ cu vârsta cronologică, nanism dizarmonic (membre scurte) • Hormonii sexuali – saltul de creştere pubertar (efecte directe pe cartilaj, efecte indirecte prin creşterea amplitudinii secreţiei de GH). • Hormonii glucocorticoizi – excesul lor exogen sau endogen opresc creşterea şi efectul este evident înaintea creşterii ponderale; deficitul lor nu influenţează creşterea
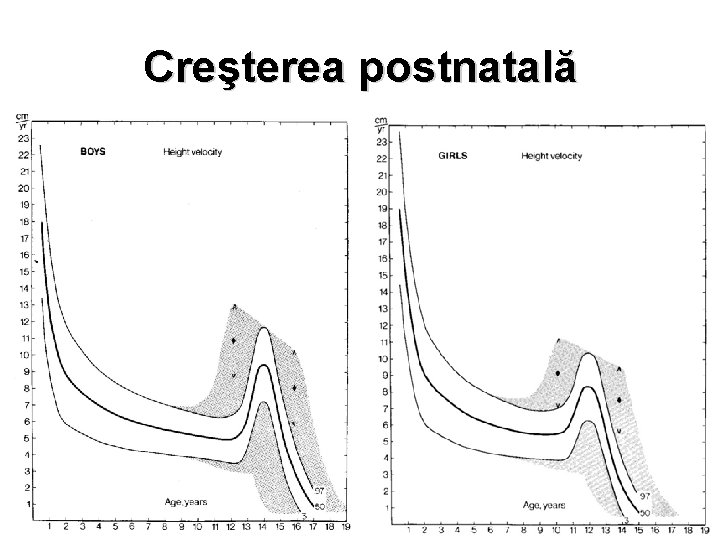
Creşterea postnatală
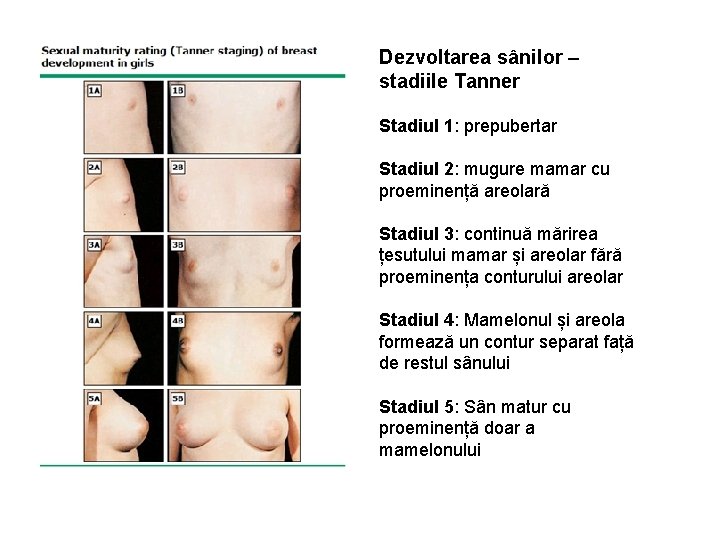
Dezvoltarea sânilor – stadiile Tanner Stadiul 1: prepubertar Stadiul 2: mugure mamar cu proeminență areolară Stadiul 3: continuă mărirea țesutului mamar și areolar fără proeminența conturului areolar Stadiul 4: Mamelonul și areola formează un contur separat față de restul sânului Stadiul 5: Sân matur cu proeminență doar a mamelonului
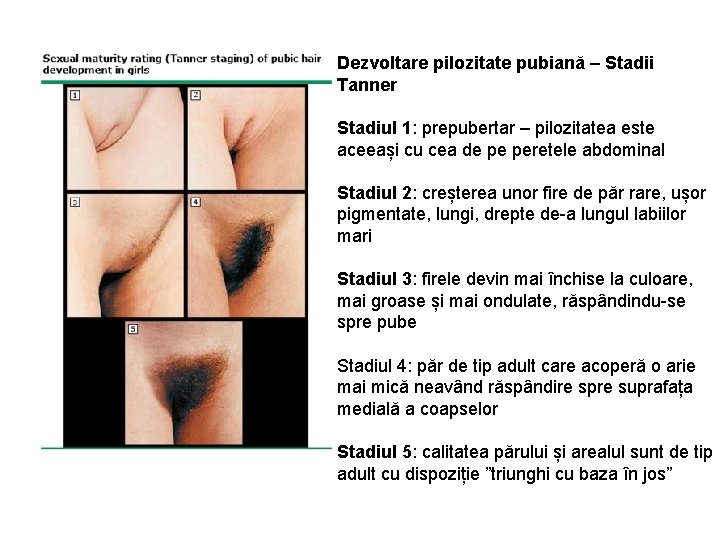
Dezvoltare pilozitate pubiană – Stadii Tanner Stadiul 1: prepubertar – pilozitatea este aceeași cu cea de pe peretele abdominal Stadiul 2: creșterea unor fire de păr rare, ușor pigmentate, lungi, drepte de-a lungul labiilor mari Stadiul 3: firele devin mai închise la culoare, mai groase și mai ondulate, răspândindu-se spre pube Stadiul 4: păr de tip adult care acoperă o arie mai mică neavând răspândire spre suprafața medială a coapselor Stadiul 5: calitatea părului și arealul sunt de tip adult cu dispoziție ”triunghi cu baza în jos”
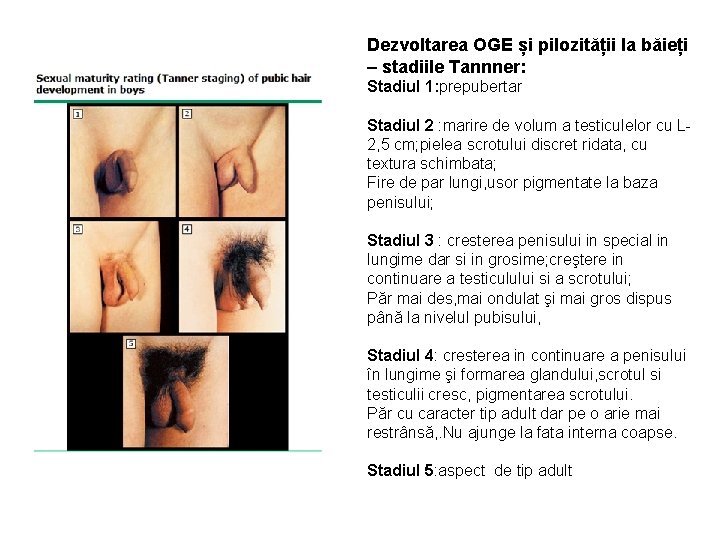
Dezvoltarea OGE și pilozității la băieți – stadiile Tannner: Stadiul 1: prepubertar Stadiul 2 : marire de volum a testiculelor cu L 2, 5 cm; pielea scrotului discret ridata, cu textura schimbata; Fire de par lungi, usor pigmentate la baza penisului; Stadiul 3 : cresterea penisului in special in lungime dar si in grosime; creştere in continuare a testiculului si a scrotului; Păr mai des, mai ondulat şi mai gros dispus până la nivelul pubisului, Stadiul 4: cresterea in continuare a penisului în lungime şi formarea glandului, scrotul si testiculii cresc, pigmentarea scrotului. Păr cu caracter tip adult dar pe o arie mai restrânsă, . Nu ajunge la fata interna coapse. Stadiul 5: aspect de tip adult
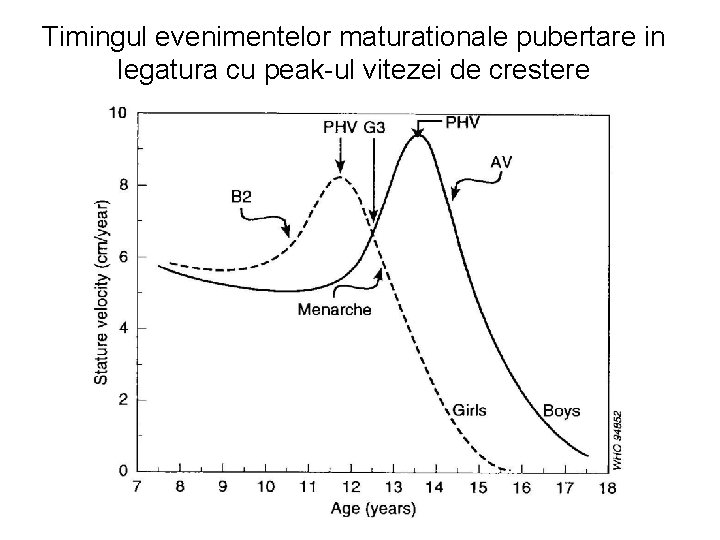
Timingul evenimentelor maturationale pubertare in legatura cu peak-ul vitezei de crestere

Estimarea varstei medii a evenimentelor maturationale pubertare ca date de referinta populationala ale OMS

Antropometrie

Tehnica măsurare talie • Copil > 2 ani – stadiometrul Harpenden • Talia măsurată în ortostatism este cu 1, 25 cm mai mică decât cea măsurată în clinostatism • Măsurători dimineaţa, 3 la interval de 5 minute, media lor • La interval de minim 3 luni, optim 6 luni • Copil< 2 ani – pediometru, decubit dorsal
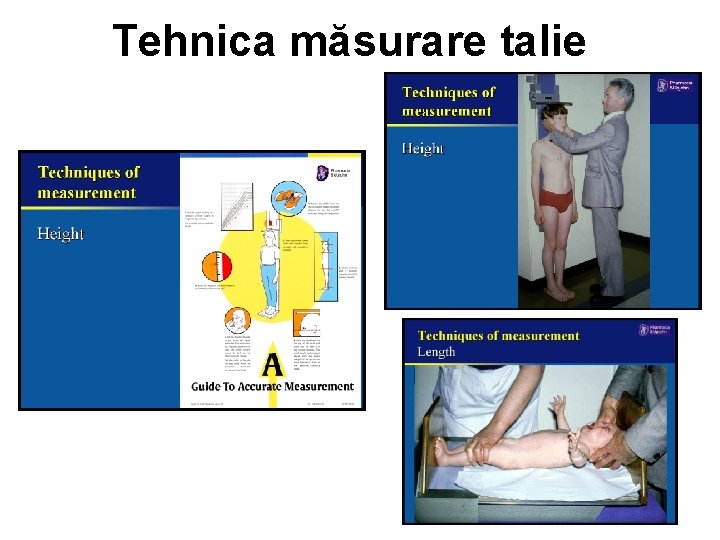
Tehnica măsurare talie
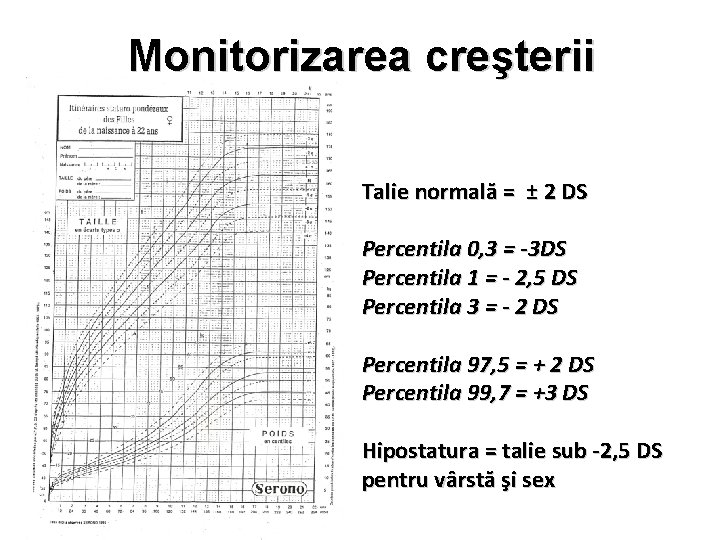
Monitorizarea creşterii Talie normală = ± 2 DS Percentila 0, 3 = -3 DS Percentila 1 = - 2, 5 DS Percentila 3 = - 2 DS Percentila 97, 5 = + 2 DS Percentila 99, 7 = +3 DS Hipostatura = talie sub -2, 5 DS pentru vârstă şi sex
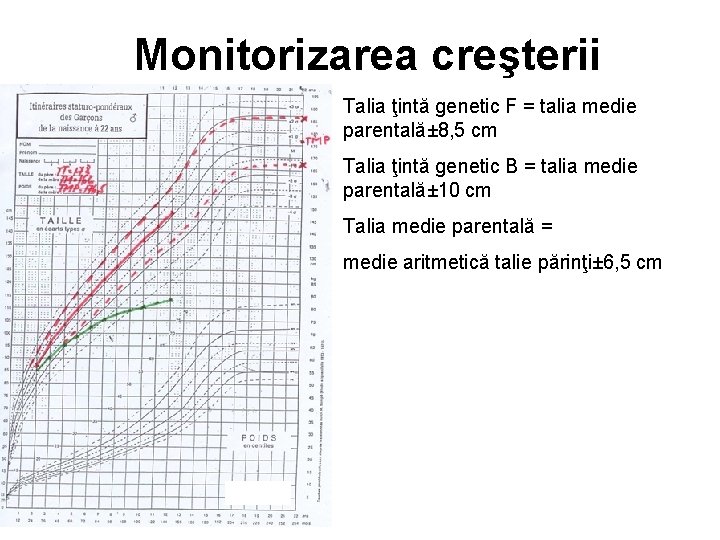
Monitorizarea creşterii Talia ţintă genetic F = talia medie parentală± 8, 5 cm Talia ţintă genetic B = talia medie parentală± 10 cm Talia medie parentală = medie aritmetică talie părinţi± 6, 5 cm

Statura mica

Clasificarea etiologica a staturii mici (conform ESPE) • A Tulburări primare ale creşterii – Anomalii cromozomiale/genice (sindroame definite clinic) – Mic pentru varsta gestationala (SGA)-fara reluare recuperatorie a cresterii) – Displazii scheletale • B Tulburări secundare ale creşterii – Boli cronice sistemice: • malnutritie • Boli cr. gastrointestinale, cardio-pulmonare, inflamatorii, renale etc - Boli endocrine: • • • Hipotiroidism Sindrom Cushing Pseudohipoparatiroidism Defecte ale axei GH-IGF 1 Rahitisme • C Statura mică idiopatica

A. Tulburarea primară de crestere • Este determinată de un defect intrinsec al osului sau a ţesutului conectiv care este rezultatul unui defect genetic sau a unei agresiuni prenatale. • Caracteristici: • Statură mică disproporţionată • Trăsături dismorfice - Anomalii cromozomiale (sindroame definite clinic) - Displazii scheletice – nanisme osoase

B. Tulburarea secundară • Cauzată de factori din afara ţesutului osos sau conectiv • Vârsta osoasă este întârziată si viteza de crestere este scazuta Include: • Boli specifice de sistem • Boli endocrine • Boli metabolice • Cauze psihogene

C. Statura mică idiopatica • • • Copil cu greutate şi lungime normale la naştere Statură mică proporţionată Fără tulburări endocrine sau organice Fără probleme psihosociale Cu ingestie corespunzătoare de principii nutritive. • Cuprinde si statura mica constitutionala (varianta de normal) • Statura mica familiala • Intarziere constitutionala a cresterii
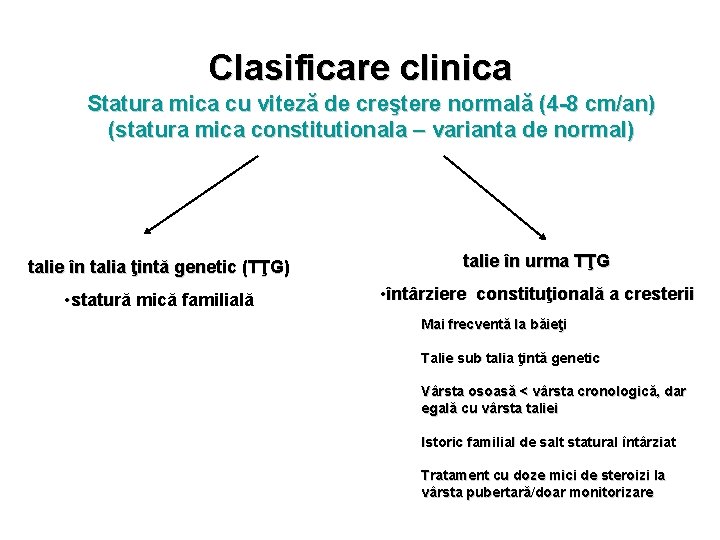
Clasificare clinica Statura mica cu viteză de creştere normală (4 -8 cm/an) (statura mica constitutionala – varianta de normal) talie în talia ţintă genetic (TŢG) talie în urma TŢG • statură mică familială • întârziere constituţională a cresterii Mai frecventă la băieţi Talie sub talia ţintă genetic Vârsta osoasă < vârsta cronologică, dar egală cu vârsta taliei Istoric familial de salt statural întârziat Tratament cu doze mici de steroizi la vârsta pubertară/doar monitorizare
Întârzierea constituţională a creşterii şi pubertatii
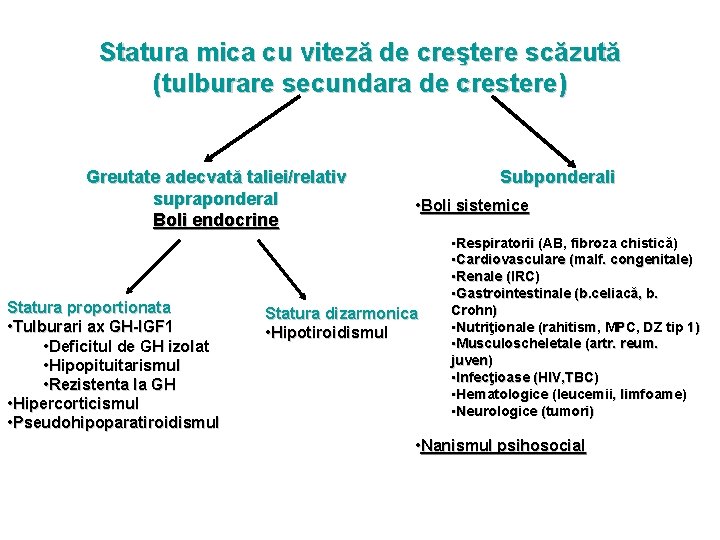
Statura mica cu viteză de creştere scăzută (tulburare secundara de crestere) Greutate adecvată taliei/relativ supraponderal Boli endocrine Statura proportionata • Tulburari ax GH-IGF 1 • Deficitul de GH izolat • Hipopituitarismul • Rezistenta la GH • Hipercorticismul • Pseudohipoparatiroidismul Subponderali • Boli sistemice Statura dizarmonica • Hipotiroidismul • Respiratorii (AB, fibroza chistică) • Cardiovasculare (malf. congenitale) • Renale (IRC) • Gastrointestinale (b. celiacă, b. Crohn) • Nutriţionale (rahitism, MPC, DZ tip 1) • Musculoscheletale (artr. reum. juven) • Infecţioase (HIV, TBC) • Hematologice (leucemii, limfoame) • Neurologice (tumori) • Nanismul psihosocial

Statura mica proportionata cu viteză de creştere scăzută (tulburare secundara de crestere) Greutate adecvată taliei Boli endocrine Tulburari ax GH-IGF 1
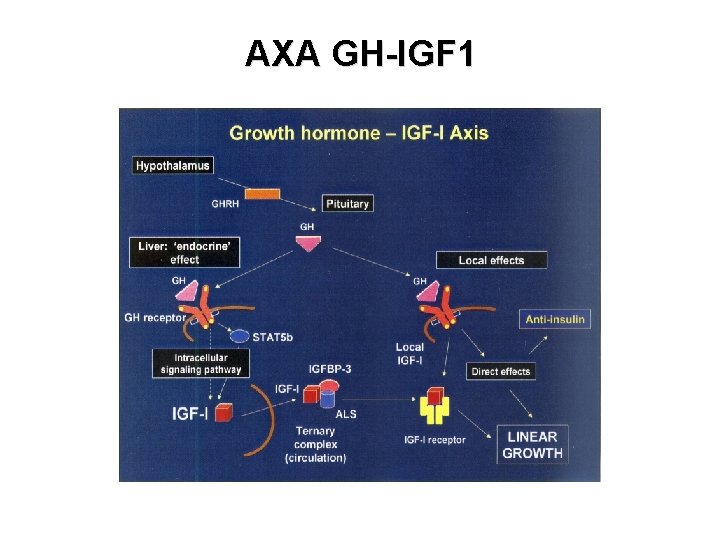
AXA GH-IGF 1
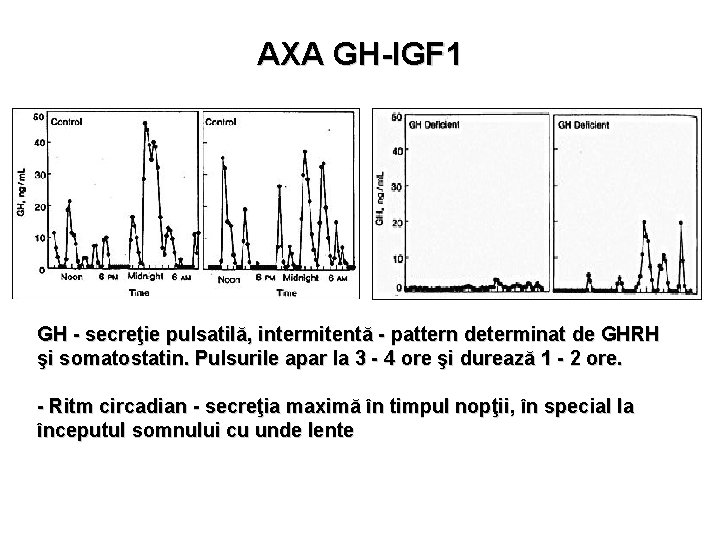
AXA GH-IGF 1 GH - secreţie pulsatilă, intermitentă - pattern determinat de GHRH şi somatostatin. Pulsurile apar la 3 - 4 ore şi durează 1 - 2 ore. - Ritm circadian - secreţia maximă în timpul nopţii, în special la începutul somnului cu unde lente
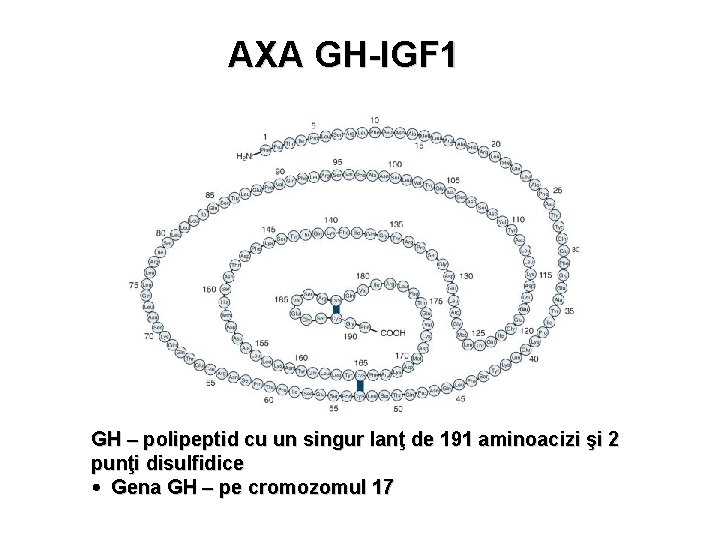
AXA GH-IGF 1 GH – polipeptid cu un singur lanţ de 191 aminoacizi şi 2 punţi disulfidice Gena GH – pe cromozomul 17
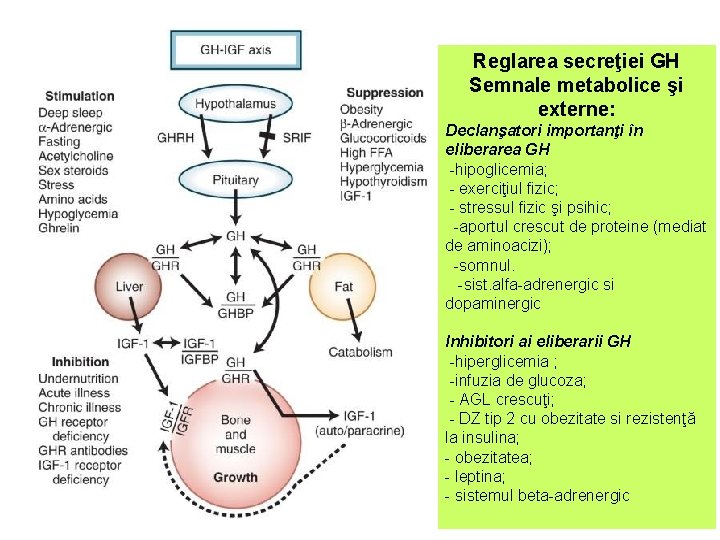
Reglarea secreţiei GH Semnale metabolice şi externe: Declanşatori importanţi în eliberarea GH -hipoglicemia; - exerciţiul fizic; - stressul fizic şi psihic; -aportul crescut de proteine (mediat de aminoacizi); -somnul. -sist. alfa-adrenergic si dopaminergic Inhibitori ai eliberarii GH -hiperglicemia ; -infuzia de glucoza; - AGL crescuţi; - DZ tip 2 cu obezitate si rezistenţă la insulina; - obezitatea; - leptina; - sistemul beta-adrenergic
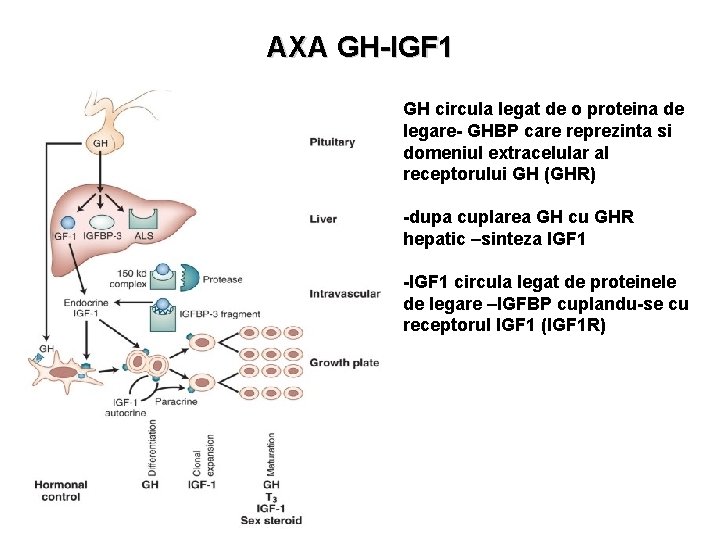
AXA GH-IGF 1 GH circula legat de o proteina de legare- GHBP care reprezinta si domeniul extracelular al receptorului GH (GHR) -dupa cuplarea GH cu GHR hepatic –sinteza IGF 1 -IGF 1 circula legat de proteinele de legare –IGFBP cuplandu-se cu receptorul IGF 1 (IGF 1 R)

AXA GH-IGF 1 • IGF 1 important în creşterea fetală (nu este dependent de GH ci de alimentaţia şi metabolismul mamei) • creştere gradată a concentraţiilor serice în copilărie cu atingerea concentraţiilor adulte la debutul maturizării sexuale • la pubertate are concentraţie de 2 - 3 ori mare decât la adulţi • sursa majoră a IGF 1 circulant este ficatul • statusul nutriţional şi imunologic, unii hormoni - rol major în producerea de IGF-1
AXA GH-IGF 1 Acţiuni GH independente de IGF-1: -creşte rezistenţa la insulină; -stimulează: • Lipoliza • transportul de aminoacizi în muşchi Actiuni GH prin IGF 1: - asigura proliferarea condrocitelor din cartilajul de crestere ca si maturizarea acestora

Deficitul de GH

DEFICITUL DE GH A. Congenital o o o Deficit de GHRH Mutaţii receptor GHRH Deleţii/mutaţii la nivelul genei GH GH bioinactiv Malformaţii congenitale regiunii hipotalamohipofizare - Izolate (deficit factori de transcripţie) – hipopituitarism pe mai multe linii - Asociate cu alte afecţiuni de linie mediană - displazie septooptică

DEFICITUL DE GH B. Dobândit • Tumoral (craniofaringiom, germinom, gliom optic, hamartom, chiste arahnoide) • Posttraumatic (injury) • Postiradiere, postoperator (iatrogen) • Boli infiltrative (histiocitoză, sarcoidoză, hemocromatoză) • Ischemic • Idiopatic • Inflamaţii/infecţii (TBC, abcese, meningo-encefalita)
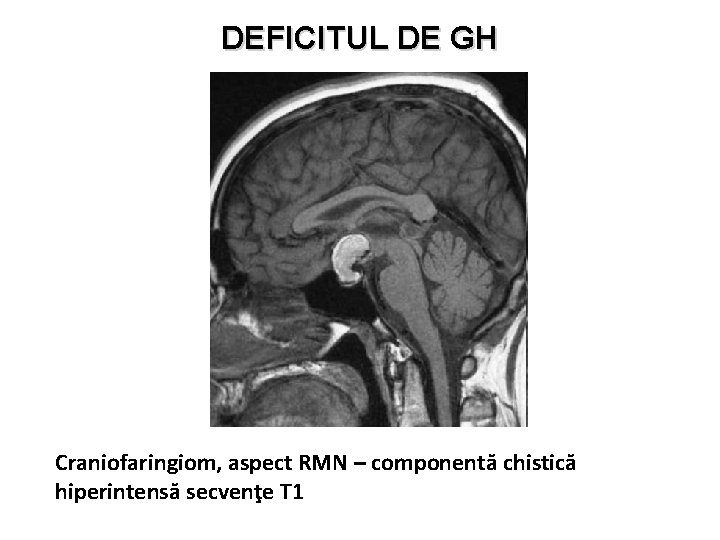
DEFICITUL DE GH Craniofaringiom, aspect RMN – componentă chistică hiperintensă secvenţe T 1
DEFICITUL DE GH Tabloul clinic Gr. la naştere - în limite normale • Lungimea la naştere - poate fi uşor redusă (cu 10% din normal) • Semne neonatale – hipoglicemie, icter prelungit, micropenis, testiculi necoborâţi • Creşterea postnatală - viteza de creştere scazută (după V de 3 -4 ani) devenind şi mai evidentă cu vârsta • Proporţiile scheletului normale
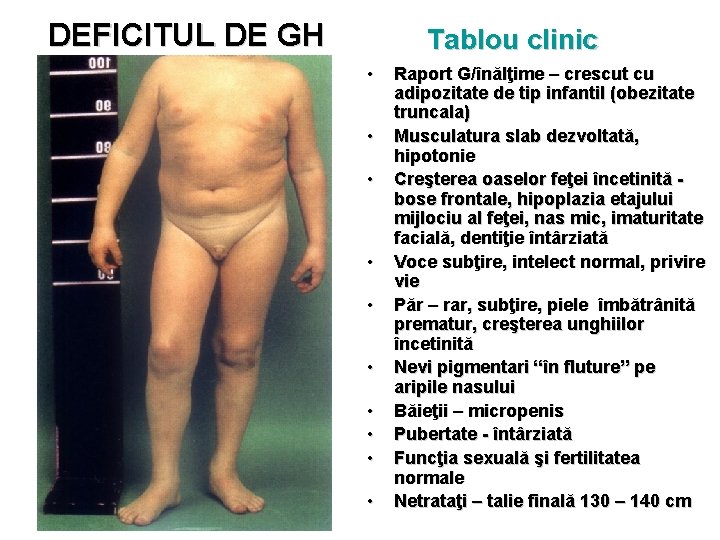
DEFICITUL DE GH Tablou clinic • • • Raport G/înălţime – crescut cu adipozitate de tip infantil (obezitate truncala) Musculatura slab dezvoltată, hipotonie Creşterea oaselor feţei încetinită bose frontale, hipoplazia etajului mijlociu al feţei, nas mic, imaturitate facială, dentiţie întârziată Voce subţire, intelect normal, privire vie Păr – rar, subţire, piele îmbătrânită prematur, creşterea unghiilor încetinită Nevi pigmentari “în fluture” pe aripile nasului Băieţii – micropenis Pubertate - întârziată Funcţia sexuală şi fertilitatea normale Netrataţi – talie finală 130 – 140 cm
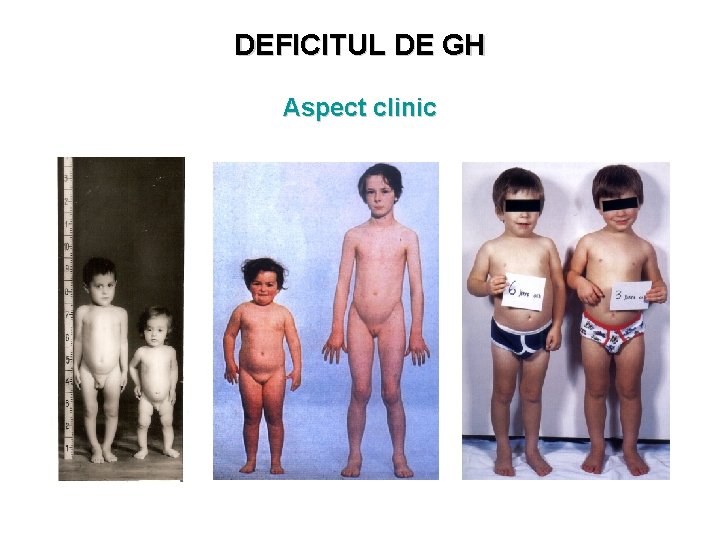
DEFICITUL DE GH Aspect clinic

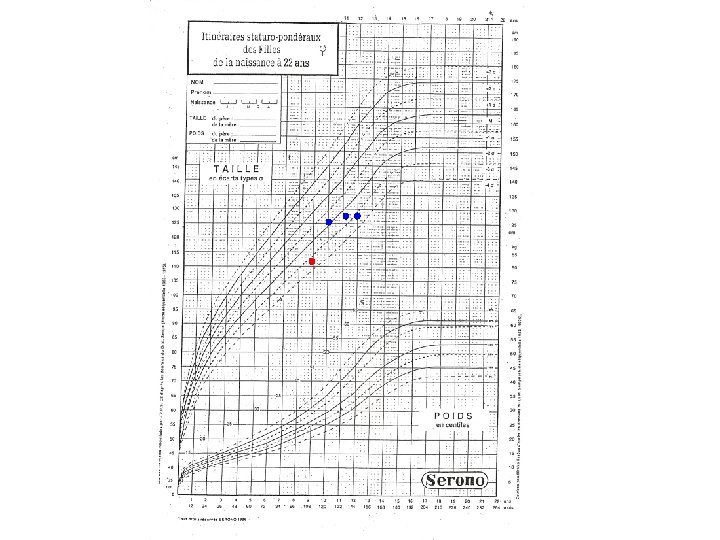
Criterii de iniţiere a investigării deficitului de GH • Hipostatură severă – sub -3 DS (- 2, 5 DS) pentru vârstă şi sex • Talie sub -1, 5 DS faţă de talia ţintă genetic • Talie sub -2 DS pentru vârstă, sex şi viteză de creştere sub 1 DS pentru vârstă, sex • Scăderea taliei cu mai mult de -0, 5 DS de-a lungul unui an la copil > 2 ani, curba de creştere care intersectează 2 linii • Chiar în absenţa unei talii mici, scăderea vitezei de creştere cu peste 2 DS de-a lungul unui an sau cu peste -1, 5 DS susţinută în 2 ani consecutiv
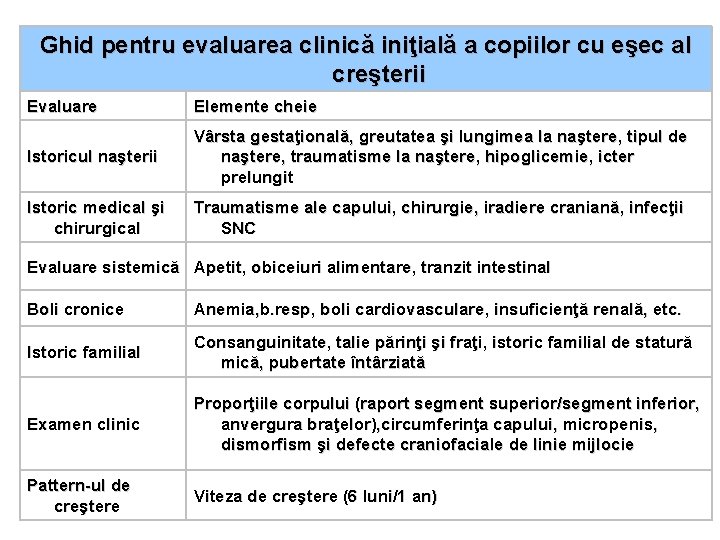
Ghid pentru evaluarea clinică iniţială a copiilor cu eşec al creşterii Evaluare Elemente cheie Istoricul naşterii Vârsta gestaţională, greutatea şi lungimea la naştere, tipul de naştere, traumatisme la naştere, hipoglicemie, icter prelungit Istoric medical şi chirurgical Traumatisme ale capului, chirurgie, iradiere craniană, infecţii SNC Evaluare sistemică Apetit, obiceiuri alimentare, tranzit intestinal Boli cronice Anemia, b. resp, boli cardiovasculare, insuficienţă renală, etc. Istoric familial Consanguinitate, talie părinţi şi fraţi, istoric familial de statură mică, pubertate întârziată Examen clinic Proporţiile corpului (raport segment superior/segment inferior, anvergura braţelor), circumferinţa capului, micropenis, dismorfism şi defecte craniofaciale de linie mijlocie Pattern-ul de creştere Viteza de creştere (6 luni/1 an)

Protocol de evaluare a copilului cu statura mica PARACLINIC Investigatii Vârsta osoasã Cariotip (la fete) Afectiuni Sindrom Turner Screening sistemic probe biologice sanguine Rata de sedim a eritrocitelor nanism din bolile inflamatorii intestinale probe renale probe tiroidiene nanism din boli cronice renale, acidoza tubularã renalã, sdr. Bartter hipotiroidism Ca, Ph, fosfatozã alcalinã rahitisme Anticorpi antiendomisium boalã celiacã examen complet al urinii infectii renale nanisme alimentare
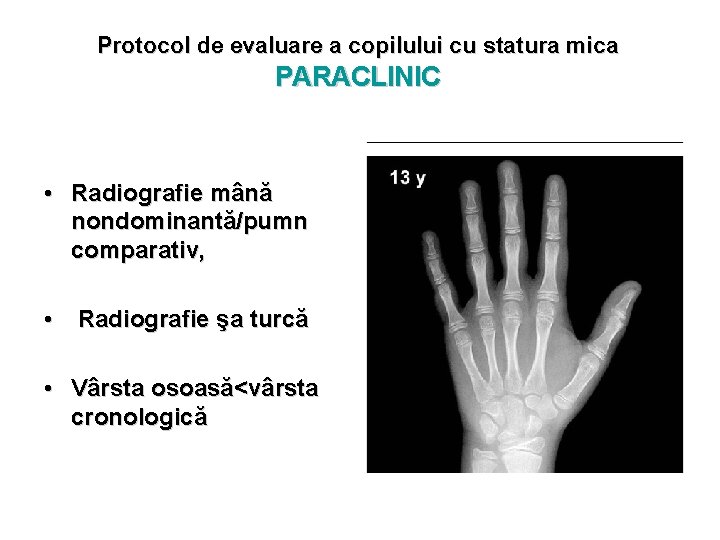
Protocol de evaluare a copilului cu statura mica PARACLINIC • Radiografie mână nondominantă/pumn comparativ, • Radiografie şa turcă • Vârsta osoasă<vârsta cronologică

Protocol de evaluare a copilului cu statura mica TESTE ENDOCRINE • Dozare TSH, f. T 4 • Dozare GH, IGF 1 • Dozare cortizol plasmatic • Teste de stimulare a secreţiei de GH • Test de generare a IGF 1 • Imagistică centrală (RMN/CT – defecte de linie mediană, hipoplazie hipofizară, întrerupere tijă hipofizară, boli infiltrative, afecţiuni tumorale etc)

Teste de stimulare a secreţiei GH • Evaluarea producţiei hipofizare de GH - dificilă (secreţie pulsatilă de GH) • Între pulsuri, concentraţia de GH este foarte scăzută (sub limita de detectare) => măsurarea la întâmplare a GH este inutilă => teste de provocare (stimulare). • Scopul testelor de stimulare - analizează nivelul maxim de GH care poate fi eliberat ca răspuns la stimuli • Concentraţie GH > 10 ng/ml în test exclude deficitul de GH.
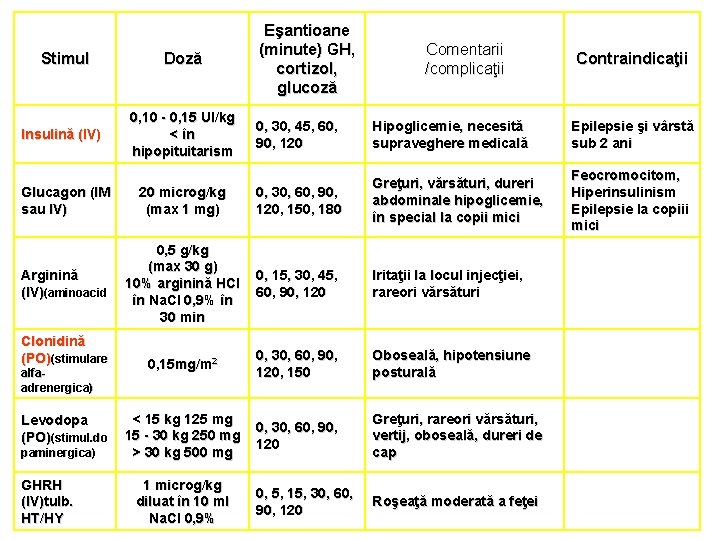
Stimul Insulină (IV) Doză 0, 10 - 0, 15 UI/kg < în hipopituitarism Eşantioane (minute) GH, cortizol, glucoză Comentarii /complicaţii 0, 30, 45, 60, 90, 120 Hipoglicemie, necesită supraveghere medicală Epilepsie şi vârstă sub 2 ani Feocromocitom, Hiperinsulinism Epilepsie la copiii mici Glucagon (IM sau IV) 20 microg/kg (max 1 mg) 0, 30, 60, 90, 120, 150, 180 Greţuri, vărsături, dureri abdominale hipoglicemie, în special la copii mici Arginină (IV)(aminoacid 0, 5 g/kg (max 30 g) 10% arginină HCl în Na. Cl 0, 9% în 30 min 0, 15, 30, 45, 60, 90, 120 Iritaţii la locul injecţiei, rareori vărsături 0, 15 mg/m 2 0, 30, 60, 90, 120, 150 Oboseală, hipotensiune posturală < 15 kg 125 mg 15 - 30 kg 250 mg > 30 kg 500 mg 0, 30, 60, 90, 120 Greţuri, rareori vărsături, vertij, oboseală, dureri de cap 0, 5, 15, 30, 60, 90, 120 Roşeaţă moderată a feţei Clonidină (PO)(stimulare alfaadrenergica) Levodopa (PO)(stimul. do paminergica) GHRH (IV)tulb. HT/HY 1 microg/kg diluat în 10 ml Na. Cl 0, 9% Contraindicaţii

Diagnosticul deficitului de GH Diagnostic pozitiv de deficit GH • Un test pozitiv şi valoare scăzută IGF 1 sau • 2 teste de stimulare pozitive
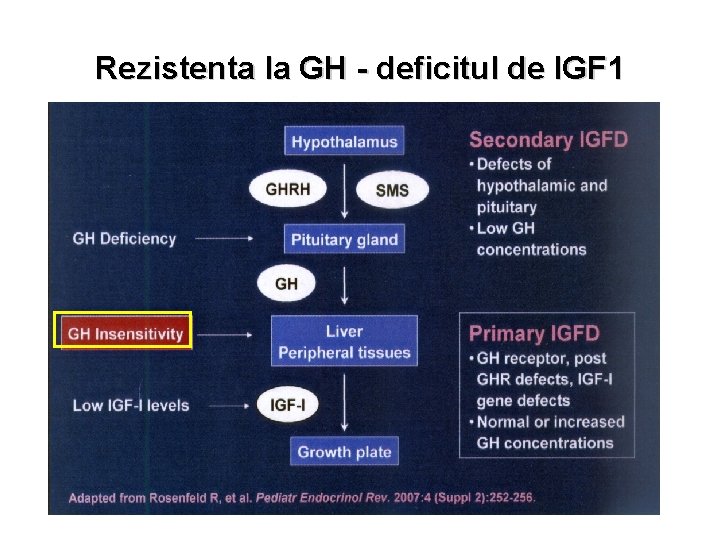
Rezistenta la GH - deficitul de IGF 1
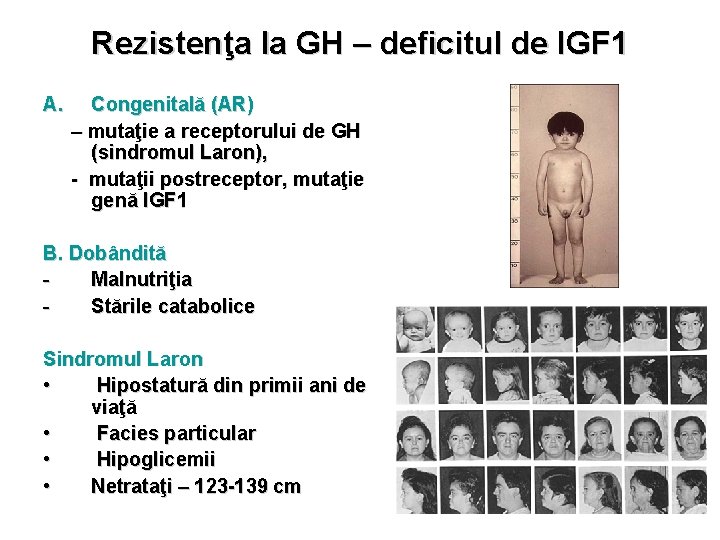
Rezistenţa la GH – deficitul de IGF 1 A. Congenitală (AR) – mutaţie a receptorului de GH (sindromul Laron), - mutaţii postreceptor, mutaţie genă IGF 1 B. Dobândită Malnutriţia Stările catabolice Sindromul Laron • Hipostatură din primii ani de viaţă • Facies particular • Hipoglicemii • Netrataţi – 123 -139 cm

Rezistenţa la GH - deficitul de IGF 1 Paraclinic • Vârsta osoasă < vârsta cronologică • Valori mici ale IGF 1, IGFBP 3 • Valori mari ale GH bazal • Administrarea timp de câteva zile a rh. GH nu va conduce la creşterea valorilor IGF 1
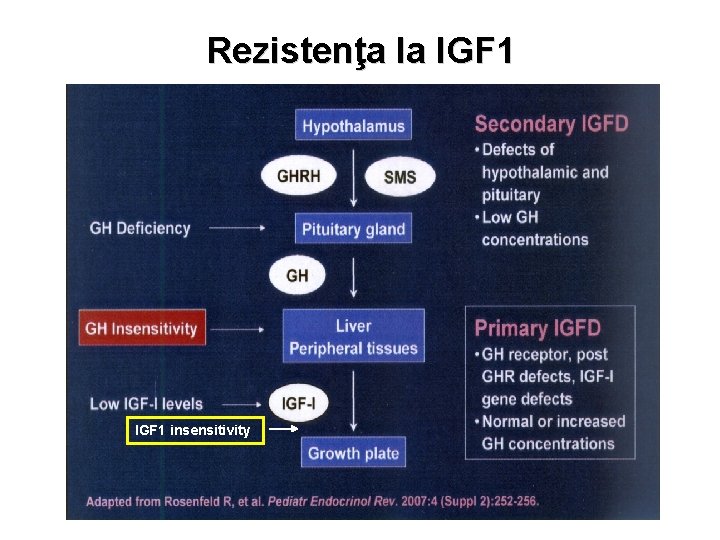
Rezistenţa la IGF 1 insensitivity

Rezistenţa la IGF 1 • Cazuri rare • Mutaţii ale receptorului IGF 1 • Lungime mică de la naştere, microcefalie, fără recuperarea deficitului de talie postpartum • Fără hipoglicemii, fără retard mental • IGF 1 normal/crescut • GH normal/crescut • Tratament incert

Rezistenţa la IGF 1 Pigmeii africani Efe - insensibilitate extremă în vitro la efectele IGF-1 de stimulare a creşterii (defecte de receptor/ postreceptor IGF-1? )

Statura mica cu viteză de creştere scăzută (tulburare secundara de crestere) Greutate adecvată taliei / relativ supraponderali ALTE CAUZE ENDOCRINE
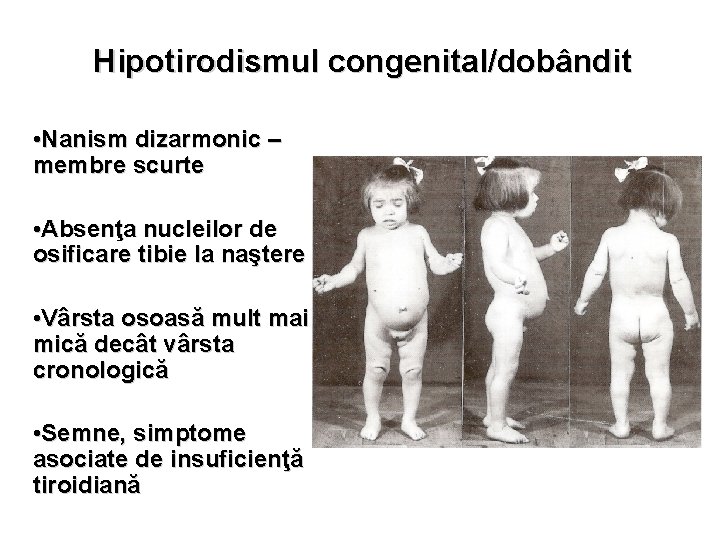
Hipotirodismul congenital/dobândit • Nanism dizarmonic – membre scurte • Absenţa nucleilor de osificare tibie la naştere • Vârsta osoasă mult mai mică decât vârsta cronologică • Semne, simptome asociate de insuficienţă tiroidiană
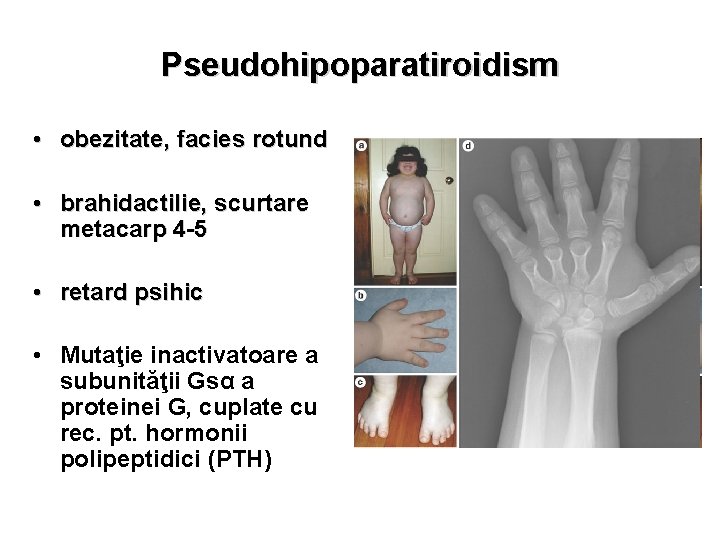
Pseudohipoparatiroidism • obezitate, facies rotund • brahidactilie, scurtare metacarp 4 -5 • retard psihic • Mutaţie inactivatoare a subunităţii Gsα a proteinei G, cuplate cu rec. pt. hormonii polipeptidici (PTH)
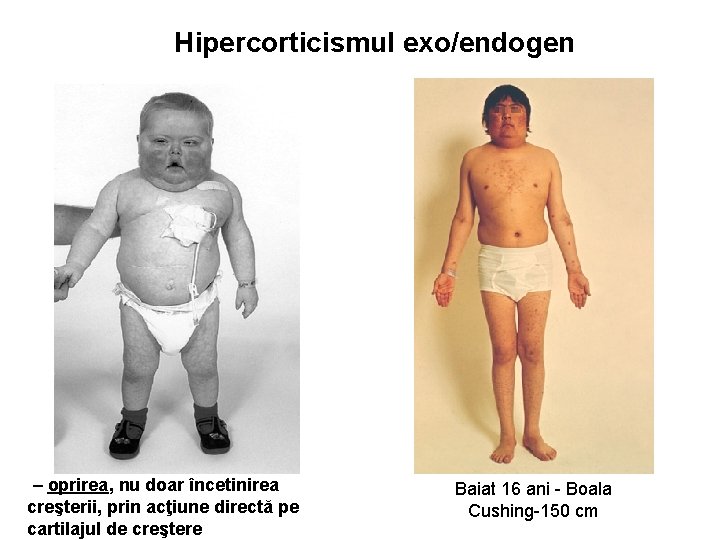
Hipercorticismul exo/endogen – oprirea, nu doar încetinirea creşterii, prin acţiune directă pe cartilajul de creştere Baiat 16 ani - Boala Cushing-150 cm

Statura mica cu viteză de creştere scăzută (tulburare secundara de crestere) Subponderali

Bolile sistemice • Afectarea axului GH-IGF 1 (ex. IL 6) Ø Malnutriţia asociată Ø Stările catabolice asociate Ø Terapia glucocorticoidă Ø Creştere compensatorie în perioada de remisiune a bolii Ø Singura cu indicaţie de terapie – insuficienţa renală cronică

Nanismul psihosocial/ de deprivare maternă Ø Copii din familii dezorganizate/case de copii Ø Valori mici ale IGF 1 Ø Valori reduse /normale/crescute ale GH (formă de rezistenţă la GH) Ø Reversibil la schimbarea mediului nefavorabil
Statura mica cu viteză de creştere scăzută, statura dizarmonica/dismorfii (tulburare primara de crestere) Anomalii cromozomiale/genice (sindroame definite clinic) • Sindromul Turner • Sindromul Prader-Willi • Sindromul Down • Sindromul Noonan Displazii scheletice – nanisme osoase • Cu membre scurte • Acondroplazia • Hipocondroplazia • Cu membre şi trunchi scurt • Displazia metatropică • Cu trunchi scurt • Mucopolizaharidozele
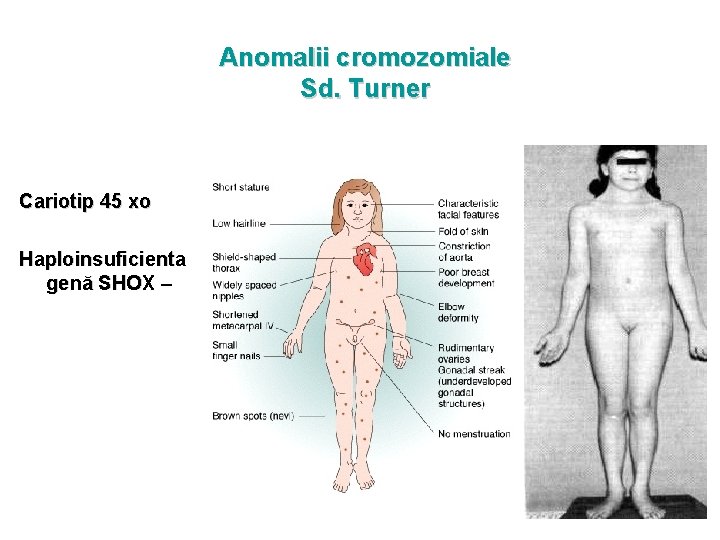
Anomalii cromozomiale Sd. Turner Cariotip 45 xo Haploinsuficienta genă SHOX –
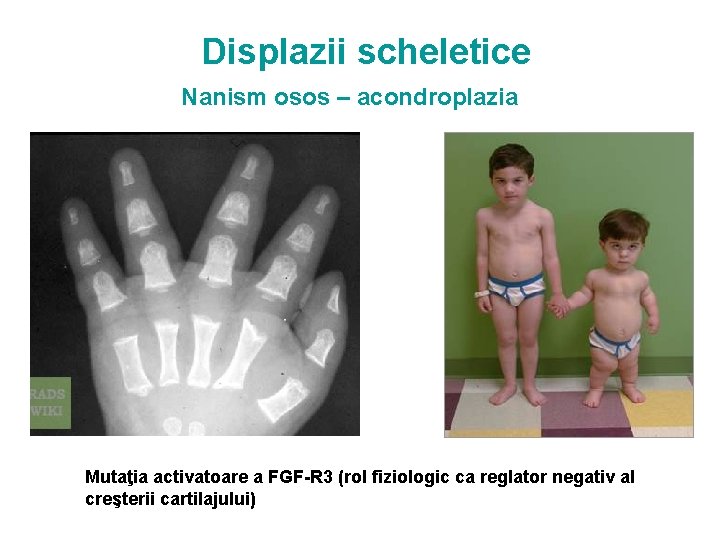
Displazii scheletice Nanism osos – acondroplazia Mutaţia activatoare a FGF-R 3 (rol fiziologic ca reglator negativ al creşterii cartilajului)

TERAPIA CU GH

Indicaţiile terapiei cu GH • • • Deficitul de GH dovedit Nanismul SGA Sindromul Turner Sindromul Prader-Willi Sindromul Silver Russel Insuficienţa renală cronică

Indicaţiile terapiei cu GH • GH recombinat – formă sintetică de hormon de creştere obţinută prin tehnologia ADN recombinat= somatropinum (191 aac) • 25 -50 mcg/Kg. C/zi injectabil s. c. , zilnic, 7 zile/7 • Monitorizare clinică – viteză de creştere, greutate, cu reajustarea dozelor • Paraclinic – valoare IGF 1, TSH, free. T 4 • Terapie până la închiderea cartilajelor de creştere/scăderea vitezei de creştere sub 50% faţă de viteza de creştere pretratament

Reacţiile adverse ale terapiei cu GH • Hipertensiune intracraniană benignă • Ginecomastie • Artralgii, accentuarea deformărilor coloanei vertebrale toracolombare • Alunecarea epifizei capului femural • Edeme periferice • Intoleranţă la glucoză /DZ • În absenţa altor factori de risc nu pare să crească riscul de leucemie

Statura înaltă • Inaltime >2 DS ptr varsta si sex • Statură înaltă constituţională (terapia cu sexosteroizi pentru închiderea cartilajelor de creştere – controversată) • De cauza endocrina • Gigantismul (talie peste 3 -4 DS)(IGF 1 si IGF-BP 3 -peste lim sup a normalului ptr varsta si sex, GH in OGTT nu se suprima sub 1 ng/ml) • De cauza nonendocrina • Sindromul Marfan - afectare gena fibrilină, crz. 15; statură înaltă, arahnodactilie, hiperextensie articulară, subluxatie cristalin, anevrism aortă ascendentă
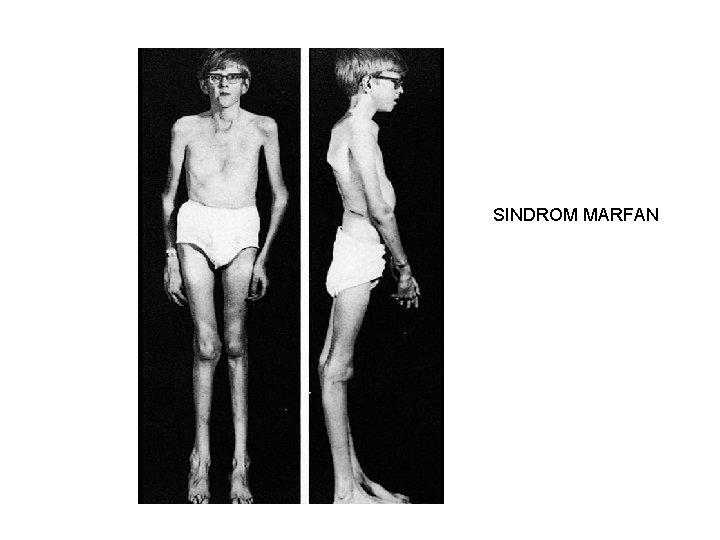
SINDROM MARFAN
- Slides: 71