Tuberculoza extrapulmonar TBEP Tuberculoza extrapulmonar Reprezint 16 din



Tuberculoza extrapulmonară (TBEP)

Tuberculoza extrapulmonară • Reprezintă 1/6 din cazurile de tuberculoză (la HIV–) • Cuprinde toate localizările – exceptând plămânul • Mai frecventă la infectaţii HIV • Origine – focarele de diseminare hematogenă • Leziuni paucibacilare • Diagnostic pozitiv: bacteriologic şi/ sau histopatologic

Tuberculoza diseminată (septicemie TB) • Cuprinde: – Tuberculoza miliară acută şi cronică – Tuberculoza diseminată areactivă • Formă gravă de tuberculoză (mortalitate ridicată) • Frecvent IDR la PPD este negativ – nu exclude diagnosticul (virajul tuberculinic in cursul tratamentului = argument dg retrospectiv)

Tuberculoza miliară • Cea mai frecventă formă de TB diseminată • Leziuni active mici (<3 mm) răspândite în întregul organism • Frecvent: plămân, ficat, splină • Uneori: măduvă osoasă, seroase, rinichi, sistem nervos central, suprarenale • Granulie – afectare difuză (nu predominant pulmonară)

Tuberculoza miliară acută • Copil şi adult tânăr (posibil la orice varsta) • Rapid progresivă • Fatală în absenţa tratamentului • Mortalitate crescută (28%) în ciuda tratamentului corect

Tuberculoza miliară acută - manifestări clinice • Simptome generale – domină tabloul clinic: – febră 38 -40°C, – frisoane, – astenie fizică intensă, – anorexie, – scădere ponderală • Tuse seacă • Dispnee progresiva → detresă respiratorie • Examenul fizic: tahicardie, hepatomegalie, splenomegalie
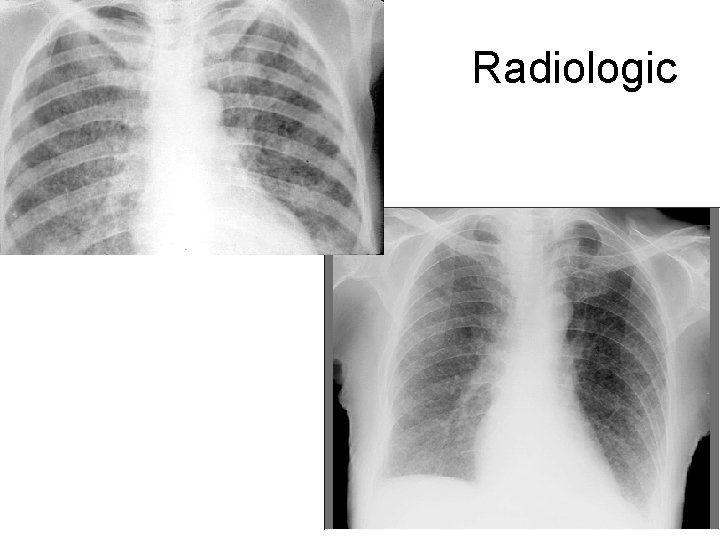
Radiologic

Diagnostic pozitiv - dificil • Secretiile respiratorii (sputa, LBA) sunt paucibacilare • Examen bioptic: – Biopsie pulmonară transbronşică – dificil de efectuat – Biopsie hepatică - nespecifica – Biopsie de măduvă osoasă – deseori diagnostica

Diagnostic diferenţial • Alte cauze infecţioase: – Citomegalovirus – S. aureus – Pn. carinii • Carcinomatoza miliară • Pneumonita de hipersensibilitate • Sarcoidoza

Tuberculoza diseminată areactivă • Formă clinică insidioasă, rara • Frecvent la imunodeprimaţi (terapii biologice!) • Histologic: arii intinse de necroza pline de bacili, fara formare de granuloame • Clinic: evoluţie fulminantă sau cronică • Evoluţie nefavorabilă in ciuda tratamentului eficient

Meningita tuberculoasă • Origine: focare de diseminare hematogenă din cursul primoinfecţiei • Apare in prima copilărie • Deseori in cadrul unei tuberculoze miliare

Manifestări clinice • Debut subacut • Iniţial: - febră şi alterarea stării generale - iritabilitate/ astenie fizică - cefalee - +/- vărsături • Ulterior: - alterarea stării de conştienţă - redoarea cefei - semne de paralizie a nervilor cranieni • Tardiv: - fotofobie - poziţie antalgică fetală - comă

Investigatii • Rx variabila: - normală - imagine miliară - aspectul leziunii primare • IDR la PPD negativă (se pozitivează in cursul tratamentului = argument dg retrospectiv) • Ex. fund de ochi: tuberculi coroizi
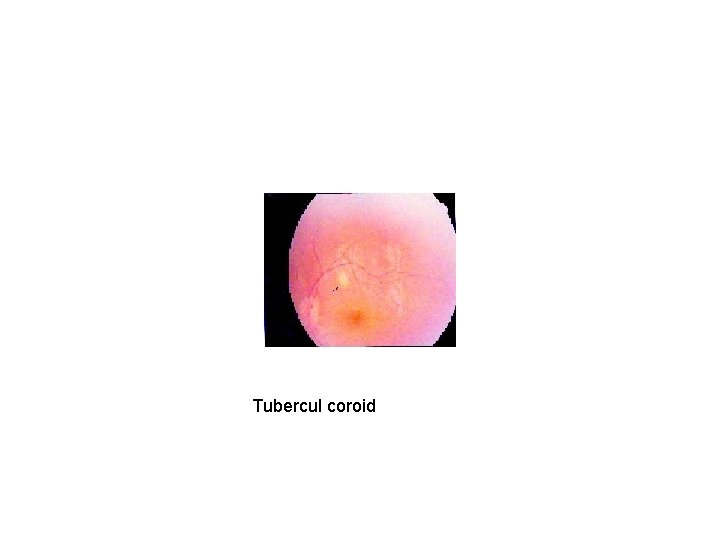
Tubercul coroid

Examenul LCR (punctie lombara) • Clar/ opalescent • Glucoză scăzută (< 40 mg/dl) • Proteine crescute (0, 6 -2 g/dl) • Celularitate crescută, predominanţa limfocitelor • BAAR -- în microscopie, deseori + în cultură • Diagnostic molecular (PCR)


Diagnostic pozitiv ! De probabilitate – tratamentul se instituie rapid • Vârsta < 5 ani • Copii nevaccinaţi BCG • Contact cu pacient cu tuberculoză pulmonară activă • LCR – lichid clar cu limfocitoză şi proteine crescute
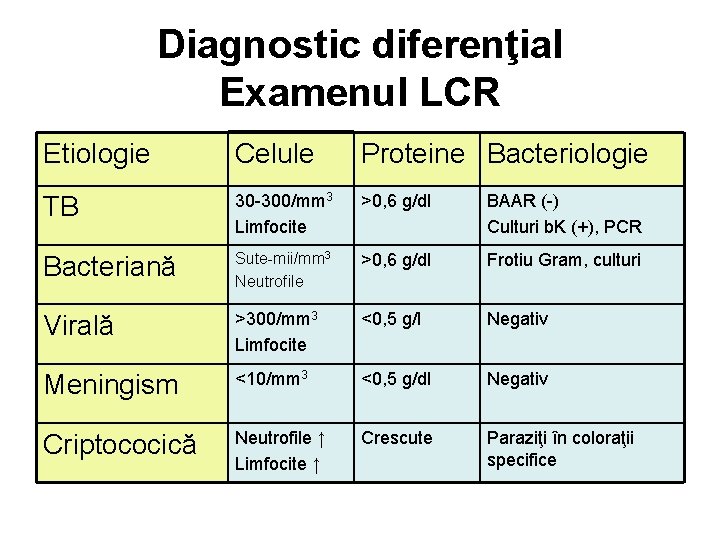
Diagnostic diferenţial Examenul LCR Etiologie Celule Proteine Bacteriologie TB 30 -300/mm 3 Limfocite >0, 6 g/dl BAAR (-) Culturi b. K (+), PCR Bacteriană Sute-mii/mm 3 Neutrofile >0, 6 g/dl Frotiu Gram, culturi Virală >300/mm 3 Limfocite <0, 5 g/l Negativ Meningism <10/mm 3 <0, 5 g/dl Negativ Criptococică Neutrofile ↑ Limfocite ↑ Crescute Paraziţi în coloraţii specifice

Pleurezia tuberculoasă • Forma cea mai frecventă de TB extrapulmonară • Adult tânăr, adolescent • Origine: – rar diseminare hematogenă – ruperea in pleura a unui nodul pulmonar subpleural • Mecanism – reactie inflamatorie granulomatoasa intensa la prezenta Ag micobacteriene • Poate apare ca o complicaţie a tuberculozei pulmonare

Manifestări clinice • • Debut acut Durere intensa cu caracter pleural (junghi) Ascensiune termică Tuse seacă +/- polipnee Semne generale anterioare • Astenie fizică • Inapetenţă • Scădere ponderală

Examen fizic Sindrom lichidian pleural: • Matitate bazala intensa, deplasabilă • Abolirea vibraţiilor vocale • Abolirea murmurului vezicular • +/- suflu pleuretic la marginea superioară a matităţii • În pleurezii mici semnul Hirtz pozitiv

Paraclinic 1. Rx: opacitate de tip lichidian 2. IDR la PPD negativ; se pozitivează în cursul tratamentului = argument dg retrospectiv 3. Ex. lichidului pleural: – – Serocitrin Exsudat (proteine > 3 g/dl, LDH > 2/3 din LDH plasmatic) Numeroase limfocite (> 90%) ADA crescută 4. Ex. histopatologic – biopsie pleurală (+) în 80% din cazuri; randamentul creste cand se asociaza cultura fragmentelor bioptice
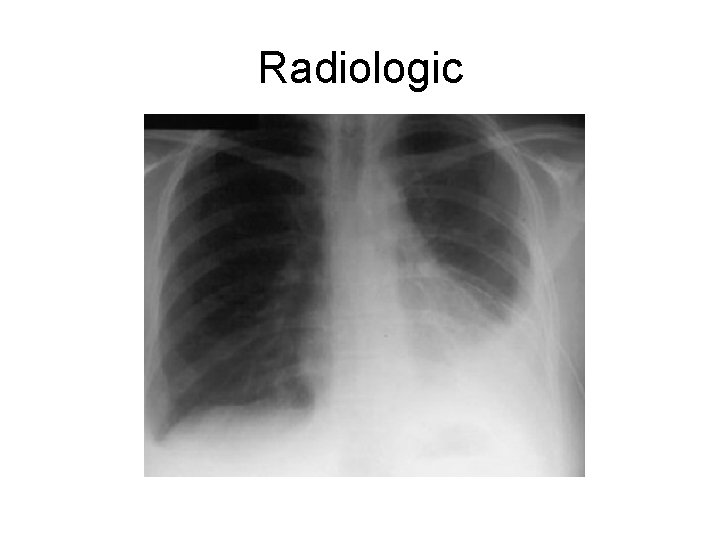
Radiologic

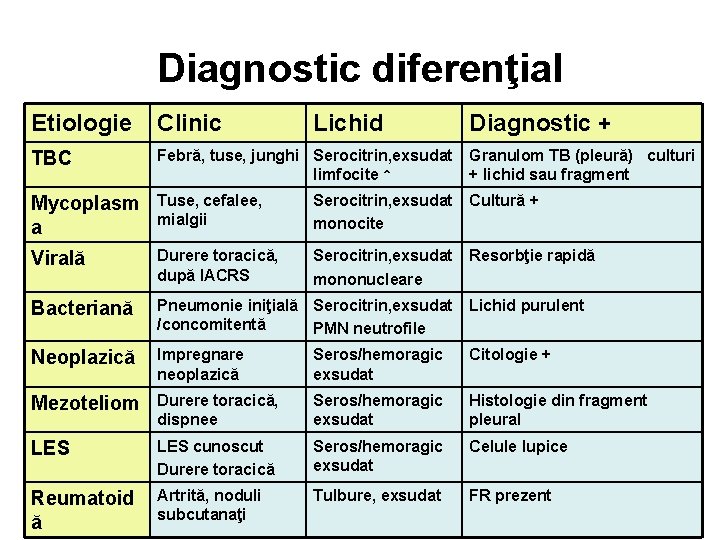
Diagnostic diferenţial Etiologie Clinic Lichid Diagnostic + TBC Febră, tuse, junghi Serocitrin, exsudat limfocite ↑ Granulom TB (pleură) culturi + lichid sau fragment Mycoplasm a Tuse, cefalee, mialgii Serocitrin, exsudat monocite Cultură + Virală Durere toracică, după IACRS Serocitrin, exsudat mononucleare Resorbţie rapidă Bacteriană Pneumonie iniţială Serocitrin, exsudat /concomitentă PMN neutrofile Lichid purulent Neoplazică Impregnare neoplazică Seros/hemoragic exsudat Citologie + Mezoteliom Durere toracică, dispnee Seros/hemoragic exsudat Histologie din fragment pleural LES cunoscut Durere toracică Seros/hemoragic exsudat Celule lupice Reumatoid ă Artrită, noduli subcutanaţi Tulbure, exsudat FR prezent

Evoluţie • Spontana: – Resorbţie spontană, vindecare fără sechele; – Risc de TB pulmonara in urmatorii 5 ani • Sub tratament antituberculos – Vindecare completa in toate cazurile – Fara riscul apariţiei TB pulmonare • Corticosteroizi – fara efect

Tuberculoza ganglionară • Copil şi adult tânăr • Mecanism – diseminare limfohematogenă • Frecvent ganglioni laterocervicali şi supraclaviculari • Clinic: – adenopatie nedureroasă, elastică, neaderente – rar apar manifestări generale • IDR la PPD frecvent +

Tuberculoza ganglionară • Diagnostic: – Cultura b. K: punctat ggl, fragment ggl – Histologic: fragment ggl • Diagnostic diferenţial – adenopatii abcedate – sarcoidoza, neoplazii, limfoame maligne – Alte micobacterii: M. scrofulaceum, M. intracellulare • Evoluţie variabila sub antituberculoase, uneori necesită tratament chirurgical


Spondilita tuberculoasă (morb Pott) • Copii şi adulţi • Mecanism - diseminare hematogenă în cursul primoinfecţiei, rar diseminare limfatică • Vertebre toracale/ lombare • Leziuni: – Iniţial: eroziune anterioară a corpilor vertebrali – Ulterior: tasare vertebrală → cifoză angulară – Ruptura leziunilor în ţesuturile paravertebrale → abces “rece”

CT la mumie din Bolivia

George Dawson (Canada)

Spondilita tuberculoasa Manifestări clinice - dependente de localizare – Durere în punct fix, influenţată de palpare – Rareori manifestări generale – Tardiv – gibozitate Rx. profil: – Eroziunea anterioară a corpurilor vertebrale – Tasare vertebrală Diagnostic pozitiv: – Examen bacteriologic din cazeumul exteriorizat – Biopsia osului afectat Diagnostic diferenţial: spondiloză, spondilite infecţioase, metastaze osoase

Tuberculoza articulară • Articulaţii mari, frecvent monoarticulară • Obiectiv: tumefacţie nedureroasă → amiotrofie progresivă → distrucţie articulară • Rx. : leziunile epifizare + mărirea spaţiului articular • IDR la PPD + • Diagnostic: cultura bk din lichidul sinovial

Tuberculoza renală • Mecanism: reactivarea focarelor de diseminare hematogenă • Afectarea ulterioară a ureterelor, vezicii urinare • Clinic: – durere lombară, disurie, tumefacţie, hematurie – rar manifestări generale • IDR la PPD frecvent + • Diagnostic: culturi b. K din urină • Complicaţii: stricturi ureterale, insuficienţă renală cronică

Pericardita tuberculoasă • Rară, de obicei asociată cu infecţia HIV • Mecanism: reactivarea focarelor hematogene din cursul primoinfecţiei • Simptome: febră, durere toracică, dispnee progresivă • Obiectiv: frecătură pericardică, zgomotelor cardiace, • Rx: largirea siluetei cardiace, ştergerea arcurilor, dublu contur • ECG: modificări difuze de fază terminală • Diagnostic: biopsie pericardică • Complicaţii: tamponadă cardiacă

Alte localizari Tuberculoza peritoneala • Evoluţie insidioasă • Clinic: ascită; rareori abdomen acut • Diagnostic: laparotomie exploratorie cu examen histologic + bacteriologic al fragmentelor peritoneale Tuberculoza laringiana • Formă rară • Intens contagioasă • Se asociază cu TB pulmonară extinsă • Clinic: disfonie, uneori obstrucţie laringiană

Localizări foarte rare • • Tuberculoame cerebrale TB cutanată TB intestinală TB hepatosplenică TB auriculară TB oculară TB tiroidiană TB suprarenaliană (insuficienţă corticosuprarenală)


Tuberculoza si infectia HIV

MTB – HIV • Infectia HIV: cel mai puternic factor de risc pentru aparitia tuberculozei la o persoana infectata in prealabil cu M. tuberculosis • Tuberculoza + infectie HIV = SIDA • Tuberculoza = cea mai frecventa infectie oportunista in infectia HIV in tarile cu endemie mare

Circumstante de diagnostic • Pacient cunoscut cu infectie HIV: – Tuse persistenta • Tuberculoza ca prim semn al infectiei HIV: – La persoane cu risc de infectie HIV – Pacienti cu tratament antituberculos care prezinta scadere ponderala sau dezvolta semne clinice de SIDA

Tuberculoza pulmonara • CD 4 > 200/mm 3: – Semne clinico-radiologice similare pacientilor fara infectie HIV – Predomina cazurile BAAR (+) – Frecventa in tarile cu endemie mare a tuberculozei • CD 4 < 200/mm 3: – Forme atipice clinic: diseminate (miliara), absenta leziunilor cavitare – Prezenta adenopatiilor mediastinale

Diagnosticul tuberculozei pulmonare • Necesara confirmarea bacteriologica • Excluderea altor cauze de pneumonii la imunodeprimati

Tuberculoza extrapulmonara • Ganglionara • Seroase (pleurezie, peritonita, pericardita) • Meningita Mai frecventa la indivizii HIV-pozitivi!

Evolutia tuberculozei • Sub tratament evolutie similara cazurilor HIV (-) • Reactii adverse mult mai frecvente • Mortalitate mai mare prin complicatii legate de prezenta SIDA • Nu se administreaza: – Rifampicina (in caz de administrare concomitenta de antiretrovirale) – Thioacetazona: reactii cutanate severe

Preventia tuberculozei

Preventia tuberculozei • Primara: izolarea si tratarea cazurilor de tuberculoza pulmonara activa • Secundara (prevenirea dezvoltarii bolii tuberculoase): – Depistarea si tratarea infectiei tuberculoase latente – Vaccinarea BCG

Grupe de risc • Persoane expuse surselor de infectie – Contacti familiali – Institutii medicale (pacienti, personal) • Imunodeprimati – Infectie HIV – Silicoza, limfoame, diabet zaharat, transplant de organ, etc • Marginalizati social (penitenciare, azile, fara locuinta, imigranti)

Infectia tuberculoasa latenta • Depistare: testare tuberculinica (diagnostic dificil in tarile unde vaccinarea BCG este obligatorie) • Tratament (chimioprofilaxie): izoniazida 5 mg/kgcorp/zi (max. 300 mg) timp de 6 luni

Chimioprofilaxie - indicatii • Contacti familiali < 5 ani indiferent de rezultatul testarii tuberculinice • Infectati HIV cu testare tuberculinica pozitiva (> 5 mm) • Eventual alte categorii: – Alti contacti familiali ai bolnavilor cu TBP/M+ (in special cu viraj tuberculinic si/sau < 35 ani) – Alte categorii de imunodeprimati cu testare tuberculinica pozitiva

Vaccinarea BCG • Vaccin viu atenuat (bacilul Calmette-Guerin provenit din M. bovis) • Efect: – Protectie partiala (20 -60%) impotriva dezvoltarii tuberculozei boala – Prevenirea formelor grave de tuberculoza la copil (TB diseminata, meningita TB) • Indicatii: nou-nascuti la nastere, sau in primul an • Contraindicatii: imunodeficiente congenitale (nu infectia HIV ci doar SIDA)

Evolutie postvaccinala • Evolutie normala: induratie rosie (3 -4 saptamani), uneori cu ulcerare, in final cicatrice usor retractila cu diametru de 5 mm • Complicatii locale: adenopatii satelite uneori fistulizate, ulceratie locala prelungita • Complicatie generala: BCG-ita (= infectie diseminata, similara tuberculozei diseminate, ce apare la imunodeprimati)

- Slides: 57