Tuberculosis s Andrea Carlucci Htal Notti 2015 Melisa

Tuberculosis s Andrea Carlucci Htal. Notti 2015 Melisa Arnulphi Htal. Notti 2016

GENERALIDADES • Enfermedad infectocontagiosa granulomatosa crónica prevenible y curable! • Mycobacterium Tuberculosis. • Persona-persona. • Inhalación de aerosoles. • Ambiente, Social, Individual, Sanitario. • 11000 casos nuevos/año. • 800 muertes/año
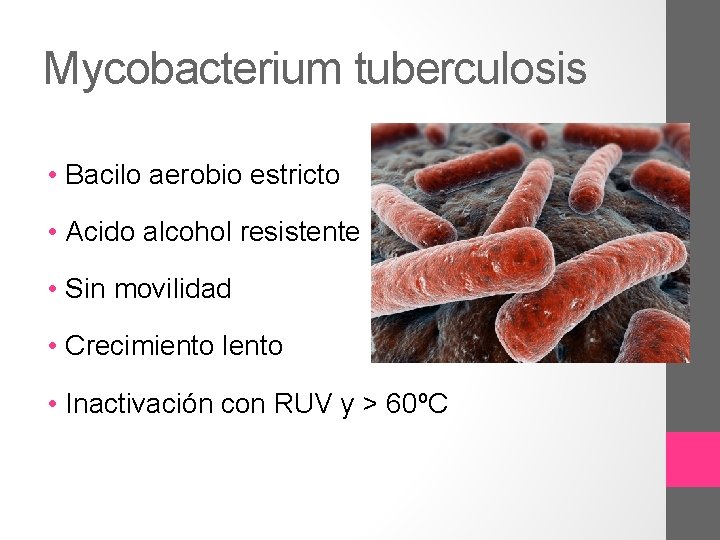
Mycobacterium tuberculosis • Bacilo aerobio estricto • Acido alcohol resistente • Sin movilidad • Crecimiento lento • Inactivación con RUV y > 60ºC

ACCIONES DE CONTROL • La detección precoz • El tratamiento/ curación de los casos detectados. • La evaluación de los contactos de los casos. • La vacunación BCG. • La notificación de los casos • La evaluación del tratamiento.

TRNSMISION • Reservorio: hombre • Pulmón gotas de fludgge con bacilos • El tratamiento disminuye bacilos en esputo • Otras vías 50% de contactos baceliferos se infectan. 6% de contactos no baciliferos se infectan. 80% manifiestan enfermedad en 1º dos años. Post- primoinfección.

FACTORES DE RIESGO Infectar • Contacto con foco bacilífero • Residentes en comunidades cerradas • Trabajadores de la salud • Vivir en áreas de alta prevalencia Enfermar • Coinfección con VIH(> CD 4<200) • Enfermedades predisponentes • Diabetes cáncer desnutrición IRC silicosis transplantes s. malabsorción • Drogas: anti. TNF corticoides quimioterapia, adicciones
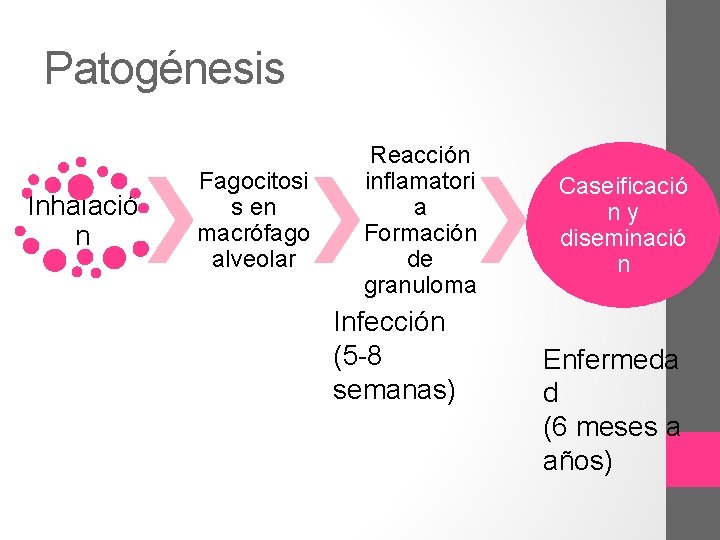
Patogénesis Inhalació n Fagocitosi s en macrófago alveolar Reacción inflamatori a Formación de granuloma Infección (5 -8 semanas) Caseificació ny diseminació n Enfermeda d (6 meses a años)

PATOGENESIS • Primoinfección complejo primario • Riesgo de enfermar es mayor en lactantes y adolescentes • Tuberculosis “latente”: período de incubación clínica que media entre la infección y la enfermedad tuberculosa. Ausencia de signos y síntomas. PPD positiva.

PATOGENESIS Si falla la inmunidad… • Tuberculosis primaria Neumoganglionar, pleural, meningitis, miliar. • Tuberculosis extraprimaria por reactivación endógena o reinfección exógena.

FORMAS CLINICAS: TBC PULMONAR • 85% • Más contagiosa • Tos seca o productiva • Expectoración con o sin hemoptisis • Dolor torácico • Síntomas generales: anorexia, astenia, adinamia, sudoración nocturna, pérdida de peso, fiebre prolongada.

FORMAS CLINICAS: TBC EXTRAPULMONAR • 15% (mayor en pacientes HIV) • Pleural (30%) • Ganglionar (31%) • Meníngea (19%) • Osteoarticular (8%) • Escaso numero de bacilos

La tos y el catarro persistentes por más de 15 días son los signos de mayor valor para sospechar tuberculosis.

FORMAS CLINICAS: PRIMOINFECCION • Primer contacto del bacilo con el organismo. • Mecanismo inmunológico • Viraje tuberculínico o PPD positiva • Asintomático • Sin alteraciones radiológicas ni bacteriológicas • 90 -95% curación espontánea • Quimioprofilaxis secundaria

FORMAS CLINICAS: TBC MODERADA • Síntomas respiratorios o asintomáticos • PPD+ • Rx de tórax patológica. • Lesión parenquimatosa pequeña • Adenopatías hiliares o mediastinales • El complejo primario debe carecer de atelectasia, reacción perifocal significativa y lesiones extendidas • Extrapulmonares no graves.

FORMAS CLINICAS: TBC GRAVE • Sintomáticos • PPD + • RX patológica TBC MILIAR PULMONAR PROGRESIVA PULMONARES COMPLICADAS TBC EXTRAPULMONAR FORMA COMUN EN MENOR DE 1 AÑO TBC ASOCIADA A ENFERMEDADES INMUNOLOGICAS

DIAGNOSTICO • Suma de elementos clínicos, radiológicos y el antecedente de contacto con foco tuberculoso! • Única forma de confirmación: Hallazgo de bacilo tuberculoso en secreciones o tejidos.

DIAGNOSTICO CLINICO • ANAMNESIS: antecedente de contacto, antecedentes personales. • MANIFESTACIONES CLINICAS: mayoría asintomáticos. Fiebre, perdida de peso, decaimiento, síntomas respiratorios. Formas extraprimarias. • Recordar que los pacientes infectados no son enfermos!!

DIAGNOSTICO RADIOLOGICO • RX DE TORAX: adenopatías intratoracicas, obstrucción de la vía aérea, atelectasia, hiperinsuflación, consolidación, derrame, masa pulmonar, diseminación intrabronquial, consolidación multifocal, cavitación. • TAC DE TORAX • ECOGRAFIA
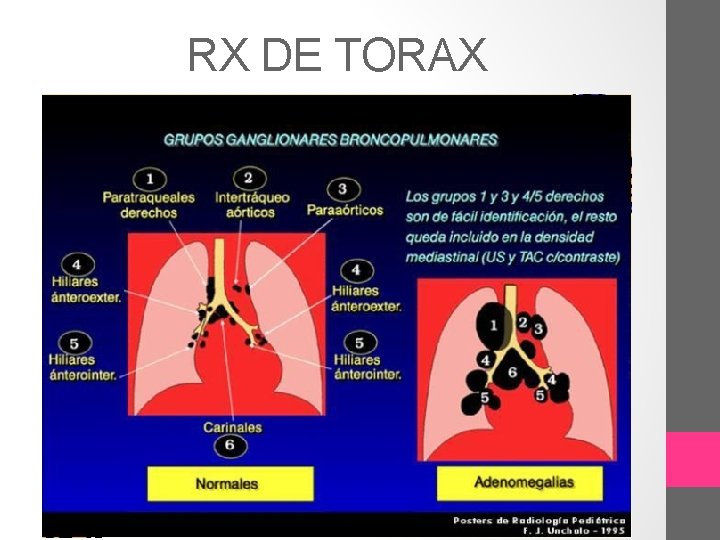
RX DE TORAX

PPD • Mide reacción de hipersensibilidad retardada a las proteínas de M. T. • Solo evidencia contacto previo con el bacilo • Diagnostica infección tuberculosa • Elemento auxiliar en el diagnostico

• Aplicación de PPD Intradérmica en cara externa de antebrazo. • Se lee en el eje transversal al antebrazo. Lectura en mm exactos a las 48 a 72 hs: (0 mm, Positivo: >10 mm 1 mm, 2 mm…). HIV: • PAPULA! • Reacción flictenular siempre>5 mm es positiva

DIAGNOSTICO BACTERIOLOGICO • De certeza! • BACILOSCOPIA: coloración de Ziehl. Neelsen. Detecta BAAR. Requiere 500010000 bacilos/ml. • CULTIVO: requiere 10 -100 bacilos/ml. De elección! • TECNICAS DE AMPLIFICACION DE ACIDOS NUCLEICOS

MUESTRAS • Esputo: suele limitarse a niños mayores de 10 años • Aspirado gástrico • Esputo inducido • Broncoaspirado y lavado broncoalveolar • Otros: punción pleural, punción lumbar, biopsias tisulares

TRATAMIENTO: FASES • INICIAL INTENSIVA: HRZ eliminar la mayor parte de la población bacilar rápidamente con negativización bacteriológica! • Dura 2 meses • Tratamiento continuo (diario) • CONTINUACION: HR reducir el numero de bacilos persistentes para evitar recaídas! • Dura mínimo 4 meses • Tratamiento intermitente (trisemanal)

TRATAMIENTO: DROGAS • Drogas de primera línea • Isoniacida (H) 5 mg/kg/d (300 mg/d) • Rifampicina (R) 10 mg/kg/d (600 mg/d) • Pirazinamida (Z) 25 - 30 mg/kg/d • Estreptomicina (S) 15 mg/kg/d • Etambutol (E) 15 -20 mg/kg/d

MODALIDADES DE TRATAMIENTO • Directamente observado: de elección! • Autoadministrado
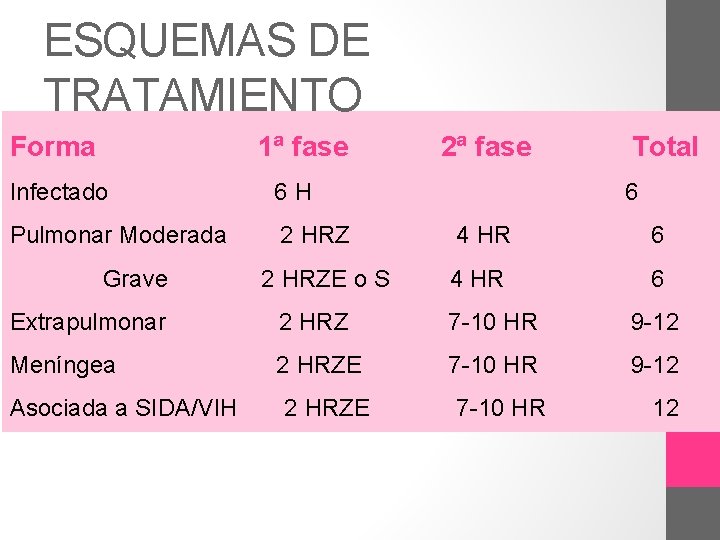
ESQUEMAS DE TRATAMIENTO Forma 1ª fase Infectado 6 H Pulmonar Moderada 2 HRZ Grave 2 HRZE o S 2ª fase Total 6 4 HR 6 Extrapulmonar 2 HRZ 7 -10 HR 9 -12 Meníngea 2 HRZE 7 -10 HR 9 -12 Asociada a SIDA/VIH 2 HRZE 7 -10 HR 12

CONTROLES INTRATRAMIENTO • Clínico: quincenal en 1º fase y mensual en la 2º • Radiológico: al inicio, a los 2 meses y al finalizar el tratamiento. • Bacteriológico: baciloscopia y cultivo inicial, baciloscopia al final del 2º mes y al finalizar el tratamiento. • Supervisar o controlar el correcto cumplimiento del tratamiento.

PREVENCION • Búsqueda activa de casos y su tratamiento oportuno para reducir las fuentes de infección • Vacunación con BCG para disminuir la susceptibilidad a la infección • Quimioprofilaxis 1º y 2º

QUIMIOPROFILAXIS • PRIMARIA: a todo niño con PPD negativa, asintomático y rx de tórax normal • Isoniacida 10 mg/kg/dia (diario) • 6 meses en < de 5 años • Controlar • SECUNDARIA: a los contactos con PPD positiva o viraje tuberculinico • Isoniacida 10 mg/kg/dia por 6 meses • QUIMIOPROFILAXIS EN HIV : Isoniacida 9 meses

CUANDO SOSPECHAR TBC • En todo niño en contacto con un foco tuberculoso • En pacientes con cuadro compatible con síndrome de impregnación • En pacientes con cuadro respiratorio persistente sin respuesta a tratamiento previos, rx sugestiva de tuberculosis o ambos • Eritema nodoso, conjuntivitis flictenular • Pacientes inmunodeprimidos o VIH positivos • Con PPD positiva

COMO CONFIRMAR LA SOSPECHA DE TBC • De certeza: identificación del bacilo. Caso de TBC confirmado bacteriológicamente. • Baciloscopia y/o cultivo • De sospecha o fuerte presuncion: • Viraje tuberculinico o PPD positiva y signosintomalogia y/o radiología compatible • Anatomía patológica con granulomas con necrosis caseosa (biopsia pleural o tejido)

EVALUACION DE CONTACTOS • Identificación de cada uno de los convivientes y otros contactos • Evaluación clínica, PPD, Y Rx de tórax a todos los niños • Evaluación clínica, rx de tórax a los adultos • Baciloscopia a los adolescentes y adultos sintomáticos respiratorios

NOTIFICACION DE CASOS • Completar y remitir la planilla de notificaciones de los pacientes enfermos • Los infectados no se notifican, no son enfermos • Enfermedad de denuncia obligatoria!

Muchas gracias!!!

Bibliografia • Enfermedades infecciosas | tuberculosis GUIA PARA EL EQUIPO DE SALUD. Ministerio de Salud de la Nación. • Criterios de diagnóstico y tratamiento de la tuberculosis infantil. SAP 2016
- Slides: 36