Tuberculosis infantil Diagnstico y tratamiento Dra C Gladys
Tuberculosis infantil. Diagnóstico y tratamiento Dra. C. Gladys Abreu Suárez, Profesora Titular Consultante Universidad Médica Habana, Cuba
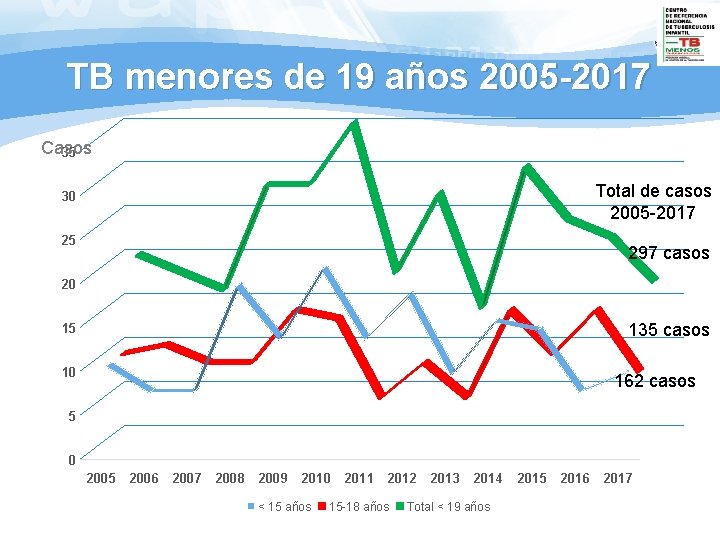
TB menores de 19 años 2005 -2017 Casos 35 Total de casos 2005 -2017 30 25 297 casos 20 135 casos 15 10 162 casos 5 0 2005 2006 2007 2008 2009 2010 < 15 años 2011 2012 15 -18 años 2013 2014 Total < 19 años 2015 2016 2017
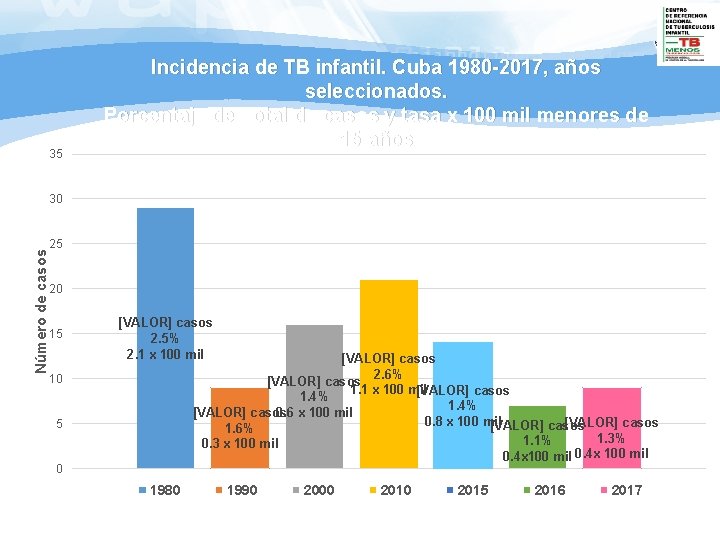
35 Incidencia de TB infantil. Cuba 1980 -2017, años seleccionados. Porcentaje del total de casos y tasa x 100 mil menores de 15 años Número de casos 30 25 20 15 [VALOR] casos 2. 5% 2. 1 x 100 mil [VALOR] casos 2. 6% [VALOR] casos 1. 1 x 100 mil [VALOR] casos 1. 4% 0. 6 x 100 mil [VALOR] casos 0. 8 x 100 mil [VALOR] casos 1. 6% 1. 3% 1. 1% 0. 3 x 100 mil 0. 4 x 100 mil 10 5 0 1980 1990 2000 2015 2016 2017
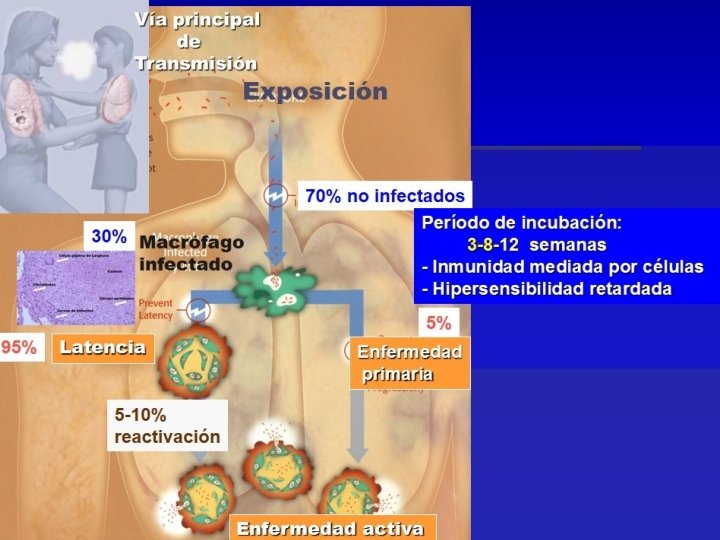
Formas clínicas de tuberculosis infantil. Xxxxxxxx X X X x La tuberculosis puede afectar prácticamente cualquier tejido u órgano de la economía Puede ser: § Pulmonar § Extrapulmonar
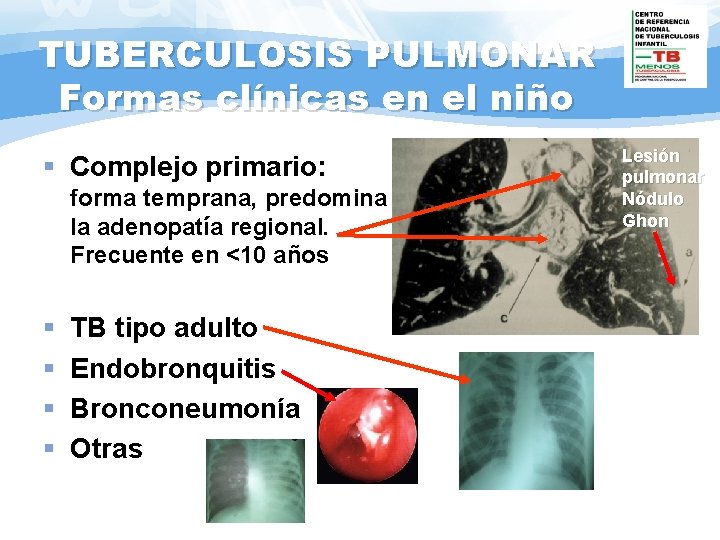
TUBERCULOSIS PULMONAR Formas clínicas en el niño § Complejo primario: forma temprana, predomina la adenopatía regional. Frecuente en <10 años § § TB tipo adulto Endobronquitis Bronconeumonía Otras Lesión pulmonar Nódulo Ghon
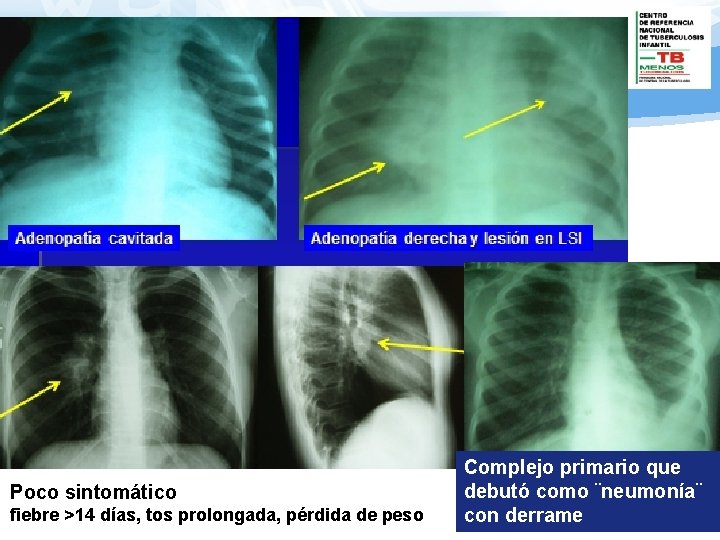
Poco sintomático fiebre >14 días, tos prolongada, pérdida de peso Complejo primario que debutó como ¨neumonía¨ con derrame
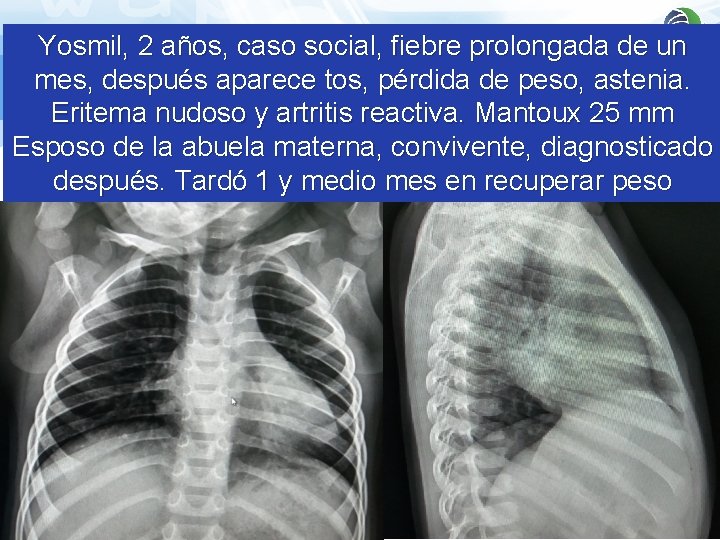
Yosmil, 2 años, caso social, fiebre prolongada de un mes, después aparece tos, pérdida de peso, astenia. Eritema nudoso y artritis reactiva. Mantoux 25 mm Esposo de la abuela materna, convivente, diagnosticado después. Tardó 1 y medio mes en recuperar peso
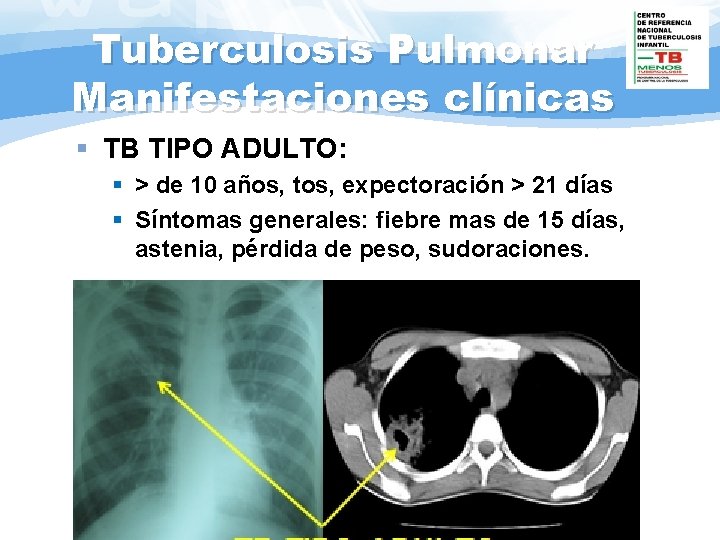
Tuberculosis Pulmonar Manifestaciones clínicas § TB TIPO ADULTO: § > de 10 años, tos, expectoración > 21 días § Síntomas generales: fiebre mas de 15 días, astenia, pérdida de peso, sudoraciones.
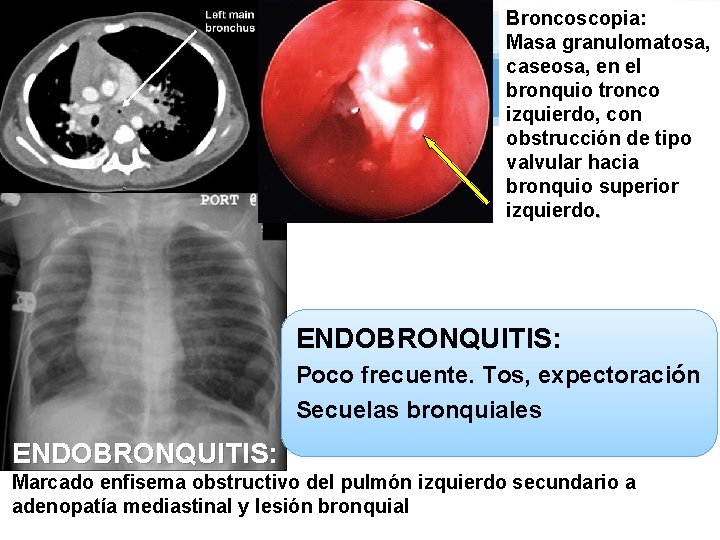
Broncoscopia: Masa granulomatosa, caseosa, en el bronquio tronco izquierdo, con obstrucción de tipo valvular hacia bronquio superior izquierdo. ENDOBRONQUITIS: Poco frecuente. Tos, expectoración Secuelas bronquiales ENDOBRONQUITIS: Marcado enfisema obstructivo del pulmón izquierdo secundario a adenopatía mediastinal y lesión bronquial

Sospecha de Tuberculosis Extrapulmonar § Linfadenopatía crónica § Osteomielitis vertebral § Ascitis/pleuresía: predominio linfocitario y cultivos § LCR con pleocitosis linfocitaria, proteína y ↓ glucosa § Diagnóstico diferencial de Enf. Inflamatoria intestinal § Pacientes HIV § Inflamación mono articular con cultivos bacterianos § Persistente piuria estéril § Inexplicable derrame pericárdico, pericarditis constrictiva o con calcificaciones.

TB adénica Forma mas frecuente de TB extrapulmonar § Cualquier grupo ganglionar, más frecuente cervical (supraclavicular, submandibular, lateral). § Adenopatías, firmes, no dolorosas, se forma un paquete ganglionar, tienden a fluctuar y drenar espontáneamente, formación de fístula y drenaje intermitente. § Adenopatías mediastinales (25%). § Pocos síntomas generales. Mantoux positivo en la mayoría con Rx Tórax normal. Biopsia (BAAF o exéresis): tejido granulomatoso, y tinción de Zielh-Nielsen puede ser positivo, pero: No son patognomónicos. IMPORTANTE: Cultivo del ganglio
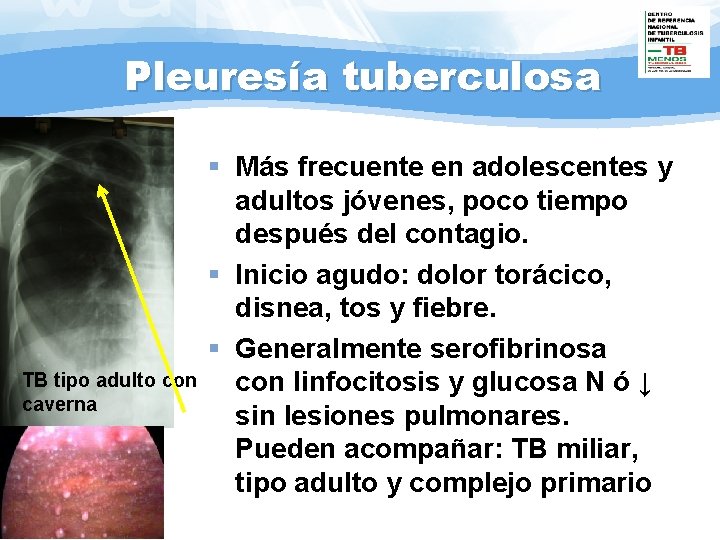
Pleuresía tuberculosa TB tipo adulto con caverna § Más frecuente en adolescentes y adultos jóvenes, poco tiempo después del contagio. § Inicio agudo: dolor torácico, disnea, tos y fiebre. § Generalmente serofibrinosa con linfocitosis y glucosa N ó ↓ sin lesiones pulmonares. Pueden acompañar: TB miliar, tipo adulto y complejo primario

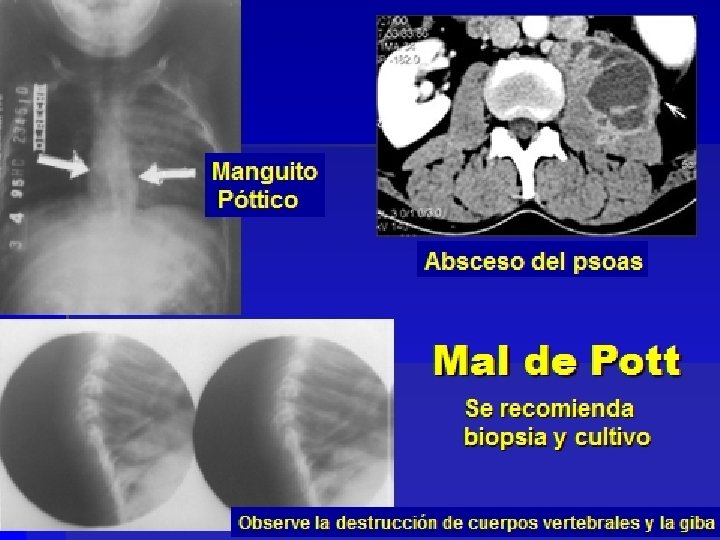
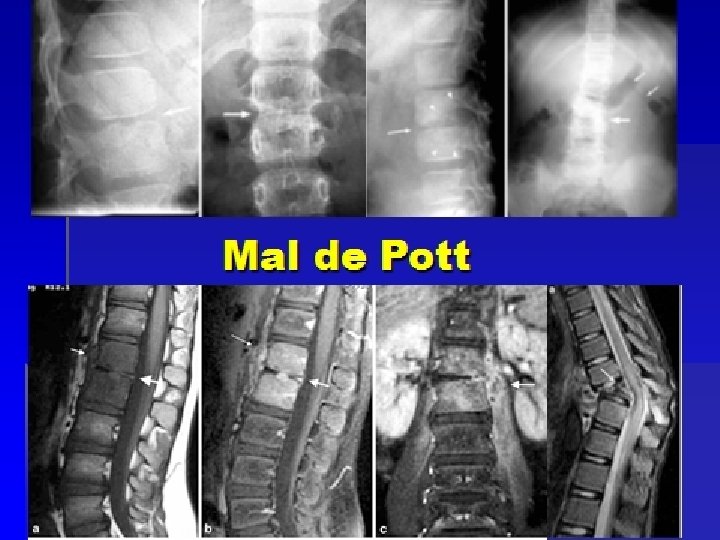
TB esquelética § Espondilitis TB (Mal de Pott). § Afecta de inicio el disco intervertebral, después toma de vértebras contiguas y extensión paravertebral (50% casos TB esquelética) § Osteomielitis TB. § Lesiones osteolíticas, quísticas o infiltrativas, bien definidas § Artritis § Diseminación metafisiaria a una articulación.

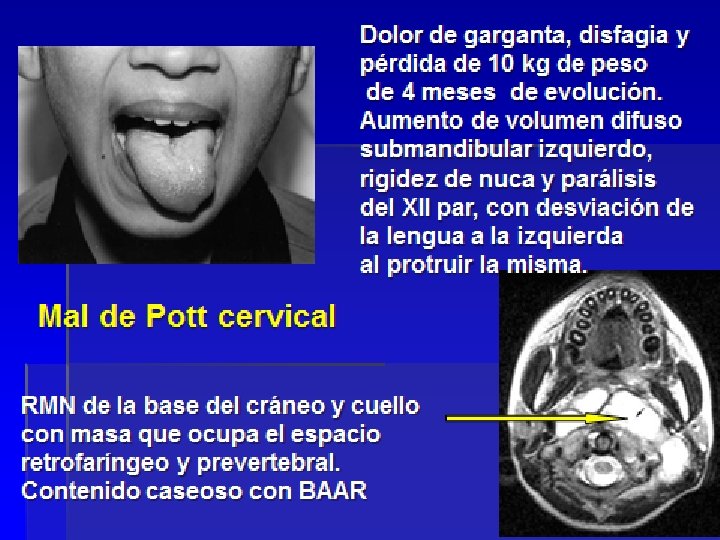
Espondilitis TB o Mal de Pott § Puede afectar varias vértebras § Síntomas en dependencia del sitio afectado: § dolor de espalda, giba, dificultad para la marcha, paraparesia, disfagia en la CV cervical. Pocos síntomas generales. Giba cifótica
Tuberculosis miliar § Forma progresiva, diseminada de TB. § Puede concomitar con meningitis y complejo primario. § Fiebre prolongada, escalofríos, sudores nocturnos, pérdida de peso, anorexia. § Puede ser fulminante (shock séptico) § Adenopatías, hepatosplenomegalia, lesiones de piel y en el fondo de ojo

Pesquisa pasiva: Niños concon síntomas sugestivos Pesquisa pasiva: Niños síntomas sugestivos Pesquisa activa: Niños en riesgo: contacto concon enfermos, VIH, otros Pesquisa activa: Niños en riesgo: contacto enfermos, otr. Evaluación clínica • Síntomas generales: * Fiebre (38° x 14 días) * Pérdida de peso cuantificable • Síntomas respiratorios ó de otros aparatos * Tos (> 21 días) • Examen físico • Curva de peso y evaluación nutricional • Evaluación de riesgos * Criterios TB infantil WHO 2006
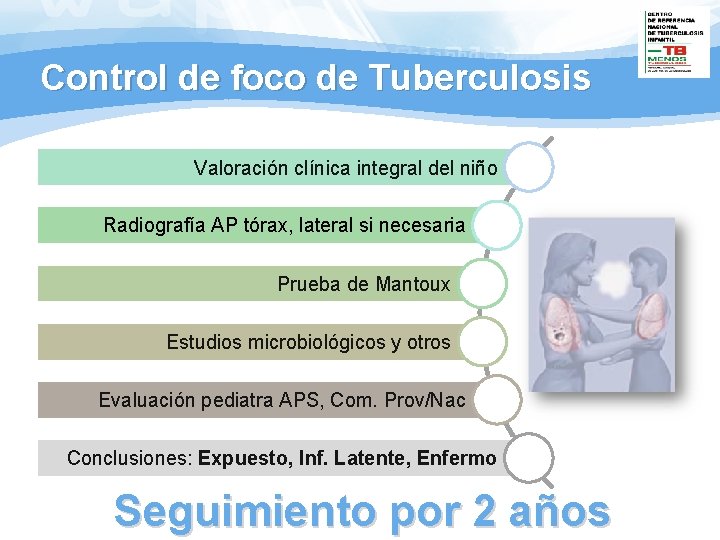
Control de foco de Tuberculosis Valoración clínica integral del niño Radiografía AP tórax, lateral si necesaria Prueba de Mantoux Estudios microbiológicos y otros Evaluación pediatra APS, Com. Prov/Nac Conclusiones: Expuesto, Inf. Latente, Enfermo Seguimiento por 2 años

Tratamiento preventivo • Localización/curación casos adultos • Vacunación BCG al Recién nacido • Tratamiento con isoniacida de la infección latente x 6 meses, supervisada por el personal de salud de la Atención primaria (APS) • Medidas de higiene y aislamiento • Educación sanitaria. Programa Nacional Control de la TB (PNCT 2014)

Tratamiento con isoniacida • Primaria (quimioterapia preventiva): – Niños expuestos, no infectados, se administra durante 2 meses, si el mantoux continúa negativo, se suspende. (periodo ventana) Niños pequeños hasta 3 meses. – Si el 2 do mantoux es ≥ 5 mm continuar hasta 6 meses. En alto riesgo puede continuarse. • Secundaria (Tratamiento Infección TB latente) Se da por 6 -12 meses. Solo una vez en la vida.

Tratamiento con isoniacida • Isoniacida (INH) - 10 mg/kg (10 -15 mg/kg, Max 300 mg) • Rifampicina (RIF) En intolerantes a INH, en áreas de alta incidencia ó sospecha de resistencia a INH, durante 4 meses - 10 mg/kg (hasta 20 mg/kg, Max: 600 mg) Muy discutido Puede administrarse trisemanal (excepcional) Garantizar adherencia!!!!! - Si se interrumpe la profilaxis administrar 3 meses más - Si interrupción > 3 meses, reiniciar.

Fases del tratamiento curativo • Fase inicial intensiva (60 dosis-2 meses) – Eliminar la mayor cantidad de bacilos en todas las poblaciones (Bactericida). – El enfermo deja de ser infectante • Fase de continuación (48 dosis-4 meses): – Eliminación más lenta de los bacilos que persisten en sus diferentes localizaciones y fases de crecimiento metabólico (Esterilizante). TB meníngea: Se añade Estreptomicina como 4 ta droga y se prolonga hasta 9 -12 meses TB ósea y articular: tratamiento durante 9 meses

Clasificación de los enfermos para el tratamiento. PNCT Cuba 2014 I. Casos nuevos, no resistencia II. Retratamientos La mayoría de los niños Categorías III. Casos nuevos y/o tratados con resistencia (no MDR) IV. Casos nuevos y/o tratados con resistencia (MDR, XDR)
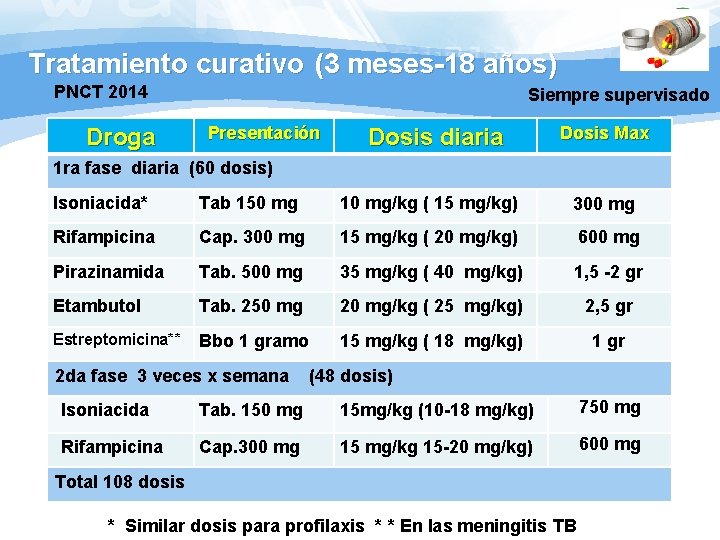
Tratamiento curativo (3 meses-18 años) PNCT 2014 Droga Siempre supervisado Presentación Dosis diaria Dosis Max 1 ra fase diaria (60 dosis) Isoniacida* Tab 150 mg 10 mg/kg ( 15 mg/kg) 300 mg Rifampicina Cap. 300 mg 15 mg/kg ( 20 mg/kg) 600 mg Pirazinamida Tab. 500 mg 35 mg/kg ( 40 mg/kg) 1, 5 -2 gr Etambutol Tab. 250 mg 20 mg/kg ( 25 mg/kg) 2, 5 gr Estreptomicina** Bbo 1 gramo 15 mg/kg ( 18 mg/kg) 1 gr 2 da fase 3 veces x semana (48 dosis) Isoniacida Tab. 150 mg 15 mg/kg (10 -18 mg/kg) 750 mg Rifampicina Cap. 300 mg 15 mg/kg 15 -20 mg/kg) 600 mg Total 108 dosis * Similar dosis para profilaxis * * En las meningitis TB

Seguimiento • Clínico: ganancia de peso, resolución de síntomas, tolerancia a la medicación. • Microbiológico en los BAAR +: baciloscopia del esputo al terminar 1 ra fase, si es positivo, repetir al 3 er mes con cultivo. Debe tener 3 esputos negativos al terminar tratamiento. • Radiológico en las TBp demora en normalizarse!!!

DOTS: tratamiento acortado, estrictamente supervisado
Gracias
- Slides: 30