TUBERCULOSIS Hugo Snchez Cerna Mdico Neumlogo Hospital II

TUBERCULOSIS Hugo Sánchez Cerna Médico Neumólogo Hospital II Es. Salud Huánuco

Momia peruana precolombina (700 DC)

EPIDEMIOLOGÍA Tuberculosis es la segunda causa más común de muerte de enfermedades infecciosas a nivel mundial después de HIV/AIDS. Lancet 2003; 362: 887– 99 Aproximadamente 1, 7 billones de personas, cerca 1/3 de la población mundial son pensados ser infectados con el Mycobacterium TBC. El 95% de casos de TBC ocurren en países en vías de desarrollo. WHO REPORT 2009

EPIDEMIOLOGÍA Hubo un estimado de 9. 27 millones de nuevos casos de Tuberculosis en el 2007. Este es un incremento de 9. 24 millones en el 2006, 8. 3 millones en el 2000 y 6. 6 millones en 1990. India, China, Indonesia, Sudáfrica y Nigeria ocupan los 5 primeros lugares en cifras absolutas de casos. WHO REPORT 2009
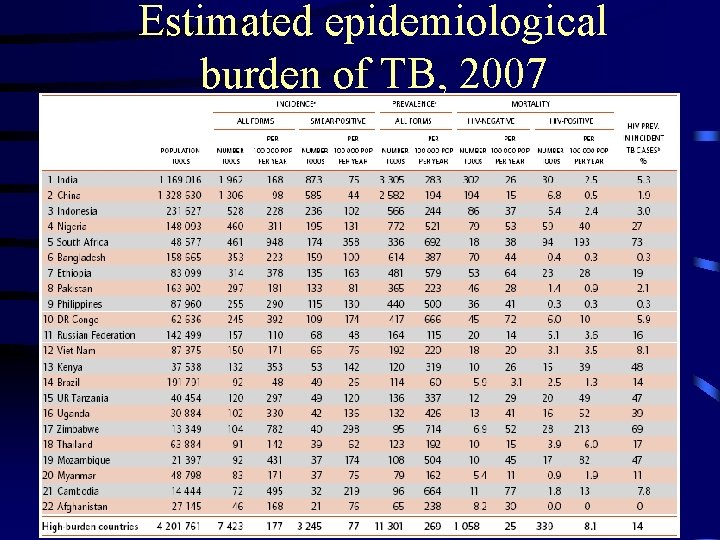
Estimated epidemiological burden of TB, 2007
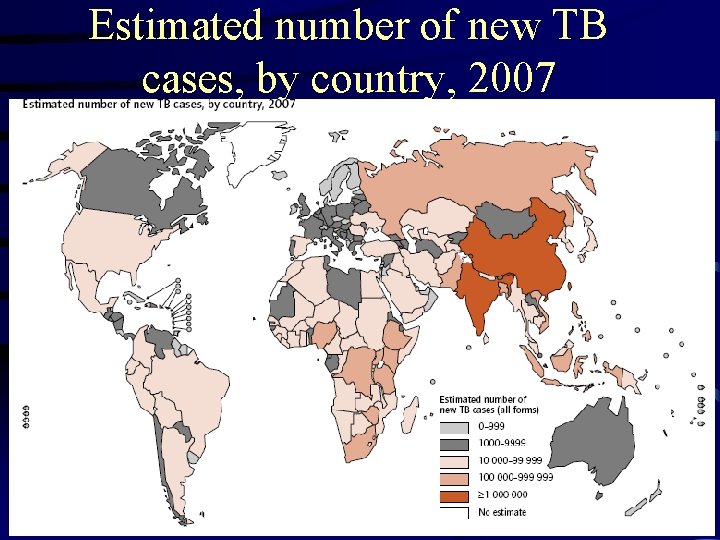
Estimated number of new TB cases, by country, 2007
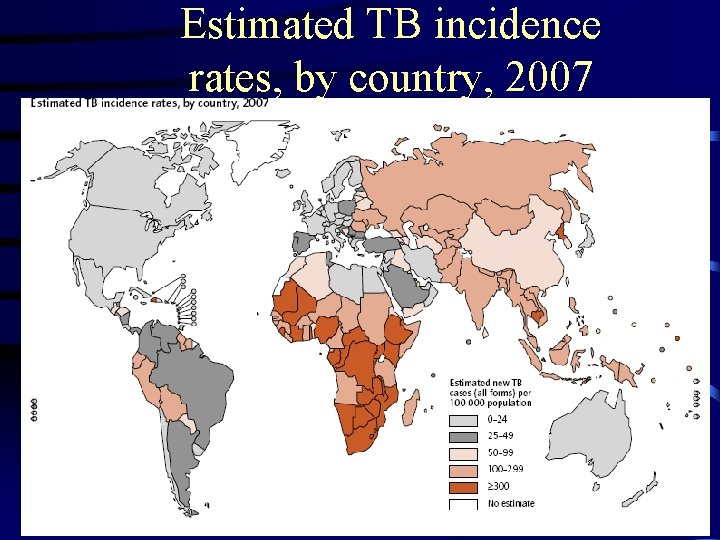
Estimated TB incidence rates, by country, 2007
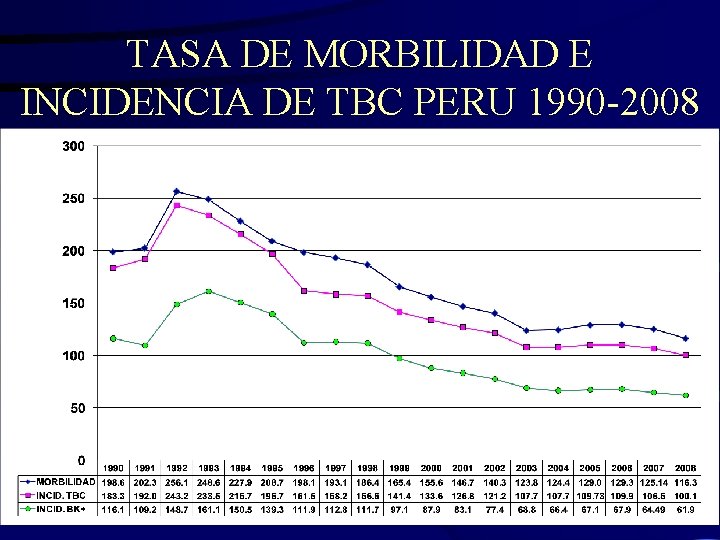
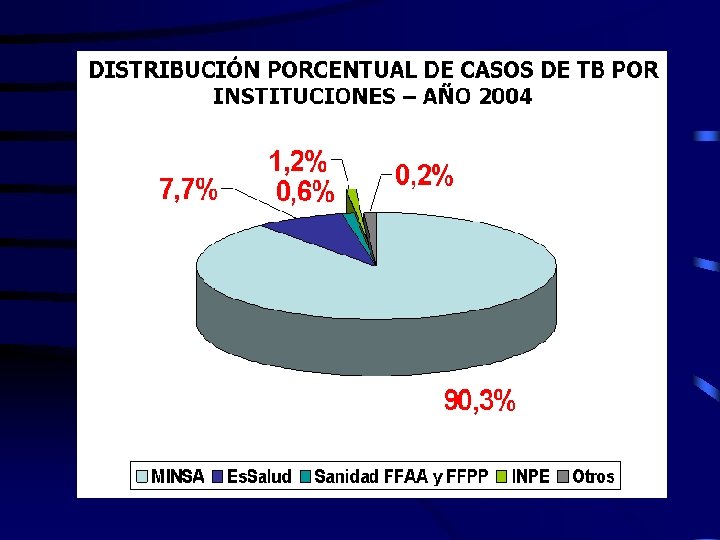
TASA DE MORBILIDAD E INCIDENCIA DE TBC PERU 1990 -2008
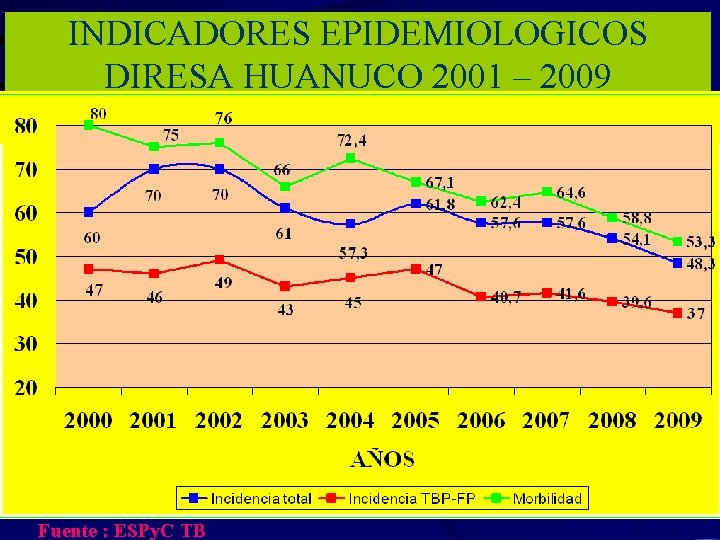
INDICADORES EPIDEMIOLOGICOS DIRESA HUANUCO 2001 – 2009 Fuente : ESPy. C TB
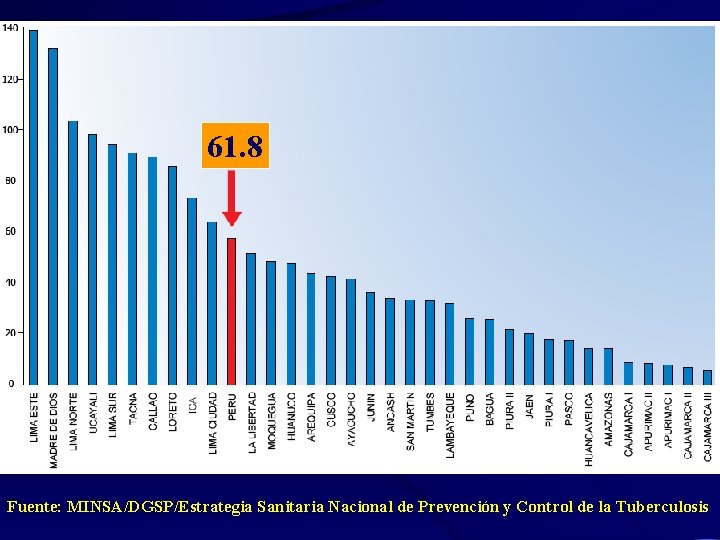
61. 8 Fuente: MINSA/DGSP/Estrategia Sanitaria Nacional de Prevención y Control de la Tuberculosis
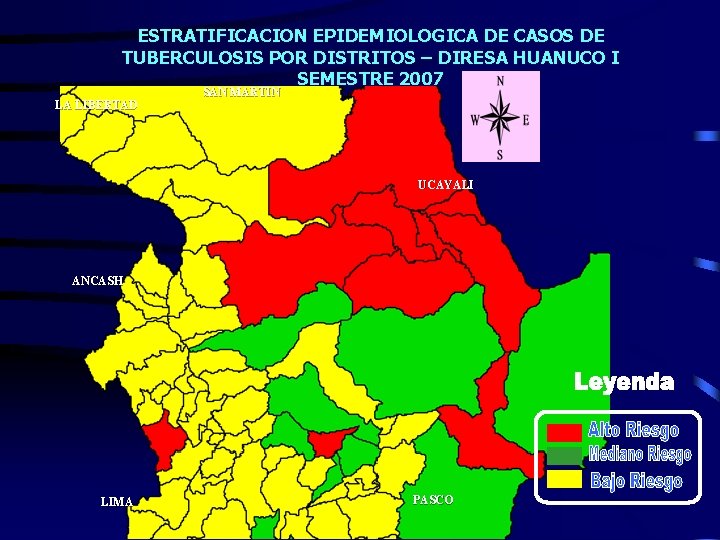
ESTRATIFICACION EPIDEMIOLOGICA DE CASOS DE TUBERCULOSIS POR DISTRITOS – DIRESA HUANUCO I SEMESTRE 2007 LA LIBERTAD SAN MARTIN UCAYALI ANCASH LIMA PASCO
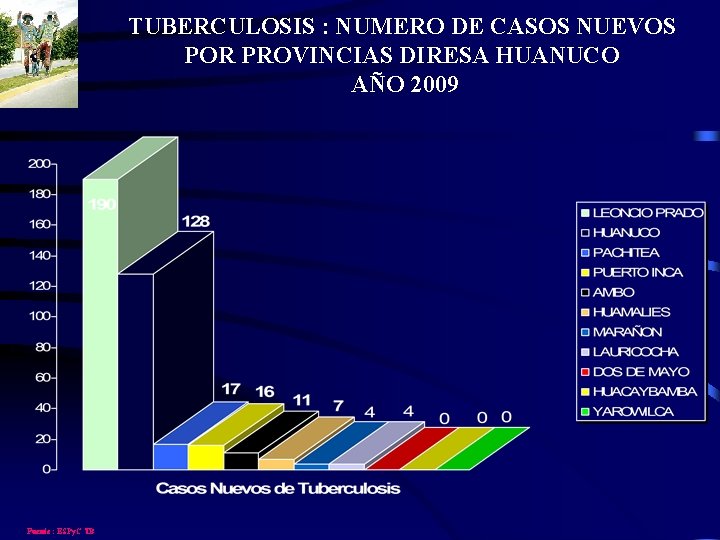
TUBERCULOSIS : NUMERO DE CASOS NUEVOS POR PROVINCIAS DIRESA HUANUCO AÑO 2009 Fuente : ESPy. C TB

DEFINICIÓN La tuberculosis es una infección producida por el bacilo Mycobacterium tuberculoso, que usualmente afecta el pulmón pero hasta un tercio otros órganos pueden estar comprometidos. Junto con el M. Bovis, Africanum, Microti constituyen el M. tuberculosis complex.

Tuberculosis MDR La tuberculosis MDR es un infección producida por el bacilo Mycobacterium tuberculoso que es resistente a Isoniacida (H) y rifampicina (R). Tuberculosis XDR La tuberculosis XDR es un infección producida por el bacilo Mycobacterium tuberculoso que es resistente a Isoniacida (H), rifampicina (R), una quinolona y al menos uno de los tres inyectables de segunda línea (amikacina, capreomicina o kanamicina).
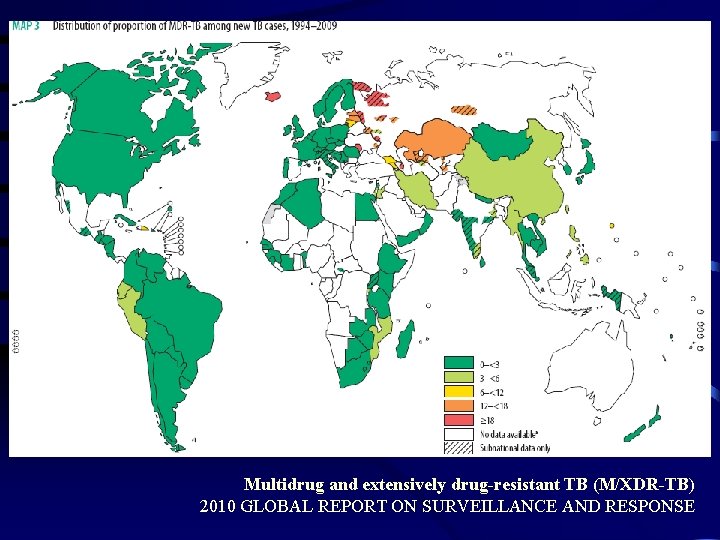
Multidrug and extensively drug-resistant TB (M/XDR-TB) 2010 GLOBAL REPORT ON SURVEILLANCE AND RESPONSE
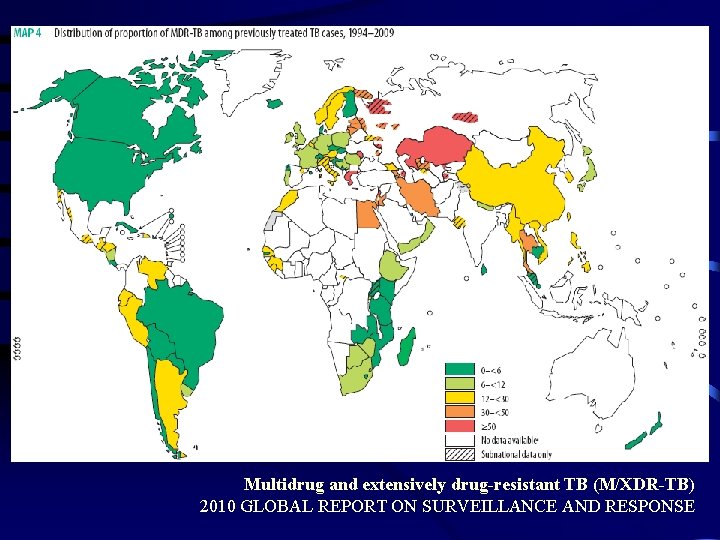
Multidrug and extensively drug-resistant TB (M/XDR-TB) 2010 GLOBAL REPORT ON SURVEILLANCE AND RESPONSE
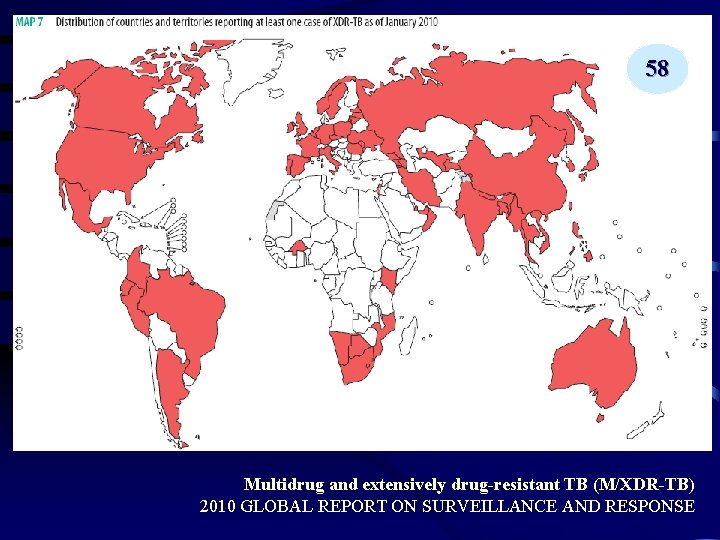
58 Multidrug and extensively drug-resistant TB (M/XDR-TB) 2010 GLOBAL REPORT ON SURVEILLANCE AND RESPONSE
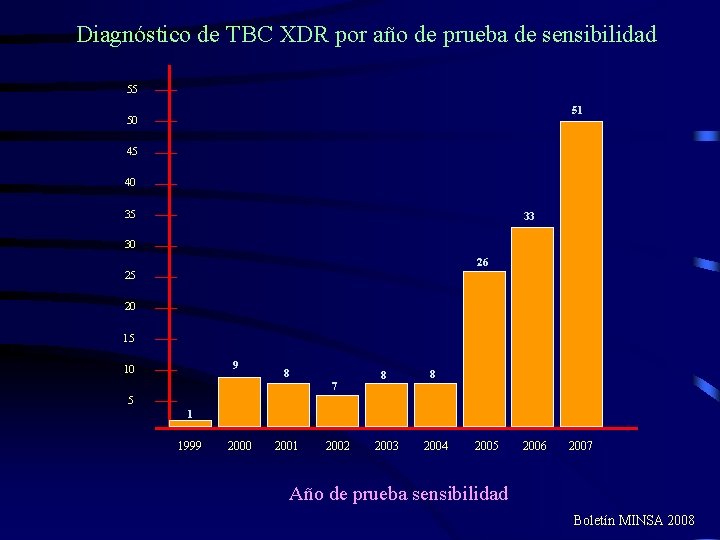
Diagnóstico de TBC XDR por año de prueba de sensibilidad 55 51 50 45 40 35 33 30 26 25 20 15 9 10 8 7 8 8 2003 2004 5 1 1999 2000 2001 2002 2005 2006 2007 Año de prueba sensibilidad Boletín MINSA 2008

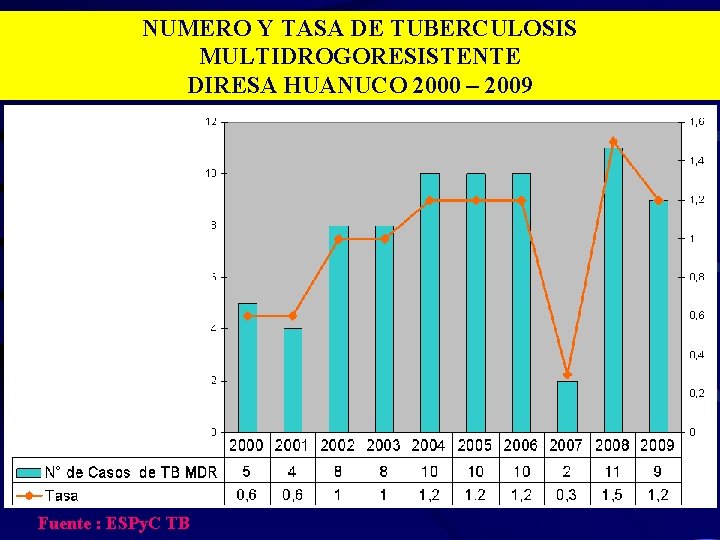
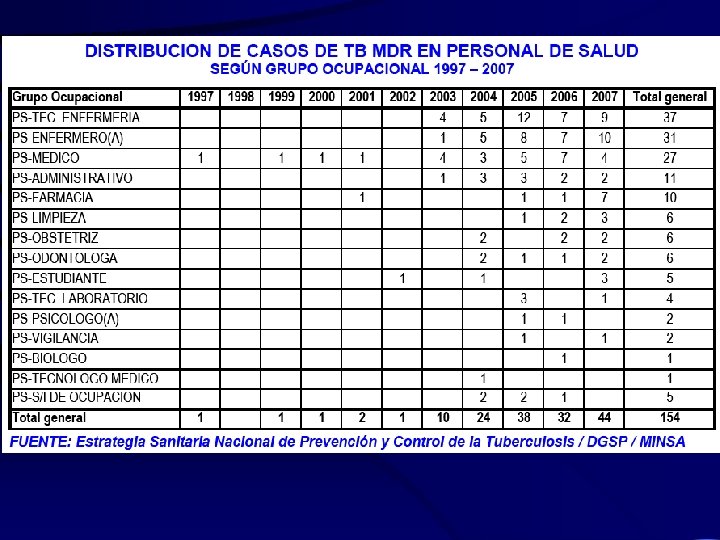
NUMERO Y TASA DE TUBERCULOSIS MULTIDROGORESISTENTE DIRESA HUANUCO 2000 – 2009 Fuente : ESPy. C TB

DISTRIBUCION DE LOS CASOS DE TB SEGÚN GRUPO DE EDAD PERU 2008
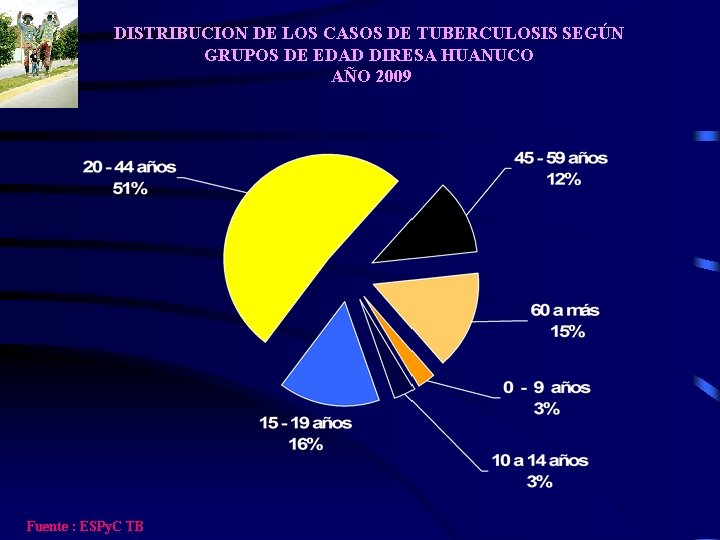
DISTRIBUCION DE LOS CASOS DE TUBERCULOSIS SEGÚN GRUPOS DE EDAD DIRESA HUANUCO AÑO 2009 Fuente : ESPy. C TB

BACILO TUBERCULOSO Características: Es un bacilo delgado de 1 – 4 micrones de longitud media, que se tiñe en forma irregular, dando un aspecto en cuentas de rosario

BACILO TUBERCULOSO Características: Es de multiplicación lenta entre 14 – 24 h. Inmóviles Son Gram. positivos Aerobio. Es susceptible a la luz solar, el calor y a la desecación. Es alcohol acido resistente

TRANSMISIÓN DE LA TBC La TBC se transmite mediante partículas en suspensión en el aire, o núcleos de gotitas, partículas de 1 a 5 um. en diámetro que contienen el bacilo.
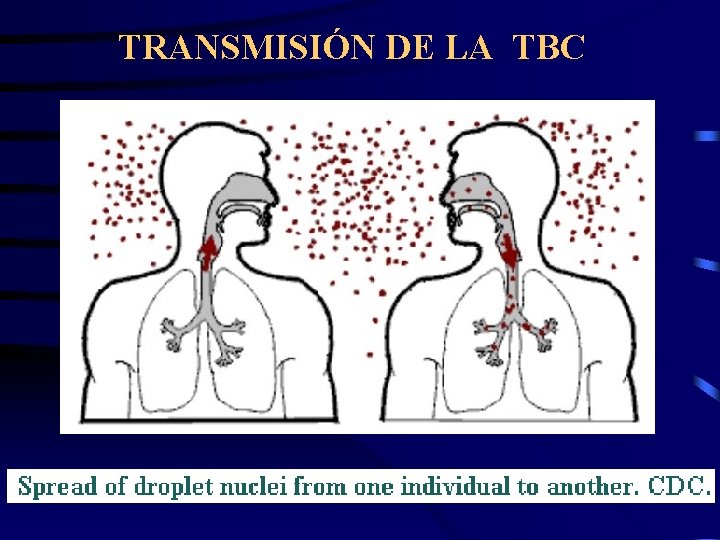
TRANSMISIÓN DE LA TBC

TRANSMISIÓN DE LA TBC Factores Que determinan el riesgo de infección por M. Tuberculosis: 1. El número de bacilos generados por el paciente tuberculoso. 2. La concentración de organismos en el aire determinado por el volumen del espacio y su ventilación. 3. La duración de la exposición. 4. El estado inmune del huésped susceptible.

PATOGENIA DE LA TBC Después de la inhalación los núcleos infecciosos son llevados a la vía aérea distal. Si los bacilos tuberculosos inhalados establecen o no una infección pulmonar depende de la virulencia del agente infeccioso o de la capacidad microbicida del macrófago alveolar que lo ingiere.

PATOGENIA DE LA TBC Después de ser ingeridas (macrófagos), M. Tuberculoso se replica lentamente pero continuamente y se disemina vía sistema linfático a los ganglios linfáticos hiliares si no ha sido eliminado previamente. El bacilo crece lentamente cada 25 – 32 horas dentro del macrófago. El bacilo no produce exotoxinas ni endotoxinas por lo que no hay respuesta inmune inmediato por el huésped.

PATOGENIA DE LA TBC El bacilo crece de 2 – 12 semanas, hasta alcanzar 103 o 104 en número, el cual es necesario para generar la respuesta inmune celular que puede ser detectado por PPD. Antes del desarrollo de la inmunidad celular, los bacilos tuberculosos diseminan vía el sistema linfáticonódulos loslinfáticos a hiliares y de allí a través vía sanguínea a todo el organismo (siembra tuberculosa).

PATOGENIA DE LA TBC Los lugares donde mayormente asientan: • Ápices de los pulmones • Epífisis de huesos largos • Riñones • Cuerpos vertebrales cercanas al espacio subaracnoideo.

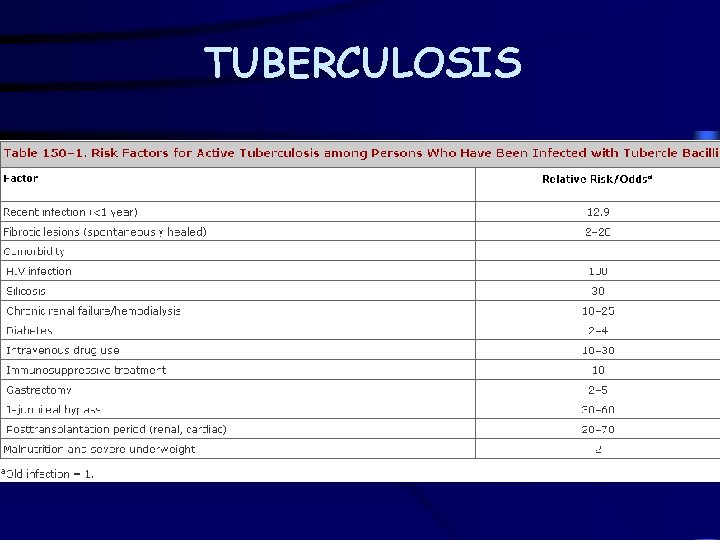
TUBERCULOSIS
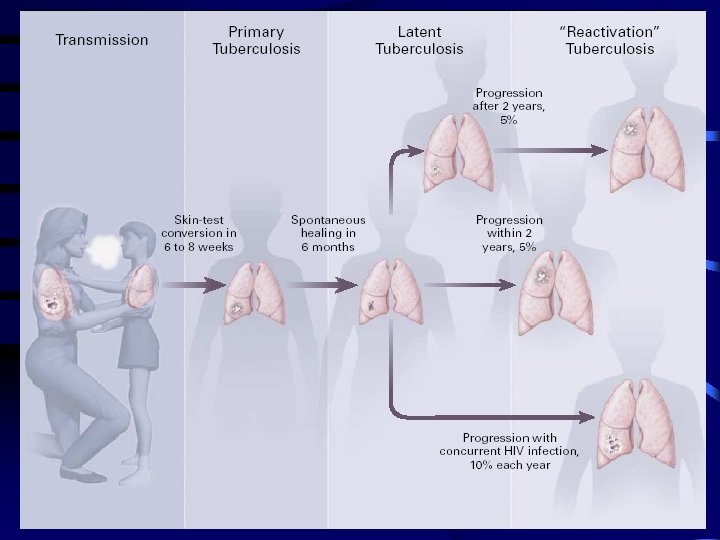

TUBERCULOSIS

ANATOMIA PATOLÓGICA • Inflamación inespecífica (exudados polinucleares y macrófagos) : Dura unas semanas, lapso en el que el organismo procesa el M. Tuberculoso y lo califica como patógeno. • Se produce la necrosis (muerte local celular) y de tejidos con formación de granulomas o tubérculos que tiene una o varias células gigantes centrales (cel. Langhans) rodeada de células epitelioides y luego una corona de mononucleares, este folículo tuberculoso (Koester) es la expresión de resistencia y parece producido por la interacción del organismo y el bacilo.

ANATOMIA PATOLÓGICA Los folículos forman parte de la lesión necrosada estando preferentemente en la zona periférica, ya que en la zona central no es fácil reconocer elementos celulares, esta necrosis se denomina caseum. Enzimas proteolíticas conducen a la licuefacción del caseum y su evacuación al exterior, quedando formada la caverna tuberculosa.
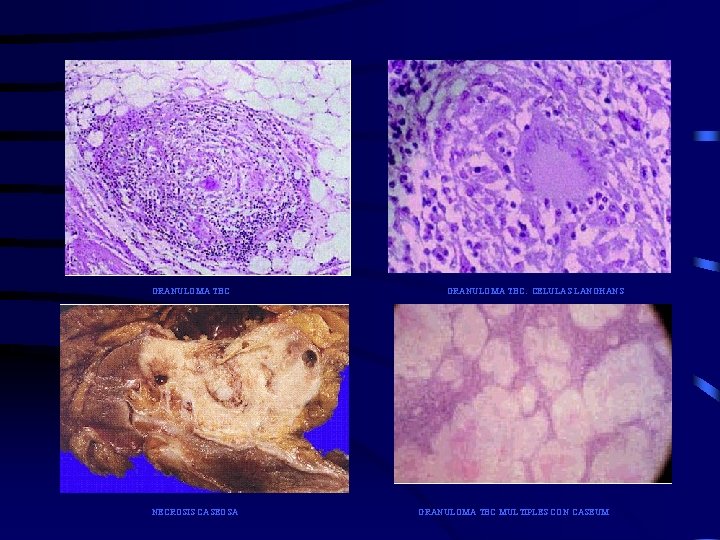
GRANULOMA TBC NECROSIS CASEOSA GRANULOMA TBC. CELULAS LANGHANS GRANULOMA TBC MULTIPLES CON CASEUM
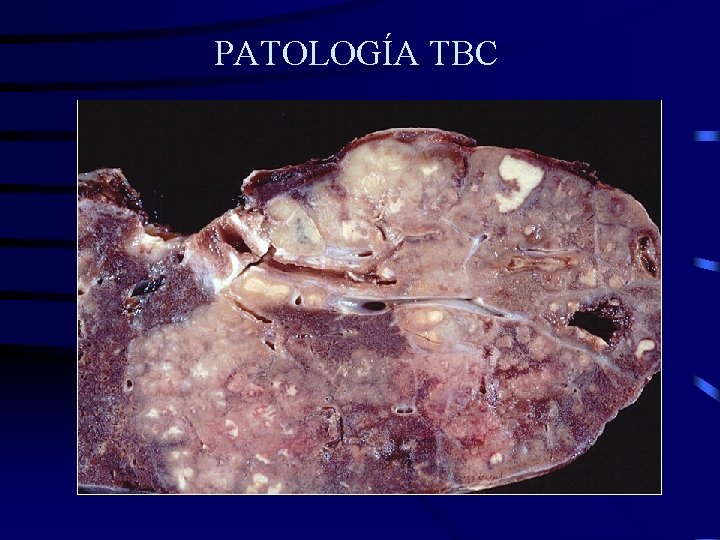
PATOLOGÍA TBC

TBC primaria a primoinfección Es consecuencia de la falla de respuesta local o barrera inmunológica tras la infección primaria, constituyendo el complejo primario de RANKE, que esta constituido por 3 componentes: 1. Chancro de Ghon o foco de inoculación. 2. Linfangitis. 3. Adenopatía mediastínica


CLÍNICA Síntomas Generales: Malestar general, fiebre nocturna, escalofríos, sudoración nocturna, hiporexia, baja ponderal, astenia. Síntomas Respiratorios: Tos seca o productiva, purulenta, hemoptisis, disnea, dolor torácico.

EXPLORACIÓN FÍSICA Fiebre Baja ponderal Taquipnea, polipnea. Síndrome condensación pulmonar Síndrome pleural Otras: Miringitis Bullosa, eritema multiforme
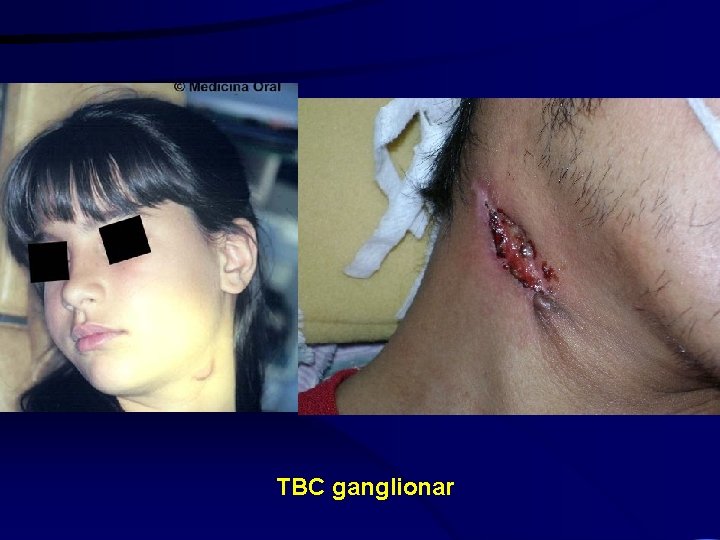
TBC ganglionar
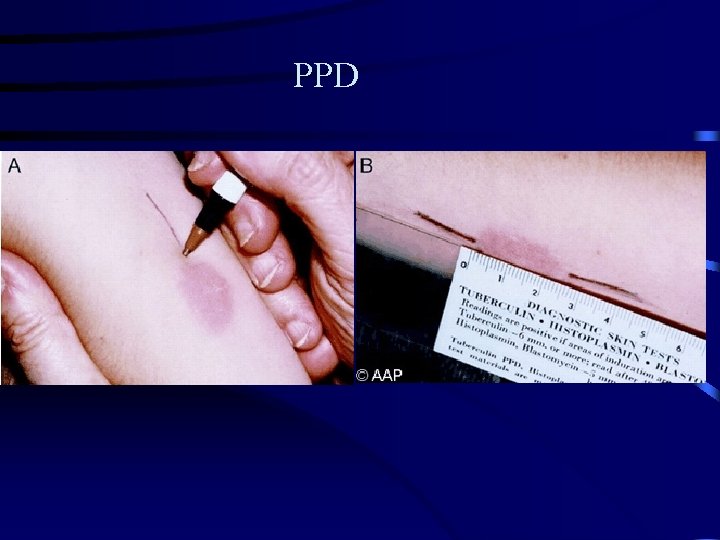
PPD

EXÁMENES AUXILIARES Hemograma Bioquímica sanguínea Bk. Directo de esputo. Bk. Cultivo de esputo. Amplificación DNA Gases arteriales Broncofibroscopía Estudio de Fluidos Estudio anatomopatológico Imágenes (Rx. tórax, TAC tórax)

HEMATOLOGIA Y BIOQUIMICA • Hemograma: Leucocitos normal o ligera elevación, anemia En menos del 10% monocitosis • VSG elevada • Bioquímica • Electrolitos (hiponatremia, SIHAD)

BK directo ESPUTO Seriado por técnica de Ziehl-Neelsen. Se requiere una concentración de 10000 bacilos /ml. Para que la baciloscopía salga positiva. Sensibilidad 60 – 80%

Bk Cultivo Esputo En medios sólidos o líquidos, permite dx. y seguimiento “prueba de oro” (aísla, identifica y se puede realizar sensibilidad). Se requiere una concentración de 10 bacilos/ml. El Medio Lowenstein – jensen y Middelbrook, necesitan de 3 – 8 semanas para su crecimiento. El método de BACTEC 3 semanas. Sensibilidad de 80 – 90%, especificidad 100%.
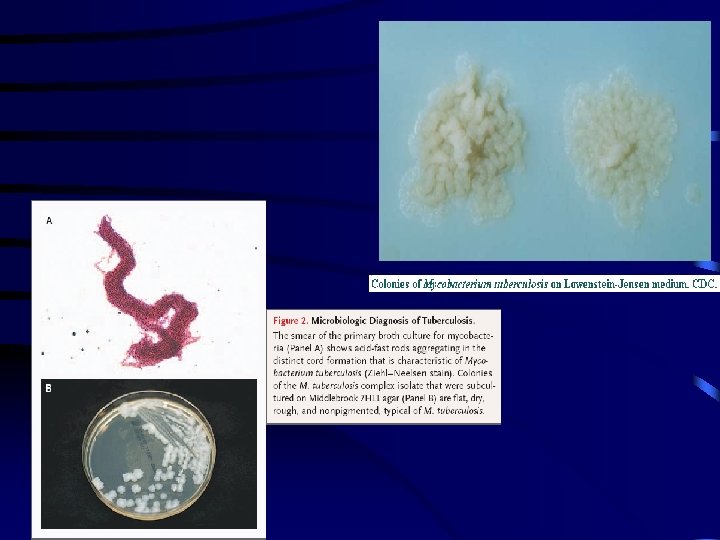

TUBERCULOSIS

Estudio sensibilidad

AMPLIFICACIÓN DNA Por método PCR tiene alta especificidad y aumenta sensibilidad cuando el BK en esputo es positivo pero tiene baja sensibilidad y bajo valor predictivo negativo en pacientes con Bk. directo negativo y extrapulmonar.

BRONCOFIBROSCOPÍA Se debe realizar en aquellos pacientes en el cual la sospecha es alta pero con estudio de BK en esputo negativo (BAL). En algunos casos se puede realizar Biopsia endobronquial o transbronquial.

ESTUDIO DE FLUIDOS Potencialmente fluidos corporales infectados de otros sitios anatómicos, incluyendo líquido pleural, líquido ascítico y líquido cefalorraquídeo debe realizarse citoquímico, BK y ADA.

PROCEDIMIENTOS COMPLEMENTARIOS INVASIVOS • • Aspiración con aguja transparietal. Videotoracoscopía Toracotomía a cielo abierto Biopsia pleural

Radiología Rx. Tórax típica (alta probabilidad de TBC, mayor del 75%). Comprende lesiones intersticiales y/ó acinares confluentes, en segmentos posteriores de lóbulos superiores, cavitaciones, compromiso bilateral del tipo miliar, derrame pleural, adenopatías torácicas. Chest 1996, 109: 420 - 423
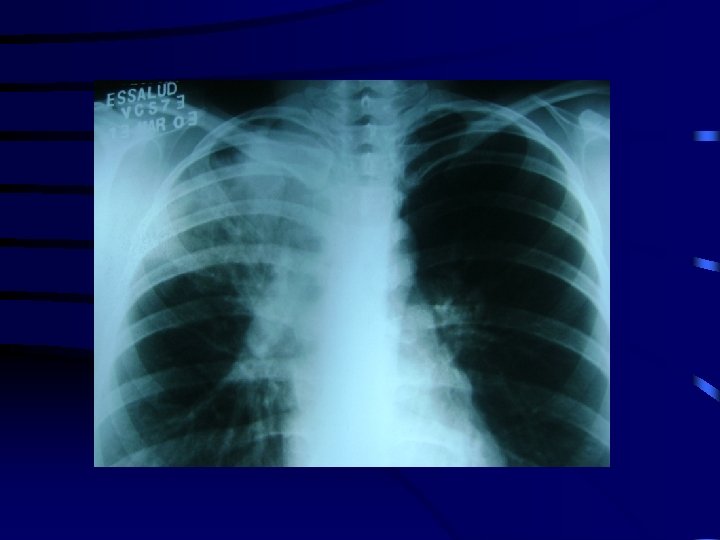

Radiología Rx. Tórax atípica (probabilidad intermedia de TBC, 25 - 75%). Opacidades en lóbulos medios e inferiores, lesiones apicales de actividad indeterminada ó opacidades difusas no miliares. Chest 1996, 109: 420 - 423

Radiología Rx. Tórax negativa (baja probabilidad de TBC, < 25% ) Radiografía de torax normal o calcificaciones nodulares. Chest 1996, 109: 420 - 423
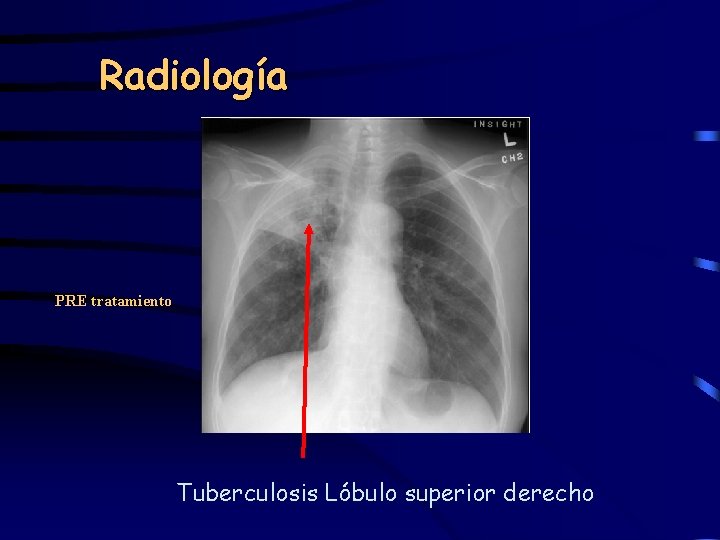
Radiología PRE tratamiento Tuberculosis Lóbulo superior derecho
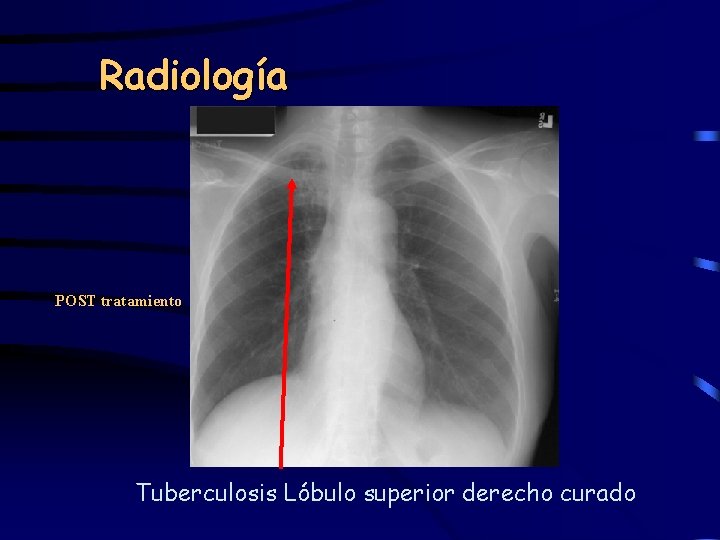
Radiología POST tratamiento Tuberculosis Lóbulo superior derecho curado
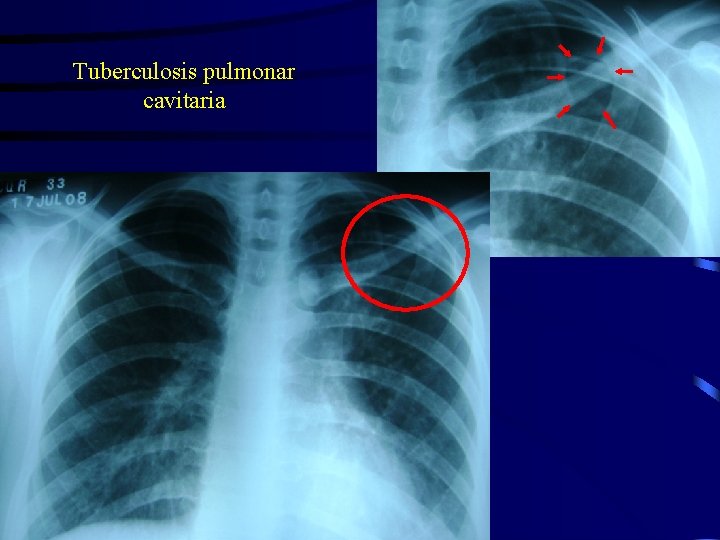
Tuberculosis pulmonar cavitaria
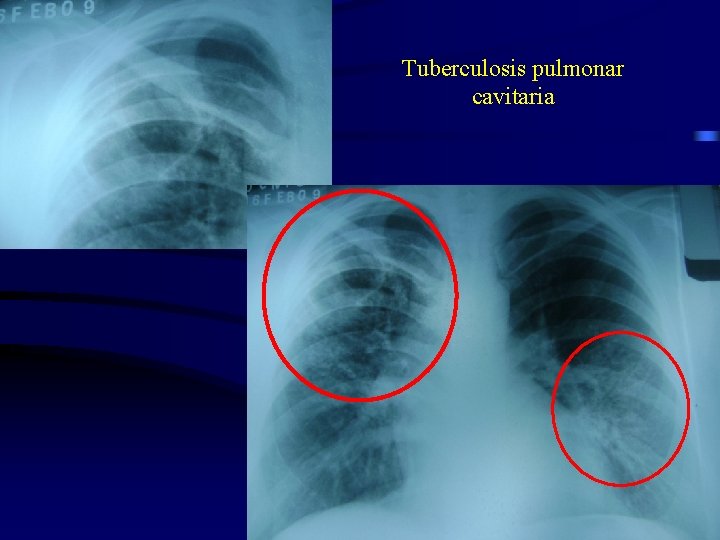
Tuberculosis pulmonar cavitaria
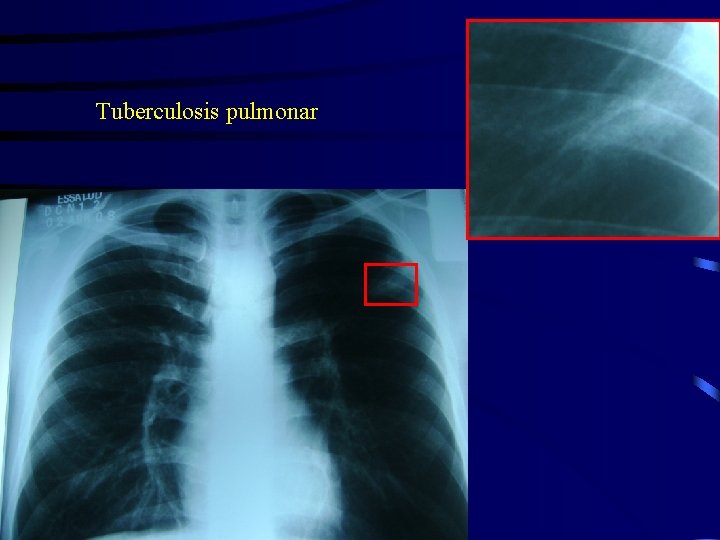
Tuberculosis pulmonar
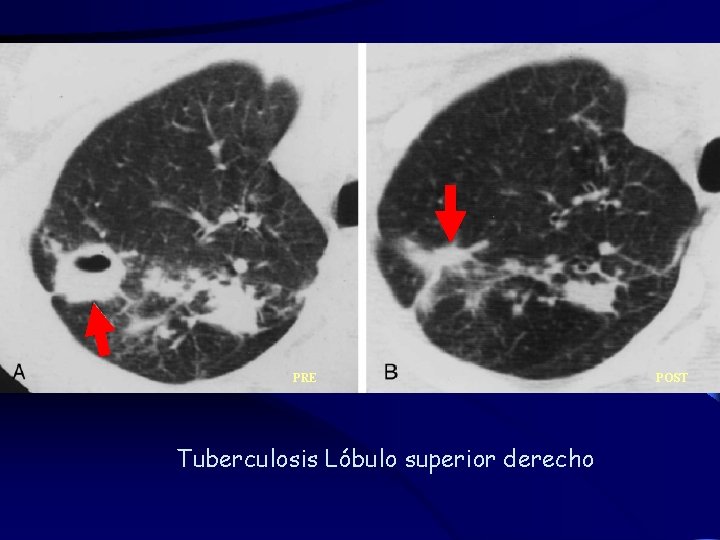
PRE Tuberculosis Lóbulo superior derecho POST
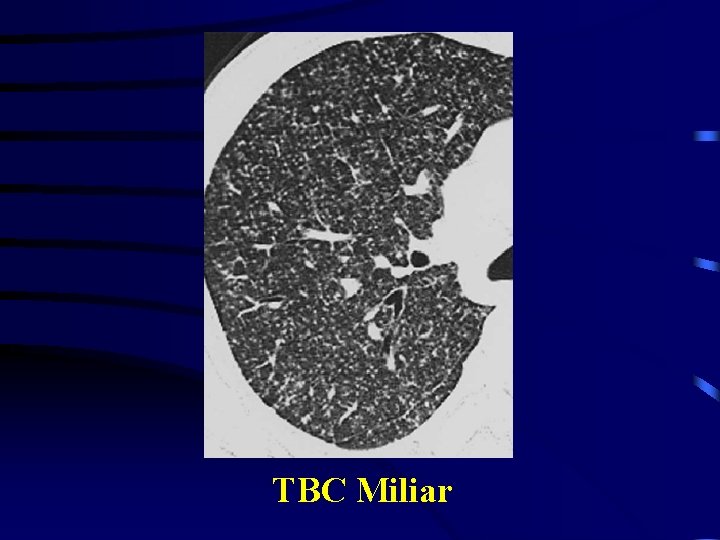
TBC Miliar
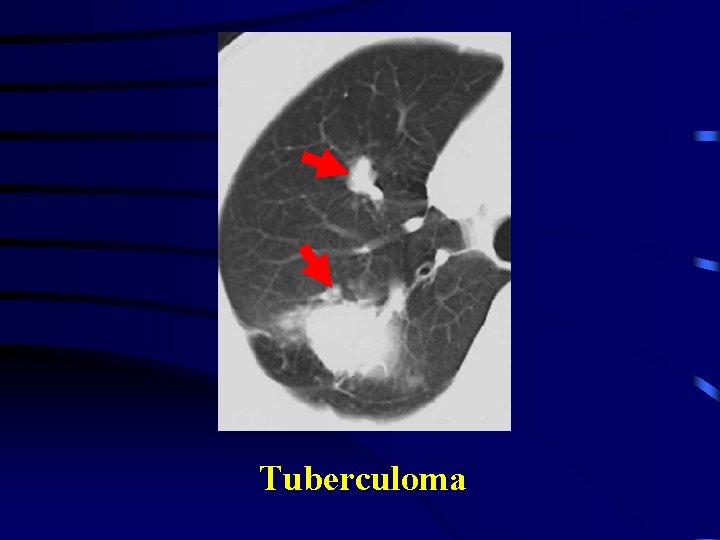
Tuberculoma

TRATAMIENTO Principios del tratamiento específico: Primera Fase: (inducción o bactericida) de administración diaria, sirve para reducir rápidamente la población bacilar de crecimiento y multiplicación rápida y para prevenir la resistencia. Segunda Fase: (mantenimiento o esterilizante) de administración intermitente. Incluye menor número de medicamentos, suficientes para conseguir eliminación de los bacilos persistentes y evitar así las recaídas.

TRATAMIENTO Esquema I: (2 RHZE / 4 R 2 H 2) • Todo paciente nuevo con diagnóstico de TBC pulmonar y/o extrapulmonar con BK positivo o negativo asociado a infección VIH / SIDA.

TRATAMIENTO Esquema II: (2 RHZES / 1 RHZE / 5 R 2 H 2 E 2) • Paciente antes tratado con diagnóstico de TBC pulmonar y/o extrapulmonar con BK positivo o negativo, asociado a infección VIH / SIDA.

TRATAMIENTO TBC MDR: • Retratamiento Individualizado: Es de acuerdo a estudio de sensibilidad. • Retratamiento Estandarizado: Es un esquema de tratamiento transitorio normatizado, que el paciente recibirá hasta que se cuente con estudio de sensibilidad. EZKm. Cx. Eth. Cs. Pas / ZECx. Eth. Cs. Pas • Retratamiento Empírico: Es un esquema de tratamiento transitorio, que el paciente recibirá hasta que cuente con estudio de sensibilidad.

TUBERCULOSIS
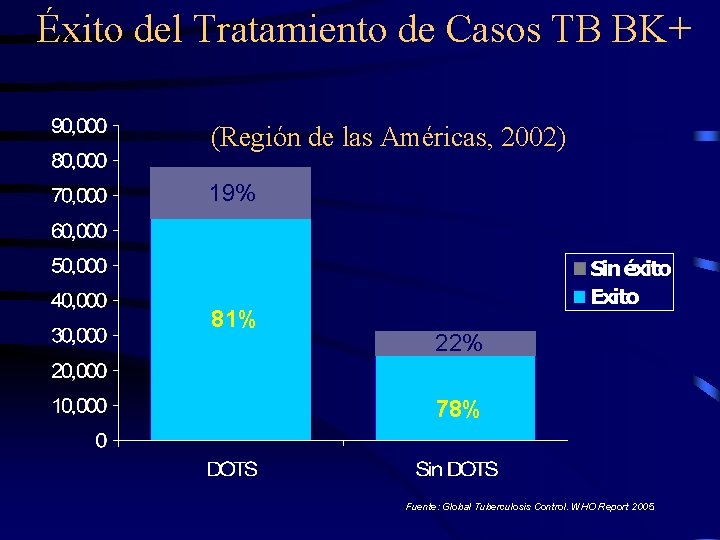
Éxito del Tratamiento de Casos TB BK+ (Región de las Américas, 2002) 19% 81% 22% 78% Fuente: Global Tuberculosis Control. WHO Report 2005.
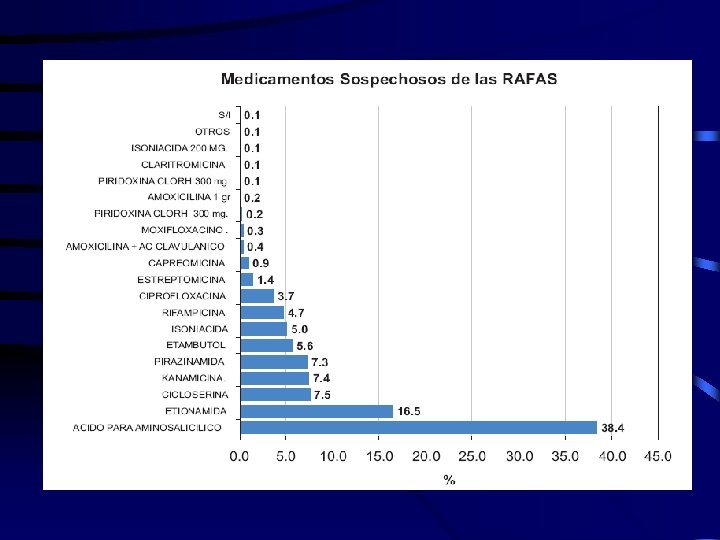

TUBERCULOSIS

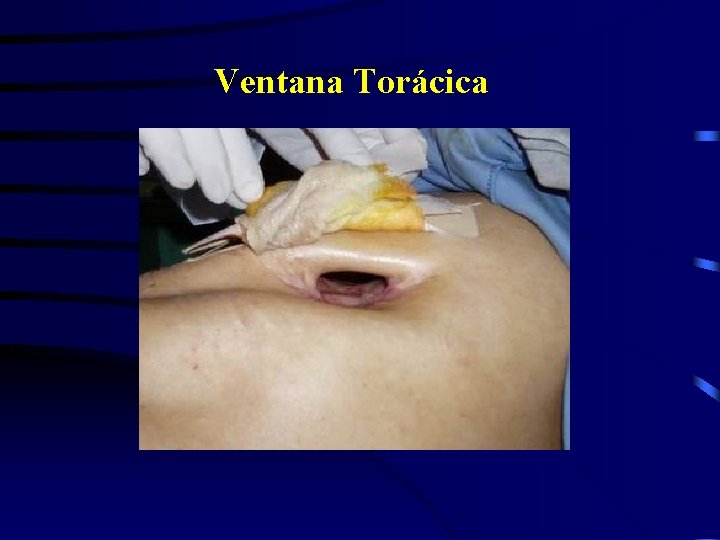
Ventana Torácica

PREVENCIÓN: • Diagnóstico y tratamiento de la tuberculosis pulmonar. • Vacunación de BCG. • Control de contactos. • Quimioprofilaxis • Comunicación y educación para la salud
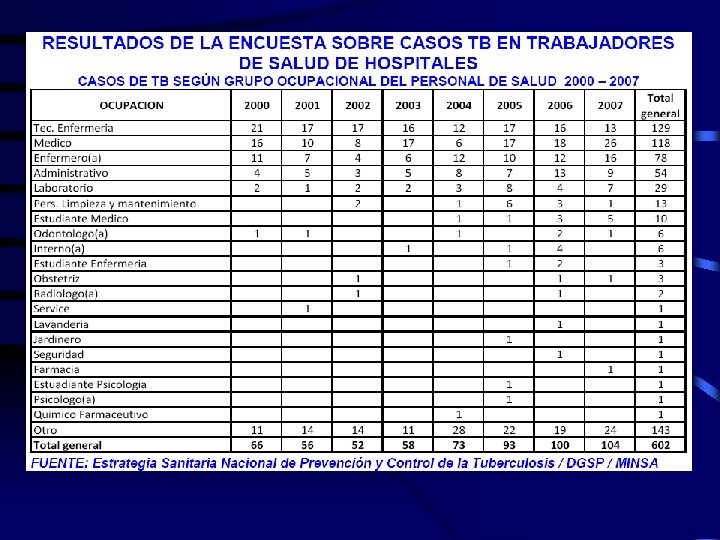
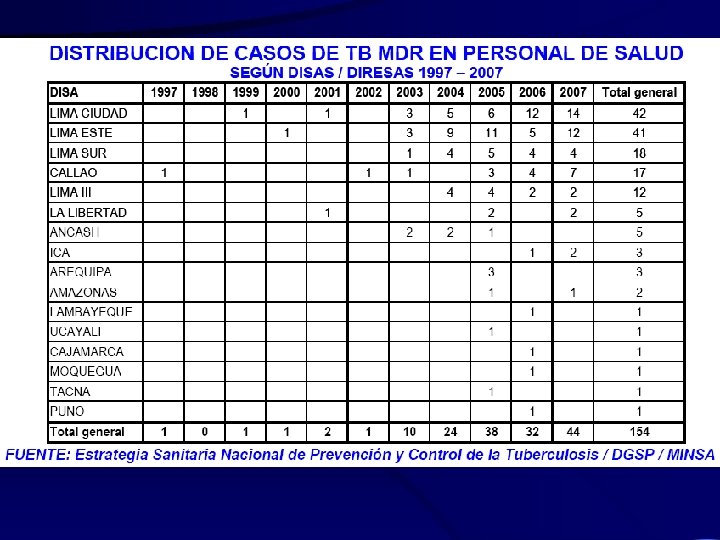

Tuberculosis mata una persona en el mundo cada 15 segundos

GRACIAS
- Slides: 88