TUBERCULOSIS EXTRAPULMONAR Ruben Escriva Trueba R 1 MFy
TUBERCULOSIS EXTRAPULMONAR: Ruben Escriva Trueba. R 1 MFy. C

Introducción: • La tuberculosis extrapulmonar supone el 10 -20% del total de TB, esta frecuencia se incrementa en las personas con algún grado de inmunodeficiencia. • En la práctica totalidad de los casos de TB extrapulmonar existe un foco primario en el pulmón. Desde el foco primario se puede producir una diseminación por contigüidad, vía linfática o hematógena, siendo esta última la causante de la mayoría de las TB extrapulmonares a excepción de la pleural y la linfática.

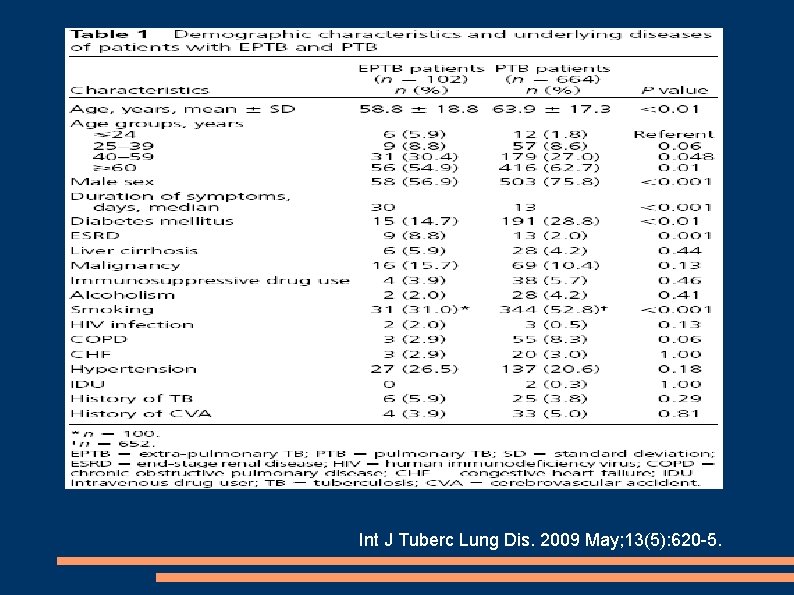
EPIDEMIOLOGÍA: • En EEUU y Reino Unido diferentes estudios han puesto de manifiesto el aumento de la proporción de casos extrapulmonares a pesar del descenso global de TBC. • Existen diferentes hipótesis para justificar este incremento pero son necesarios más estudios para identificar las causas. • No se ha encontrado asociación entre el aumento de TBC extrapulmonar y VIH. Peto et al. CID 2009: 49 Kruijshaar et al. Thorax 2009; 64: 1090 -95
Int J Tuberc Lung Dis. 2009 May; 13(5): 620 -5.
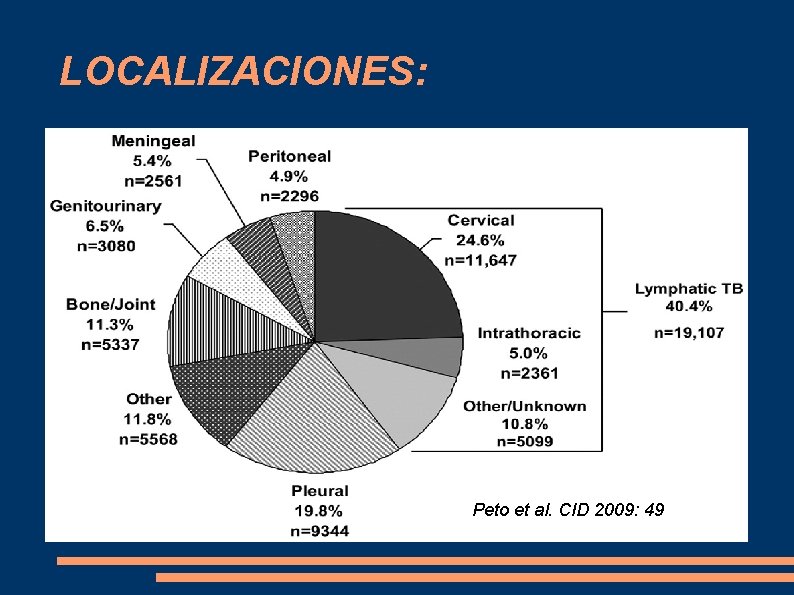
LOCALIZACIONES: Peto et al. CID 2009: 49

CLAVES CLÍNICAS PARA SOSPECHAR TBC EXTRAPULMONAR: • • • Ascitis con predominio linfocítico y cultivo negativo. Linfoadenopatías crónicas(especialmente cervical). LCR: pleocitosis linfocítica, proteinas elevadas y glucosa baja. Derrame pleural con predominio linfocitos y cultivo negativo. Infección VIH. Piuria esteril. Monoartritis con cultivo negativo. Pais de origen endémico. Derrame pericárdico , pericarditis constrictiva, calcificaciones pericardio inexplicables. • Osteomielitis vertebral afectando columna torácica. Marjorie et al. Am Fam Physician. 2005 Nov 1; 72(9): 1761 -8

DIAGNÓSTICO: • Las dificultades para el diagnóstico se deben a: • Los síntomas son inespecíficos. • Localización de la enfermedad dificulta la obtención de muestra. • Rentabilidad de baciloscopia y cultivo es baja por ser TBC paucibacilares. • La PCR tiene eficacia para el diagnóstico rápido de TBC extrapulmonar mejorando cuando se realiza en orina. • PCR tiene elevada S y E que combinado con el diagnóstico clínico e histopatológico aumenta la S y E al 100%. • PCR se puede utilizar en muestras de tejidos conservados en formol u otras sustancias que invalidarían el cultivo. Garcia Elgorriaga et al. Salud Publica Mex. 2009 May-Jun; 51(3): 240 -5.

TRATAMIENTO: • La terapia tuberculosa debe iniciarse ante la sospecha clínica y nunca retrasada hasta la confirmación. • Debe utilizarse el mismo régimen terapéutico que en la TBC Pulmonar, salvo en: – Afectación del SNC. – Afectación Ósea. – Falta de adherencia al tratamiento.

TRATAMIENTO: • La indicación del Etambutol se establece por motivos operativos y para cubrir posible elevada resistencia primaria a Isoniacida que no se conoce en todas las Comunidades Españolas. Ruiz Manzano et al. Arch. Bronconeumol 2008; 44(10) • En un estudio epidemiológico descriptivo y retrospectivo realizado entre Octubre y Noviembre de 2006 en España, la tasa de resistencias primarias para Isoniazida fue del 4. 9%. La probabilidad de TBC resistente fue mayor en inmigrantes. Jimenez et al. Rev. Esp. Quimioter 2008; 21(1): 22 -25 • Es muy probable que el mismo esquema sin Etambutol siga siendo valido para los pacientes nacidos en España. Ruiz Manzano et al. Arch. Bronconeumol 2008; 44(10)

CASOS CLINICOS

Caso 1: ANTECEDENTES. No RAMc. DM tipo 1 en tratamiento con Insulina mal controlada. Retinopatía Diabética Proliferativa. Etilismo crónico. Fumadora. IQ: Fx de tibia y peroné izquierdos. Faquectomia bilateral. Antecedentes Familiares de TBC.

Caso 1: ANAMNESIS Y EXPLORACIÓN ANAMNESIS: Mujer de 41 años que es remitida de C. S por presentar cuadro de fiebre vespertina de 38ºC de 1 mes de evolución, asociado a disnea y perdida de peso. EXPLORACIÓN FÍSICA: Temp: 37. 6ºC. T. A: 159/81. F. C: 104. Sat: 97%. Hepatomegalia de 4 traveses de dedo.

Caso 1: EXÁMENES COMPLEMENTARIOS ANALÍTICA: Leucocitosis de 18740 con 72, 8% de Neutrófilos. GOT: 30. GPT: 12. GGT: 355. F. A: 210 Serología para VIH: negativa. Hemocultivos x 2 negativos. Marcadores tumorales: Ag. Carbohidrato 125: 213, 8 (0 -35) Mantoux: Positivo 9 mm

Caso 1: EXAMENES COMPLEMENTARIOS Liquido Ascítico: BIOQUÍMICA: Polinucleares 10%. Linfonucleares 90%. Glucosa 184 gr/dl. PT 4, 3. Albúmina 2. LDH 69. ADA 23. Amilasa 15. AFP 2. - MICROBIOLOGÍA: BAAR negativo. Gram negativo. Cultivo negativo. - ESTUDIO CITOLOGICO: negativo para malignidad con celularidad mesotelial reactiva. Aspirado de M. O: normocelular. Cultivo negativo. Parásitos negativo. Hongos negativo.

Caso 1: PRUEBAS DE IMAGEN Eco abdominal: hepatomegalia homogenea. Ascitis. Riñones y bazo normal. TAC abdominal: Hepatomegalia. Ascitis subfrénica derecha. Múltiples lesiones esplénicas, hipodensas. RNM abdominal: Shunt arterioportal hepático. Lesiones esplénicas sospechosas que pueden corresponder a proceso infeccioso.
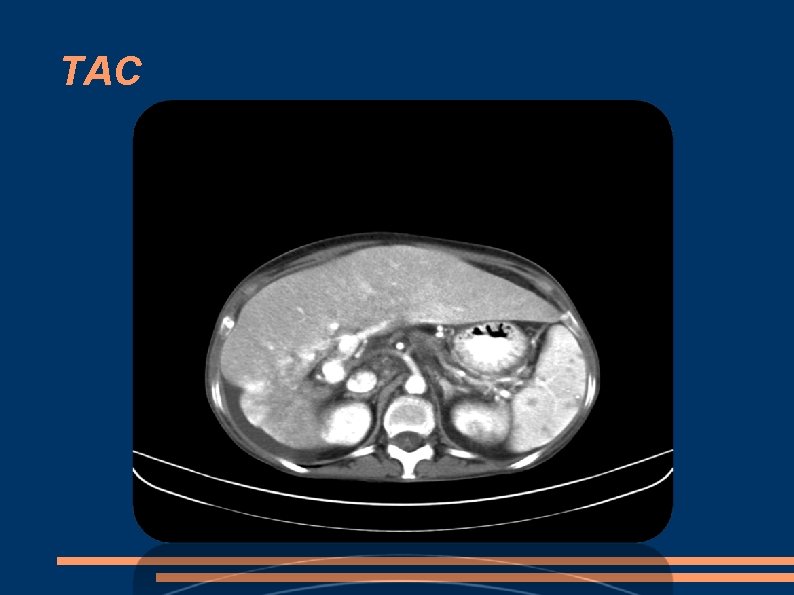
TAC
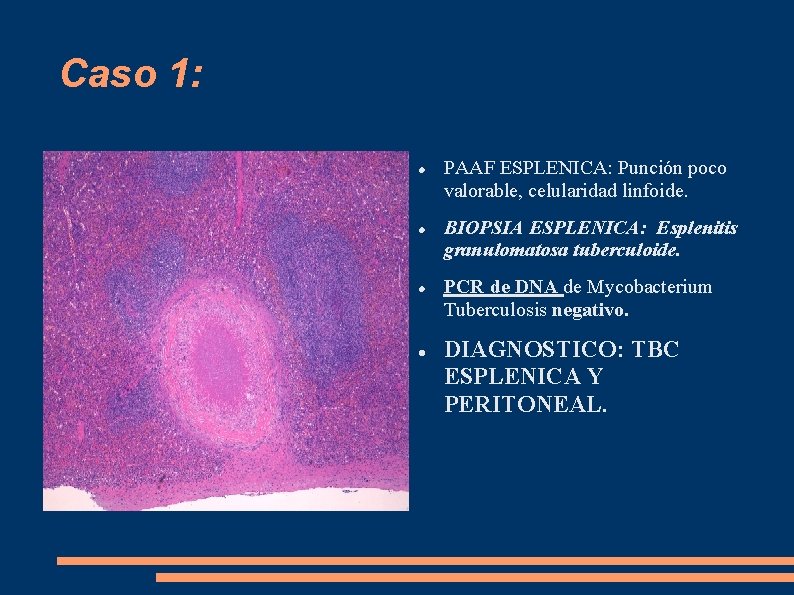
Caso 1: PAAF ESPLENICA: Punción poco valorable, celularidad linfoide. BIOPSIA ESPLENICA: Esplenitis granulomatosa tuberculoide. PCR de DNA de Mycobacterium Tuberculosis negativo. DIAGNOSTICO: TBC ESPLENICA Y PERITONEAL.

Caso 2: ANTECEDENTES PERSONALES HTA esencial. Hipercolesterolemia. DM tipo 2 en tratamiento con ADO. Cardiopatia Reumatica con comisuropatia mitral hace 30 años. Fibrosis Pulmonar idiopatica hace 12 años. Clase funcional para la disnea III/IV. O 2 domiciliario en seguimiento por Neumología. IQ: Histerectomia subtotal + Anexectomia derecha. Ttº: Cesplon. Prandin. Lescol, Tromalyt, Flurpax. Digoxina

Caso 2: ANAMNESIS Y EXPLORACION ANAMNESIS: Masa cervical derecha, dolorosa, de una semana de evolución con perdida progresiva de peso en los últimos años y aumento de su disnea habitual. No asocia fiebre ni sensación distérmica. EXPLORACIÓN FÍSICA: Se palpa masa clavicular derecha, dolorosa a la palpación adherida a planos profundos.

Caso 2: EXÁMENES COMPLEMENTARIOS ANALÍTICA: Glu: 120. Hemograma: Leucos: 10570. Neutro: 60%. VSG: 95. ECO: masa heterogenea de predominio anecoico supraclavicular derecha de 8 cm aprox en relación a vena yugular derecha TAC cervical: aumento del tamaño de ECM derecho, con aspecto hipoecoico en su interior. Compromete ligeramente yugular ipsilateral. Patrón fibroso en apex pulmonar. No afectación ósea. PAAF: Pus, absceso cervical. A descartar TBC ganglionar: Ziehl directo: se observan escasos BAAR. Citología negativa para malignidad. CULTIVO: M. TUBERCULOSIS resistente a Isoniazida.
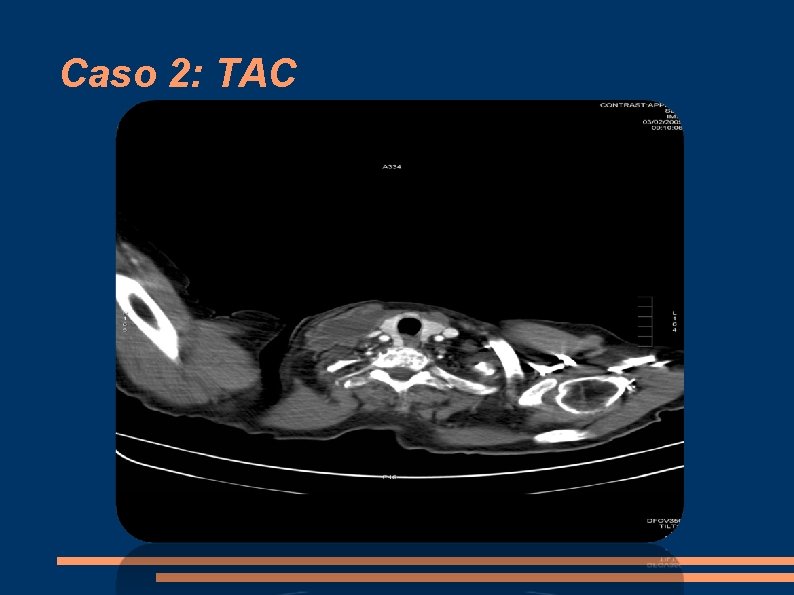
Caso 2: TAC
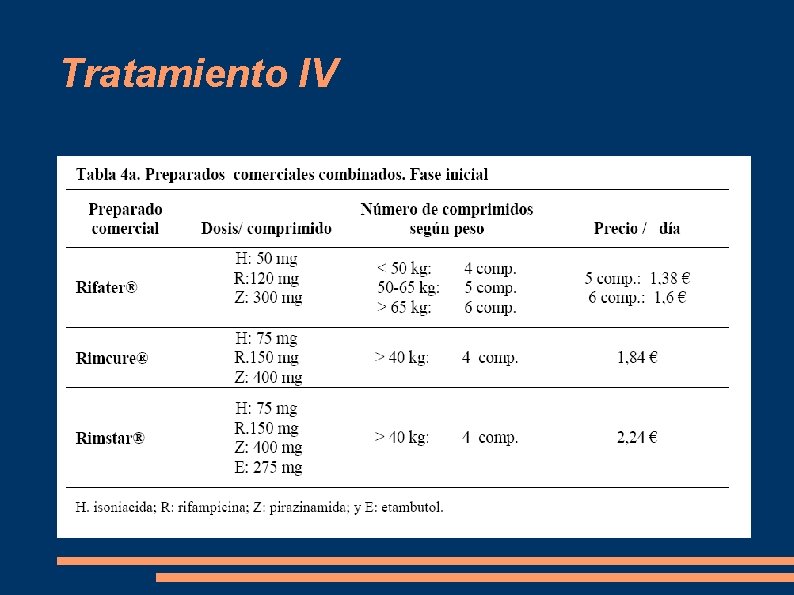
Tratamiento IV

Tratamiento V

Gracias por su Atención
- Slides: 24