Tuberculosis Dr Warner Rodrguez Jerez NeumlogoInternista Historia Antigedad

Tuberculosis Dr. Warner Rodríguez Jerez Neumólogo/Internista

Historia • Antigüedad entre 15. 000 y 20. 000 años, evolucionó de otros microorganismos más primitivos dentro del propio género Mycobacterium • Evolución – Barera biológica – Primer especimen del Mycobacterium bovis

Historia • Papiro Ebers – Documento médico egipcio (1550 a. C. ) – Una consunción pulmonar asociada a adenopatías cervicales

Historia • Herdódoto – Este autor relata en el libro VII – Jeries abandona la campaña contra Grecia debido al agravamiento de su tisis. • 460 a. C. Hipócrates – En el libro I de su "Tratado sobre las enfermedades" – "tisis“ caracterizado por la supuración pulmonar y su posterior ulceración – Más frecuente enfermedad de su tiempo – 18 a 35 años y casi siempre fatal, • Aristóteles (384 -322 a. C. ) – Enfermedad contagiosa, muchos autores griegos la creían hereditaria – Contagio respiratorio • Galeno – Ulceración de los pulmones, tórax o garganta, acompañada por tos, fiebre, y consunción del cuerpo por el pus

Historia • Durante la Edad Media no se produjo ningún avance en el conocimiento de la tuberculosis • (Le Roy te touche, et Dieu te guérit) Siglos VII y VIII Enrique IV de Francia tocando a numerosos enfermos durante la ceremonia del "Toque Real".

Historia • Plaga blanca • La epidemia de tuberculosis en Europa (XVII -200 años) La Miseria, de Cristóbal Rojas (1886). El autor, aquejado de tuberculosis, refleja el aspecto social de la enfermedad, y su relación con las condiciones de vida durante los últimos años del siglo XIX.

• Revolución Industrial Siglo XVIII y XIX La incidencia de la TB va aumentando y desplaza a la lepra Desplazamientos masivos de campesinos hacia las ciudades Hacinamiento, pobreza, jornadas de trabajo interminables, viviendas en condiciones de humedad y pobre ventilación

Historia • La enfermedad romántica – Revolución francesa – Lady Windermere – Anemia hemolítica • Finales del siglo XIX – – Wilhem Roentgen Laennec Rudolph Virchow En 1882 Robert Koch • novedoso método de tinción y lo aplica a muestras de esputo de pacientes con tuberculosis • por primera vez el agente causante de la enfermedad: el Mycobacterium tuberculosis, o bacilo de Koch

WHO – Datos a nivel mundial • 5, 8 millones de casos nuevos de TB (todas las formas) en 2009 • ~ 9, 4 millones según WHO al considerar el subdiagnóstico • 95% de los casos se registraron en los países en desarrollo
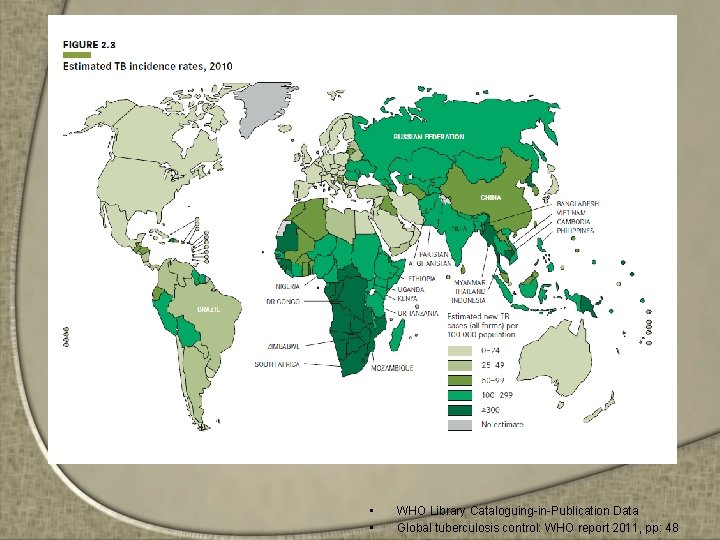
• • WHO Library Cataloguing-in-Publication Data Global tuberculosis control: WHO report 2011, pp: 48

Situación Epidemiológica de la TB en Costa Rica • En el ultimo quinquenio un total de 3, 866 • Morbilidad global: 19. 18 por 100, 000 habitantes • (TBP) representa el 83% de los casos • Extrapulmonares mas frecuentes: ganglionar y pleural • Vacunación con BCG a 90% de los recien nacidos • Edad media es 25 años • Sexo masculino el mas afectado. 90% son costarricenses • Mortalidad de 2. 3/100, 000 hab

El Bacilo • Bacilo de Koch es aerobio estricto • Sensible al calor, luz solar y luz ultravioleta • Puede permanecer en estado latente o durmiente durante dias o años. • Incubacion de 2 a 10 semanas • Transmision – Aerosoles (3000 nucleos de gotas por cada acceso de tos) – Los microorganismos en los pulmones comienzan a multiplicarse, produciéndose de esta forma la infección
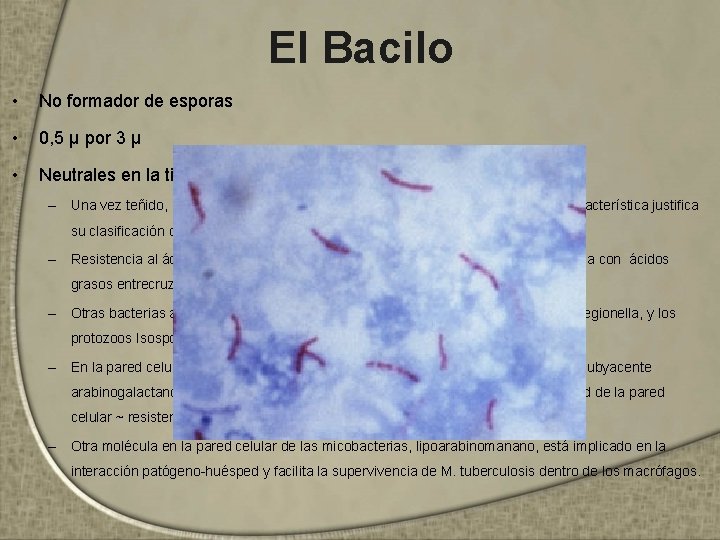
El Bacilo • No formador de esporas • 0, 5 μ por 3 μ • Neutrales en la tinción de Gram – Una vez teñido, los bacilos no puede ser decolorados por el alcohol ácido, esta característica justifica su clasificación como bacilos ácido alcohol resistentes (BAAR) – Resistencia al ácido es debido al alto contenido de ácidos micólicos de cadena larga con ácidos grasos entrecruzados, y otros lípidos de la pared celular – Otras bacterias acido resistentes incluyen especies de Nocardia y Rhodococcus, Legionella, y los protozoos Isospora y Cryptosporidium – En la pared celular, los lípidos (por ejemplo, ácidos micólicos) están vinculados al subyacente arabinogalactano y peptidoglicano. Esta estructura confiere muy baja permeabilidad de la pared celular ~ resistencia bacteriana – Otra molécula en la pared celular de las micobacterias, lipoarabinomanano, está implicado en la interacción patógeno-huésped y facilita la supervivencia de M. tuberculosis dentro de los macrófagos.

Generalidades • Transmisibilidad – Todo el tiempo que un enfermo sea bacilífero – Enfermos no tratados o mal tratados – Transmisibiiidad depende de: • # de bacilos y su virulencia • calidad de la ventiladon • de la exposición de los bacilos al sol o a la luz ultravioleta – El periodo más peligroso para que aparezca la enfermedad clínica son los primeros seis a doce meses post infección


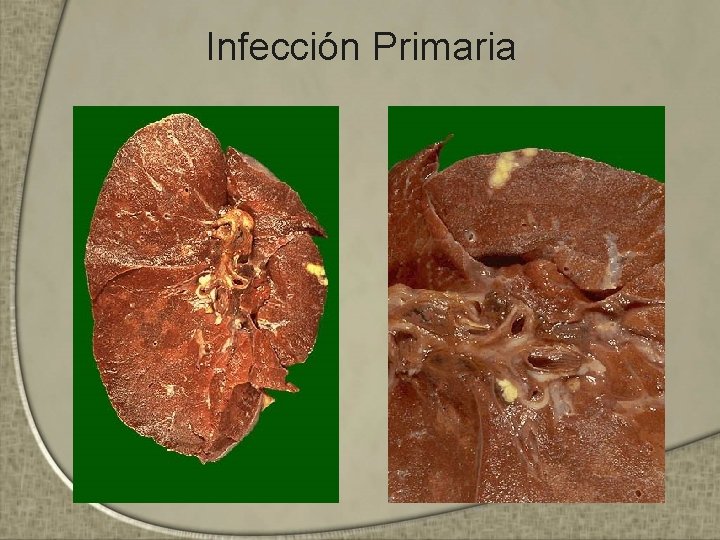
Clasificación A. Primaria B. Postprimaria C. Enfermedad • Infección Primaria – Primera exposición al bacilo tuberculoso – Microorganismo se aloja en los alveolos terminales, inicia la multiplicación del bacilo (Foco de Ghon)
Infección Primaria

Clasificación • TB Postprimaria: – Posterior a latencia de meses o años después de la infección primaria – Reactivación o de una reinfección • Enfermedad – De los infectados 80 -90% no se enferman nunca a menos que su inmunidad esté comprometida severamente
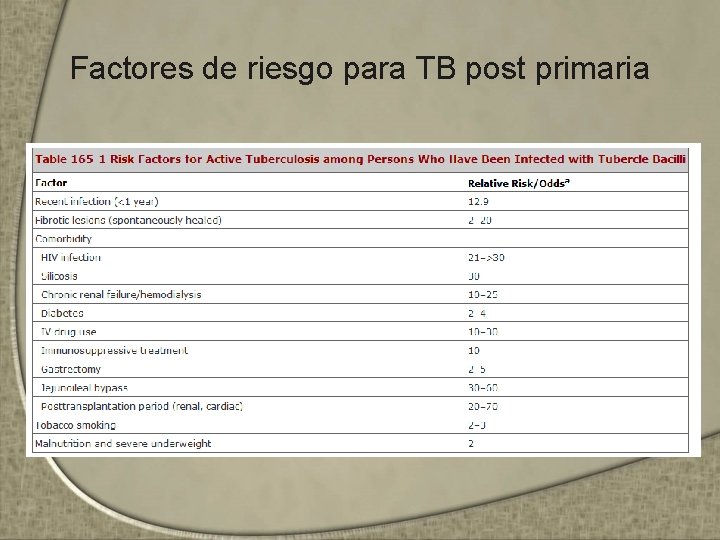
Factores de riesgo para TB post primaria

Tuberculosis Pulmonar (TBP) – Mas de un 80% de casos – Contagiosa cuando es baciloscópicamente positiva – Capaces de transmitir la infeccion a 10 o 12 personas más/año – Los BK (-), (+) sólamente por cultivo, son 7 a 10 veces menos infecciosos que los BK (+).

Tuberculosis Extrapulmonar (TBE) – Pleura – Ganglios linfaticos – Columna vertebral – Articulaciones – TGU – SNC – Abdomen

Cuadro Clinico • TBP – Tos persistente de dos o más semanas (SR) – Expectoración productiva a veces sanguinolenta – Otros: • Fatiga • Perdida de peso • Anorexia • Adinamia • Fiebre vespertina • Sudoración nocturna • Disnea • En algunos casos dolor torácico.
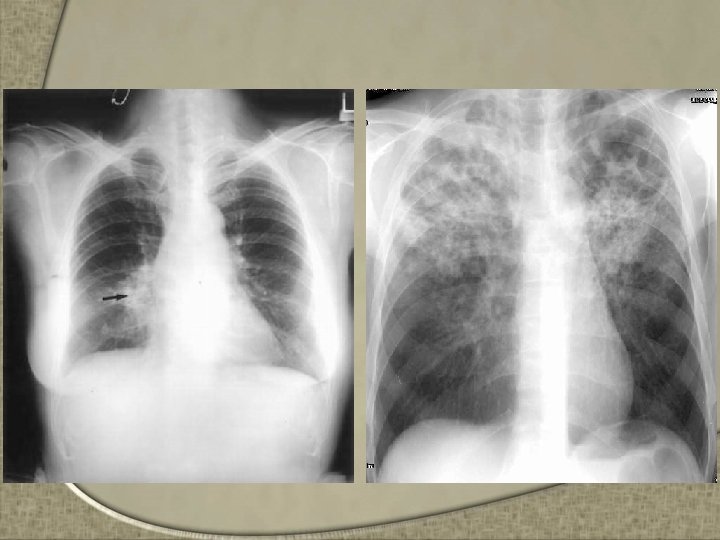

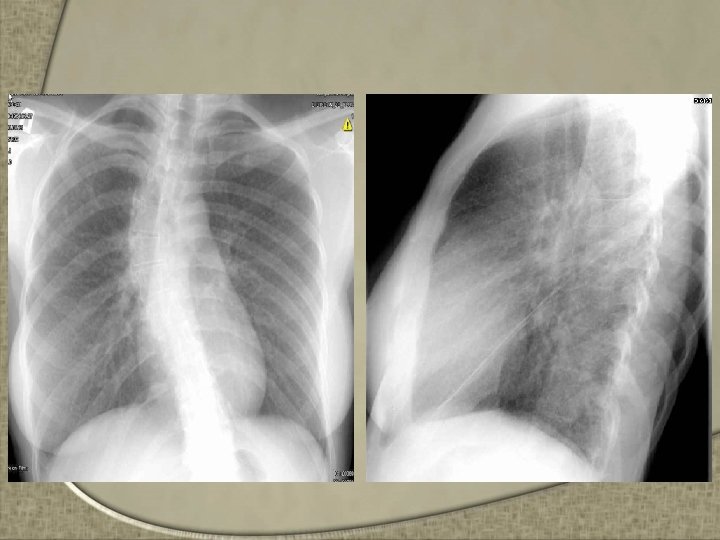


Tuberculosis Renal – Diseminación sanguínea de la primaria – 5 a 15 años post primo infección. – Manifestada unilateralmente, aunque es bilateral por modo de diseminación – Comienza en la corteza renal y avanza destruyendo el tejido renal, y formando una cavidad – Si el material inflamatorio obstruye los ureteres, la presión retrograda puede provocar una destrucción difusa del riñón o formar un absceso – Al diseminar hacia la vejiga puede formar ulceras

Tuberculosis Renal – Clínicamente el paciente puede presentar • Disuria, Hematuria, Micción frecuente, Dolor lumbar, Piuria, Absceso renal en casos avanzados – Dx • EGO: hematuria • PIV muy util si está disponible • El cultivo positivo por M. tuberculosis es indispensable
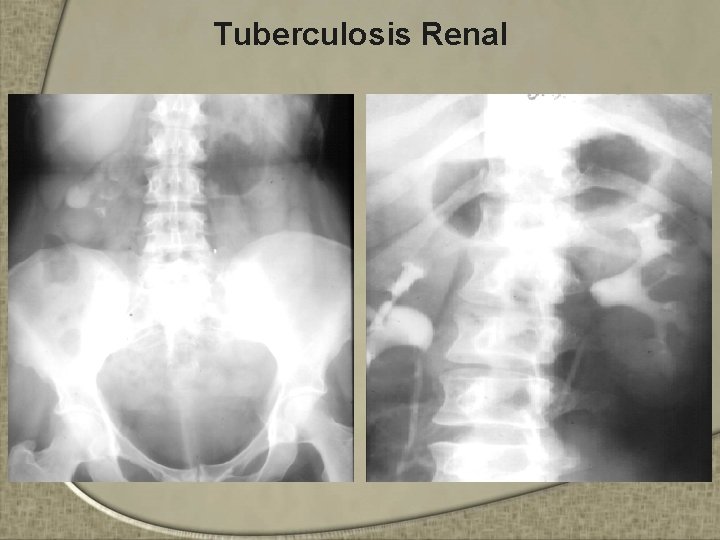
Tuberculosis Renal

TB Tracto Genital Femenino • Diseminación hematógena, después de una infección primaria • Infecta el endometrio y las trompas de Falopio. • Clínicamente: – Dolor pelvico – Irregularidad menstrual – Infertilidad – Puede progresar hacia la formación de abscesos – Puede producir embarazo ectópico. • Dx: – Requiere biopsia y/o cultivo mediante dilatacion o curetaje

TB Tracto Genital Masculino • Próstata, vesículas seminales y epidídimo • Diseminación sanguínea o del TGU. • Clínica: – Aumento de tamaño de un testículo – Lesión del epidídimo puede transformarse en un absceso con compromiso de piel y genera una fístula – La próstata puede palparse irregular – 40% presentan los síntomas y signos de TB urinaria • Dx: – Por frotis o cultivo de los especímenes
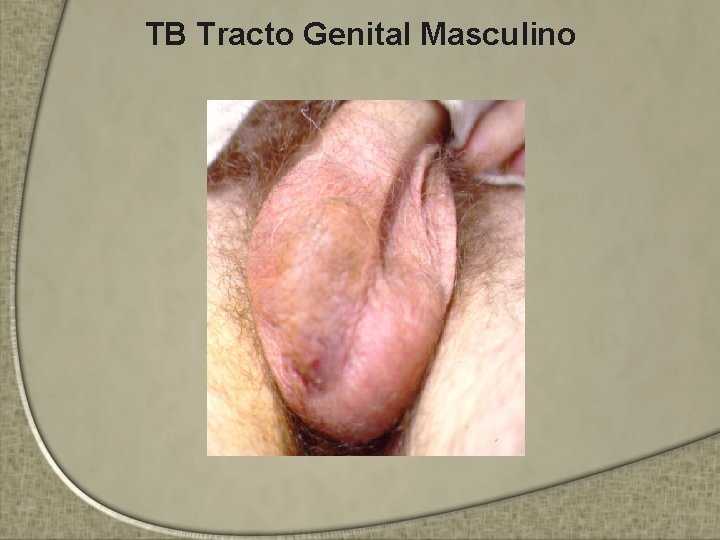
TB Tracto Genital Masculino

Tuberculosis ósea • Vía hematógena • Lesión pulmonar activa en 30 -50% • Localización vertebral es la mas frecuente – (mal de Pott) → parte inferior de la columna dorsal y lumbar (>50%) • 2ª localización: articulaciones de cadera, rodilla, tobillo, hombro, muñeca y codo • Clínica suele ser inespecifica – Dolor + impotencia funcional – Casi siempre inflamación local de grado variable – Fiebre y compromiso general suelen no ser importantes
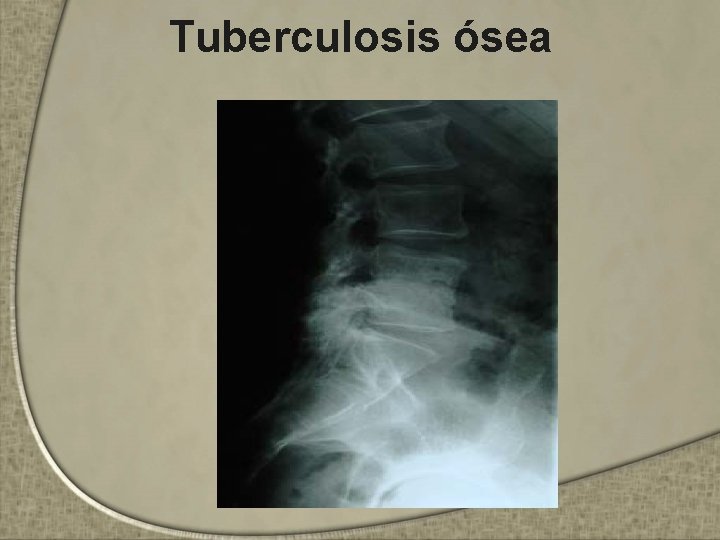
Tuberculosis ósea
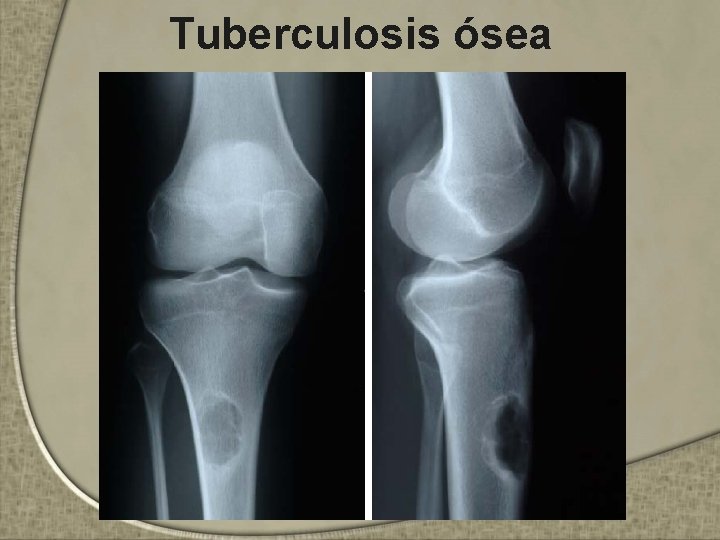
Tuberculosis ósea

TBE grave • Tuberculosis Miliar – Síntomas: Fiebre Perdida de peso Tos Linfadenopatía Esplenomegalia – PPD (-) – ZN es positiva sólo en el 30% – Diagnóstico tiene que basarse en la clínica Rx – En el fondo de ojo se visualizan lesiones caracterfsticas

TB ocular • Hematógena o por contigüidad • Más común: uveítis • Puede presentarse aún sin evidencia clínica de TB. • Clínica: – Granulomas en párpados, conjuntiva, córnea, esclerótica, úvea, nervio óptico, órbita, queratitis intersticial, enfermedad flictenular, epiescleritis, uveítis granulomatosa y vasculitis retiniana • La uveítis tuberculosa = 0. 2% de todos los casos de uveítis • TB ocular casi exclusivamente en pacientes con SIDA
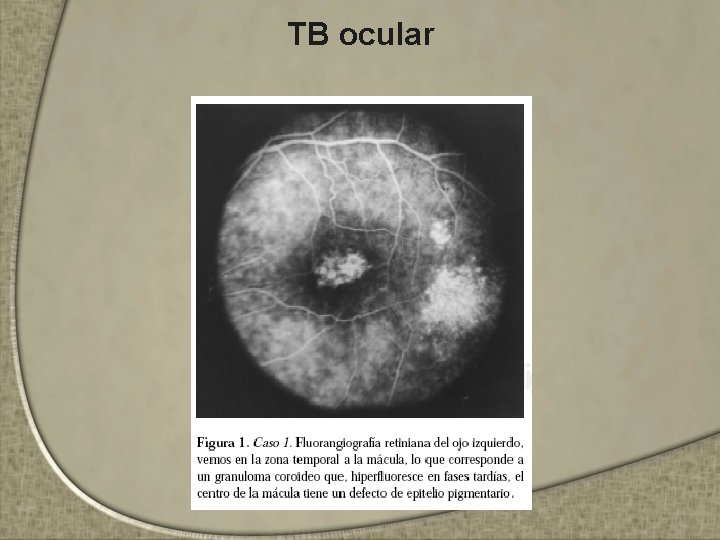
TB ocular

Meningitis Tuberculosa • Sus síntomas: – Fiebre – Tos – Vomito – Cambios de conducta – Rigidez de nuca y convulsiones – Diagnóstico mediante el examen de (LCR) • Claro • Células y proteínas ↑ • Glucosa ↓ • Debe cultivarse para confirmar el diagnostico
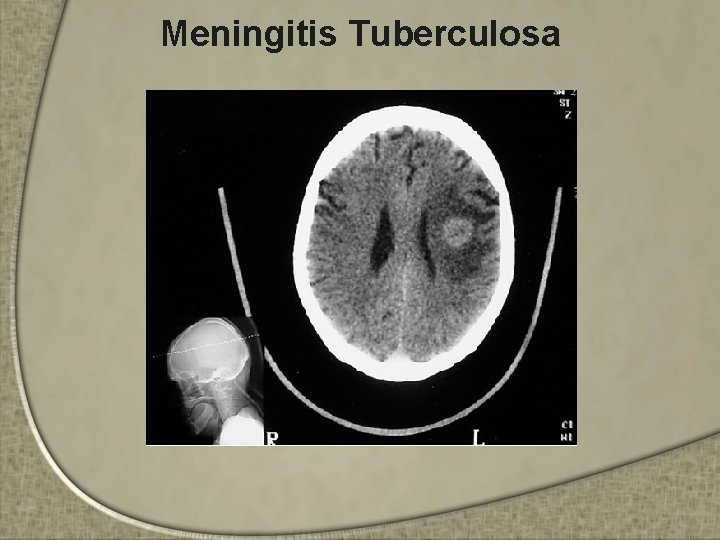
Meningitis Tuberculosa

Definición • Sintomático Respiratorio (SR) – Persona de ≥ 10 años – 1 a vez a un establecimiento de salud por cualquier causa y manifiesta: • Tos • Expectoracion y/o • Hemoptisis de dos o más semanas de evolución

Influencia del VIH Características Infección precoz por el HIV Infeccion tardía por el HIV Clínica TB típica Fiebre, postración, pérdida de peso predominan sobre la tos y síntomas respiratorios TB Extrapulmonar Baciloscopía Frecuentemente positiva Radiografía Cavidades frecuentes PPD Frecuentemente negativa positiva Sombras, infiltrados sin cavernas

Diagnóstico • Esputos • Cultivo • Técnicas de amplificación de ácidos nucléicos • Rx de tórax • PPD ? • Histopatológico

Dx por Laboratorio • Baciloscopia (Esputo) – Permite detectar 10, 000 bacilos/ml – Para todos los SR – Es una técnica en la que los BAAR se colorean por Z-N, y luego se identifican y cuentan al microscopio – Sensibilidad: • 1ª muestra: 70 -80 % • 2ª muestra agrega un 15 % • 3ª muestra un 5 %

Dx por Laboratorio • Cultivo – Más sensibles que la baciloscopia, pudiendo detectar 10 bacilos / ml (baciloscopia: 10. 000 bacilos / ml) – Indicaciones: • Diagnóstico del SR con repetidas baciloscopias (-) • Diagnóstico TBE • Muestra pediátrica (contenido gastrico, biopsias, orina, LCR) • TB y VIH (+), DM, tx inmunosupresor • Identificar correctamente las cepas aisladas • Confirmar fracasos (baciloscopias (+) del 5º mes en adelante) • Todo paciente antes tratado y con baciloscopias positivas

Dx por Laboratorio • Cultivo – Identificacion de Mycobacterias no tuberculosas se indican en: • Sospecha de TBE • Inmunosupresión • Pacientes BK (+) a pesar de DOT completo – Cultivo para conteo de colonias se indica en: • Baciloscopia (+) al 5º , 6º y 8º mes deben cultivarse para conocer el número de colonias y compararlo con el cultivo al inicio del tratamiento (Para determinar apego al tratamiento y sensibilidad de la bacteria)

Dx por Laboratorio • PSA se indican en: – Pacientes clasificados como recaida, fracaso, abandono recuperado o casos crónicos que inician tratamiento – Resistencia a alguna droga – Tratamiento con mala evolución clínica – Sospecha clínica de (TB-MDR) – Contactos con TB- MDR

Dx por Laboratorio • Radiografla. – Es sensible pero inespecífica. – Imágenes sugestivas de TB no permite afirmar el diagnóstico y solamente indican que se debe realizar el estudio microbiológico

Dx por Laboratorio • PPD – Valor limitado como dx, más aún en regiones donde la TB es frecuente y la cobertura por BCG es alta – Una prueba (+) no significa enfermedad; sino infección en algún momento con una micobacteria – Prueba (-) no excluye totalmente infección o enfermedad – 10% de los niños inmunocomprometidos con baciloscopia (+) no reaccionan inicialmente a la PPD

Dx por Laboratorio • PPD – No hay criterios para distinguir PPD (+) por BCG o por infección – Las recomendaciones para interpretar PPD son: • Poco probable una reacción cutanea > 10 mm despues de 5 años de aplicada la BCG durante la lactancia. • El test de mantoux es la única herramienta práctica para el diagnóstico de infección TB, así como para el diagnóstico de enfermedad en los casos en los cuales la baciloscopía es negativa
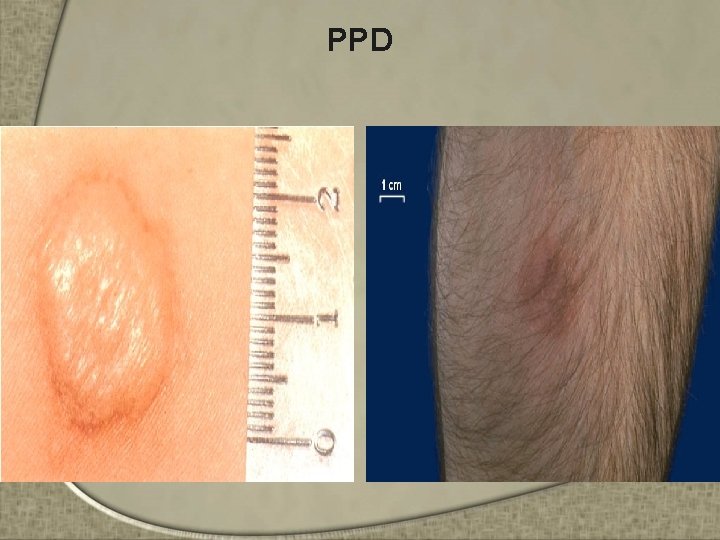
PPD

Dx por Laboratorio PPD - Falsos negativos – Tuberculosis muy agudas o graves – Formas miliares – Meningitis – Infección por el VIH – Otras infecciones virales y bacterianas – Vacunaciones con virus vivos – Corticoides y drogas inmunosupresoras – Edades extremas – DPC

Dx por Laboratorio • Diagnostico anatomopatologico. – Granulomas tuberculosos en bx – Tinción ZN – Cultivo de las muestras • Otras formas: – Medición de ϒ Interferon – Técnicas de amplificación de ADN

Tratamiento • Las condiciones para realizar un tx correcto son: – 6 u 8 meses – 4 o 5 medicamentos en la fase crucial (R, H, Z, E y S) – Dosis adecuadas. – Puntualidad – Tratamiento bajo estricta supervision – Una sola toma, dos horas despues de desayunar.

Medicamentos Antituberculosos Esenciales • H y R – Bactericidas para todas las poblaciones de bacilos • Z y S – Bactericidas contra ciertas poblaciones – Z en p. H ácido es activa contra los bacilos del interior de los macrofagos – S es activa contra los bacilos EC en multiplicación rápida. • E – Bacteriostatico (reduce la velocidad de crecimiento) – Se utiliza en asociación con fármacos más potentes

Tipos de esquema • Tratamiento Acortado – Dos fases: • Inicial – Dos meses utilizando H, R, Z, E – Dosis diaria de lunes a sabado. • Continuation – Cuatro meses utilizando H, R – Administrados tres veces por semana

Tipos de esquema • Tratamiento Acortado – Indicaciones: • Pacientes nuevos con TBP BK(+) o cultivo positivo • Paciente nuevo con TBE • Paciente nuevo con sospecha clínica y/o radiológica y BK (-) – Control baciloscópico • Al 2 o, 5 o mes y al final de tx

Tipos de esquema • Cuando pasar a la fase de continuation en el esquema acortado? – Baciloscopía (-) al final del 2 o mes • Si baciloscopía se mantiene (+) al finalizar fase inicial: – 1 más con H, R, Z, E y luego – Iniciar la Fase de continuación y – Baciloscopía 5º mes; de persistir (+) = fracaso


Acortado – 2 RHEZ / 4 (RH)3 Fase inicial – 2 RHEZ MEDICAMENTO VIA DOSIS DIARIA (L-S) DOSIS MAXIMA Rifampicina (R) O 10 mg/kg 2 capsulas 300 mg 600 mg Isoniacida (H) O 5 mg/Kg 1 tableta 300 mg 3 OO mg Etambutol (E) O 20 mg/Kg 3 tabletas 400 mg 1. 2 g Pirazinamida (Z) O 25 mg/Kg 3 tabletas 5 OOmg 1. 5 g

Tratamiento acortado – 2 RHEZ / 4(RH)3 Fase Continuación 4(RH)3 MEDICAMENTO VIA DOSIS INTERMITENTE (3 VECES POR SEMANA) DOSIS MAXIMA Rifampicina (R) O 10 mg/Kg 2 capsulas 3 OOmg 600 mg Isoniacida (H) O 10 mg/Kg 2 tabletas 3 OOmg 600 mg

Tipos de esquema • Retratamiento – Indicaciones • Fracaso terapéutico BK (+) al 5º mes de tx • No se completó un régimen adecuado • Recaida: Pte curado y después de tx de nuevo con BK (+) • Abandono: Pacientes BK (+), que han iniciado tx, y lo abandonan durante dos meses o más

Tipos de esquema - Retratamiento Fase inicial 2 (HRZES) 1 (HRZE) } Lunes - Sábado excepto S (L-V) Fase de Continuation 5 (HRE) → L, M, V ** Siempre debe tomarse esputo para PSA previo al inicio de Retratamiento **

Tipos de esquema • Retratamiento – Control baciloscópico al 3 o, 5 o mes y al final del tx – Cuando pasar a la fase de continuation? • Baciloscopia (-) al 3º mes (inicial) y PSA inicial (S) a todos los tx • Baciloscopia (-) al 3 o mes (inicial) cuya PBR inicial (R) solo a H o R • Si la baciloscopia se mantiene (+) al finalizar la fase inicial – Tx por un mes más con HRZE, luego iniciar continuación – Baciloscopia al 5 o mes – Positiva, considerarlo un fracaso

Retratamiento 2 (RHEZS) + 1 (RHEZ) / 5 (RHE)3 Fase inicial - 2 (RHEZS) + 1 (RHEZ) MEDICAMENTO/ VIA DOSIS DIARIA (LUNES A SABADO) DOSIS MAXIMA Rifampicina (R) O 10 mg/Kg 2 capsulas 300 mg 600 mg Isoniacida (H) O 5 mg/Kg 1 tableta 300 mg 300 mg Etambutol (E) O 20 mg/Kg 3 tabletas 400 mg 1. 2 g Pirazinamida (Z) O 25 mg/Kg 3 tabletas 500 mg 1. 5 g Estreptomicina (S) IM 15 mg/Kg 1 frasco 1 g 1 g

Retratamiento 2 (RHEZS) + 1 (RHEZ) / 5 (RHE)3 Fase continuación 5 (RHE)3 MEDICAMENTO VIA DOSIS INTERMITENTE (3 VECES POR SEMANA) DOSIS MAXIMA Rifampicina (R) O 10 mg/Kg 2 capsulas 3 OOmg 600 mg Isoniacida (H) O 10 mg/Kg 2 tabletas 300 mg 600 mg Etambutol (E) O 20 mg 3 tabletas 400 mg 1. 2 g

Sospecha de TB MDR

Tratamiento • Mujer embarazada. • El tratamiento de la TB es imprescindible • Todos los medicamentos antifímicos se pueden usar con seguridad durante el embarazo, excepto S • S (ototoxicidad y nefrotoxicidad para el feto) • El esquema indicado sera el acortado durante 6 meses • Lactancia materna • No está contraindicado

Tratamiento • Anticonceptivos orales. – R reduce el efecto de los anticonceptivos • Problemas hepaticos: – Nunca se debe demorar el inicio del tratamiento – Solo se debe monitorear más estrechamente – En insuficiencia hepatica severa • No usar H ni Z • Usar 2 (RSE) / 10 (RE)2

Tratamiento • Tuberculosis Extrapulmonar • Usar los mismos esquemas terapéuticos a las mismas dosis • Algunas excepciones: mal de Pott, TB miliar y meningitis – 9 o 12 meses a criterio del especialista

Tratamiento • Tuberculosis y sida – Estrategia de tx • Acortado: 2 RHZE / 4 RH • Se sugiere un esquema antirretroviral que no incluya inhibidores de proteasas (AZT + Lamivudina + Efavirenz) • Si fuese necesario inhibidores de proteasas y antifímicos sin Rifampicina, el esquema es: 2 HZES / 10 HE • Si el ARV no puede iniciarse, debe considerarse prioritario el antifimico. Estos pacientes, recibirán el esquema convencional 2 RHZE / 4 RH

Tratamiento • Tuberculosis y sida • Si CD 4 + > 200 : Acortado (6 meses): 2 RHZE / 4 RH, e inicio de ARV al concluir este esquema. • Si CD 4 + 100 - 200: Acortado y terapia ARV después del 2º mes • Si CD 4+ < 100: Inicio simultáneo de antirretroviral + antifímica: – 2 HRZE / 6 HR si terapia ARV no incluye inh. proteasa – 2 HZES / 10 HE si se utiliza inh. proteasa • Es preferible no utilizar S (inyectable) a menos que se trate de un esquema de Retratamiento

Droga y Presentation Efectos Adversos Isoniacida (H) bactericida Hepatotoxicidad, Neuropatia periferica, Reacciones cutaneas Puede aumentar niveles de carbamazepina, difenilhidantoma, anticoagulantes y benzodiacepinas Rifampicina (R) bactericida esterilizante Intolerancia digestiva, Prurito, Trombocitopenia, Hepatotoxicidad Disminuye efectividad de glucocorticoides, cumarinicos, teofilina, hipoglicemiantes orales, antiarritmicos, anticonvulsivantes, ketoconazole, metadona, anticonceptivos Orales Etambutol (E) bacteriostatico Neuritis optica retrobulbar: disminucion de la agudeza visual, perdida de la percepcion de colores verde y rojo. Pirazinamida(Z) estirilizante Artralgias, Hiperuricemia, Hepatitis, Hiperglicemia Estreptomicina (S) bactericida Ototoxicidad: disfuncion vestibular, vertigo y disfuncion auditiva (disminucion de la audicion)

Muchas Gracias
- Slides: 74