Tuberculosis 1 TRATAMIENTO DE LA ENFERMEDAD 2 TRATAMIENTO

Tuberculosis 1. TRATAMIENTO DE LA ENFERMEDAD 2. TRATAMIENTO DE LA INFECCIÓN - QP - TITL 3. ESTUDIO DE



Mujer de 49 años, con tos desde hace 1 mes, con febrícula ocasional a lo largo del mes. Refiere que ocasionalmente expectora sangre. Se le solicita una Rx Urgente: caverna en LSD ¿Qué hacer en este caso? Tratamiento de la Enfermedad TBC Estudio de contactos

Paciente de 59 años que presenta una tumoración en el cuello que no remite y que es considerada una formación posiblemente ganglionar. No está ulcerada. Se realiza PAAF con el diagnóstico anatomopatológico de granulomas con posible necrosis caseosa (no definitivo). Se aconseja biopsia. Se realiza PPD y presenta 20 mm. Es remitida para su biopsia/exéresis a Cirugía y se confirma por cultivo que es una TBC

Tratamiento de la Enfermedad

Intentos “curativos” • Sangrias y purgantes • Aceite de higado de bacalao, leche y huevo. • Antimoniales, meclas con opio, ácido sulfúrico • Coñac+Vino • Paseos a Caballo. Ir a vivir a zónas desiérticas y áridas SANOCRYSIN: Sales de oro. • Neumotoráx artificial de Forlanini (1906) • Neumotorax extrapleural (1913) • Oleotórax (1922), Parálisis del nervio frénico (1922), • Toracoplastia (1928) y Resección Pulmonar (1935) • Colapsoterapia con bolas de Lucita.

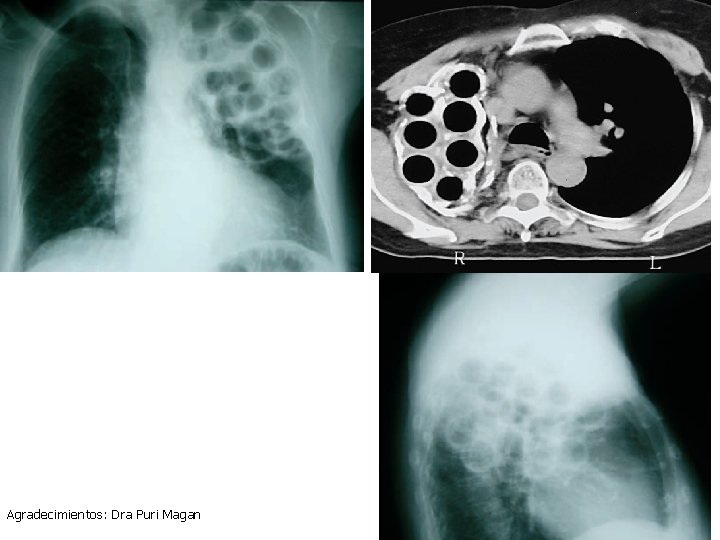
COLAPSOTERAPIA CON BOLAS DE LUCITA Agradecimientos: Dra Puri Magan

La era de la Prequimioterapia: Los Sanatorios disponían de grandes terrazas para el reposo de los enfermos con TB

La Tuberculina cómo tratamiento específico. Controversía pero…. Koch tenía razón. - Se generalizó su uso en Europa y E. Unidos - Diversas dosis y periodicidad de pautas - ¿Cuál fue el impacto real en la epidemiología de la tuberculosis de esta estrategia? Robert Koch tenía razón. Enferm Infecc Microbiol Clin 2006; 24(6)


Tratamiento de la enfermedad La era Quimioterapica: Frasco con la primitiva comercialización de la ESTREPTOMINICINA Descubierta en 1943 por Selman Abraham Waksman 1944: Primer EC. Dr Hill.
la STP se conseguía mejoría Clínica La. Con Estreptomicina y el primer ECy negativización del esputo. a la mayoría de los pacientes a Hill. los 2 -3 meses de tratamiento? . 1944: Primer EC. Dr Descubierta en 1943 por Pero ¿Qué les ocurría Selman Abraham Waksman

Tratamiento de la Enfermedad Condiciones Básicas: 1. Incluir, como mínimo, 3 fármacos (Consenso internacional desde 1986) (Evitar las Resistencias) 2. Al menos 6 meses para eliminar las distintas poblaciones bacilares, en especial las latentes (Evitar Recaídas) 3. Cumplimiento Correcto 4. Mínimo de intolerancia y de toxicidad 95% de Curaciones

Tratamiento de la Enfermedad FARMACOS DE 1ª LINEA - Isoniacida - Rifampicina - Pirazinamida - Etambutol - Estreptomicina FARMACOS 2ª LINEA - Capreomicina Kanamicina Cicloserina PAS Etionamida Tioacetazona Protionamida Viomicina Amikacina Fluoroquinolonas Sirturo: Bedaquilina Deltyba: Delamanid

Pautas de Tratamiento Diarias Pauta de 4 fármacos: Resistencia a INH (>4%) I. 2 meses: INH – R – Pz + E ó St. 4 meses: INH – R II. 2 meses: I-R-PZ-E 7 meses: I+R (Cavitaciones/C+2 m) (Guía Salud. Guía sobre Tuberculosis 2010. Evidencia Fuerte) Pauta de 3 fármacos: 2 meses: INH – R – Pz +4 meses: INH – R Siempre en formulaciones de 3 ó 4 fármacos en dosis adecuadas a los distintos rangos de peso

Pautas de Tratamiento Intermitentes II. 2 meses: INH – R – Pz + E ó St. 4 meses: INH – R (3 v/semana) (Si cultivo a las dos semanas es negativo ) (Guía Salud. Guía sobre Tuberculosis 2010. Evidencia Fuerte)

Pautas Especiales - Deben ser instauradas por expertos - Intolerancia o resistencias a fármacos de 1ª elección. + Isoniacida: mínimo 9 -12 meses + Pirazinamida: mínimo 9 meses + Rifampicina: mínimo 12 meses * (INH – R): 18 – 24 meses no asegurándose la curación.
Los tratamientos intermitentes siempre en TDO.

Controles y Seguimiento del Tratamiento Cuatro objetivos: - Supervisar y estimular la toma correcta de la medicación. - Controlar evolución bacteriológica mediante cultivo y baciloscopia de esputo: 2 MESES. - Controles radiológicos y analíticos - Descubrir precozmente los efectos secundarios de la medicación.

Normas de aislamiento respiratorio. 30

Tuberculosis Multirresistente Se refiere a la enfermedad producida por cepas resistentes a dos o más fármacos de primera línea, habitualmente Isoniacida y Rifampicina Aparece por un mal manejo farmacológico de la enfermedad.

CEPA XDR-TB Cepa con Resistencia Extendida a Fármacos (Extremadamente Resistente) Se define por su Resistencia a: 1. Rifampicina e isoniacida 2. Una fluoroquinolona 3. Uno o más de los siguientes fármacos inyectables: amikacina, kanamicina, capreomicina. 50000 Casos nuevos cada año. 57 paises han declarado al menos 1 caso




Luis tiene 4 años. Hace 1 año recibió quimioprofilaxis durante 2 meses por convivir con su tío diagnosticado de TBC. Su tío es diagnosticado de recaída, presentando una caverna actualmente.

Eduardo tiene 27 años, es de nacionalidad argentina y trabaja de camarero en un bar, donde trabaja 6 -8 horas/día. Un compañero del bar es diagnosticado de tuberculosis pulmonar bacilífera. Se le practica el Mantoux y presenta 9 mm, siendo el estudio de tuberculosis enfermedad negativo. Entre sus antecedentes consta que está vacunado de BCG en la infancia.

INFECCION TUBERCULOSOSA

2010

Mantoux No se tiene en cuenta su antecedente de vacunación Positividad 5 mm - Contactos de un paciente con enfermedad tuberculosa - Personas con infección por el VIH - Pacientes en las siguientes circunstancias: -Inicio de tratamiento con terapias biológicas o inmunosupresoras -Diálisis -Candidatos a trasplante de órgano o transfusión de sangre o progenitores hematopoyéticos -Silicosis -Cambios fibróticos en radiología de tórax sugestivo de TB.

Mantoux Positividad 10 mm Se realizará valoración de la exposición a TB y diagnóstico de infección a personal en determinadas situaciones profesionales: centros sanitarios laboratorios de microbiología instituciones penitenciarias residencias de mayores albergues o refugios para personas sin hogar centros de atención a inmigrantes a su llegada a España cooperantes o militares en países de alta incidencia y que hayan viajado temporalmente a países de alta incidencia

Mantoux Positividad siempre 10 mm Se realizará una valoración individualizada para decidir sobre el diagnóstico a aquellas personas en circunstancias de riesgo derivado de sus condiciones socioeconómicas, en particular las personas sin hogar los niños con origen en países de alta incidencia de TB.

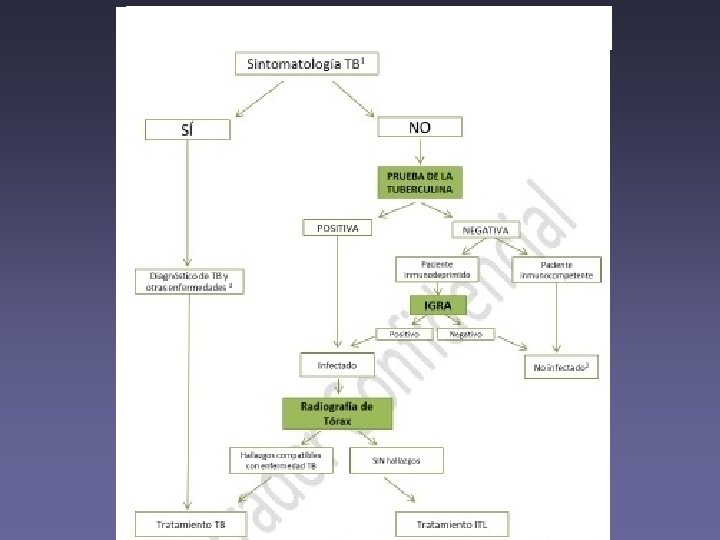
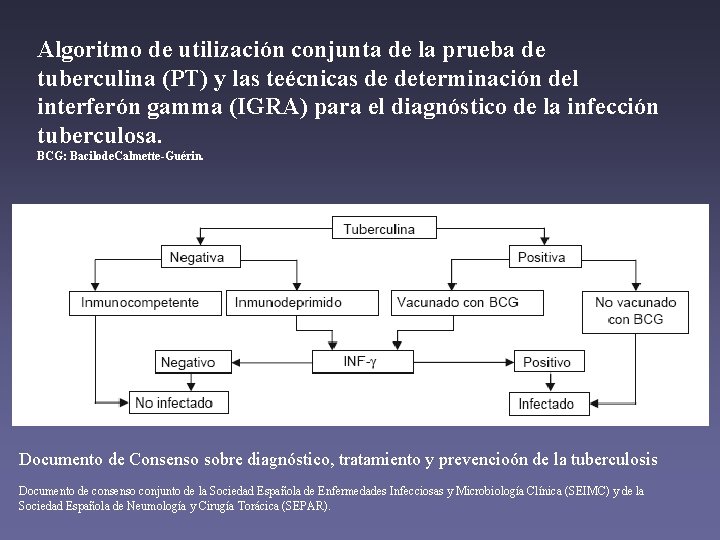
Algoritmo de utilización conjunta de la prueba de tuberculina (PT) y las teécnicas de determinación del interferón gamma (IGRA) para el diagnóstico de la infección tuberculosa. BCG: Bacilode. Calmette-Guérin. Documento de Consenso sobre diagnóstico, tratamiento y prevencioón de la tuberculosis Documento de consenso conjunto de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) y de la Sociedad Española de Neumología y Cirugía Torácica (SEPAR).

MANEJO DE LA INFECCIÓN § QP. PRIMARIA. El objetivo es proteger a las personas que han estado expuestas a un foco potencialmente infeccioso para prevenir la infección. § TILT O QP. SECUNDARIA El objetivo es evitar que una persona con infección desarrolle enfermedad clínicamente activa.

Luis tiene 4 años. Hace 1 año recibió quimioprofilaxis durante 2 meses por convivir con su tío diagnosticado de TBC. Su tío es diagnosticado de recaída, presentando una caverna actualmente. Luis es sometido a un Mantoux, y presenta 3 mm.

¿ A quién dar QP Primaria ? Pacientes PPD (-): Contactos de alto riesgo < 5 años de enfermos bacilíferos. Personas con inmunodepresión y VIH contactos con pacientes con capacidad contagiosa Contactos de un agrupamiento o brote

¿ A quién dar QP Primaria ? Pacientes PPD (-): Contactos de alto riesgo < 5 años de enfermos bacilíferos. Personas con inmunodepresión y VIH contactos Los CDC lo rebajan a con pacientes con los 4 años capacidad. Lacontagiosa Guía NICE lo rebaja a los 2 años Contactos de un agrupamiento o brote

ESTUDIO DE CONTACTOS

Objetivos del ECC § Diagnosticar a enfermos o infectados secundarios § Tratar precozmente a los enfermos y a los infectados § Reconstruir la cadena epidemiológica Grupo de Estudio de Contactos de la UITB. Documento de Consenso sobre el estudio de contactos en los pacientes tuberculosos. Med Clin (Barc) 1999; 112: 151 -6.

ESTUDIO DE CONTACTOS. A B 1º C 2º 3º SECTORES 1º: Contactos íntimos diario > 6 h A: Vivienda 2º: Contactos frecuentes diario < 6 h B: Trabajo/Escuela 3º Contacto esporádico: no diario C: Centros lúdicos
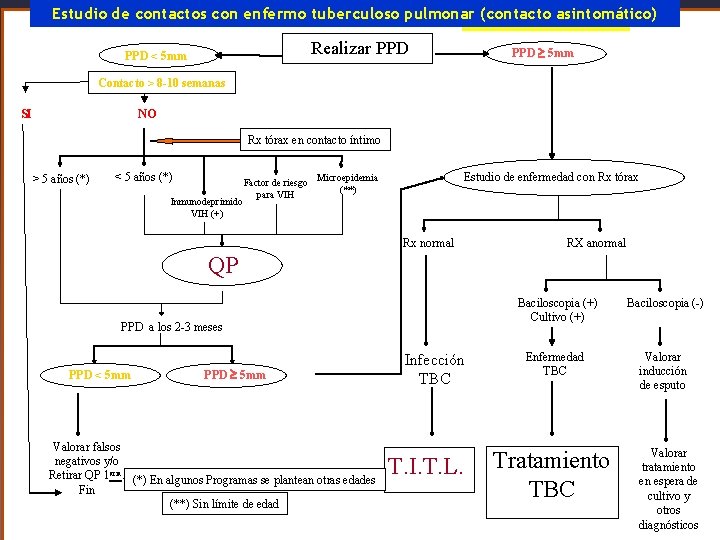
Estudio de contactos con enfermo tuberculoso pulmonar (contacto asintomático) Realizar PPD < 5 mm PPD 5 mm Contacto > 8 -10 semanas SI NO Rx tórax en contacto íntimo > 5 años (*) < 5 años (*) Inmunodeprimido VIH (+) Estudio de enfermedad con Rx tórax Factor de riesgo Microepidemia (**) para VIH Rx normal RX anormal QP PPD a los 2 -3 meses PPD < 5 mm PPD 5 mm Valorar falsos negativos y/o Retirar QP 1 aria. (*) En algunos Programas se plantean otras edades Fin (**) Sin límite de edad Infección TBC T. I. T. L. Baciloscopia (+) Cultivo (+) Baciloscopia (-) Enfermedad TBC Valorar inducción de esputo Tratamiento TBC Valorar tratamiento en espera de cultivo y otros diagnósticos


Quimioprofilaxis Primaria Isoniacida 300 mg al día durante 8 -12 semanas, tras las cuales se debe reevaluar al paciente Tras 8 -12 semanas se repite PT: - Si PT no significativa (<5 mm)® Suspender. - Si PT significativa (>5 mm) ® Continuar, (tras descartar Enfermedad Tuberculosa).
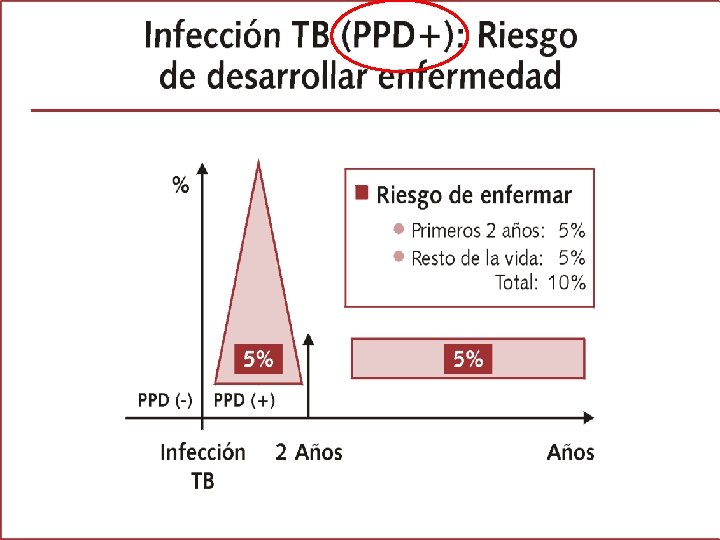
Grafica de ITL

Eduardo tiene 27 años, es de nacionalidad argentina y trabaja de camarero en un bar, donde trabaja 6 -8 horas/día. Un compañero del bar es diagnosticado de tuberculosis pulmonar bacilífera. Se le practica el Mantoux y presenta 9 mm, siendo el estudio de tuberculosis enfermedad negativo. Entre sus antecedentes consta que está vacunado de BCG en la infancia. Se pautó tratamiento con Isoniazida durante 6 meses.
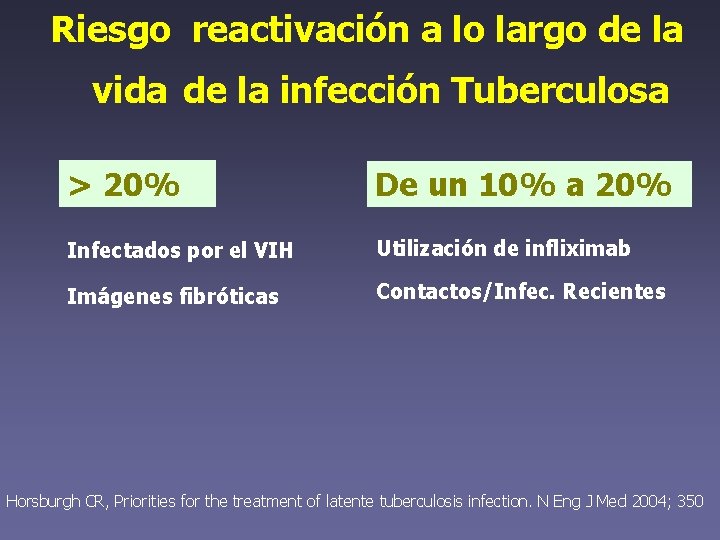
Riesgo reactivación a lo largo de la vida de la infección Tuberculosa > 20% De un 10% a 20% Infectados por el VIH Utilización de infliximab Imágenes fibróticas Contactos/Infec. Recientes Horsburgh CR, Priorities for the treatment of latente tuberculosis infection. N Eng J Med 2004; 350

TRATAMIENTO INFECCIÓN 3 fundamentos básicos para su indicación: 1. Demostrar que la persona a la que se va a dar TITL pertenece a un grupo en el que la posibilidad de padecer TB está incrementada. 2. Haber demostrado que administrando TIT en este colectivo se reduce claramente la posibilidad de desarrollar TB 3. Demostrar que el beneficio de reducir la posibilidad de desarrollar la TB supera el riesgo de toxicidad farmacológica Si no existen trabajos que justifiquen las 3 condiciones, la indicación de TITL puede ser DISCUTIDA

Indicaciones del TILT/QP Secundaria Prioritarias 1. Infectados por el VIH 2. Imágenes fibróticas residuales no tratadas 3. Utilización de infliximab o similar 4. Miembros microepidemia de cualquier edad 5. Menores de 35 años contactos de enfermos bacilíferos 6. Cualquier infectado <20 años 7. Convertores tuberculínicos

Indicaciones de la TILT Relativas 1. Mayores de 35 años contactos de enfermos bacilíferos 2. Toxicomanías incluidos alcoholismo 3. Diabéticos, Neoplasias, IRC (Hemodiálisis), Gastrectomizados, Desnutrición. 4. Tratamiento con Corticoides (>15 mg/día y >1 mes) 5. Riesgo Profesional: Docentes, sanitarios, CAD…. 6. Riesgo Social: Aislados, reclusos, indigentes, psquiátricos 7. Inmigrantes de bajo nivel económico (<5 años? )

En una escuela infantil se detectan 3 casos de tuberculosis en un aula de niños de 6 años. La clase la componen 20 niños, 2 profesoras de 43 y 45 años y una cuidadora de descansos y comedor de 34 años. Se realiza un PPD a todos los compañeros y profesoras. Las profesoras presentan los siguientes Mantoux: 43 años: 8 mm 34 años: 20 mm 45 años: 2 mm Sólo 1 de los niños tuvo un Mantoux significativo (7 mm). No hubo más diagnósticos de enfermedad TBC
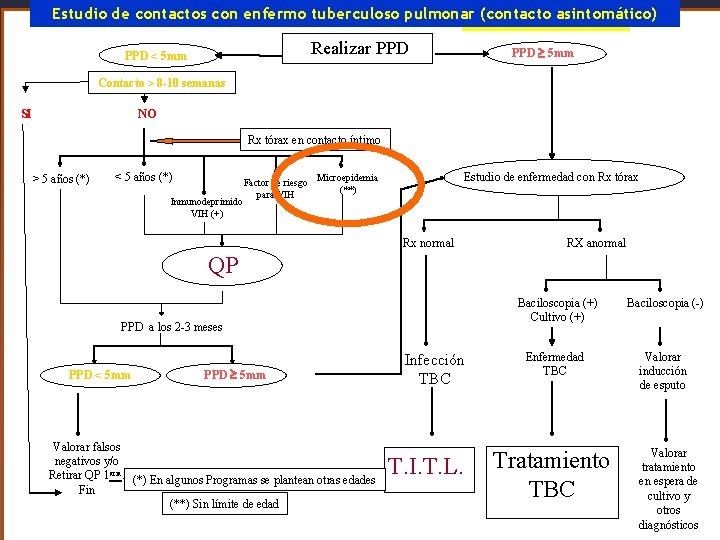
Estudio de contactos con enfermo tuberculoso pulmonar (contacto asintomático) Realizar PPD < 5 mm PPD 5 mm Contacto > 8 -10 semanas SI NO Rx tórax en contacto íntimo > 5 años (*) < 5 años (*) Inmunodeprimido VIH (+) Estudio de enfermedad con Rx tórax Factor de riesgo Microepidemia (**) para VIH Rx normal RX anormal QP PPD a los 2 -3 meses PPD < 5 mm PPD 5 mm Valorar falsos negativos y/o Retirar QP 1 aria. (*) En algunos Programas se plantean otras edades Fin (**) Sin límite de edad Infección TBC T. I. T. L. Baciloscopia (+) Cultivo (+) Baciloscopia (-) Enfermedad TBC Valorar inducción de esputo Tratamiento TBC Valorar tratamiento en espera de cultivo y otros diagnósticos

Indicaciones del TILT/QP Secundaria Prioritarias 1. Infectados por el VIH 2. Imágenes fibróticas residuales no tratadas 3. Utilización de infliximab o similar 4. Miembros microepidemia de cualquier edad 5. Menores de 35 años contactos de enfermos bacilíferos 6. Cualquier infectado <20 años 7. Convertores tuberculínicos

Paciente de 80 años de edad, sin antecedentes de interés salvo que comenta que de joven le trataron de “algo de pleura”. Su mujer es diagnosticada de Tbc miliar, viviendo los dos solos en el domicilio familiar. Se le realiza Mantoux, que da 5 mm. Rx tórax: Lesiones antiguas fibróticas apicales en segmentos superiores de pulmón derecho. El paciente está asintomático y no se le diagnostica de Tbc enfermedad.

PAUTAS TRATAMIENTO DE LA INFECCIÓN 1. Isoniacida 2. Pautas cortas


Pautas de Tratamiento Infección De elección: ISONIACIDA Duración: 1. 270 dosis o 9 meses de tratamiento (Reducción del Riesgo: 93%)* 2. 180 dosis o 6 meses de tratamiento (Reducción del Riesgo: 68%) Por lo tanto: AL MENOS 6 MESES * Comstock 1999. Int J tuberc Lung Dis

Pautas de Tratamiento Infección De elección: ISONIACIDA Continua: Diaria Adultos: 5 mg/Kg/día (Dosis máxima 300 mg/dia) Niños: 10 mg/Kg/día (Dosis máxima 300 mg/dia) Intermitente: 2 días/semana Tratamiento directamente supervisado. Adultos: 15 mg/Kg/día (Dosis máxima 900 mg) Via oral en ayunas. Piridoxina si riesgo de neuropatía.

SITUACIONES ESPECIALES: 9 MESES VIH Lesiones fibróticas en RX Silicosis Niños y adolescentes.

Factores que aumentan el riesgo de toxicidad: Edad. Consumo de alcohol. Tercer trimestre del embarazo y posparto. Hepatopatía crónica VIH Hepatotoxicidad y EDAD Hepatoxicidad según edad ≥ 35 years (1. 7%, 95%CI 1. 4 -2. 2) <35 years (0. 2%, 95%CI 0. 1 -0. 3).

Contraindicaciones de la INH Absolutas: - Antecedentes de Hepatitis por INH - Enfermedad tuberculosa Activa Imposibilidad de cumplimiento Antecedentes Tratamiento Infección/Enfermedad correctos* Reacción adversa severa. Contacto de un caso resistente a H. Relativas: - Hepatopatías, alcoholismo. . Como siempre INDIVIDUALIZAR Beneficio/Riesgo

Seguimiento del TILT Situaciones de mayor riesgo de toxicidad, recomendada analítica basal y posteriormente mensual: Mayores de 35 años (dudosa) Consumo elevado de alcohol. Hepatopatía VIH+ Consumo de drogas. Embarazo y postparto (hasta 3 meses) Resto de situaciones bimestral. Si se recomienda control clínico mensual.

Paciente UDVP de 32 años con numerosos fracasos en intentos de deshabituación. Ha presentado en numerosas ocasiones celulitis en relación con venopunción en condiciones no asépticas. Abandona los tratamientos antibióticos de forma habitual. La serología para VIH es (-). En el contexto de un cuadro febril, presenta un PPD de 11 mm, con estudio para TBC enfermedad negativo. La serología para VIH sigue siendo (-).

Adherencia al tratamiento Muy variable en los trabajos 20 -60% Predictores: - Baja percepción de riesgo - Efectos secundarios - Necesidad de analíticas…. . Predictores: - No tener seguro - Estar embarazada o parto reciente - Efectos adversos con el tratamiento - Jóven entre 30 -35 años

LAS PAUTAS CORTAS

Rifampicina 4 -6 meses 1. En caso de intolerancia a INH 2. Resistencia a INH de Caso Indice 3. Bien tolerada y baja hepatotoxicidad 1 4. 10 mgrs/kg/diaria-- 600 mgrs/día 1. Hong Kong Cehst Service. Am Rev Respir Dis 1992; Am J Respir Crit Care Med 1996; Am J Respir Crit Care Med 1997.

Rifampicina + INH: 3 meses • Similar eficacia a 6 meses INH • En un solo fármaco • Similares efectos Adversos y presumible mayor adherencia. 1. Clinical Infectious diseases 2005; 40. Metaanalysis; 2. American Review Respiratory disease 1992

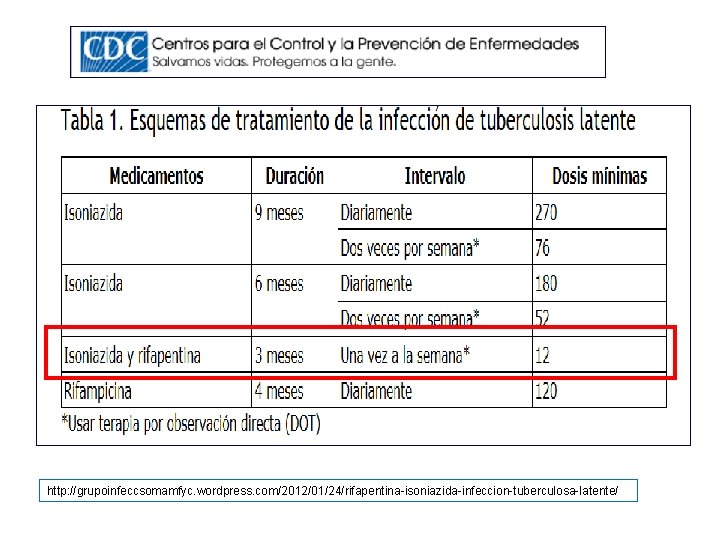
http: //grupoinfeccsomamfyc. wordpress. com/2012/01/24/rifapentina-isoniazida-infeccion-tuberculosa-latente/

Luis tiene 5 años. Hace 2 años recibió quimioprofilaxis durante 2 meses por convivir con su tío diagnosticado de TBC. Hace 1 año volvió a recibir quimioprofilaxis ya que su tío es diagnosticado de recaída, presentando una caverna. Se constata que el tío de Luis no toma la medicación y no se consigue su curación.

Abú tiene 3 años. Viaja con su madre a Senegal por enfermedad de un pariente, para permanecer posiblemente 6 meses. Se desplazan a una zona de infraviviendas rural

VACUNA BCG

Recomendaciones de utilización de la vacuna BCG en España - No se recomienda la vacunación sistemática (España: país de baja incidencia) - Las personas a vacunar no deben estar infectadas (PT o IGRA negativo) ni presentar contraindicaciones para la vacunación. - Deberá valorarse de manera individual la administración de BCG en niños y jóvenes en contacto íntimo y prolongado con pacientes bacilíferos irreductibles y a trabajadores sanitarios en contacto frecuente con enfermos tuberculosos o sus muestras biológicas. - Se valorará de manera individual la vacunación de los menores de 5 años, hijos de inmigrantes de países de alta incidencia (≥ 40 casos por 100. 000 habitantes) que vuelvan a su país de origen para permanecer más de 3 meses o que previsiblemente vayan a viajar al país de manera repetida durante la infancia, si no pudieran aplicarse otras medidas de control. La vacunación deberá administrarse dos meses antes del viaje. - En hijos menores de 5 años de cooperantes o trabajadores que acudan a estos países, si no están vacunados previamente, son PT negativos y van a convivir con población local durante más de tres meses, también se valorará la administración de vacuna BCG.

FIN
- Slides: 77