TUBERCULOSE PULMONAR NA INF NCIA SUZIANE SOARES GONALVES

TUBERCULOSE PULMONAR NA INF NCIA SUZIANE SOARES GONÇALVES – UC 11071381 INTERNATO EM PEDIATRIA/6ª SÉRIE COORDENAÇÃO: PROFªA DRª CARMEN LÍVA FS MARTINS WWW. PAULOMARGOTTO. COM. BR BRASÍLIA, 22 DE NOVEMBRO DE 2016

EPIDEMIOLOGIA • BRASIL: • O Brasil é um dos 22 países priorizados pela OMS que concentram 80% da carga mundial de TB. • 19° em número de casos. • 104° incidência da doença. • São Paulo – maior número de casos do país. • Rio de Janeiro – maior taxa de incidência do país. • 2008: 1° causa de morte em paciente com AIDS e 4° causa de morte por doenças infecciosas. • Na infância - dados escassos. • 10, 7% de todos os casos afetam <15 anos. • 75% Formas pulmonares / 5% formas extrapulmonares.

AGENTE ETIOLÓGICO • Mycobacterium tuberculosis – Bacilo de Koch • M. bovis (consumo de leite e derivados não pasteurizados). • Formas ganglionares e extrapulmonares. • M. africanum • M. microti • Reservatórios: Homem, Gado.

TRANSMISSÃO • CRIANÇAS COM TB PULMONAR GERALMENTE NÃO SÃO INFECTANTES! • TB na infância é paucibacilar. • Gotículas de secreção respiratória • Gotículas pesadas. • Gotículas médias. • Gotículas pequenas – núcleos de Wells – 1 ou 2 bacilos.

PATOGÊNESE • “NEM TODAS AS PESSOAS EXPOSTAS AO BACILO SE TORNAM INFECTADAS, E NEM TODOS OS INFECTADOS SE TORNARÃO DOENTES!” • Virulência do bacilo e condições do hospedeiro. • Imunidade, genética, desnutrição, neoplasias, medicações imunossupressoras, DM, silicose, HIV, uso de drogas.
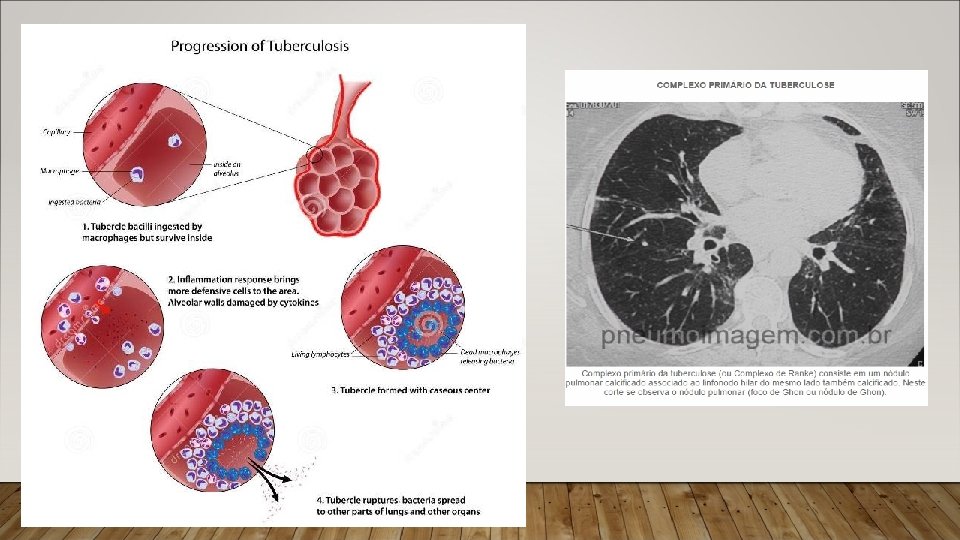

CLÍNICA • Forma Primária: • Doença que se instala após a primoinfecção. • Forma pulmonar, ganglionar ou extrapulmonar (fígado, baço, medula óssea, SNC). • Típica da infância. • Forma Pós-primária: • Recrudescimento de algum foco latente (reativação endógena); • Exposição a uma nova carga bacilar exterior (reinfecção exógena). • Adolescentes e adultos. • <15 anos: 75% pulmonar + parênquima + linfonodos mediastinais e cervicais, 25% disseminada (miliar), rins, ossos e meninges.

CLÍNICA • Remissão • A cura espontânea é possível. • Sequelas pulmonares: • Bronquiectasias; • Hemoptise; • Infecção de repetição; • Distúrbios de ventilação-perfusão.

EXAMES LABORATORIAIS • Baciloscopia do escarro: • Recomendam-se 2 amostras de escarro (primeira consulta e manhã seguinte). • Não é útil para crianças até 10 anos de idade. • Na maioria dos casos são ABACILÍFERAS. • Positiva: 5. 000 - 10. 000 bacilos/ml de escarro. • Escarro induzido: • Nebulização com salina hipertônica 3%. • Broncoscopia com lavado broncoalveolar: • Casos com escarro espontâneo negativo.

EXAMES LABORATORIAIS • Cultura: • Meio sólido: 3 – 8 semanas (mais utilizado no Brasil). • Meio líquido: 1 – 3 semanas. • Raio-x de Tórax: • 15% normal. • TB primária: • Linfonodomegalia mediastinal e hilar (mais frequente). • Consolidação parenquimatosa. • Atelectasia (compressão de um brônquio por linfonodos aumentados). • Derrame pleural. • Padrão miliar ou micronodular (cavitações + lindoadenomegalias + derrame pleural).
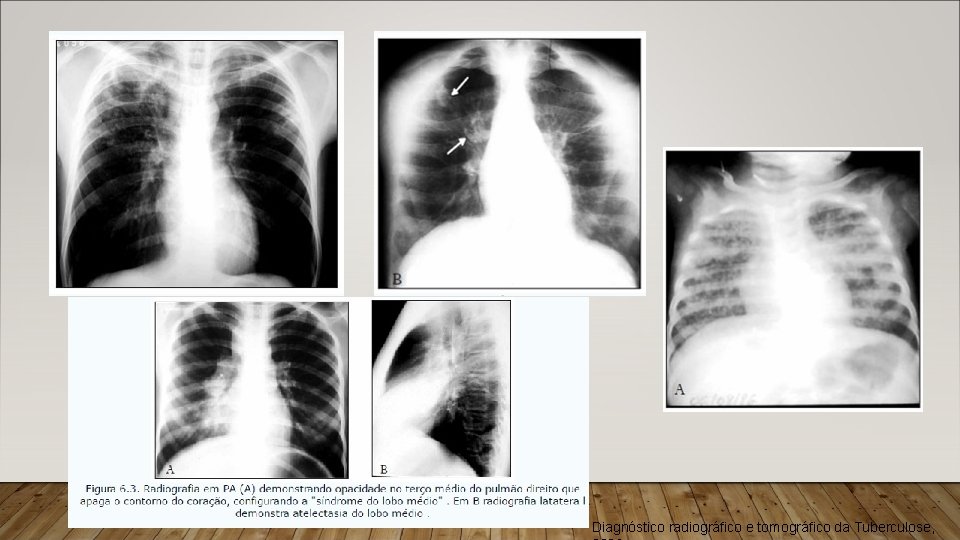
Diagnóstico radiográfico e tomográfico da Tuberculose,

EXAMES LABORATORIAIS • TC de tórax: • Forte suspeita de TB, porém Raio-x de tórax com alterações mínimas. • TB miliar (avaliar mediastino). • Achados: • Nódulos (83%). • Aspecto de árvore em brotamento (67%). • Cavitações (67%). • Espessamento da parede brônquica (55%). • Consolidações (48%). • Opacidade em vidro fosco (21%). • Espessamento do interstício pulmonar (9%).
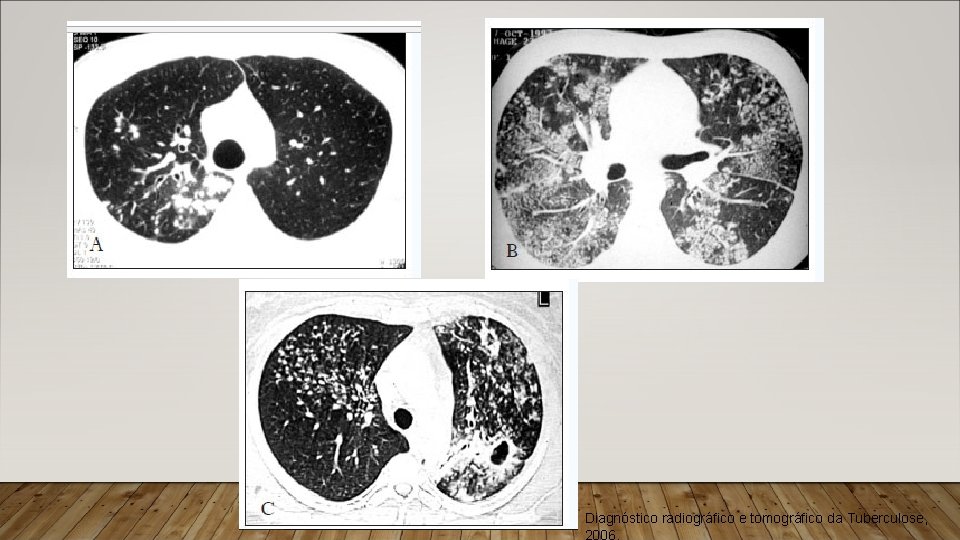
Diagnóstico radiográfico e tomográfico da Tuberculose, 2006.

EXAMES LABORATORIAIS • PPD – Prova Tuberculínica ou TT – Teste tuberculínico: • Inoculação intradérmica de 2 UT de antígeno proteico derivado do M. tuberculosis na face anterior do antebraço. • Leitura 48 – 72 h depois. • Indivíduos que já tiveram contato com o bacilo desenvolverão uma pápula no local (resposta imune celular).

DIAGNÓSTICO • História Clínica. • Febre > 15 dias (geralmente vespertina). • Irritabilidade. • Perda de peso. • Sudorese profusa. • Hemoptise (rara). • Linfoadenopatia axilar e cervical. • Aspectos radiológicos. • História epidemiológica. • Interpretação do PPD. PNEUMONIA DE EVOLUÇÃO LENTA, SEM RESOLUÇÃO CLÍNICA E RADIOLÓGICA, COM USO DE ANTIBIÓTICOS COMUNS APÓS 2 SEMANAS.

Escore de pontos para o diagnóstico de tuberculose na infância proposto pelo Ministério da saúde do Brasil, 2010.

TRATAMENTO • Menores de 5 anos: Xarope ou suspensão. • Não houve inclusão do Etambutol no esquema para crianças pela dificuldade de identificação da neurite óptica (EA).

CONTROLE DE CASOS • Cantactantes: • Raio-x de tórax e PPD. • Infecção latente (PPD reator, assintomáticos e raio-x normal). • Indicação de tratamento – reduz 60 -90% risco de adoecimento. • Isoniazida 5 -10 mg/Kg de peso até 300 mg/dia por 6 meses. • Neonatos Expostos: • Adiar vacina BCG; • Isoniazida por 3 meses; • Se PPD reator, mais 3 meses de Isoniazida. Em situações que não tiver o PPD disponível, a quimioprofilaxia deverá ser feita com Isoniazida durante 6 meses. • Se PPD não reator, interrompe Isoniazida e vacina-se com BCG.

Diagnóstico e tratamento da Tuberculose latente,
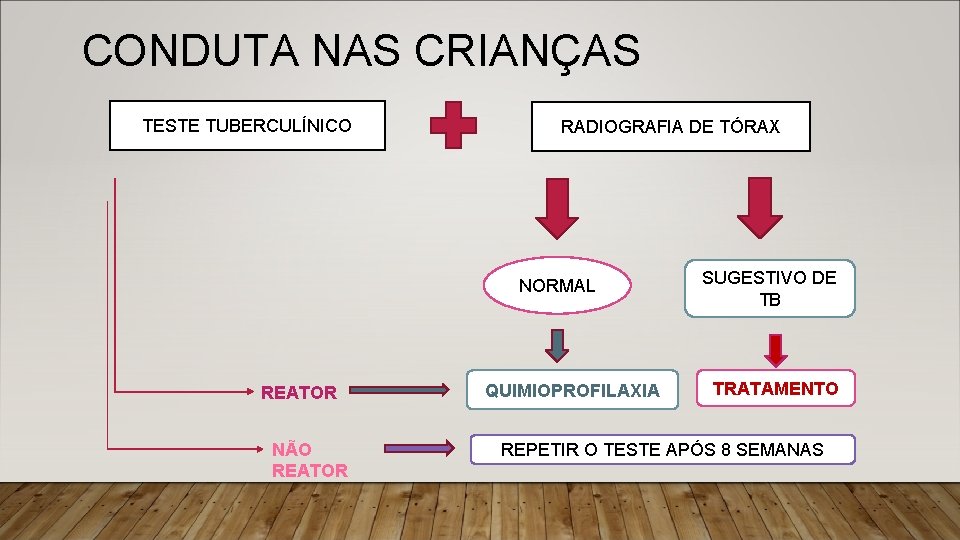
CONDUTA NAS CRIANÇAS TESTE TUBERCULÍNICO RADIOGRAFIA DE TÓRAX NORMAL REATOR NÃO REATOR QUIMIOPROFILAXIA SUGESTIVO DE TB TRATAMENTO REPETIR O TESTE APÓS 8 SEMANAS

REFERÊNCIAS: • C Domenico, Jansen J M, Lopes A J, Soares M O. Diagnóstico radiográfico e tomográfico da tuberculose pulmonar. Revista Hospital Universitário Pedro Hernesto. Vol 5. 2006. • Andrea M. O. Rossoni 1 , Marssoni D. Rossoni 2 , Cristina O. Rodrigues. Critérios de pontuação para diagnóstico de tuberculose em crianças. Rio de Janeiro. 2013. • II Consenso Brasileiro de Tuberculose. Diretrizes Brasileiras para Tuberculose. Jornal Brasileiro de Pneumologia. São Paulo. 2004. • Cailleaux-Cezar M. Diagnóstico e Tratamento da Tuberculose Latente. Pulmão. Rio de Janeiro. 2012.
- Slides: 21